Название: Головная боль. Руководство для врачей. 2-е издание.
Автор: Табеева Г.Р.
Год издания: 2018
Размер: 6.14 МБ
Формат: pdf
Язык: Русский
Представленное руководство «Головная боль» рассматривает актуальные вопросы темы, освещая такие аспекты цефалгического синдрома, как классификация головной боли, тактика ведения пациентов с головной болью, охарактеризованы первичная и вторичная головная боль. Руководство по цефалгическому синдрому также рассматривает особенности клиники головной боли у отдельных категорий больных. Книга «Головная боль» рассчитана на врачей неврологического профиля деятельности, терапевтов и врачей общей практики (семейных врачей), в своей профессиональной медицинской деятельности сталкивающихся с проблемой цефалгического синдрома различной этиологии.
Эта книга удалена по требованию правообладателя

Также рекомендуем скачать
Название: Неотложная неврология новорожденных и детей раннего возраста.
Автор: Гузева В.И., Иванов Д.О., Александрович Ю.С.
Год издания: 2017
Размер: 29.09 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Неотложная неврология новорожденных и детей раннего возраста» — монография, где освещены довольно редкие и актуальные вопросы неонатальной неврологии и реаниматологии, в частности, в первой гла… Скачать книгу бесплатно
Название: Неврологические осложнения COVID-19 и постковидный синдром.
Автор: Екушева Е.В., Ковальчук В.В., Щукин И.А.
Год издания: 2022
Размер: 1.07 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Неврологические осложнения COVID-19 и постковидный синдром» — прекрасное современное издание, отражающее неврологические осложнения после перенесенной новой коронавирусной инфекции и характериз… Скачать книгу бесплатно
Название: Неврология. Атлас с иллюстрациями Неттера.
Автор: Фелтен Д.Л., ОБэнион М.К., Майда М.С., перевод Щербука Ю.А.
Год издания: 2018
Размер: 274.04 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Неврология. Атлас с иллюстрациями Неттера» — третье издание в переводе базового иностранного руководства по неврологии с прекрасными иллюстрациями признанного мастера Ф.Неттера. В книге рассмот… Скачать книгу бесплатно
Название: Хроническая ишемия головного мозга.
Автор: Верткин А.Л.
Год издания: 2020
Размер: 1.56 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Хроническая ишемия головного мозга» — практическое руководство для врачей, где отражены актуальные вопросы ХИМ, включая причины, классификацию и основные клинические проявления хронической ишем… Скачать книгу бесплатно
Название: Обследование неврологического больного.
Автор: Гудфеллоу Дж. А., Захаров В.В.
Год издания: 2018
Размер: 2.03 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Обследование неврологического больного» в переводе В.В. Захарова является практическим кратким руководством по неврологическому обследованию пациентов. В книге рассмотрены клинические навыки, н… Скачать книгу бесплатно
Название: Тактика врача-невролога. Практическое руководство.
Автор: Пирадов М.А.
Год издания: 2020
Размер: 14.59 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Тактика врача-невролога» представляет собой практическое руководство по неврологии, где на современном уровне описаны классификация и правила постановки диагноза, клинико-диагностические критер… Скачать книгу бесплатно
Название: Клиническая интерпретация электроэнцефалографии
Автор: Татум У.О., Хусейн А.М., Бенбадис С.Р.
Год издания: 2020
Размер: 9.5 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Клиническая интерпретация электроэнцефалографии» по нейрофизиологии рассматривает основные положения электроэнцефалографии, отражая ЭЭГ в норме, картина патологических эпилептиформных и неэпиле… Скачать книгу бесплатно
Название: Клиническая электроэнцефалография. Фармакоэлектроэнцефалография.
Автор: Неробкова Л.Н., Авакян Г.Г., Воронина Т.А.
Год издания: 2020
Размер: 7.43 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Клиническая электроэнцефалография. Фармакоэлектроэнцефалография» из серии библиотеки врача-специалиста на современном уровне рассматривает такие вопросы, как история развития ЭЭГ и фармако-ЭЭГ,… Скачать книгу бесплатно
Название: Реабилитация в неврологии.
Автор: Епифанов В.А., Епифанов А.В.
Год издания: 2015
Размер: 7.9 МБ
Формат: pdf
Язык: Русский
Описание: Книга «Реабилитация в неврологии» рассматривает такие вопросы нейрореабилитации, как организация медико-социальной реабилитации пациентов неврологического профиля, описана физиологическая характеристи… Скачать книгу бесплатно
Название: Неврология. Национальное руководство. 2-е издание
Автор: Гусев Е.И., Коновалов А.Н., Скворцова В.И.
Год издания: 2018
Размер: 24.08 МБ
Формат: pdf
Язык: Русский
Описание: Национальное руководство «Неврология» в своем 2-м издании 2018 года дополнено современной информацией. Книга «Неврология. Национальное руководство» содержит три раздела, где на современном уровне опис… Скачать книгу бесплатно

-
Табеева Гюзаль Рафкатовна
Головная боль: Руководство для врачейИздательство: ГЭОТАР-Медиа
Жанр: Общие вопросыКачество: Хорошее
Страниц: 288
Формат: pdf, fb2, epubРуководство посвящено одной из наиболее актуальных проблем медицины — головной боли. В книге изложены современные принципы ведения пациентов с головной болью. В первой части руководства представлены общие вопросы классификации головных болей, ведения пациентов и организации специализированной помощи. Во второй части подробно рассмотрены отдельные формы первичной головной боли, включая редкие, трудно диагностируемые формы. В третьей части представлены наиболее распространенные формы вторичных (симптоматических) видов головной боли (связанные с избыточным употреблением лекарственных средств, цереброваскулярными заболеваниями, черепно-мозговой травмой, патологией шейного отдела позвоночника). Подробно изложены современные принципы диагностики и дифференциального диагноза головных болей, а также приведены современные практические рекомендации их лечения. Четвертая часть посвящена особенностям клинических проявлений, диагностики и лечения головной боли у детей, лиц старшего возраста и женщин. В приложении к руководству дана краткая версия международной классификации головных болей. Руководство предназначено неврологам, терапевтам и врачам других специальностей.
Вложения:
-
Все? Можно удалять?
Поделиться этой страницей
Руководство посвящено одной из наиболее актуальных проблем медицины – головной боли. В нем изложены современные принципы ведения пациентов с головной болью. Данное издание переработано, содержит критерии диагностики головных болей в соответствии с последней версией Международной классификации головных болей (МКГБ-3 бета, 2013) и дополнено новой главой, посвященной головным болям при нарушениях гомеостаза.
В первой части руководства освещены общие вопросы классификации головных болей, ведения пациентов и организации специализированной помощи. Во второй части подробно рассмотрены отдельные формы первичной головной боли, включая редкие, труднодиагностируемые формы. В третьей части представлены наиболее распространенные формы вторичных (симптоматических) видов головной боли (связанные с избыточным употреблением лекарственных средств, цереброваскулярными заболеваниями, черепно-мозговой травмой, патологией шейного отдела позвоночника). Подробно изложены современные принципы диагностики и дифференциальной диагностики головных болей, а также приведены современные практические рекомендации их лечения. Четвертая часть посвящена особенностям клинических проявлений, диагностики и лечения головной боли у детей, лиц старшего возраста и женщин.
В приложении к руководству дана краткая версия МКГБ.
Издание предназначено неврологам, терапевтам и врачам других специальностей.
Аннотация
Головная боль (особенно мигрень с аурой) последовательно связана с повышенным риском сердечно-сосудистых заболеваний. Точные патофизиологические механизмы ассоциаций головной боли с сердечно-сосудистой патологией остаются неясными, а литературные данные часто противоречивы. Тем не менее мигрень с аурой связана с факторами свертывания крови и системной дисфункцией эндотелия сосудов, которые могут увеличить риск артериального тромбоза и инфаркта миокарда. Также у лиц с мигренью (особенно с аурой) имеется повышенный риск развития сопутствующих заболеваний и осложнений (например, артериальной диссекции), которые могут способствовать или вызывать инфаркт миокарда. Кроме того, изменения в сердечно-сосудистой системе и ишемическом пороге сердечной мышцы у людей, страдающих от мигрени с аурой, могут увеличить риск инфаркта миокарда, особенно в условиях сосудистого стресса (например, артериальной эмболии). Ключевые слова: мигрень, сердечная цефалгия, сердечно-сосудистые заболевания.
Литература
- Vos Th., Flaxman A.D., Naghavi M., Lozano R., Michaud C., Ezzati M. et al. Years lived with disability Обзоры 21 Клиническая физиология кровообращения. 2021; 18 (1). DOI: 10.24022/1814-6910-2021-18-1-16-23(YLD) for 1160 squealed of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet. 2012; 380 (9859): 2163–96. DOI: 10.1016/S0140-6736(12)61729-2
- GBD 2015 Neurological Disorders Collaborator Group Global, regional, and national burden of neurological disorders during 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet Neurol. 2017; 16 (11): 877–89.
- The International Classification of Headache Disorders, 3rd edition (ICHD-3). Cephalalgia. 2018; 38 (1): 1–211. DOI: 10.1177/0333102417738202
- Sacco S., Ornello R., Ripa P., Tiseo C., Degan D., Pistoia F. et al. Migraine and risk of ischaemic heart disease: a systematic review and meta-analysis of observational studies. Eur. J. Neurol. 2015; 22: 1001–11. DOI: 10.1111/ene.12701
- Kurth T., Winter A.C., Eliassen A.H., Dushkes R., Mukamal K.J., Rimm E.B. et al. Migraine and risk of cardiovascular disease in women: prospective cohort study. BMJ. 2016; 353: i2610. DOI: 10.1136/bmj.i2610 6. Linstra K.M., Ibrahimi K., Terwindt G.M., Wermer M.J.H., MaassenVanDenBrink A. Migraine and cardiovascular disease in women. Maturitas. 2017; 97: 28–31. DOI: 10.1016/j.maturitas.2016.12.008
- Mahmoud A.N., Mentias A., Elgendy A.Y., Qazi A., Barakat A.F., Saad M. et al. Migraine and the risk of cardiovascular and cerebrovascular events: a metaanalysis of 16 cohort studies including 1 152 407 subjects. BMJ. 2018; 8: e020498. DOI: 10.1136/bmjopen2017-020498
- Adelborg K., Szépligeti S.K., Holland-Bill L., Ehrenstein V., Horváth-Puhó E., Henderson V.W. et al. Migraine and risk of cardiovascular diseases: Danish population based matched cohort study. BMJ. 2018; 360: k96. DOI: 10.1136/bmj.k96 9. Sen S., Androulakis X.M., Duda V., Alonso A., Chen L.Y., Soliman E.Z. et al. Migraine with visual aura is a risk factor for incident atrial fibrillation: a cohort study. Neurology. 2018; 91: e2202–10. DOI: 10.1212/WNL.0000000000006650
- Elgendy I.Y., Nadeau S.E., Merz C.N., Pepine C.J. Migraine headache: an under-appreciated risk factor for cardiovascular disease in women. J. Am. Heart Ass. 2019; 8: e014546. DOI: 10.1161/JAHA.119.014546
- Saeed A., Rana K.F., Warriach Z.I., Tariq M.A. Association of migraine and ischemic heart disease: a review. Cureus. 2019; 11 (9): e5719. DOI: 10.7759/cureus.5719
- Kurth T., Rohmann J.L., Shapiro R.E. Migraine and risk of cardiovascular disease. BMJ. 2018; 360: k275. DOI: 10.1136/bmj.k275
- Hippisley-Cox J., Coupland C., Brindle P. Development and validation of QRISK3 risk prediction algorithms to estimate future risk of cardiovascular disease: prospective cohort study. BMJ. 2017; 357: j2099. DOI: 10.1136/bmj.j2099
- O/ie L.R., Kurth T., Gulati S., Dodick D.W. Migraine and risk of stroke. J. Neurol. Neurosurg. Psych. 2020; 91: 593–604. DOI: 10.1136/jnnp-2018-318254
- Elseweidy M.M. The cause of the morning headache is a violation of the venous outflow from the head due to the oncoming flow therapeutic potential of 10-DHGD and/or Pentoxifyllin against aorta calcification in high dietary cholesterol-fed rabbits. Abstract. In: Second International Conference on Dental and Oral Health. 2018, November 26–27; Madrid, Spain.
- Ermoshkin V.I. The cause of the morning headache is a violation of the venous outflow from the head due to the oncoming flow. J. Biomed. Pharm. Sci. 2018; 1 (2): 113–5. 17. Ermoshkin V.I. The new theory of heart failure. London; 2017: 15–7. http://heartcongress.conference series.com/europe/abstract/2017/the-new-theoryofheart-failure (дата обращения 17.03.2017)
- Folsom A.R., Lutsey P.L., Misialek J.R., Cushman M. A prospective study of migraine history and venous thromboembolism in older adults. Res. Pract. Thromb. Haemost. 2019; 3 (3): 357–63. DOI: 10.1002/rth2.12200
- Siegerink B., Rohmann J.L. Impact of your results: beyond the relative risk. Res. Pract. Thromb. Haemost. 2018; 2: 653–57. DOI: 10.1002/rth2.12148 20. Siegerink B., Adelborg K. Migraine and venous thrombosis: another important piece of the puzzle. Res. Pract. Thromb. Haemost. 2019; 3 (3): 309–11. DOI: 10.1002/rth2.12209
- Peng K.P., Chen Y.T., Fuh J.L., Tang C.H., Wang S.J. Association between migraine and risk of venous thromboembolism: a nationwide cohort study. Headache. 2016; 56: 1290–9. DOI: 10.1111/head.12885
- Asvestas D., Vlachos K., Salachas A., Letsas K.P., Sideris A. Headache: an unusual presentation of acute myocardial infraction. World J. Cardiol. 2014; 6: 514–6. DOI: 10.4330/wjc.v6.i6.514
- Wassef N., Ali A.T., Katsanevaki A.Z., Nishtar S. Cardiac cephalgia. Cardiol. Res. 2014; 5: 195–7. DOI: 10.14740/cr361w
- Chowdhury A.W., Saleh M.A.D., Hasan P., Amin M.G., Khan T.A., Sabah K.M.N., Kabir S.R. Cardiac cephalgia: a headache of the heart. J. Cardiol. Cases. 2015; 11: 139–41. DOI: 10.1016/j.jccase.2015.02.002
- Huang C.C., Liao P.C. Heart attack causes headache – cardiac cephalalgia. Acta Cardiol. Sin. 2016; 32: 239–42. DOI: 10.6515/acs20150628a
- MacIsaac R., Jarvis S., Busche K. A case of a cardiac cephalgia. Can. J. Neurol. Sci. 2019; 46: 124–6. DOI: 10.1017/cjn.2018.377
- Dell’Aquila A., Sciatti E., Vizzardi E., Metra M. The brain-heart connection: a multiple sclerosis relapse presenting as Takotsubo Syndrome. A case report and literature review. Monaldi Arch. Chest. Dis. 2020; 90 (1): 143–7. DOI: 10.4081/monaldi.2020.1153
- Bi Y.C., Gong L. Headache and sick sinus syndrome: a case report. World J. Clin. Cases. 2020; 8 (12): 2629–33. DOI: 10.12998/wjcc.v8.i12.2629
- Takagi H., Umemoto T. A meta-analysis of case-control studies of the association of migraine and patent foramen ovale. J. Cardiol. 2016; 67: 493–503. DOI: 10.1016/j.jjcc.2015.09.016
- West B.H., Noureddin N., Mamzhi Y., Low C.G., Coluzzi A.C., Shih E.J. et al. Frequency of patent foramen ovale and migraine in patients with cryptogenic stroke. Stroke. 2018; 49: 1123–8. DOI: 10.1161/strokeaha.117.020160 31. Biasco L., Infantino V., Orzan F., Vicentini S., Rovera Ch., Longo G. et al. Impact of transcatheter closure of patent foramen ovale in the evolution of migraine and role of residual shunt. Am. J. Cardiol. 2014; 64: 390–4. DOI: 10.1016/j.jjcc.2014.02.023
- Mattle H.P., Evers S., Hildick-Smith D., Becker W.J., Baumgartner H., Chataway J. et al. Percutaneous closure of patent foramen ovale in migraine with aura, a randomized controlled trial. Eur. Heart J. 2016; 37: 2029–36. DOI: 10.1093/eurheartj/ehw027
- Tobis J.M., Charles A., Silberstein S.D., Sorensen S., Maini B., Horwitz Ph.A. et al. Percutaneous closure of patent foramen ovale in patients with migraine: the premium trial. J. Am. Coll. Cardiol. 2017; 70: 2766–74. DOI: 10.1016/j.jacc.2017.09.1105
- Sommer R.J., Nazif T., Privitera L., Robbins B.T. Retrospective review of thienopyridine therapy in migraineurs with patent foramen ovale. Neurology. 2018; 91: 1002–09. DOI: 10.1212/WNL.0000000000006572
- Androulakis X.M., Kodumuri N., Giamberardino L.D., Rosamond W.D., Gottesman R.F., Yim E. et al. Ischemic stroke subtypes and migraine with visual aura in the ARIC study. Neurology. 2016; 87: 2527–32. DOI: 10.1212/WNL.0000000000003428
- Табеева Г.Р. Головная боль: Руководство для врачей. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа; 2018. [Tabeeva G.R. Headache: Guide for doctors. 2nd ed., reprint. and add. Moscow: GEOTAR-Media; 2018 (in Russ.).
- Табеева Г.Р. Головная боль. М.: ГЭОТАР-Медиа; 2020. https://www.rosmedlib.ru/book/ISBN 9785970458648.html (дата обращения 10.11.2020) [Tabeeva G.R. Headache. Moscow: GEOTAR-Media; 2020 (in Russ.). https://www.rosmedlib.ru/book/ISBN9785970458648.html (accessed 10.11.2020)
- Ramadan N.M. Headache caused by raised intracranial pressure and intracranial hypotension. Curr. Opin. Neurol. 1996; 9: 214–8. DOI: 10.1097/00019052- 199606000-00011 39. Lipton R.B., Lowenkopf T., Bajwa Z.H., Leckie R.S., Ribeiro S., Newman L.C., Greenberg M.A. Cardiac cephalgia: a treatable form of exertional headache. Neurology. 1997; 49: 813–6. DOI: 10.1212/wnl.49.3.813
- Bini A., Evangelista A., Castellini P., Lambru G., Ferrante T., Manzoni G.C., Torelli P. Cardiac cephalgia. J. Headache Pain. 2009; 10: 3–9. DOI: 10.1007/s10194-008-0087-x
- Sacco S., Ripa P., Grassi D., Pistoia F., Ornello R., Carolei A. et al. Peripheral vascular dysfunction in migraine: a review. J. Head. Pain. 2013; 14: 80. DOI: 10.1186/1129-2377-14-80
- Butt J.H., Franzmann U., Kruuse C. Endothelial function in migraine with aura – a systematic review. Headache. 2015; 55: 35–54. DOI: 10.1111/head.12494
- Rambarat C., Elgendy I., Johnson B., Reis S.E., Thompson D.V., Sharaf B.L. et al. Migraine headache and long-term cardiovascular outcomes: an extended follow-up of the women’s ischemia syndrome evaluation. Am. J. Med. 2017; 130: 738–43. DOI: 10.1016/j.amjmed.2016.12.028
- Tietjen G.E., Khubchandani J. Vascular biomarkers in migraine. Cephalalgia. 2015; 35: 95–117. DOI: 10.1177/0333102414544976 45. Tietjen G.E., Collins S.A. Hypercoagulability and migraine. Headache. 2018; 58: 173–83. DOI: 10.1111/head.13044
- Iljazi A., Ayata C., Ashina M., Hougaard A. The role of endothelin in the pathophysiology of migraine – a systematic review. Curr. Pain Head. Rep. 2018; 22: 27. DOI: 10.1007/s11916-018-0682-8
- Kurth T. Migraine a marker of vascular health? Cephalalgia. 2013; 33: 226–7. DOI: 10.1177/0333102412472074
- Winsvold B.S., Bettella F., Witoelar A., Anttila V., Gormley P., Kurth T. et al. Shared genetic risk between migraine and coronary artery disease: a genome-wide analysis of common variants. PLoS One. 2017; 12: e0185663. DOI: 10.1371/journal.pone.0185663
- Winsvold B.S., Nelson C.P., Malik R., Gormley P., Anttila V., Vander Heiden J. et al. Genetic analysis for a shared biological basis between migraine and coronary artery disease. Neurol. Gen. 2015; 1: e10. DOI: 10.1212/nxg.0000000000000010
- Malik R., Freilinger T., Winsvold B.S., Anttila V., Vander Heiden J., Traylor M. et al. Shared genetic basis for migraine and ischemic stroke: a genome-wide analysis of common variants. Neurology. 2015; 84: 2132–45. DOI: 10.1212/wnl.0000000000001606
- Pickrell J.K., Berisa T., Liu J.Z., Segurel L., Tung J.Y., Hinds D.A. Detection and interpretation of shared genetic influences on 42 human traits. Nat. Gen. 2016; 48: 709–17. DOI: 10.1038/ng.3570
- Азимова Ю.Э., Климов Е.А., Скоробогатых К.В., Сергеев А.В., Кокаева З.Г., Табеева Г.Р. Генетические основы гемиплегической мигрени. Медицинская генетика. 2013; 12 (4): 3–7.
- Ruff R.L., Ruff S.S., Wang X.-F. Headaches among operation iraqi freedom/operation enduring freedom veterans with mild traumatic brain injury associated with exposures to explosions. J. Rehabil. Res. Dev. 2008; 45 (7): 941–52. DOI: 10.1682/JRRD.2008.02.0028
- Филатова Е.Г., Осипова В.В., Табеева Г.Р., Парфенов В.А., Екушева Е.В., Азимова Ю.Э. и др. Диагностика и лечение мигрени: рекомендации российских экспертов. Неврология, нейропсихиатрия, психосоматика. 2020; 12 (4): 4–14. DOI: 10.14412/2074-2711-2020-4-4-14
- Шумилина М.В., Бузиашвили Ю.И. Нарушения венозного церебрального кровообращения у больных с сердечно-сосудистыми заболеваниями. Клиническая физиология кровообращения. 2004; 2: 44–53.
- Бокерия Л.А., Бузиашвили Ю.И., Шумилина М.В. Нарушения венозного церебрального кровообращения у больных с сердечно-сосудистой патологией (головная боль, ишемия, артериосклероз). М: Изд-во НЦССХ им. А.Н. Бакулева РАМН; 2003.
- Горбунова Е.В., Шумилина М.В. Дефект межпредсердной перегородки и цефалгический синдром. Клиническая физиология кровообращения. 2009; 2: 24–30.
****
- Vos Th., Flaxman A.D., Naghavi M., Lozano R., Michaud C., Ezzati M. et al. Years lived with disability squealed of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet. 2012; 380 (9859): 2163–96. DOI: 10.1016/S0140-6736(12)61729-2
- GBD 2015 Neurological Disorders Collaborator Group Global, regional, and national burden of neurological disorders during 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet Neurol. 2017; 16 (11): 877–89.
- The International Classification of Headache Disorders, 3rd edition (ICHD-3). Cephalalgia. 2018; 38 (1): 1–211. DOI: 10.1177/0333102417738202
- Sacco S., Ornello R., Ripa P., Tiseo C., Degan D., Pistoia F. et al. Migraine and risk of ischaemic heart disease: a systematic review and meta-analysis of observational studies. Eur. J. Neurol. 2015; 22: 1001–11. DOI: 10.1111/ene.12701
- Kurth T., Winter A.C., Eliassen A.H., Dushkes R., Mukamal K.J., Rimm E.B. et al. Migraine and risk of cardiovascular disease in women: prospective cohort study. BMJ. 2016; 353: i2610. DOI: 10.1136/bmj.i2610 6. Linstra K.M., Ibrahimi K., Terwindt G.M., Wermer M.J.H., MaassenVanDenBrink A. Migraine and cardiovascular disease in women. Maturitas. 2017; 97: 28–31. DOI: 10.1016/j.maturitas.2016.12.008
- Mahmoud A.N., Mentias A., Elgendy A.Y., Qazi A., Barakat A.F., Saad M. et al. Migraine and the risk of cardiovascular and cerebrovascular events: a metaanalysis of 16 cohort studies including 1 152 407 subjects. BMJ. 2018; 8: e020498. DOI: 10.1136/bmjopen2017-020498
- Adelborg K., Szépligeti S.K., Holland-Bill L., Ehrenstein V., Horváth-Puhó E., Henderson V.W. et al. Migraine and risk of cardiovascular diseases: Danish population based matched cohort study. BMJ. 2018; 360: k96. DOI: 10.1136/bmj.k96 9. Sen S., Androulakis X.M., Duda V., Alonso A., Chen L.Y., Soliman E.Z. et al. Migraine with visual aura is a risk factor for incident atrial fibrillation: a cohort study. Neurology. 2018; 91: e2202–10. DOI: 10.1212/WNL.0000000000006650
- Elgendy I.Y., Nadeau S.E., Merz C.N., Pepine C.J. Migraine headache: an under-appreciated risk factor for cardiovascular disease in women. J. Am. Heart Ass. 2019; 8: e014546. DOI: 10.1161/JAHA.119.014546
- Saeed A., Rana K.F., Warriach Z.I., Tariq M.A. Association of migraine and ischemic heart disease: a review. Cureus. 2019; 11 (9): e5719. DOI: 10.7759/cureus.5719
- Kurth T., Rohmann J.L., Shapiro R.E. Migraine and risk of cardiovascular disease. BMJ. 2018; 360: k275. DOI: 10.1136/bmj.k275
- Hippisley-Cox J., Coupland C., Brindle P. Development and validation of QRISK3 risk prediction algorithms to estimate future risk of cardiovascular disease: prospective cohort study. BMJ. 2017; 357: j2099. DOI: 10.1136/bmj.j2099
- O/ie L.R., Kurth T., Gulati S., Dodick D.W. Migraine and risk of stroke. J. Neurol. Neurosurg. Psych. 2020; 91: 593–604. DOI: 10.1136/jnnp-2018-318254
- Elseweidy M.M. The cause of the morning headache is a violation of the venous outflow from the head due to the oncoming flow therapeutic potential of 10-DHGD and/or Pentoxifyllin against aorta calcification in high dietary cholesterol-fed rabbits. Abstract. In: Second International Conference on Dental and Oral Health. 2018, November 26–27; Madrid, Spain.
- Ermoshkin V.I. The cause of the morning headache is a violation of the venous outflow from the head due to the oncoming flow. J. Biomed. Pharm. Sci. 2018; 1 (2): 113–5. 17. Ermoshkin V.I. The new theory of heart failure. London; 2017: 15–7. http://heartcongress.conference series.com/europe/abstract/2017/the-new-theoryofheart-failure (дата обращения 17.03.2017)
- Folsom A.R., Lutsey P.L., Misialek J.R., Cushman M. A prospective study of migraine history and venous thromboembolism in older adults. Res. Pract. Thromb. Haemost. 2019; 3 (3): 357–63. DOI: 10.1002/rth2.12200
- Siegerink B., Rohmann J.L. Impact of your results: beyond the relative risk. Res. Pract. Thromb. Haemost. 2018; 2: 653–57. DOI: 10.1002/rth2.12148 20. Siegerink B., Adelborg K. Migraine and venous thrombosis: another important piece of the puzzle. Res. Pract. Thromb. Haemost. 2019; 3 (3): 309–11. DOI: 10.1002/rth2.12209
- Peng K.P., Chen Y.T., Fuh J.L., Tang C.H., Wang S.J. Association between migraine and risk of venous thromboembolism: a nationwide cohort study. Headache. 2016; 56: 1290–9. DOI: 10.1111/head.12885
- Asvestas D., Vlachos K., Salachas A., Letsas K.P., Sideris A. Headache: an unusual presentation of acute myocardial infraction. World J. Cardiol. 2014; 6: 514–6. DOI: 10.4330/wjc.v6.i6.514
- Wassef N., Ali A.T., Katsanevaki A.Z., Nishtar S. Cardiac cephalgia. Cardiol. Res. 2014; 5: 195–7. DOI: 10.14740/cr361w
- Chowdhury A.W., Saleh M.A.D., Hasan P., Amin M.G., Khan T.A., Sabah K.M.N., Kabir S.R. Cardiac cephalgia: a headache of the heart. J. Cardiol. Cases. 2015; 11: 139–41. DOI: 10.1016/j.jccase.2015.02.002
- Huang C.C., Liao P.C. Heart attack causes headache – cardiac cephalalgia. Acta Cardiol. Sin. 2016; 32: 239–42. DOI: 10.6515/acs20150628a
- MacIsaac R., Jarvis S., Busche K. A case of a cardiac cephalgia. Can. J. Neurol. Sci. 2019; 46: 124–6. DOI: 10.1017/cjn.2018.377
- Dell’Aquila A., Sciatti E., Vizzardi E., Metra M. The brain-heart connection: a multiple sclerosis relapse presenting as Takotsubo Syndrome. A case report and literature review. Monaldi Arch. Chest. Dis. 2020; 90 (1): 143–7. DOI: 10.4081/monaldi.2020.1153
- Bi Y.C., Gong L. Headache and sick sinus syndrome: a case report. World J. Clin. Cases. 2020; 8 (12): 2629–33. DOI: 10.12998/wjcc.v8.i12.2629
- Takagi H., Umemoto T. A meta-analysis of case-control studies of the association of migraine and patent foramen ovale. J. Cardiol. 2016; 67: 493–503. DOI: 10.1016/j.jjcc.2015.09.016
- West B.H., Noureddin N., Mamzhi Y., Low C.G., Coluzzi A.C., Shih E.J. et al. Frequency of patent foramen ovale and migraine in patients with cryptogenic stroke. Stroke. 2018; 49: 1123–8. DOI: 10.1161/strokeaha.117.020160 31. Biasco L., Infantino V., Orzan F., Vicentini S., Rovera Ch., Longo G. et al. Impact of transcatheter closure of patent foramen ovale in the evolution of migraine and role of residual shunt. Am. J. Cardiol. 2014; 64: 390–4. DOI: 10.1016/j.jjcc.2014.02.023
- Mattle H.P., Evers S., Hildick-Smith D., Becker W.J., Baumgartner H., Chataway J. et al. Percutaneous closure of patent foramen ovale in migraine with aura, a randomized controlled trial. Eur. Heart J. 2016; 37: 2029–36. DOI: 10.1093/eurheartj/ehw027
- Tobis J.M., Charles A., Silberstein S.D., Sorensen S., Maini B., Horwitz Ph.A. et al. Percutaneous closure of patent foramen ovale in patients with migraine: the premium trial. J. Am. Coll. Cardiol. 2017; 70: 2766–74. DOI: 10.1016/j.jacc.2017.09.1105
- Sommer R.J., Nazif T., Privitera L., Robbins B.T. Retrospective review of thienopyridine therapy in migraineurs with patent foramen ovale. Neurology. 2018; 91: 1002–09. DOI: 10.1212/WNL.0000000000006572
- Androulakis X.M., Kodumuri N., Giamberardino L.D., Rosamond W.D., Gottesman R.F., Yim E. et al. Ischemic stroke subtypes and migraine with visual aura in the ARIC study. Neurology. 2016; 87: 2527–32. DOI: 10.1212/WNL.0000000000003428
- Табеева Г.Р. Головная боль: Руководство для врачей. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа; 2018. [Tabeeva G.R. Headache: Guide for doctors. 2nd ed., reprint. and add. Moscow: GEOTAR-Media; 2018 (in Russ.).
- Табеева Г.Р. Головная боль. М.: ГЭОТАР-Медиа; 2020. https://www.rosmedlib.ru/book/ISBN 9785970458648.html (дата обращения 10.11.2020) [Tabeeva G.R. Headache. Moscow: GEOTAR-Media; 2020 (in Russ.). https://www.rosmedlib.ru/book/ISBN9785970458648.html (accessed 10.11.2020)
- Ramadan N.M. Headache caused by raised intracranial pressure and intracranial hypotension. Curr. Opin. Neurol. 1996; 9: 214–8. DOI: 10.1097/00019052- 199606000-00011 39. Lipton R.B., Lowenkopf T., Bajwa Z.H., Leckie R.S., Ribeiro S., Newman L.C., Greenberg M.A. Cardiac cephalgia: a treatable form of exertional headache. Neurology. 1997; 49: 813–6. DOI: 10.1212/wnl.49.3.813
- Bini A., Evangelista A., Castellini P., Lambru G., Ferrante T., Manzoni G.C., Torelli P. Cardiac cephalgia. J. Headache Pain. 2009; 10: 3–9. DOI: 10.1007/s10194-008-0087-x
- Sacco S., Ripa P., Grassi D., Pistoia F., Ornello R., Carolei A. et al. Peripheral vascular dysfunction in migraine: a review. J. Head. Pain. 2013; 14: 80. DOI: 10.1186/1129-2377-14-80
- Butt J.H., Franzmann U., Kruuse C. Endothelial function in migraine with aura – a systematic review. Headache. 2015; 55: 35–54. DOI: 10.1111/head.12494
- Rambarat C., Elgendy I., Johnson B., Reis S.E., Thompson D.V., Sharaf B.L. et al. Migraine headache and long-term cardiovascular outcomes: an extended follow-up of the women’s ischemia syndrome evaluation. Am. J. Med. 2017; 130: 738–43. DOI: 10.1016/j.amjmed.2016.12.028
- Tietjen G.E., Khubchandani J. Vascular biomarkers in migraine. Cephalalgia. 2015; 35: 95–117. DOI: 10.1177/0333102414544976 45. Tietjen G.E., Collins S.A. Hypercoagulability and migraine. Headache. 2018; 58: 173–83. DOI: 10.1111/head.13044
- Iljazi A., Ayata C., Ashina M., Hougaard A. The role of endothelin in the pathophysiology of migraine – a systematic review. Curr. Pain Head. Rep. 2018; 22: 27. DOI: 10.1007/s11916-018-0682-8
- Kurth T. Migraine a marker of vascular health? Cephalalgia. 2013; 33: 226–7. DOI: 10.1177/0333102412472074
- Winsvold B.S., Bettella F., Witoelar A., Anttila V., Gormley P., Kurth T. et al. Shared genetic risk between migraine and coronary artery disease: a genome-wide analysis of common variants. PLoS One. 2017; 12: e0185663. DOI: 10.1371/journal.pone.0185663
- Winsvold B.S., Nelson C.P., Malik R., Gormley P., Anttila V., Vander Heiden J. et al. Genetic analysis for a shared biological basis between migraine and coronary artery disease. Neurol. Gen. 2015; 1: e10. DOI: 10.1212/nxg.0000000000000010
- Malik R., Freilinger T., Winsvold B.S., Anttila V., Vander Heiden J., Traylor M. et al. Shared genetic basis for migraine and ischemic stroke: a genome-wide analysis of common variants. Neurology. 2015; 84: 2132–45. DOI: 10.1212/wnl.0000000000001606
- Pickrell J.K., Berisa T., Liu J.Z., Segurel L., Tung J.Y., Hinds D.A. Detection and interpretation of shared genetic influences on 42 human traits. Nat. Gen. 2016; 48: 709–17. DOI: 10.1038/ng.3570
- Azimova J.E., Klimov E.A., Skorobogatykh K.V., Sergeev A.V., Kokaeva Z.G., Tabeeva G.R. Hemiplegic migraine. Medical Genetics. 2013; 12 (4): 3–7 (in Russ.).
- Ruff R.L., Ruff S.S., Wang X.-F. Headaches among operation iraqi freedom/operation enduring freedom veterans with mild traumatic brain injury associated with exposures to explosions. J. Rehabil. Res. Dev. 2008; 45 (7): 941–52. DOI: 10.1682/JRRD.2008.02.0028
- Filatova E.G., Osipova V.V., Tabeeva G.R., Parfenov V.A., Ekusheva E.V., Azimova Yu.E. et al. Diagnosis and treatment of migraines: recommendations of Russian experts. Neurology, Neuropsychiatry, Psychosomatics. 2020; 12 (4): 4–14 (in Russ.). DOI: 10.14412/2074-2711-2020-4-4-14
- Shumilina M.V., Buziashvili Yu.I. Disorders of venous cerebral circulation in patients with cardiovascular diseases. Clinical Physiology of Circulation. 2004; 2: 44–53 (in Russ.).
- Bockeria L.A., Buziashvili Yu.I., Shumilina M.V. Disorders of venous cerebral circulation in patients with cardiovascular pathology (headache, ischemia, arteriosclerosis). Moscow; 2003 (in Russ.).
- Gorbunova E.V., Shumilina M.V. MPP defect and cephalgic syndrome. Clinical Physiology of Circulation. 2009; 2: 24–30 (in Russ.).
Об авторах
- Емец Екатерина Викторовна, аспирант кафедры кардиологии и функциональной диагностики, врач функциональной диагностики; ORCID
- Шумилина Маргарита Владимировна, доктор мед. наук, профессор кафедры кардиологии
и функциональной диагностики, заведующая группой ультразвуковой диагностики
сердечно-сосудистой и органной патологии; ORCID
Укажите регион, чтобы мы точнее рассчитали условия доставки
Начните вводить название города, страны, индекс, а мы подскажем
Например:
Москва,
Санкт-Петербург,
Новосибирск,
Екатеринбург,
Нижний Новгород,
Краснодар,
Челябинск,
Кемерово,
Тюмень,
Красноярск,
Казань,
Пермь,
Ростов-на-Дону,
Самара,
Омск
Цервикогенная головная боль (ЦГБ) является одной из наиболее дискуссионных проблем клинической неврологии. Существуют различные точки зрения относительно нозологической самостоятельности ЦГБ. Хотя некоторые авторы склонны рассматривать значительную часть случаев ЦГБ как клинические варианты других первичных головных болей, в настоящее время большинством исследователей она рассматривается как отдельный клиническим синдром, который, возможно, может иметь различную этиологию. Ее диагностические критерии представлены в Международной классификации головных болей (МКГБ–2) в разделе «Вторичные головные боли» [2].
Распространенность ЦГБ составляет от 0,4 до 2,5% в общей популяции и от 15 до 20% – среди пациентов с хроническими головными болями [23]. Головные боли и боли в области шеи являются одной из самых частых причин обращений к врачам общей практики. В одном из крупных исследований работающих женщин в Финляндии было показано, что самой частой причиной обращений к врачам первичного звена были жалобы на боли в области шеи и головы [20]. ЦГБ наблюдается в основном у лиц среднего возраста (42,9 лет), в 4 раза чаще встречается среди женщин и имеет значительную тенденцию к хронификации [26].
Определение и диагностические
критерии ЦГБ
ЦГБ – это боль, которая ощущается в области головы, а источником ее являются структуры шеи. Сам термин «цервикогенная головная боль» предполагает инициирующую роль патологии шейного отдела позвоночника в происхождении болевых ощущений в области головы. Впервые на возможность вызывания болей в области головы шейными структурами указывал М. Barree в 1926 г. [18], который ввел термин «задний шейный симпатический синдром». В последующем эти представления были развиты Y.С. Lieou [19], который рассматривал в качестве возможного механизма затылочной боли вовлечение вертебрального нерва, что в дальнейшем не нашло клинического и экспериментального подтверждения. Вертебральная артерия и обильно иннервирующие ее симпатические волокна стали предметом обсуждения в качестве возможного механизма головной боли в работах W. Bartschi–Rochaix [7], который ввел термин «шейная мигрень». Термин «шейная мигрень» как самостоятельная форма длительное время применялся для характеристики пациентов с головными болями затылочной локализации, которые сопровождаются разнообразными вегетативными симптомами. В последующем стало понятно, что большинство таких больных страдали классическими мигренозными головными болями. O. Sjaastad в 1983 г. описал ЦГБ как самостоятельную форму [28]. Согласно его определению, это строго односторонняя (без смены сторон) боль в шейно–затылочной области, распространяющаяся на гомолатеральную височно–лобно–глазничную область, нередко сопровождающаяся фоно– и фотофобией, а также слезотечением на симптоматической стороне, которая может как провоцироваться, так и купироваться движениями в шейном отделе. В 1990 г. O. Sjaastad и соавт. были сформулированы диагностические критерии ЦГБ (табл. 1) [28].
O. Sjaastad и соавт. неоднократно подчеркивалось [26–28], что, скорее всего, ЦГБ – это синдром, который формируется как реакция в ответ на поражение самых разных структур шеи. Несмотря на всю спорность этих критериев, именно она инициировали целый ряд систематических исследований, которые показали, что ЦГБ – реально существующая патология, хотя такой диагноз ставится врачами неоправданно часто. В первой редакции МКГБ 1988 г. ЦГБ определялась как неспецифическая головная боль, вызываемая любыми нарушениями в шейном отделе позвоночника. Во второй редакции МКГБ–2 ЦГБ уже рассматривается как самостоятельная форма, имеющая относительно специфический паттерн клинических признаков (табл. 2) [2].
Клинические особенности ЦГБ
Наиболее характерными признаками, отличающими ЦГБ от других форм, являются локализация в области затылка, провокация боли сгибанием в шейном отделе, кашлем или напряжением, а иногда – выраженным постуральным компонентом, временами жалобы на системное головокружение, слабость в конечностях, атаксию, а также неврологические расстройства, связанные с участием верхнешейных нервных корешков, нижних отделов ствола мозга или верхних отделов спинного мозга (табл. 3).
Клинические наблюдения показывают, что боль может быть как унилатеральной, так и билатеральной. Более того, строго односторонние головные боли встречаются достаточно редко и чаще наблюдаются при кратковременных (≤4 ч) типах первичных головных болей, но они также могут встречаться при мигрени, новой ежедневной персистирующей головной боли, hemicrania continua и ЦГБ. ЦГБ значительно варьирует и по характеру течения. Это могут быть как ограниченные по времени болевые приступы, так и боли затяжного хронического характера, а также спонтанные боли. Однако значительно чаще они провоцируются механическими факторами. Как правило, появлению таких головных болей предшествуют эпизоды позного перенапряжения – сон в неудобной позе, длительная физическая нагрузка, связанная с позой наклона или разгибания головы. В некоторых случаях локальное давление в затылочной области может спровоцировать такие боли.
Наряду с затылочными болями при ЦГБ весьма часто возникают болевые ощущения в плече и руке. Этот феномен ипсилатерален по отношению к головной боли. Такая боль не носит характер острой стреляющей корешковой, и ее топография не подчиняется дерматомному принципу, она может сопровождать головную боль или иметь свой временной паттерн, независимый от эпизодов головной боли.
Другим частым феноменом при ЦГБ могут быть вегетативные симптомы, в том числе характерные для мигрени: фоно– и фотофобия, а также повышенное слезоотделение на симптоматической стороне. Иногда вегетативные симптомы возникают в межприступный период.
Нейроанатомия ЦГБ
О возможности наличия тесных анатомо–физиологических взаимоотношений между тригеминальной системой и цервикальными структурами уже в конце 1940–х годов высказывались многие исследователи, однако только в 1961 г. Frederic Kerr продемонстрировал экспериментально факты наличия конвергенции волокон тригеминальных афферентов и верхних шейных корешков [18]. В последующем F. Kerr продемонстрировал в экспериментах у человека, что стимуляция заднего корешка С1 может вызывать боль в области головы. Этот феномен получил название «принцип Керра», и в соответствии с ним конвергенция цервикальных и тригеминальных сенсорных волокон в рамках единой анатомо–физиологической системы – тригеминоцервикального комплекса, он объясняет распространение гемикраниальной боли от шейных структур в области иннервации тройничного нерва. Правомерность таких представлений доказывается множеством примеров из клинической практики: эффективность при головных болях анестезирующих блокад и различных манипуляций на шейных структурах и др.
Таким образом, в соответствии с современными представлениями, ЦГБ – это боль, ощущаемая в области иннервации первой ветви тройничного нерва, но происходящая из нервных структур первых трех шейных сегментов. Заболевания или функциональные нарушения в области шеи могут вызывать головные боли, когда вовлечены цервикальные структуры, чувствительные к боли и когда имеются нейроанатомические основы для формирования отраженного болевого паттерна из шеи в область головы. Цервикальные структуры, способные продуцировать боль в области головы, перечислены в таблице 4 [9].
Между тем причинами ЦГБ могут самые разнообразные состояния: аномалии развития краниовертебрального перехода и верхнешейного отдела позвоночника; опухоли краниовертебрального перехода и верхнешейного отдела позвоночника; болезнь Педжета основания черепа с вторичной базилярной инвагинацией; остеомиелит верхних шейных позвонков; ревматоидный артрит, анкилозирующий спондилит, травматический подвывих верхних шейных позвонков; краниоцервикальная дистония; патология цервикальных дисков и спондилез; хлыстовая травма.
Практически у 50% больных с ЦГБ в анамнезе отмечаются случаи травматических повреждений, среди которых лидирует хлыстовая травма. Между тем любая травма головы, в том числе хлыстовая, не столь часто сопровождается стойкой головной болью. Примером может служить исследование 112 пациентов с хронической посттравматической головной болью, среди которых боли в шее были ассоциированы с головными болями у 93% пациентов. Наблюдение за пациентами в течение 2,5 лет после травмы и тщательный анализ клинических проявлений позволили выявить у 37% пациентов ГБН, у 27% – мигрень, у 18% – ЦГБ, и в 18% случаев боли носили недифференцируемый характер [24]. При травме шейного отдела клиницисты должны рассматривать в качестве возможных причин ЦГБ не только физический стресс, но также и психологические стрессоры, которые могут провоцировать эпизоды первичных головных болей. Более того, хорошо известен факт трансформации первичных головных болей, особенно мигрени, под влиянием травмы шейной локализации в односторонние постоянные головные боли, в принципе отвечающие критериям ЦГБ.
Непосредственные механизмы формирования боли при ЦГБ могут быть разными. Приобретенные повреждения краниовертебрального перехода и верхнего отдела позвоночника, такие как первичные опухоли, болезнь Педжета с поражением основания черепа с вторичной базилярной инвагинацией, остеомиелит верхнего шейного позвонка и множественная миелома основания черепа или первого шейного позвонка, могут вызывать головную боль путем непосредственного раздражения чувствительных к боли структур или за счет тракции верхних шейных нервных корешков. Головная боль при ревматоидном артрите верхнего шейного отдела позвоночника развивается из–за различных механизмов, в том числе таких, как воспаление синовиальной оболочки атланто–окципитального и атланто–аксиального сочленений и растяжение верхних шейных связок и нервных корешков, подвывих позвонка в связи с расслаблением поперечной связки зубовидного отростка. Сходный процесс может происходить и при анкилозирующем спондилите. Независимо от исходных причин механизм, который может объяснять головные боли при этих разных состояниях, заключается в конвергенции тригеминальных и цервикальных афферентов на уровне нейронов тригеминоцервикального комплекса ствола мозга. Тригеминоцервикальный комплекс простирается от каудального ядра тройничного нерва до С2–С3 сегментов. Конвергенция этих афферентных проекций в условиях сенситизации центральных тригеминальных нейронов обеспечивает физиологическую основу для клинического феномена распространенной и отраженной боли.
Роль миогенного фактора
в формировании ЦГБ
В формировании клинических симптомов при ЦГБ миофасциальная дисфункция занимает особое место. Существует множество фактов, указывающих на ведущую роль мышечного фактора в формировании ЦГБ. Так, основным признаком, указывающим на источник болевых ощущений при ЦГБ, является ограничение движений в шейном отделе позвоночника. Пациенты, как правило, жалуются на скованность в мышцах шеи и спины и значительное снижение объема произвольных движений в них.
Следует особо отметить терапевтическое и диагностическое значение анестезирующих блокад при ЦГБ. Самые разные виды местных блокад – супраорбитальные, области большого затылочного нерва, корешков С2, С3 и др. – устраняют болевые ощущения не только в анестезируемой зоне, но и вне ее, например, в лобно–височно–глазничной области [6]. То же, хотя и в меньшей степени, относится к блокадам фасеточных суставов и более дистально расположенных корешков. Аналогичный результат достигается с помощью радиочастотной нейротомии, при которой денервация верхних шейных корешков устраняет и головную боль. Между тем клинические наблюдения показывают, что анестезирующие блокады не являются специфичными для типа головной боли. Так, блокада затылочного нерва эффективна у 54% больных с мигренью, 71% – с посттравматической головной болью [21].
Существует множество клинических и экспериментальных данных, подтверждающих клинические наблюдения о ведущей роли мышечного фактора в происхождении головной боли [8]. Во–первых, специальные клинические исследования с мануальным обследованием пациентов выявляют отчетливые признаки миофасциальной дисфункции в большинстве случаев ЦГБ, что принципиально отличает этих пациентов от лиц контрольной группы [15,31]. Во–вторых, электромиографическая активность трапециевидных мышц у пациентов с ЦГБ на стороне боли достоверно выше по сравнению с несимптомной стороной и этими показателями у лиц контрольной группы [5,9]. При этом предъявление тестов на психическую и умственную нагрузку приводило к асимметричному ответу активности непроизвольной мускулатуры, которая характеризовалась значительно большим ответом на стороне боли по сравнению с неболевой стороной [5]. В–третьих, пальпация тендерных точек в зоне болезненного мышечного уплотнения в мышцах шеи у пациентов с ЦГБ приводила к появлению отраженных феноменов, которые по характеру и локализации полностью воспроизводили характерные для этих пациентов спонтанные головные боли [14,25]. Точные патофизиологические механизмы и происхождение этих миогенных феноменов до конца не ясны, также до конца не понятно участие центральных и периферических механизмов контроля мышечного тонуса. Соответственно, остается открытым вопрос, является ли эта миофасциальная дисфункция причиной или следствием головной боли. Между тем в любом случае оправданной является распространенная концептуальная модель взаимоотношений «боль – мышечный спазм», которые реализуются благодаря функционированию латерализованного алгогенного контура, вовлекающего ноцицептивные проекции из шейных мышц и продуцирующего продолжительную афферентацию в каудальное ядро тройничного нерва, что сопровождается снижением болевого порога и персистированием головной боли [13]. Этим механизмом объясняются более широкое вовлечение мышц шеи и верхней конечности, напряжение и скованность их, ограничение движений, нерадикулярный и несегментарный характер болей, гомолатеральность этих проявлений по отношению к головной боли [11].
Миофасциальная боль как боль, отраженная из определенной мышцы, имеет специфическую для этой мышцы зону распределения (болевой паттерн). Это позволяет выявить связь зоны распределения головной боли с той или иной мышцей. Основные зоны отраженной боли в области головы связаны со следующими мышцами: затылочная боль – грудино–ключично–сосцевидная, височная, полуостистая, височные мышцы; боль в височной области – трапециевидная, ременная мышца шеи, полуостистая мышца головы; боль в лобной области – грудино–ключично–сосцевидная, полуостистая, надчерепная, большая скуловая; боль в области глаза и брови – грудино–ключично–сосцевидная, височная, ременная, поверхностная часть жевательной мышцы, круговая мышца глаза.
При этом важно помнить, что миофасциальная боль также не является специфической характеристикой исключительно ЦГБ. Она также часто выявляется при мигрени, ГБН и других типах головных болей. В целом распространенность частых интермиттирующих головных болей в 4 раза выше у пациентов с мышечно–скелетными болевыми синдромами. А лица с мышечно–скелетными болями в области шеи значительно чаще страдают головными болями, чем пациенты с миофасциальной болью другой локализации.
Основные методы лечения ЦГБ
и их эффективность
Выработка стратегии лечения пациента с ЦГБ представляет трудную задачу. Это связано прежде всего с тем, что методы, которые в настоящее время применяют для лечения ЦГБ, основаны почти исключительно на данных наблюдений из клинической практики, поскольку специальных контролируемых исследований эффективности лечения ЦГБ крайне мало.
Для пациентов с ЦГБ в большей степени разработанными являются методы нефармакологического лечения, среди которых наиболее часто применяют мануальную терапию, постизометрическую релаксацию, лечебную гимнастику. При этом сравнение результатов различных методов терапии показывает преимущества использования комплекса нелекарственных методов по сравнению с монотерапией. Эффективность в снижении болевых эпизодов более чем наполовину в этих случаях достигается примерно у 76% пациентов, а полная редукция головной боли – в 35% случаев [24].
В нескольких контролируемых исследованиях с применением группы сравнения показаны терапевтические преимущества специальных комплексов упражнений, которые включают приемы на растяжение, растягивание и активное сокращение мышц [30]. Эффективность этих методов достигает 70% по показателям снижения интенсивности боли и улучшения двигательных функций.
Для лечения пациентов с ЦГБ нередко применяют инвазивные методы воздействия, которые имеют разную эффективность и используются по различным показаниям [16]. Основные виды инвазивных процедур включают: анестезирующие блокады нервов и нервных корешков; криоаналгезию, радиочастотную нейротомию, оперативные вмешательства, электрические стимуляционные процедуры. Блокады большого и малого затылочного нерва анестетиками используются с диагностической целью, хотя их значение не абсолютно. С терапевтической целью наряду с анестезирующими средствами применяют местное введение кортикостероидов. Процедура криоаналгезии используется достаточно редко. Положительные эффекты криоаналгезии длятся около 3 мес. и достигаются у 60% пациентов. Более широко используется техника радиочастотной нейротомии, мишенью которой являются фасеточный сустав или корешки С2–С3, хотя результаты носят противоречивый характер, а эффективность метода колеблется по разным данным от сопоставимой с плацебо до полного купирования боли у 80% больных. В случаях, когда у пациента развиваются сильные иррадиирующие боли в руке или сегментарные неврологические расстройства, это может рассматриваться как показание к оперативному вмешательству (фораменэктомия и др.). Стимуляционные методы лечения включают различные техники: эпидуральная стимуляция, стимуляция периферических нервов, в основном большого затылочного нерва, в том числе чрескожная. Однако эффективность этих методов систематически не оценивалась.
Фармакологическое лечение болевых проявлений ЦГБ предполагает использование аналгетиков, НПВП, миорелаксантов. При хронической ЦГБ предпринимаются попытки применения ботулинотерапии, а в случае наличия признаков депрессии, при затяжном течении заболевания и развитии резистентности к традиционной терапии пациентам могут быть назначены терапия антидепрессантами и психотерапевтические методы лечения.
Учитывая ключевую роль мышечной дисфункции в формировании миофасциальных проявлений при цервикалгиях и ЦГБ, патогенетически оправданным является применение миорелаксантов. Последние, как показано в целом ряде исследований, характеризуются наряду с миорелаксирующим и противоболевыми эффектами. Так, в исследовании V. Fay и соавт. проводился анализ эффективности Мидокалма в дозе 450 мг/сут. в течение 4–8 нед. у 29 женщин с болями в области шеи и поясницы [12]. Уже в конце 4–й нед. было получено достоверное снижение выраженности болевых проявлений, которые измерялись с помощью балльной оценки. Динамика интенсивности боли в зависимости от исходного ее уровня представлена на рисунке 1.
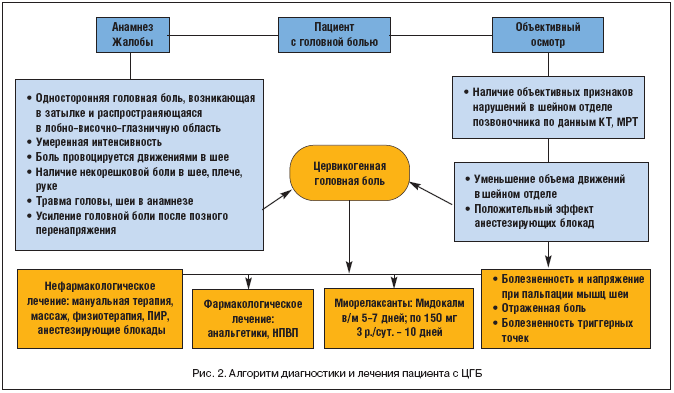
Эти клинические эффекты показаны и в других исследованиях. Так, R.K. Volland [29] проведен анализ большой когорты (5130) больных ревматологического профиля, из которых 1675 (32,7%) человек жаловались на боли в шее. В результате лечения показано значительное ослабление различных симптомов у больных с разной локализацией боли. Этот терапевтический эффект отражался в снижении общей суммарной тяжести симптомов на 73%. Динамика болевых проявлений показана в таблице 5. На рисунке 2 представлен алгоритм диагностики и лечения пациентов с ЦГБ.
При анализе отчетов врачей и ответов пациентов было выявлено, что 97% врачей и 95% больных оценили переносимость препарата как «хорошую» и «очень хорошую». Это подтверждает данные других исследований и наблюдений из клинической практики о высоком уровне безопасности лечения Мидокалмом болевых синдромов различной локализации.
Литература
1. Воробьева О.В. Цервикогенные головные боли: диагностика и терапия // Consilium Medicum. – 2008. – № 1. – С.91–93.
2. Международная классификация головной боли, 2–е изд. Международное общество головной боли. – М.: Изд. А.О.»Гедеон Рихтер», 2003. – 326 с.
3. Касаткин Д.С. Боль и мышечный спазм: патогенетическое обоснование использования миорелаксантов в терапии боли. – М. : Гедеон Рихтер. – 11с.
4. Табеева Г.Р. Опасное соседство // Медицина для всех. – 1998. – № 4. – С.10–14.
5. Bansevicius D., Sjaastad O. Cervicogenic headache: the influence of mental load on pain level and EMG of shoulder–neck and facial muscles // Headache. 1996. Vol. 36. P. 372–378.
6. Barre M. Sur un syndrome sympathique cervical posterieur et sa cause frequente: l’arthrite cervicale // Rev. Neurol. (Paris). 1926. Vol. 33. P. 1246–1248.
7. Ba..rtschi–Rochaix W. Migraine Cervicale. Das encephala syndrome nach halswirbel–trauma. – Bern, Huber, 1949.
8. Becker W.J. Cervicogenic headache: evidence that the neck is a pain generator // Headache. 2010. Vol. 50. P. 699–705.
9. Bogduk N. Cervicogenic headache: Anatomic basis and pathophysiologic mechanisms // Curr. Pain Headache Rep. 2001. Vol. 5. P. 382–386.
10. Boquet J., Boismare F., Payenneville G. et al. Lateralization of headache: possible role of an upper cervical trigger point // Cephalalgia. 1989. Vol. 9. P. 15–24.
11. Davidoff R.A. Trigger points and myofascial pain: Toward understanding how they affect headaches // Cephalalgia. 1998. Vol. 18. P. 436–448.
12. Fay V., Szakonyi T., Urban E., Farago A. Мидокалм в лечении более в шее и пояснице в период менопаузы // Reabilitation. 1998. Vol. 7. P. 1–7.
13. Fernandez–de–Las–Penas C., Cuadrado M.L., Pareja J.A. Myofascial trigger points, neck mobility and forward head posture in unilateral migraine // Cephalalgia. 2006. Vol. 26. P. 1061–1070.
14. Jaeger B. Are «cervicogenic» headaches due to myofascial pain and cervical spine dysfunction? // Cephalalgiaю 1989. Vol. 9. P. 157–164.
15. Jull G., Barrett C., Magee R., Ho P. Further clinical clarification of the muscle dysfunction in cervical headache // Cephalalgia. 1999. Vol. 19. P. 179–185.
16. Jull G., Sterling M., Falla D. et al. Whiplash, Headache, and Neck Pain. – Churchill Livingstone Elsevier, 2008. P. 243.
17. Kerr P.W.L. A mechanism to account for frontal headache in cases of posterior focca tumors // J. Neurosurg. 1961. Vol. 18. P. 605–609.
18. Kerr P.W.L., Olafson R.A. Trigeminal and cervical volleys. Convergence on single units in spinal gray at C1 and C2 // Arch. Neurol. 1961. Vol. 5. P. 171–178.
19. Lieou Y.–С. Syndrome sympathique cervical posterieur et arthrite chronique de la colonne vertebrale cervicale. – Strasbourg, Schuler & Mink, 1929.
20. Mantyselka P.T. Patient pain in general practice. Kuopio University Publications // D. Med. Sci. Kuopio. 1998. Vol. 165.
21. Marteletti P., van Suijlekom H. Cervicogenic Headache. Practical approaches to Therapy // CNS Drugs. 2004. Vol. 18. P. 793–805.
22. McKay T.J. Chronic posttraumatic headache // Headache. 2001. Vol. 4;6. P. 559–564.
23. Nilsson N. The prevalence of cervicogenic headache in a random population sample of 20–59–year olds // Spine. 1995. Vol. 20. P. 1884–1888.
24. Obermann M., Nebel K., Riegel A. et al. Incidence and predictors of chronic headache attributed to whiplash injury // Cephalalgia. 2010.
25. Roth J.K., Roth R.S., Weintraub J.R., Simons D.G. Cervicogenic headache caused by myofascial trigger points in the sternocleidomastoid: a case report // Cephalalgia. 2007. Vol. 27. P. 375–380.
26. Sjaastad O., Bakketeig L.S. Prevalence of cervicogenic headache: Vaga study of headache epidemiology // Acta Neurol. Scand. 2008. Vol. 117. P. 173–180.
27. Sjaastad O., Fredriksen T.A., Pfaffenrath V. Cervicogenic headache: diagnostic criteria // Headache. 1998. Vol. 38. P. 442–445.
28. Sjaastad O., Saunte C., Hovdal H. et al. Cervicogenic headache, an hypothesis // Cephalalgia. 1983. Vol. 3. P. 249–256.
29. Volland R.K. Клиническое исследование мидокалма (толперизона гидрохлорида) // Качественная клиническая практика. – 2002. – № 1. – С. 29–39.
30. Ylinen J., Nikander R., Nykanen M. et al. Effect of neck exercises on cervicogenic headache: a randomized controlled trial // J. Reabil. Med. 2010. Vol. 42. P. 344–349.
31. Zito G., Jull G., Story I. Clinical tests of musculoskeletal dysfunction in the diagnosis of cervicogenic headache // Man. Ther. 2006. Vol. 11. P. 118–129.
Головная боль. Руководство для врачей. Второе издание, переработанное и дополненное
Табеева Г.Р.
Издательство ГЭОТАР-Медиа, 2020 г.
Мягкая обложка, 296 стр.
ISBN 978-5-9704-5864-8
Дополнительно:
Руководство посвящено одной из наиболее актуальных проблем медицины — головной боли. В нем изложены современные принципы ведения пациентов с головной болью. Данное издание переработано, содержит критерии диагностики головных болей в соответствии с последней версией Международной классификации головных болей (МКГБ-3 бета, 2013) и дополнено новой главой, посвященной головным болям при нарушениях гомеостаза.
В первой части руководства освещены общие вопросы классификации головных болей, ведения пациентов и организации специализированной помощи. Во второй части подробно рассмотрены отдельные формы первичной головной боли, включая редкие, труднодиагностируемые формы. В третьей части представлены наиболее распространенные формы вторичных (симптоматических) видов головной боли (связанные с избыточным употреблением лекарственных средств, цереброваскулярными заболеваниями, черепно-мозговой травмой, патологией шейного отдела позвоночника). Подробно изложены современные принципы диагностики и дифференциальной диагностики головных болей, а также приведены современные практические рекомендации их лечения. Четвертая часть посвящена особенностям клинических проявлений, диагностики и лечения головной боли у детей, лиц старшего возраста и женщин. В приложении к руководству дана краткая версия МКГБ.
Издание предназначено неврологам, терапевтам и врачам других специальностей.
Дополнительно:
См. содержание и примеры страниц












![[IMG]](http://piratebooks.ru/attachments/golovnaya-bol-8.jpg)

![Таблица 1. Диагностические критерии ЦГБ (Sjaastad O. и соавт. , 1990 г.) [28]](https://www.rmj.ru/data/articles/Image/t20/n29/1478-1.gif)
![Таблица 2. Диагностические критерии ЦГБ МКГБ–2 [2]](https://www.rmj.ru/data/articles/Image/t20/n29/1478-2.gif)


![Таблица 5. Изменение интенсивности боли различной локализации на фоне лечения Мидокалмом [29]](https://www.rmj.ru/data/articles/Image/t20/n29/1478-5.gif)
![Рис. 1. Динамика интенсивности боли в подгруппах с исходно разной выраженностью болевых проявлений на фоне лечения Мидокалмом [12]](https://www.rmj.ru/data/articles/Image/t20/n29/1478-6.gif)