Примерно 15% пар во всем мире страдают бесплодием.
Неспособность к зачатию затрагивает как женщин, так и мужчин. Так, в России в 2021 году бесплодием страдали примерно 1 128 000 женщин и 77 000 мужчин. Один из способов лечения бесплодия — экстракорпоральное оплодотворение, ЭКО.
У нас уже была статья о том, чего ждать от процедуры ЭКО и как получить на нее квоту. В этой статье расскажу об особенностях процедуры, показаниях и противопоказаниях, а также о стоимости ЭКО без квоты.
И снова предупреждаем: советуйтесь со специалистами
Процедура ЭКО и любые другие вопросы, связанные со здоровьем, индивидуальны. Необязательно, что у всех было или будет так же, как описано в статье. Любые вопросы о здоровье, показаниях и противопоказаниях к процедуре обсуждайте со своим лечащим врачом.
Что такое процедура ЭКО
ЭКО — процедура искусственного оплодотворения. Во время ЭКО яйцеклетку оплодотворяют в лабораторных условиях — так получается эмбрион, зародыш человека. Эмбрион выращивают в лаборатории и подсаживают в матку женщины, после чего ожидают развития беременности.
ЭКО используют для лечения бесплодия или зачатия здорового ребенка, если у одного или обоих родителей есть серьезные генетические заболевания, которые могут передаться детям.
Делают ли одиноким женщинам. Одинокая женщина имеет такое же право на ЭКО, как и семейная пара. Для процедуры понадобится ее информированное добровольное согласие на медицинское вмешательство и биоматериал — донорские сперматозоиды, а также яйцеклетки или донорский эмбрион, если яйцеклетки женщины непригодны для оплодотворения.
Как часто можно делать. Законодательно количество попыток ЭКО не ограничено, но ограничения может поставить лечащий врач. Если первая попытка ЭКО не удалась — эмбрион не прижился, — вторую теоретически можно делать уже в следующем менструальном цикле, если для этого нет противопоказаний.
Если при ЭКО используется стимуляция суперовуляции — когда выращивают несколько яйцеклеток, — процедуру можно делать не больше двух раз в год. Подсаживать замороженные эмбрионы можно чаще — три-четыре раза в год. Об этих и других особенностях и методиках процедуры расскажу ниже.
Болезненна ли процедура. Женщине может быть неприятно или больно от инъекций, а также во время или после различных процедур. Например, во время стимуляции суперовуляции или после пункции — извлечения яйцеклеток из яичников. В остальном ЭКО — почти безболезненная процедура. Врач извлекает яйцеклетки под общим или местным наркозом — во время процедуры женщина ничего не чувствует. Подсаживают эмбрионы без наркоза, но с помощью мягкого катетера — это тоже не больно.
Еще неприятные ощущения могут возникать во время подготовки к ЭКО. Например, при проверке маточных труб на проходимость.
Вероятность положительного результата. К сожалению, ЭКО не гарантирует наступления беременности и рождения живого и здорового ребенка.
Шансы на успех зависят от нескольких факторов: возраста женщины, причин бесплодия и подхода к лечению.
По данным регистра вспомогательных репродуктивных технологий, ВРТ, за 2020 год после переноса эмбрионов с собственными яйцеклетками беременность наступила примерно у 38,5% женщин, это 39 743 беременностей на 103 041 переносов. Из них родили 71,7% женщин — 28 511 родов из 39 743 беременностей.
При использовании донорских яйцеклеток забеременели 45,2% женщин — 3595 беременностей на 7948 переносов. Родили — 2577, то есть 71,7%.
В отчете есть погрешность — не все клиники подают отчеты. Например, в 2020 году отчитались только 214 — на основе этих данных был сформирован отчет.
Вероятность положительных результатов ЭКО также отличается в разных клиниках. В одних процент приживаемости эмбриона может быть выше среднего показателя, в других — ниже. Например, частота наступления беременности в одной из московских клиник доходит до 55,4%, а в одной из петербургских — 54%.
Как быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
Безопасность ЭКО
У процедуры ЭКО есть свои риски и осложнения.
Многоплодная беременность. При ЭКО женщине могут подсадить несколько эмбрионов: так больше шансов, что хотя бы один из них приживется и беременность наступит. Но если приживутся два — наступит многоплодная беременность.
Выносить несколько детей трудно: они могут не выжить или родиться с тяжелыми нарушениями. Многоплодная беременность может привести к внутриутробному кислородному голоданию, замедлению роста одного из детей или преждевременным родам — рождению недоношенных детей.
Распространенность многоплодной беременности при ЭКО — 20—25%, из них 22% — двойни, 3% — тройни.
Синдром гиперстимуляции яичников. Яйцеклетки находятся в фолликулах. В нормальном менструальном цикле в фолликуле яичника женщины созревает одна яйцеклетка. При проведении ЭКО одной яйцеклетки может быть недостаточно: она может не оплодотвориться или эмбрион получится плохого качества.
Чтобы созрела не одна, а 10—20 яйцеклеток, проводят стимуляцию суперовуляции. Это гормональная терапия.
Стимуляция суперовуляции может повлечь за собой синдром гиперстимуляции яичников — СГЯ. Это реакция организма на гормональные препараты, при которой яичники становятся опухшими и болезненными. СГЯ бывает разной степени: легкой, средней и тяжелой.
При легкой степени наблюдается вздутие и боли в животе. Возможна тошнота, рвота и увеличение яичников с 5 до 12 см. При средней степени тяжести наблюдается асцит — когда в брюшной полости скапливается жидкость. При тяжелой форме повышается вязкость крови и появляется риск образования тромбов. При очень тяжелых формах возможен летальный исход, однако риск небольшой — один случай на 450 000—500 000.
Тяжелые формы СГЯ, по данным Минздрава, наблюдаются в 1—5% всех циклов ЭКО. Согласно другим источникам, тяжелые случаи встречаются примерно в 1% случаев и обычно связаны с извлечением более 20 фолликулов. Легкие формы СГЯ бывают у 2—6% женщин.
Внематочная беременность наступает, когда оплодотворенная яйцеклетка прикрепляется к полости вне матки, например к маточной трубе. Такой риск существует, даже несмотря на то, что при ЭКО эмбрион сразу переносят в полость матки. Дело в том, что после переноса эмбрион еще один-два дня «ищет», где ему прикрепиться, и может покинуть матку.
Внематочную беременность прерывают, потому что женщина может погибнуть: создается риск разрыва органа, в котором развивается такая беременность.
Внематочная беременность при ЭКО наступает приблизительно у 2—5% женщин.
Выкидыш. ЭКО не гарантирует, что беременность не прервется естественным образом. Частота выкидышей у женщин, которые зачали с помощью ЭКО, такая же, как у женщин, которые зачали самостоятельно, — 15—25%. С возрастом женщины риск выкидыша увеличивается.
Другие осложнения. До и после извлечения яйцеклеток могут возникать неприятные ощущения, например боли в животе, или осложнения: кровотечения, воспаления и инфекции.
Также у женщины может проявиться аллергия на препараты, которые врач использует при подготовке к ЭКО. Существует повышенный риск образования тромбов в течение первого триместра из-за стимуляции суперовуляции.
Показания к назначению ЭКО
Бесплодие, которое не удается вылечить другими способами. Если беременность не наступает через 12 месяцев регулярной половой жизни без контрацепции, ставят диагноз «бесплодие». Женщинам старше 35 лет диагноз ставят раньше — через 6 месяцев.
Диагностика причин бесплодия
После диагноза «бесплодие» будущих родителей отправляют на обследование, чтобы установить его причины.
Женщины сдают анализы на определение уровня пролактина, гонадотропинов и стероидных гормонов в крови. Проходят обследование органов малого таза — матки и придатков. Мужчины сдают спермограмму.
Оба партнера сдают анализы на наличие заболеваний, передающихся половым путем.
Когда врачи установят причину бесплодия, мужчина и женщина проходят лечение, чтобы повысить шансы наступления беременности естественным путем. Это может быть медикаментозная терапия или хирургическое вмешательство.
Например, женщинам иногда необходима лапароскопическая операция на матке или яичниках, удаление миомы или полипов в матке. Чтобы усилить выработку яйцеклеток и сперматозоидов, врач может назначить гормональную терапию.
Если через 12 месяцев после постановки диагноза никакое другое лечение не помогло, бесплодие считается неизлечимым. В этом случае делают ЭКО. Для женщин старше 35 лет этот срок меньше — шесть месяцев.
Заболевания, при которых беременность невозможна без ЭКО: например, повреждение, закупорка маточных труб или их отсутствие, нарушение овуляции или аномалии спермы. Также ЭКО может быть проведено, если врач решит, что этот метод будет эффективнее, чем другие способы лечения бесплодия.
Сохранение фертильности женщины при раке и других заболеваниях. Если женщина серьезно больна, она может заморозить собственные яйцеклетки и воспользоваться ими в будущем. Это нужно, когда лечение болезни может негативно повлиять на возможность зачать ребенка.
ВИЧ. ЭКО проводят в дискордантных парах — когда ВИЧ-инфекция диагностирована только у одного партнера. ЭКО позволяет снизить риск инфицирования партнера при попытке зачатия.
Некоторые наследственные заболевания. Если высок риск передачи болезни ребенку, то делают ЭКО с тестированием эмбриона перед помещением в матку. Это позволяет избежать рождения ребенка с тяжелым наследственным недугом.
Противопоказания
Противопоказания делятся на абсолютные и относительные. При абсолютных ЭКО нельзя делать ни при каких обстоятельствах. Например, когда у женщины нет матки. При относительных противопоказаниях ЭКО можно делать при определенных обстоятельствах — это решает лечащий врач. Например, если накануне процедуры женщина сломала руку, ЭКО перенесут.
Вот общие противопоказания к проведению процедуры ЭКО:
- Некоторые инфекционные болезни: туберкулез, вирусный гепатит, сифилис, ВИЧ вне ремиссии, инфекции, передающиеся половым путем.
- Злокачественные опухоли в любом органе и доброкачественные новообразования в области матки и яичников, которые нужно срочно удалить. Применять стимуляцию суперовуляции в таких случаях нельзя: это может спровоцировать рост новообразования. В таком случае просто берут фолликулы, создают условия для дозревания и получают яйцеклетки.
- Болезни крови и кроветворных органов, например острый лейкоз и апластическая анемия.
- Тяжелые болезни эндокринной системы, например декомпенсированный сахарный диабет.
- Серьезные психические расстройства, например деменция или шизофрения.
- Тяжелые болезни нервной системы, например спинальная мышечная атрофия — болезнь, из-за которой мышцы становятся очень слабыми, человек практически обездвижен.
- Тяжелые заболевания сердца, сосудов и органов дыхания, например приобретенные пороки сердца и тяжелая дыхательная недостаточность — когда уровень кислорода в крови опасно низкий.
- Некоторые болезни органов пищеварения и почек, например цирроз печени, болезнь Крона, язвенный колит, гломерулонефрит.
- Тяжелые ревматические заболевания, например ревматоидный артрит с поражением других органов, а не только суставов.
Порядок проведения процедуры
Протокол ЭКО. Когда женщина вступает в программу, врач составляет протокол ЭКО — план лечения. Это таблица-календарь, в которой по дням и часам расписывают, какое лекарство принять и какую инъекцию сделать.
Протокол бывает коротким и длинным. Короткий протокол начинается с первых дней менструального цикла. Длинный — с 20—21 дня цикла. Первый этап длинного протокола — подготовительный, или регулирующий, — подавляет выработку гипофизом собственных гормонов и таким образом готовит яичники к выработке фолликулов одинакового качества. Только затем следует стимуляция овуляции.
Длительность протокола зависит от репродуктивного здоровья женщины и эффективности прошлого, как правило, короткого протокола. Например, если у женщины есть такие заболевания, как эндометриоз или миома матки, или в предыдущем протоколе яйцеклетки получились плохого качества, используют длинный протокол.
Еще бывает протокол ЭКО в естественном цикле — без гормональной терапии — и криопротокол — когда подсаживают ранее замороженные эмбрионы.
Подготовка к процедуре. Перед ЭКО будущие родители проходят множество обследований.
Женщины сдают анализ мочи и крови, мазки, проходят цитологическое исследование шейки матки и УЗИ органов малого таза, флюорографию и ЭКГ. Женщинам до 35 лет делают УЗИ молочных желез, старше 35 — маммографию.
По показаниям женщине назначают консультацию или осмотр врача-генетика и эндокринолога, проводят УЗИ щитовидной железы и паращитовидных желез, почек и надпочечников.
Мужчины сдают спермограмму. Оба партнера — анализы на ВИЧ, гепатиты, сифилис.
Полный список обследований можно посмотреть в порядке использования ВРТ, утвержденном приказом Минздрава России от 31.07.2020 № 308н, а также клинических рекомендациях Минздрава России.
Стимуляция суперовуляции. Суперовуляцию проводят с помощью гормональных подкожных инъекций. Инъекции женщина может делать самостоятельно или приезжать в клинику.
Терапия длится 8—22 дня в зависимости от плана лечения. Каждые три-четыре дня врач делает женщине УЗИ для отслеживания роста фолликулов. Когда фолликулы становятся достаточно зрелыми, из них извлекают яйцеклетки.
Стимуляцию суперовуляции делают не всегда. Например, женщина может отказаться от терапии и попробовать ЭКО в естественном цикле. Тогда из фолликула извлекают яйцеклетку, которая созрела естественным образом, и оплодотворяют ее. В этом случае также проводится пункция.
Пункция фолликулов яичника. Если была стимуляция суперовуляции, за 32—36 часов до пункции женщине делают инъекцию гормона ХГЧ или аГнРГ, чтобы запустить процесс овуляции и помочь яйцеклетке дозреть.
После этого в назначенное время женщина приезжает в клинику для пункции. Врач через стенку влагалища прокалывает фолликулы и извлекает их содержимое. Процедура занимает 15—30 минут в зависимости от количества фолликулов. Она всегда проводится под наркозом, часто общим. В большинстве случаев ее делают трансвагинальным способом при помощи прибора вроде шприца. Реже — лапароскопическим, то есть через прокол живота.
Криозаморозка ооцитов. Чтобы сохранить яйцеклетки для использования в будущем, их можно криоконсервировать.
Криозаморозка ооцитов актуальна для женщин, которые не планируют рожать сейчас, но и не хотят лишиться шанса сделать это в будущем.
Кроме того, криозаморозка ооцитов рекомендована:
- женщинам с обнаруженным онкологическим заболеванием до начала лечения;
- при планируемых операциях на яичниках;
- при высоком риске ранней менопаузы.
Оптимальный возраст извлечения яйцеклеток — 18—35 лет, поскольку со временем число ооцитов уменьшается и ухудшается их качество.
Инсеминация ооцитов. Яйцеклетки вместе с подготовленными сперматозоидами помещают в специальную среду в чашки Петри на 16—20 часов. Обычно это делают в день пункции.
Ооциты оплодотворяются, и появляются эмбрионы.
Культивирование эмбрионов. Получившиеся эмбрионы выращивают в течение 2—5 дней в лаборатории и только потом переносят в матку женщины.
Криозаморозка эмбрионов. При ЭКО обычно получается несколько эмбрионов. Из них женщине подсаживают один-два, а остальные могут криоконсервировать. Если беременность в результате первой попытки ЭКО не наступает, при второй делают ЭКО по криопротоколу.
Эмбрионы могут храниться в замороженном состоянии неограниченное время. Шансы на успешную беременность одинаковы для замороженных и свежих эмбрионов. Хранение платное, цена зависит от клиники. Например, в одной петербургской клинике хранение биоматериала стоит 1200 Р в месяц, в московской — 1300 Р.
Сохранять и замораживать оставшиеся эмбрионы не обязательно. Пара может пожертвовать их для исследования или другой паре, а может утилизировать.
Внутриматочное введение эмбрионов. Эмбрионы подсаживают в матку на 2—6 сутки после пункции фолликулов. Это делают при помощи специального мягкого катетера, поэтому анестезия обычно не нужна.
Количество подсаженных эмбрионов зависит от предпочтений женщины или пары, возраста женщины, истории ее болезни и качества эмбрионов. Женщинам до 35 лет в первом цикле ЭКО подсаживают только один эмбрион. Если несколько попыток ЭКО были неудачными, врач может порекомендовать перенести в матку два или больше эмбрионов, чтобы увеличить шансы на беременность.
Минздрав рекомендует подсаживать не более двух эмбрионов за раз из-за рисков возможной многоплодной беременности. Если женщина напишет информированное добровольное согласие, ей могут подсадить три эмбриона.
ПГТ. Процедура ЭКО может включать в себя предымплантационное генетическое тестирование — ПГТ, когда эмбрион проверяют на генетические заболевания до переноса в матку.
Например, это нужно, если у родителей есть наследственное заболевание, которое может передаться ребенку. Также можно проверить эмбрион на хромосомные аномалии, такие как синдром Дауна. Это нужно, если женщина старше 35 лет: с этого возраста увеличиваются риски рождения детей с такими нарушениями.
В некоторых случаях можно выбрать пол ребенка, если есть риск наследственного заболевания, которое сцеплено с полом, например гемофилии. Однако ПГТ не гарантирует рождение здорового ребенка на 100% и беременные женщины потом все равно проходят специальные обследования — скрининги — на наличие отклонений у плода.
По заключению врача-генетика ПГТ может быть обязательным — например, когда есть высокий риск наследственного заболевания у ребенка.
Поддержка лютеиновой фазы. В день пункции фолликулов или в течение трех дней после нее женщине назначают прием прогестерона. Этот гормон нужен для поддержания лютеиновой фазы репродуктивного цикла, при которой организм готовится к наступлению беременности. Поверхность матки утолщается, чтобы плодное яйцо, содержащее эмбрион, смогло на ней закрепиться и в дальнейшем расти и развиваться. Другими словами, прогестерон помогает эмбрионам прижиться.
Диагностика беременности. Через две недели после имплантации эмбрионов женщина сдает анализ крови или мочи на гормон ХГЧ. Его уровень обычно ниже 5 мЕд/мл, а у беременных на сроке до двух недель повышается до 155 мЕд/мл. Если ХГЧ хотя бы 80 мЕд/мл, считается, что беременность наступила.
Через три-четыре недели проводится УЗИ органов малого таза, чтобы обнаружить плодное яйцо в полости матки и исключить внематочную беременность.
Удаление лишних эмбрионов. Если в результате ЭКО прижилось больше эмбрионов, чем женщина рассчитывала, лишние удаляют. Противопоказание для удаления — угроза прерывания беременности.
Длительность процедуры. Один полный цикл ЭКО занимает две-три недели. Но процесс может длиться и дольше из-за возможных противопоказаний к переносу готовых эмбрионов, а также сложности и тактики лечения.
Методики проведения ЭКО
С ИКСИ. Если сперматозоиды малоактивны и не могут самостоятельно проникнуть в яйцеклетку, оплодотворения не будет. В таком случае врачи используют метод ИКСИ, или ICSI — от английского IntraCytoplasmic Sperm Injection.
При ИКСИ специалисты отбирают лучший сперматозоид и вводят его прямо в яйцеклетку с помощью специальных инструментов. Сперматозоид отбирают с помощью микроскопа с оптическим увеличением в 200—400 раз.
Показания для ИКСИ такие:
- Мужской фактор бесплодия. Например, нарушение выработки спермы, снижение ее объема, качества сперматозоидов.
- Отсутствие или низкий процент оплодотворения — менее 20% яйцеклеток в предыдущей программе ЭКО.
- Использование сперматозоидов, полученных хирургическим путем, или криоконсервированных яйцеклеток.
ИКСИ используют при тяжелом мужском бесплодии. Коэффициент оплодотворения с ИКСИ — 50—70%.
С ИМСИ. ИМСИ, или IMSI — от английского Intracytoplasmic morphologically selected sperm injection, — улучшенная версия ИКСИ.
При ИМСИ лучший сперматозоид выбирают с помощью более мощного микроскопа — более чем с 6000-кратным увеличением. Затем лучшие сперматозоиды также вводят в яйцеклетки специальными инструментами. ИМСИ не входит в рекомендации Минздрава и используется реже, а также не используется при ЭКО по ОМС.
Однозначных зарубежных исследований в пользу ИМСИ тоже нет. Но есть доказательства, что иногда ИМСИ эффективнее с точки зрения наступления беременностей и снижения частоты выкидышей.
Мнения об эффективности ИМСИ противоречивы. Согласно большинству исследований, использовать этот метод на постоянной основе не нужно. Но он может сработать, если другие методы лечения мужского бесплодия не помогают.
С ИВМ. Суть методики ИВМ, или IVM — от английского In vitro maturation, заключается в том, что яйцеклетки получают без использования гормональной терапии. Она работает так: у женщины берут несколько незрелых фолликулов и отправляют их дозревать в специальный инкубатор. Когда фолликулы созревают, из них получают яйцеклетки, а дальше все идет как при обычном ЭКО: оплодотворяют яйцеклетки, выращивают эмбрионы и подсаживают их женщине.
Методику ИВМ используют, когда есть противопоказания для гормональной стимуляции, например эндометриоз или гормонально-зависимые опухоли.
ИВМ позволяет сохранить фертильность — способность давать потомство — женщины, если у нее обнаружат онкологические заболевания. В таком случае у женщины могут забрать фолликулы даже в день обнаружения болезни и потом начать лечить рак. При обычном ЭКО — без ИВМ — забор фолликулов может занять несколько месяцев.
Методику с ИВМ также могут использовать, если женщина хочет избежать гормональной терапии и таких осложнений, как СГЯ и гормонозависимых новообразований, например рака молочной железы и яичников.
Эта методика пока не получила широкого распространения и не входит в базовую программу ОМС.
С хетчингом. Чтобы понять, что такое хетчинг, надо знать, как «устроен» эмбрион.
В начале есть две отдельные клетки — ооцит, или яйцеклетка, и сперматозоид. Когда сперматозоид оплодотворяет яйцеклетку, образуется зигота. Зигота начинает делиться — так появляется эмбрион.
На первых стадиях развития эмбрион защищен специальной оболочкой, которая оберегает его от внешних воздействий. На 5—7 день развития эмбриона эта оболочка истончается и рвется — эмбрион «вылупляется» и продолжает расти и развиваться. Но не всегда у эмбриона получается разорвать оболочку. И если этого не происходит, он погибает и беременность не наступает.
При естественном зачатии это не страшно — женщина даже не узнает, что оно произошло, и попробует забеременеть в следующем месяце. Но при ЭКО ставки слишком высоки.
Хетчинг — это методика, при которой специалисты рассекают оболочку эмбриона перед его переносом в матку.
Хетчинг рекомендуют по следующим показаниям:
- Три и более неудачных попыток ЭКО с переносом эмбрионов хорошего качества в прошлом, эмбрионы низкого качества.
- Изменение структуры оболочки эмбриона, например ее утолщение.
- Использование криоконсервированных эмбрионов.
- Необходимость биопсии эмбриона для скрининга на наследственные заболевания и хромосомные нарушения. Она всегда нужна женщинам старше 35 лет и при высоком риске передаче болезни от родителей к ребенку.
Что входит в цену ЭКО
Первичная консультация может быть платной или бесплатной — в зависимости от клиники. На ней будущие родители задают врачу вопросы, которые их интересуют. Если пара принимает решение вступить в программу ЭКО, их направляют на обследования.
Диагностика и обследование. Обследования проходят и женщина, и мужчина. На этом этапе врач выясняет, может ли пара или одинокая женщина участвовать в программе. Без предварительного обследования ЭКО не сделают.
При наличии заболеваний врач прописывает лечение, после которого пара проходит обследование снова.
Наблюдение у репродуктолога. Репродуктолог — врач, который занимается лечением бесплодия. Он следит за тем, чтобы беременность наступила и в результате нее родился здоровый ребенок. Пара наблюдается у репродуктолога до наступления и во время беременности.
Кроме репродуктолога женщина также посещает терапевта и эндокринолога. Если у кого-то из ее родственников есть генетические заболевания — врача-генетика.
Стоимость разных программ ЭКО
Стоимость ЭКО различается в регионах и клиниках. Но просто сравнивать цены недостаточно, так как существуют разные программы и дополнительные услуги. Также цены могут различаться в зависимости от того, включена в программу стоимость лекарств или нет.
По базовой программе. Стоимость ЭКО по базовой программе обычно самая низкая из всех возможных программ. Например, в одной из клиник Москвы ЭКО по базовой программе стоит 176 400 Р.
Согласно приказу Минздрава, в базовую программу входят такие манипуляции:
- Стимуляция суперовуляции.
- Пункция фолликулов яичника.
- Инсеминация ооцитов.
- Культивирование эмбрионов.
- Перенос эмбрионов в матку.
С донорскими половыми клетками. ЭКО с донорскими биоматериалами — яйцеклетками и сперматозоидами — обойдется так же или дороже базовой программы. В этом случае нужно доплатить за донорский материал.
Донорская сперма в Москве стоит 10 000—47 000 Р, в Санкт-Петербурге — 6000—35 000 Р. Донорская яйцеклетка в Москве стоит от 25 000 Р, в Санкт-Петербурге — от 20 500 Р. Для ЭКО, как правило, необходимо несколько яйцеклеток, чтобы вырастить несколько эмбрионов и так подстраховаться, если часть эмбрионов получится плохого качества или погибнет.
По криопротоколу. Стоимость ЭКО по криопротоколу дороже ЭКО по базовой программе. Например, в одной из московских клиник сам криопротокол, то есть разморозка и перенос эмбрионов в матку без других обследований, стоит 49 000 Р. Дополнительно оплачивается программа извлечения ооцитов с их последующей криоконсервацией стоимостью 110 000 Р. Все вместе получается 159 000 Р.
С ИКСИ/ИМСИ. В одной из московских клиник сама ИКСИ обойдется от 10 400 Р. ЭКО с ИКСИ — от 133 900 Р.
С хетчингом. Хетчинг может оплачиваться отдельно, если его стоимость не входит в программу. В одной из петербургских клиник за него придется доплатить 6500 Р.
С ИВМ. В одной из московских клиник ЭКО с ИВМ стоит 209 000 Р.
При суррогатном материнстве. Суррогатное материнство — вынашивание и рождение ребенка по договору между женщиной, которая будет вынашивать и рожать ребенка, и биологическими родителями. Оно используется, когда биологическая мать ребенка не может его выносить и родить по медицинским показаниям.
Показания к суррогатному материнству такие:
- Отсутствие матки.
- Деформация полости или шейки матки из-за врожденных пороков развития или в результате болезни.
- Патология эндометрия — нарушение слизистого слоя стенки матки, при котором оплодотворенная яйцеклетка не может на нем закрепиться и беременность не наступает или прерывается.
- Три и более неудачных попыток ЭКО с эмбрионами хорошего качества, когда перенос не привел к беременности.
- Три и более самопроизвольных выкидыша в анамнезе.
- Заболевания и состояния, которые относят к противопоказаниям к ЭКО.
ЭКО с суррогатной матерью состоит из следующих этапов:
- Синхронизация менструальных циклов генетической и суррогатной матери.
- Стимуляция суперовуляции генетической матери.
- Пункция фолликулов генетической матери.
- Инсеминация ооцитов генетической матери.
- Культивирование эмбрионов.
- Перенос эмбрионов в полость матки суррогатной матери.
Стоимость программы суррогатного материнства в московской клинике «Альтра-вита» — 2,9 млн рублей за одноплодную беременность, и 3,8 млн рублей — за многоплодную. В петербургской «Спарте» — 2,5—2,8 млн рублей.
Остальные расходы будущие родители оплачивают самостоятельно, например вознаграждение суррогатной матери после рождения ребенка. Суррогатной матерью может бесплатно стать родственница или подруга, если они согласны.
Стоимость ЭКО в клиниках Москвы. В Москве ЭКО можно сделать в 96 клиниках.
Цены на ЭКО в московских клиниках на 23.01.2023
| Клиника | Базовая программа ЭКО | ЭКО + ИКСИ (ICSI) | Программа ЭКО с донорской спермой |
Программа ЭКО с донорскими яйцеклетками |
|---|---|---|---|---|
| «Витроклиник» | 156 600 Р | 209 000 Р | Доплата 18 000 Р за биоматериал | 175 200 Р |
| Next Generation | 176 400 Р | 205 400 Р | 205 400 Р Доплата от 20 000 Р за биоматериал | От 300 000 Р |
| «Центр ЭКО» | 133 990 Р | 177 900 Р | От 16 000 Р стоимость программы ЭКО оплачивается отдельно | 206 000—276 000 Р |
Базовая программа ЭКО
156 600 Р
ЭКО + ИКСИ (ICSI)
209 000 Р
Программа ЭКО с донорской спермой
Доплата 18 000 Р за биоматериал
Программа ЭКО с донорскими яйцеклетками
175 200 Р
Базовая программа ЭКО
176 400 Р
ЭКО + ИКСИ (ICSI)
205 400 Р
Программа ЭКО с донорской спермой
Доплата от 20 000 Р за биоматериал
Программа ЭКО с донорскими яйцеклетками
От 300 000 Р
Базовая программа ЭКО
133 990 Р
ЭКО + ИКСИ (ICSI)
177 900 Р
Программа ЭКО с донорской спермой
От 16 000 Р стоимость программы ЭКО оплачивается отдельно
Программа ЭКО с донорскими яйцеклетками
206 000—276 000 Р
Можно ли сделать ЭКО бесплатно
ЭКО можно сделать бесплатно по квоте. В этом случае государство оплачивает только базовую программу ЭКО. Все, что не входит в базовую программу и без чего возможно наступление беременности, пара или одинокая женщина оплачивают самостоятельно. Например, за хранение замороженных эмбрионов или донорские сперматозоиды нужно будет доплатить.
Как выбрать клинику для ЭКО
Успешность ЭКО зависит в том числе от опыта и квалификации специалистов и оснащения клиники. Оценить работу клиники помогают отзывы пациентов и показатели ее результативности — например, процент наступления беременности и родов от ЭКО.
При выборе клиники можно запросить в ней статистику результатов ЭКО или поискать эту информацию в интернете.
ЭКО по полису ОМС. Если планируете сделать ЭКО по квоте, клиника должна участвовать в программе ЭКО по полису ОМС. Список клиник ищите на сайте департамента или комитета здравоохранения вашего региона. Например, для москвичей такой список есть на сайте департамента здравоохранения Москвы.
Что нужно знать об ЭКО
- ЭКО — метод лечения бесплодия. При ЭКО яйцеклетку оплодотворяют в лабораторных условиях. Получившийся эмбрион подсаживают в матку, после чего ожидают наступления беременности.
- В естественном цикле женщины, как правило, созревает одна яйцеклетка. При ЭКО могут провести стимуляцию суперовуляции — гормональную терапию, чтобы вырастить больше яйцеклеток и так повысить шансы на беременность.
- Есть различные программы и методики ЭКО. Так называемая базовая программа состоит из нескольких этапов: стимуляции суперовуляции, пункции фолликулов яичника, оплодотворения яйцеклеток, выращивания эмбрионов и переноса их в матку.
- При мужском бесплодии или при использовании криоконсервированных ооцитов применяют дополнительные методики ИКСИ или ИМСИ — когда отбирают самые сильные сперматозоиды для оплодотворения яйцеклетки.
- Если женщина старше 35 лет или в прошлом были неудачные попытки ЭКО, используют методику с хетчингом — когда специальную защитную оболочку эмбриона надрезают и помогают ему «выбраться», чтобы расти и развиваться дальше.
- ЭКО можно сделать по ОМС бесплатно или за деньги в частной клинике. Стоимость различается в зависимости от программы и дополнительных услуг. Часто в стоимость программы не входят лекарства.
- В Москве ЭКО по базовой программе стоит в среднем 140 000—300 000 Р. В Санкт-Петербурге — 120 000—250 000 Р. В некоторых случаях дополнительно придется оплатить лекарства.
Суть и технология метода экстракорпорального оплодотворения (ЭКО)
При экстракорпоральном оплодотворении женская яйцеклетка оплодотворяется спермой партнера в лаборатории в определенных условиях – «в пробирке». Эмбрионы, полученные после оплодотворения яйцеклеток, переносят в матку для имплантации и наступления беременности.
В каких случая показано экстракорпоральное оплодотворение?
Мужское бесплодие:
- астенозооспермия (снижение подвижности сперматозоидов);
- олигозооспермия (снижение количества сперматозоидов);
- тератозооспермия (нарушение нормального строения сперматозоидов);
- обструктивная азооспермия (отсутствие сперматозоидов в эякуляте из-за «закупорки» семявыносящих протоков). В этом случае сперматозоиды могут быть получены с помощью пункции придатков яичек и яичек, а при выраженных нарушениях может быть использована сперма донора;
Женское бесплодие
- отсутствие или непроходимость маточных труб;
- ановуляция (недостаточность яичников, выражающаяся в отсутствии созревания фолликулов и овуляции);
- поздний репродуктивный возраст (при истощении функции яичников может потребоваться использовать яйцеклетки донора или донорские эмбрионы);
- во всех случаях безуспешного лечения бесплодия (эндометриоз, нарушения овуляции и т.д.) другими методами (лапароскопия, назначение гормональных препаратов и т.д.). Использование других методов лечения бесплодия до обращения к методу ЭКО не должно затягиваться на годы и превышать 9-12 месяцев с момента установления диагноза;
- при патологии матки, которую нельзя скорректировать (отсутствие матки или выраженные пороки ее развития, нарушение роста слизистой оболочки полости матки) возможно использование суррогатного материнства, когда эмбрион переносится в полость матки не своей «генетической маме», а другой женщине («суррогатной маме»), которая по предварительно заключенному договору его вынашивает и рожает.
- Бесплодие неясного генеза
Генетические нарушения, которые могут быть переданы ребенку при спонтанной беременности или неселективном переносе эмбрионов. В этих случаях проводится ПГД (преимплантационная генетическая диагностика). Яйцеклетки или эмбрионы тестируются на наличие определенного генетического нарушения и переносятся только здоровые.
Подготовка к экстракорпоральному оплодотворению
Хотя экстракорпоральное оплодотворение имеет высокую вероятность успешного исхода, существуют некоторые недостатки:
- высокая стоимость процедуры (но можно сделать ЭКО бесплатно по полису ОМС);
- потенциальный риск развития побочных эффектов и осложнений, связанных с применяемыми лекарственными препаратами и инвазивными процедурами;
- увеличение частоты наступления многоплодной беременности, преждевременных родов;
- существует вероятность внематочной беременности, однако она меньше, чем при других способах лечения бесплодия.
Женщинам, которым предстоит экстракорпоральное оплодотворение, стоит обсудить с лечащим врачом и партнером все возможные риски, преимущества и альтернативы до начала лечения (протокола).
В некоторых случаях, прежде чем перейти к экстракорпоральному оплодотворению, возможно применение менее дорогих и инвазивных методов лечения (например, индукции овуляции, искусственной инсеминации).
Этапы экстракорпорального оплодотворения
Подготовительный этап.
Обследование:
- спермограмма;
- исследование уровня гормонов в крови (женщине);
- обследование на инфекции, передающиеся половым путем, в том числе гепатиты В и С, сифилис, ВИЧ (женщине и мужчине);
- анализ крови на так называемые TORCH инфекции (краснуха, вирусы герпеса, цитомегаловирус, токсоплазма), которые могут вызвать пороки развития плода (женщине);
- заключение терапевта об отсутствии противопоказаний к процедуре.
Объем необходимого обследования сообщит лечащий врач. Полный список анализов для ЭКО можно посмотреть здесь.
И обучение пары:
Партнерам разъясняется содержание и последовательность этапов протокола, техника выполнения инъекций препаратов.
Основные этапы протоколов ЭКО:
- стимуляция яичников (стимуляция роста нескольких фолликулов);
- получение яйцеклеток (пункция фолликулов) и спермы;
- оплодотворение яйцеклеток спермой;
- выращивание (культивирование) эмбрионов;
- перенос эмбрионов в полость матки;
- поддержка II фазы (лютеиновой) в стимулированном цикле;
- контроль результатов (наступления беременности).
Часто беременность наступает с первой попытки ЭКО. Иногда требуется более чем одна попытка экстракорпорального оплодотворения прежде, чем наступит беременность.
Первый этап ЭКО: стимуляция яичников
Первый этап экстракорпорального оплодотворения предполагает применение препаратов, стимулирующих рост нескольких фолликулов и позволяющих контролировать время их созревания.
Существуют разные схемы (протоколы) стимуляции, могут быть использованы различные препараты. Режим стимуляции (протокол, препараты, дозы препаратов) подбирается индивидуально.
В некоторых случаях экстракорпоральное оплодотворение возможно и без стимуляции роста нескольких фолликулов (ЭКО в естественном цикле), тогда может быть получен только один фолликул.
Ниже приводятся примеры наиболее часто используемых протоколов стимуляции яичников, которые могут отличаться от того, который будет рекомендован.
1. Иногда, прежде чем начать протокол, назначают оральные контрацептивы. Противозачаточное средство предохраняет женщину от действия собственных гормонов, стимулирующих овуляцию.
В других случаях рекомендуют принимать препараты эстрогенов и/или прогестерона для регуляции менструального цикла и подготовки слизистой оболочки полости матки (эндометрия), или даже препаратов мужских половых гормонов (андрогенов) при сниженном овариальном резерве (генетически заложенного запаса яйцеклеток в яичниках).
Лекарственные препараты индивидуально назначает лечащий врач. В любом случае обоим партнерам рекомендуется начать прием препаратов фолиевой кислоты и других витаминов за три месяца до процедуры.
В так называемом «длинном протоколе», чаще с 21 дня менструального цикла, женщина начинает делать себе подкожные инъекции препаратов агониста (то есть аналога) гонадотропин рилизинг гормона (аГТРГ).
Агонист как бы «занимает место» своего собственного гормона, который отвечает за продукцию других половых гормонов, приводящих к созреванию фолликула и овуляции. Это делается для подавления действия собственных половых гормонов.
С наступлением менструации приступают непосредственно к стимуляции роста фолликулов. На второй-третий день после наступления менструации выполняется УЗИ малого таза для оценки состояния яичников и эндометрия, по показаниям проверяют уровень гормонов в крови.
Нормальные результаты свидетельствуют о готовности к стимуляции. К продолжающимся уколам препаратов аГТРГ добавляют инъекции препаратов фолликулостимулирующего гормона (ФСГ), которые женщина также может делать себе сама.
Через несколько дней стимуляции вновь делают УЗИ, оценивая состояние яичников, рост фолликулов и слизистой оболочки полости матки. В зависимости от результатов доза фолликулостимулирующего гормона может быть изменена. УЗИ, а иногда анализ крови, повторяют несколько раз за время стимуляции.
Цель стимуляции – получить несколько фолликулов диаметром 17-18 мм. Количество фолликулов зависит от ресурса яичников (овариального резерва), уровня гормонов и других индивидуальных особенностей. В большинстве случаев получают более двух фолликулов, иногда больше двадцати.
Когда данные УЗИ свидетельствуют о зрелости фолликулов, назначается инъекция триггера (стимулятора) овуляции, и через 35-36 часов после этого укола производят пункцию фолликулов для забора яйцеклеток.
2. Другая наиболее часто встречающаяся схема стимуляции – протокол с применением антагонистов («противников») гонадотропин рилизинг гормона (антГТРГ), который часто называют «короткий протокол».
Начиная с второго-третьего дня цикла, женщина начинает делать себе уколы препаратов фолликулостимулирующего гормона (ФСГ) для стимуляции роста фолликулов. Аналогично предыдущей схеме проводится УЗИ контроль роста фолликулов и слизистой оболочки полости матки.
При определенном размере фолликулов (или на шестой-седьмой день стимуляции) к уколам ФСГ добавляют инъекции препаратов антагонистов ГТРГ, которые временно блокируют выработку собственного гормона в головном мозге. Это делается для предотвращения преждевременной овуляции.
Дальнейший план действий такой же, как и в «длинном» протоколе: УЗИ-контроль фолликулы, после того как они «готовы», делается инъекция триггера овуляции, а затем пункция яичников и забор яйцеклеток.
Побочные эффекты стимуляции яичников
При проведении стимуляции и росте большого числа фолликулов может возникнуть существенное увеличение яичников, что приводит к вздутию живота и дискомфорту, развитию синдрома гиперстимуляции яичников (СГЯ).Синдром гиперстимуляции яичников в тяжелой форме развивается менее чем в 1% случаев, в основном при количестве фолликулов более двадцати.
Помимо рвоты и болей, в животе, брюшной или плевральной полости скапливается жидкость, кровь сгущается. В такой ситуации может потребоваться госпитализация для интенсивной терапии. Риск синдрома гиперстимуляции яичников можно уменьшить, прервав протокол стимуляции, если уровень эстрогенов в крови слишком высок или при УЗИ видно много фолликулов.
Протокол можно прервать до введения триггера овуляции или после взятия яйцеклеток.
В последнем случае яйцеклетки годны для экстракорпорального оплодотворения. Они могут быть заморожены для использования в последующем или оплодотворены спермой партнера – тогда замораживают полученные эмбрионы. Поскольку симптомы гиперстимуляции яичников достигают максимума на третий-пятый день после пункции фолликулов, решение о заморозке эмбрионов откладывают до этого момента.
Второй этап ЭКО: пункция фолликулов
Через 35-36 часов после инъекции триггера овуляции проводится процедура пункции яичников. Врач вводит во влагалище УЗ-датчик и визуализирует яичники с фолликулами. Затем по специальному проводнику вдоль датчика вводит иглу, которая через задний свод влагалища попадает в каждый фолликул и последовательно забирает (аспирирует) их содержимое вместе с яйцеклетками, которое тут же передается эмбриологу.
Эмбриолог под микроскопом находит в содержимом фолликулов яйцеклетки, оценивает их качество и поддерживает при определенной температуре до начала оплодотворения. В зависимости от количества фолликулов процедура пункции длится 15-30 минут. Женщина все это время находится в состоянии общей анестезии.
После пункции фолликулов женщина несколько часов остается под наблюдением. Могут появиться боли и спазмы внизу живота и кровянистые выделения из влагалища. Если симптомы сохраняются дольше суток, необходимо обратиться к лечащему врачу, поскольку они могут быть связаны с синдромом гиперстимуляции или внутренним кровотечением.
Нежелательно в день пункции управлять автомобилем и выполнять работу, требующую концентрации внимания и физических усилий.
Пока женщине проводят пункцию яичников, ее партнер в специально отведенном помещении путем мастурбации получает в стерильный контейнер сперму. Перед сдачей спермы половое воздержание у мужчины должно быть не менее двух, но не более пяти дней.
Третий этап ЭКО: оплодотворение
После взятия яйцеклеток в лабораторных условиях – «в пробирке» – они смешиваются с определенным образом обработанной спермой партнера. Обычно оплодотворяются более 50% яйцеклеток. В случаях мужского бесплодия может потребоваться проведение процедуры ИКСИ (интрацитоплазматическая инъекция сперматозоида в цитоплазму яйцеклетки), когда сперматозоид вводится внутрь яйцеклетки. Оплодотворение при ИКСИ наступает в 50-70% случаев.
Четвертый этап ЭКО: выращивание (культивирование) эмбрионов.
На следующие сутки после оплодотворения эмбриолог может определить, сколько яйцеклеток оплодотворилось и сколько эмбрионов образовалось. Далее эмбрионы продолжают расти и развиваться в инкубаторе в специализированной эмбриологической среде. За ними наблюдает и « ухаживает» эмбриолог. По мере роста некоторые эмбрионы могут остановиться в развитии или начать отставать от других.
Пятый этап ЭКО: перенос эмбрионов в полость матки
Через два-пять дней после взятия яйцеклеток (день переноса определяется индивидуально) производят перенос эмбрионов в полость матки. Процедура проводится при помощи гибкого катетера через цервикальный канал (канал шейки матки). Она безболезненна, поэтому проводится без обезболивания.
Количество переносимых эмбрионов определяется индивидуально и зависит от качества эмбрионов, возраста женщины, количества неудачных попыток ЭКО, сопутствующих заболеваний, предпочтений женщины и ее партнера.
Молодым женщинам (моложе 35 лет) в первом протоколе экстракорпорального оплодотворения, как правило, переносят один эмбрион. После 40 лет вероятность имплантации снижается, поэтому женщинам в этом возрастном периоде или пациенткам с неудачными предыдущими попытками экстракорпорального оплодотворения переносят два эмбриона. Это делается для повышения вероятности наступления беременности. Однако одновременно растет и вероятность многоплодной беременности.
СОХРАНЕНИЕ ЭМБРИОНОВ
Оставшиеся эмбрионы хорошего качества могут быть заморожены (криоконсервированы) и храниться длительное время. В дальнейшем, при неудаче данной попытки ЭКО или при желании семьи иметь еще ребенка, эмбрионы размораживаются и переносятся в полость матки, минуя этапы стимуляции и пункции яичников. Однако не все эмбрионы переживают процесс криоконсервации и продолжают развиваться после размораживания.
Шестой этап ЭКО: поддержка 2 фазы (лютеиновой, фазы желтого тела) в стимулированном цикле
В обычном естественном цикле после овуляции на месте фолликула образуется желтое тело. Оно вырабатывает прогестерон (гормон желтого тела), необходимый для наступления и дальнейшего прогрессирования беременности. Желтые тела, образовавшиеся в яичнике на месте пропунктированных фолликулов, считаются не совсем полноценными, поэтому после пункции фолликулов в протоколе ЭКО в обязательном порядке назначают препараты прогестерона.
Седьмой этап ЭКО: контроль результатов
Через двенадцать-четырнадцать дней после переноса эмбрионов, кровь или мочу женщины исследуют на содержание ХГЧ (хорионического гонадотропина человека). Это так называемый гормон беременности, который вырабатывается в хорионе – одном из слоев зародыша. Тест полоски для мочи не так чувствительны, как анализ крови.
ХГЧ в крови 5 Ед/л, но < 20 Ед/л – результат сомнительный. Анализ повторяют через 48 часов, чтобы убедиться, что концентрация гормона нарастает. Значение ХГЧ удваивается каждые 48 часов в течение первых 21 дня после переноса. Если повторное тестирование не показывает удвоение значения, то анализ делают в третий раз. Если значение не растет или снижается – беременность не наступила.
При положительном ХГЧ необходимо продолжить прием всех препаратов, назначенных врачом после переноса. Начиная с 21 дня после переноса эмбрионов, следует провести УЗИ малого таза – в это время уже можно увидеть плодное яйцо в матке, хотя сердцебиение плода пока может быть не видно. На пятой-шестой неделе беременности (считаем от первого дня последней менструации) виден желточный мешок, который обеспечивает эмбрион питанием до развития плаценты.
Тень плода и его сердцебиение на разных аппаратах УЗИ можно определить в разные сроки, чаще уже на пятой-шестой неделе беременности, иногда позже. Поэтому, если на раннем сроке не удалось отчетливо визуализировать сердцебиение плода, не надо отчаиваться, нужно повторить УЗИ через одну-две недели.
Ведение беременности после ЭКО
Течение беременности после ЭКО отличается от самостоятельно наступившей беременности большей частотой невынашивания (выкидыши, неразвивающиеся беременности), многоплодия, развития токсикоза, преждевременных родов. Хотя в большинстве случаев женщина наблюдается у врача акушера-гинеколога по обычному плану ведения беременности, ведение такой беременности требует более пристального внимания.
ЭКО не является показанием к родоразрешению путем Кесарева сечения, многие женщины рожают через естественные родовые пути. Решение принимается в зависимости от возраста пациентки, течения беременности, сопутствующих заболеваний.
Ведение беременности в клинике “Евромед”
Узнать стоимость программы ЭКО
ЭКО по полису ОМС
Программа ЭКО: пошаговые действия

Статья проверена
Акушер-гинеколог, ведущий эксперт-репродуктолог
Стаж работы 24 года
Шаг 1: Запись.
Можно записаться на приём к врачу по указанным на сайте телефонам, или с помощью электронной формы записи на сайте.
Время: 4-5 мин.
Шаг 2: Консультация.
Вы приходите на консультацию (по возможности вместе с мужем) со всеми имеющимися результатами обследования, которые Вы хотели бы показать врачу.
Время: 50-60 мин.
Для супружеских пар старше 35 лет, а также для пар, имеющих неудачные попытки ЭКО — обязательно определение кариотипа и консультация врача-генетика.
- Для иногородних пациентов:
- 1) В день первичной консультации возможна криоконсервация спермы (для этого необходимо: период полового воздержания 3-5 дней, наличие отрицательных анализов на ВИЧ, сифилис, гепатиты В и С сроком до 3 месяцев). Ваше пожелание должно быть указано при записи на приём.
- 2) Женщине: в день первичной консультации (если для Вас это удобно) возможно начать обследование. Для этого необходимо записаться на приём на 2-3 д.м.ц.
Шаг 3: Повторная консультация.
Проводится по результатам обследования (гормональный статус, экспертное УЗИ, инфекционное обследование), с учетом дня менструального цикла. На этой консультации врачом проводится оценка Вашего эндокринного статуса, при выявлении отклонений — дополнительное обследование и назначение коррекции. Если по результатам консультации Вам показано хирургическое лечение (лапароскопия, гистероскопия) или другое вмешательство, Вы будете записаны на прием к гинекологу-хирургу.
25-30 мин.
Результаты дополнительного обследования и все возникающие вопросы Вы можете обсуждать со своим лечащим врачом по телефону или посредством эл. почты.
Шаг 4: Результаты.
Результаты гистологического исследования (после операции), дополнительного обследования, спермограммы, заключения узких специалистов. Лечащий врач даёт Вам окончательное заключение о предстоящей программе (ЭКО-ИКСИ, ЭКО-ИМСИ, ЭКО-ПГД и т.д.), определяет тип протокола стимуляции (короткий с антагонистами , длинный, супердлинный, протокол минимальной стимуляции и т.д.) и назначается финальная подготовка перед программой.
Время: 25-30 мин.
Шаг 5: Начало ИСО (индукции суперовуляции).
2-3 день менструального цикла (д.м.ц.) Вы записываетесь на приём к своему лечащему врачу для УЗИ-мониторинга и начала стимуляции.
6-7 д.м.ц. проводится УЗИ — мониторинг ИСО. Врач оценивает рост фолликулов и состояние эндометрия, корректирует при необходимости ежедневную дозу препаратов.
8-9 д.м.ц. проводится УЗИ-мониторинг ИСО.
11-12 д.м.ц.после проведения очередного УЗИ-мониторинга, назначение триггера (за 35 часов до пункции), подробное обсуждение и назначение дня проведения пункции фолликулов. Выдается памятка.
Иногородним пациентам предлагается для удобства транспортная схема программы, позволяющая приезд в клинику на 10-11 д.м.ц. для назначения триггера, пункции яичников и переноса эмбрионов.
Шаг 6: Пункция яичников.
В назначенный день Вы приходите в клинику вместе с мужем за 30 мин. до указанного времени пункции. Готовность Вашей супружеской пары к манипуляции должна соответствовать памятке, выданной Вам на приёме лечащим врачом. Вас провожают в палату.
Время: 30-35 мин.
Шаг 7: Выписка.
Врач рассказывает Вам о результатах пункции, даёт рекомендации и отпускает домой. Контрольный осмотр проводится через 1 день после пункции. По результатам осмотра врач информирует Вас о дате и времени переноса эмбрионов (эмбриона).
Шаг 8: Перенос эмбрионов.
Вы приходите в клинику подготовленной к переносу эмбрионов в полость матки согласно рекомендациям врача, за 30 мин. до манипуляции. Вас провожают в палату, где Вы удобно располагаетесь.
Шаг 9: Выписка.
Вам произведён перенос эмбрионов в полость матки и врач подробно обсуждает с Вами назначения посттрансферного периода. На 14 день после переноса эмбрионов Вы сдаёте кровь на ХГ утром, натощак и записываетесь на приём к лечащему врачу для обсуждения результата программы.
Иногородние пациенты гормональный мониторинг посттрансферного периода и результат ХГ могут обсудить с лечащим врачом по телефону или по эл. почте.
- Стоимость программ ЭКО в наших клиниках.
- Методы вспомогательных репродуктивных технологий — подробнее об ЭКО, ИКСИ, способах индукции овуляции, суррогатном материнстве.
- Протоколы стимуляции овуляции — какими они бывают и какие средства используются.
Наши специалисты
ПОЛЕЗНЫЕ СТАТЬИ ПО ТЕМЕ
ЭКО после 40 лет – есть ли шансы?
Возраст женщины оказывает большое влияние на вероятность зачатия и успешное протекание беременности. С годами репродуктивная функция начинает угасать, а в генетическом коде половых клеток скапливаются ошибки. В результате вероятность успешно забеременеть снижается. Причем это касается как естественной беременности, так и экстракорпорального оплодотворения.
Подробнее
Насколько опасна программа ЭКО: обоснованные и необоснованные страхи
Экстракорпоральное оплодотворение подразумевает искусственный процесс оплодотворения, естественно, сами словосочетания: «искусственное оплодотворение», «стимуляция яичников», «дети из пробирки» — порождают в женщине множество сомнений и страхов.
Подробнее
Что такое ЭКО?
ЭКО (слияние половых клеток мужчины и женщины в лабораторных условиях с целью дальнейшей имплантации эмбриона) – это современный, уникальный подход к лечению различных форм бесплодия и один из наиболее эффективных способов зачать ребенка.
Подробнее
Неудачные попытки ЭКО: что делать дальше
ЭКО помогает добиться беременности многим женщинам, по тем или иным причинам неспособным к самостоятельному зачатию. К сожалению, даже с помощью ЭКО не всегда удается достигнуть желаемого результата. Женщины, уже предпринявшие несколько попыток экстракорпорального оплодотворения и не добившиеся успеха, закономерно задаются вопросом: «Что же делать дальше?».
Подробнее
ЭКО: моральные аспекты и отношение общества
Есть такое известное, но очень спорное утверждение: «Если бог дает ребенка, он даст и на ребенка». Смысл его в том, что беременность – это божий дар, за которым обязательно последуют и другие изменения в судьбе, непременно в лучшую сторону. Этим утверждением очень любят спекулятивно оперировать противники контрацепции и абортов. Они считают, что ни одна беременность не может быть случайной. И коли уж она произошла, это своего рода «знак свыше». Надо рожать, а потом – как-нибудь. И государство поможет, да и мир не без добрых людей. И в войну рожали, так неужели ж сейчас ребенка не поднимем?
Подробнее
ЭКО при низком АМГ
АМГ — один из гормонов, непосредственно влияющих на способность женщины к зачатию. Его концентрация в половозрелом возрасте напрямую зависит от остаточного овариального резерва. Чем он выше, тем более высоким будет содержание антимюллерова гормона. Низкий уровень свидетельствует о малом «запасе» яйцеклеток в яичниках и препятствует нормальному созреванию фолликула, что существенно затрудняет наступление беременности естественным путем.
Подробнее
Анастасия
Вчера была на консультации у Дмитриевой. Честно это прям первый врач, по которой видно что моя проблема с бесплодием ей не безразлична. Я столько поддержки от врачей в принципе не видела, сколько получила у нее на первой консультации. Душевное спасибо ей за чуткость и настрой на пациента!
Наталия
Современная клиника, оборудована по последним новшествам, вежливый персонал, доктора высококвалифицированные. Очень советую, и по удаленности от метро не очень далеко.
Флора
Я стала мамочкой благодаря тому что пролечилась здесь))) родила сына почти под самый новый год))) у нас с мужем получилось забеременеть после моего лечения без эко, самим!
-
ЭКО
В отделении вспомогательных репродуктивных технологий Роддома №2
выполняется ЭКО за счет средств Республиканского бюджета парам,
получившим положительное решение Минской городской или региональных комиссий по предоставлению одной бесплатной попытки ЭКО.
Проблема с лекарственный обеспечением отсутствуют. Очереди в листе ожидания нет. -
В программу бесплатного ЭКО входит:
- Консультации врача-акушера-гинеколога (репродуктолога) на протяжении выполнения всей программы ЭКО – до получения результата анализа крови на ХГЧ
- Консультация врача клинической лабораторной диагностики (эмбриолога) при проведении переноса эмбриона(ов)
- Ультразвуковой мониторинг созревания фолликула
- Трансвагинальная пунция (забор ооцитов) с анестезиологическим пособием
- Культивирование эмбриона(ов)
- Перенос эмбриона(ов) в полость матки
- Абсолютно все препараты и медикаменты, необходимые для выполнения цикла ЭКО за счет республиканского бюджета.
-
Родовспоможение
-
Индивидуальный уход за пациентами
-
Ультразвуковая диагностика
Лечение методом ЭКО
Лечение методом ЭКО представляет собой прохождение определенных этапов процедуры ЭКО:
1. Подготовка к программе ЭКО. Проведение предварительного обследования бесплодной пары и определение схемы лечения;
2. Лечение инфекций, гормональных отклонений и нарушений сперматогенеза;
3. Стимуляция суперовуляции (созревания нескольких яйцеклеток в одном менструальном цикле женщины);
4. Получение яйцеклеток путем пункции яичников;
5. Оплодотворение яйцеклеток «в пробирке»;
6. Выращивание эмбрионов до 2-5-дневной стадии;
7. Перенос эмбрионов в полость матки;
8. Гормональная поддержка ранней стадии беременности после ЭКО;
9. Тест на беременность на выявление гормона ХГЧ в крови (через 2 недели после переноса эмбрионов);
10. УЗИ – диагностика беременности.
Подготовка к процедуре ЭКО
Для повышения эффективности наступления беременности уже после первой попытки ЭКО необходимо провести на первый взгляд простые мероприятия, которые тем не менее требуют самоорганизации и отказа от вредных привычек.
Злоупотребление алкоголем однозначно сказывается на количестве вырабатываемых сперматозоидов и их подвижности. У женщины злоупотребление алкоголем в ранний период имплантации и беременности подвергает плод воздействию вредных токсинов, которые могут привести к развитию патологии плода, именуемой алкогольным синдромом плода.
Бросьте курить. Химические вещества, содержащиеся в сигаретном дыму, оказывают вредное воздействие как на сперму, так и на яйцеклетки. Курильщикам требуется на 30% больше времени, чтобы зачать естественным путем, а некоторые исследования показали, что курение женщины снижает вероятность наступления беременности после ЭКО на 50% в каждом лечебном цикле из-за сниженного ответа на стимуляцию и более низкого процента оплодотворения.
Проверьте свой вес. Избыточный вес или дефицит веса могут значительно снизить влияние медикаментозной терапии на Ваш организм и он может вообще не ответить на стимуляцию. Измерьте Ваш вес в килограммах, деленный на Ваш рост в метрах в квадрате. Это соотношение называется индексом массы тела. Если Ваш индекс массы тела ниже 19 кг/м2 или выше 30 кг/м2, то Вам рекомендуется отложить лечение методом ЭКО до тех пор, пока Ваш вес не окажется в этих пределах. Удостоверьтесь, что превышение веса, особенно если оно значительно, не связано с сахарным диабетом, эндокринными заболеваниями. Проконсультируйтесь с врачом по поводу лечения. В некоторых случаях беременность может быть противопоказана.
Придерживайтесь принципов здорового питания. Питание должно быть разнообразным, богатым витаминами и белками, с умеренным содержанием жиров и углеводов. Строгие и моно- диеты противопоказаны. Старайтесь избегать употребления в пищу генномодифицированных продуктов, а также продуктов с большим количеством пищевых добавок «Е». Накапливаясь в организме, они могут привести к ухудшению здоровья, аллергиям и бесплодию. Кофе рекомендуется не более двух чашек в день.
Принимайте витаминно-минеральные комплексы, предназначенные для беременных. Как альтернативный вариант, начните прием фолиевой кислоты в количестве 400 микрограмм в день за 3 месяца до зачатия и 3 месяца после него. Это снизит риск возникновения дефектов нервной трубки плода. Также надо принимать йодид калия и витамин Е в небольших дозах за месяц до начала программы ЭКО. Избегайте приема лекарственных препаратов, противопоказанных при беременности.
Избегайте горячих ванн, бань и саун.
Старайтесь вести активный образ жизни. Женщине не следует интенсивно заниматься спортом в период лечения методом ЭКО. Легкие упражнения по 20-30 минут 3-4 раза в неделю рекомендованы обоим супругам, чтобы улучшить общее состояние здоровья и помочь справиться со стрессом в ходе обследования и лечения.
Проверьте, имеется ли у вас иммунитет к краснухе. При отсутствии иммунитета необходимо сделать прививку, так как, если вы заболеете краснухой в период беременности, у ребенка после рождения могут развиться проблемы со слухом и отставание умственного развития.
Если у вас имеются серьезные хронические заболевания, не забудьте сообщить наблюдающему вас в связи с этим заболеванием специалисту о том, что вы планируете беременность, чтобы он мог оптимизировать или изменить назначаемое вам лечение с учетом данного обстоятельства.
Половые контакты. Характер половой активности может оставаться прежним. Но за 3–4 дня до пункции фолликулов и ЭКО нужно воздержаться от половых актов с целью «накопления» достаточного количества спермы. Длительность воздержания не должна превышать 7 дней, т. к. сперма будет «старой». Половые контакты не рекомендуются после ЭКО до тестов на беременность. Обоим супругам следует избегать случайных половых связей, а если при обследовании будут обнаружены половые инфекции, то потребуется их лечение и последующие половые контакты должны проходить с презервативом. В период стимуляции овуляции из-за увеличения яичников возможна болезненность во время полового контакта.
Предварительное обследование перед ЭКО
Проверка овариального резерва.
1.Овариальный резерв — это генетически заложенный запас яйцеклеток в яичниках женщины при отсутствии патофизиологических изменений в ее репродуктивной системе. Сниженный овариальный резерв связан со снижением количества яйцеклеток и ухудшением их качества. Снижение овариального резерва происходит с увеличением возраста женщины, после проведения операций на яичниках, после радиоактивного облучения, противоопухолевой химиотерапии.
2.Проведение необходимых операций по подготовке полости матки к процедуре ЭКО — по показаниям.
Патологии полости матки, такие как синехии или полипы, должны быть удалены до начала программы ЭКО. Гидросальпинкс – наполненная жидкостью заблокированная фаллопиева труба – снижает результативность ЭКО, поскольку находящаяся в трубе жидкость обладает эмбриотоксическим действием, и многие врачи советуют удалить поврежденную трубу перед ЭКО.
3.Сдача спермограммы
Перед ЭКО проводится сдача спермограммы (анализ спермы). При обнаружении отклонений от нормы в спермограмме необходима консультация врача-андролога, чтобы определить, поддаются ли эти нарушения коррекции и не связаны ли они с другими медицинскими проблемами. Например, генетические дефекты в Y хромосоме связаны с некоторыми случаями мужского бесплодия, а мужчины с врожденным отсутствием семявыносящих протоков (каналов, по которым сперма выводится из яичек), часто являются носителями генетического дефекта, отвечающего за заболевание муковисцидозом. В таких ситуациях может потребоваться генетическое обследование.
4.Сдача анализов крови
Анализы крови перед проведением ЭКО включают анализы на ВИЧ, сифилис, гепатит В и С и на наличие антител к краснухе. Необходимо также сделать мазок слизи из влагалища и цервикального канала на бактериальную флору, чтобы убедиться в отсутствии инфекций. По показаниям врач может назначить гормональное обследование и обследование на инфекции, передающиеся половым путем. Полное обследование поможет выявить проблемы, которые следует скорректировать до начала программы ЭКО. Порядок обследования бесплодной пары >>.
5.Стимуляция суперовуляции
Стимуляция суперовуляции проводится для получения в цикле ЭКО нескольких яйцеклеток (от 10 до 20), пригодных для оплодотворения. Такое количество яйцеклеток необходимо для того, чтобы увеличить вероятность наступления беременности в одной попытке ЭКО, т.к. не все яйцеклетки могут быть хорошего качества, некоторые могут не оплодотвориться, а эмбрионы могут остановиться в развитии.
Для стимуляции суперовуляции в цикле ЭКО используют гормональные препараты и определяется схема их применения, называемая «протокол стимуляции».
Препараты для стимуляции яичников
Для стимуляции суперовуляции применяются препараты, содержащие фолликуло-стимулирующий гормон (ФСГ), который отвечает за созревание фолликулов. Препараты человеческого менопаузального гонадотропина (ЧМГ) получают из мочи женщин, находящихся в менопаузе. Препараты ЧМГ стоят несколько дешевле рекомбинантных препаратов, и содержат, помимо гормона ФСГ, еще и гормон ЛГ. Рекомбинантные препараты ФСГ синтезируют биотехнологическими методами; они обеспечивают максимальную точность введения благодаря ручке-инжектору и могут использоваться пациенткой самостоятельно. Препараты для стимуляции суперовуляции подбираются строго индивидуально.
Пункция фолликулов проводится через 36 часов после инъекции хорионического гонадотропина человека (ХГЧ), который активирует овуляцию созревших фолликулов. Использование ХГЧ позволяет получить созревшую яйцеклетку, готовую к оплодотворению.
• Человеческий менопаузальный гонадотропин (ЧМГ) (менопур)
• Фолликулостимулирующий гормон (ФСГ) (гонал-Ф, пурегон)
• Хорионический гонадотропин человека (ХГЧ) (хорагон, прегнил, овидрел)
• Кломифен цитрат (кломид, клостилбегит)
Препараты для предотвращения преждевременной овуляции
Чтобы собственные гормоны женщины не мешали стимуляции суперовуляции и для контролирования процесса суперовуляции, выработка собственных гормонов блокируется агонистами и антагонистами. Также назначаются врачом индивидуально.
• ГнРГ агонисты (декапептил, диферелин, бусерелин, золадекс, супрефакт)
• ГнРГ антагонисты (оргалутран, цетротид)
УЗИ-мониторинг
При стимуляции суперовуляции необходимо регулярно контролировать рост фолликулов с помощью трансвагинального УЗИ. Контроль роста фолликулов проводится через день, начиная с пятого дня стимуляции. Также возможна корректировка дозы назначенных препаратов. Некоторым пациенткам могут быть назначены анализы крови на содержание эстрадиола. В норме уровень эстрадиола в крови возрастает по мере созревания фолликулов, а уровень прогестерона остается низким до момента овуляции.
С помощью УЗИ и исследования гормонов крови врач определяет, когда фолликулы готовы к пункции. Фолликулы обычно растут на 1-2 мм в день, а зрелые фолликулы имеют диаметр 16-20 мм. Когда фолликулы созреют, то можно проводить их пункцию, в результате которой будет получена фолликулярная жидкость, содержащая яйцеклетки. Во время УЗИ также обязательно исследуется толщина и структура эндометрия. К моменту назначения пункции эндометрий должен быть толще 7 мм и иметь трехслойную структуру.
Когда фолликулы достигли нужного размера (обычно на 10-14 день цикла), проводится инъекция ХГЧ. Введение ХГЧ позволяет контролировать точное время овуляции – обычно она происходит через 36-40 часов после инъекции. Пункция яичников проводится до того, как произойдет овуляция, обычно через 34-36 часов после инъекции ХГЧ. До того, как в циклах ЭКО стали использовать агонисты и антагонисты ГнРГ, врачам приходилось прерывать почти четверть лечебных циклов из-за преждевременной овуляции. Если это происходило, фолликулы лопались еще до пункции, и яйцеклетки попадали в брюшную полость, откуда их уже невозможно было извлечь для оплодотворения в лаборатории.
Использование агонистов или антагонистов ГнРГ предотвращает выброс ЛГ и ФСГ гипофизом, снижая, таким образом, риск преждевременной овуляции. Однако и сегодня прерывают около 10% циклов, причем еще до инъекции ХГЧ. Наиболее частая причина отмены цикла – плохой ответ яичников пациентки на стимуляцию. Если в яичниках созревает менее трех фолликулов и уровень эстрадиола не достаточно высокий, вероятность наступления беременности крайне мала, то, по согласию пациентки, цикл ЭКО прерывают. Проблема плохого ответа яичников на стимуляцию чаще встречается у женщин старше 35 лет и женщин с оперированными яичниками, т.е. у тех пациенток, у которых снижен овариальный резерв (запас фолликулов в яичниках). Как следствие снижения количества фолликулов, повышается уровень ФСГ в крови. Возможна корректировка дозы препарата для стимуляции яичников, либо назначение более сильных по стимуляции препаратов, таких как рекомбинантные.
При созревании очень большого количества фолликулов (больше 25), либо при высоком уровне эстрадиола в крови приходится отменять цикл ЭКО в связи с угрозой развития синдрома поликистозных яичников (СПКЯ). В данном случае проводится пункция яичников и все полученные эмбрионы замораживаются. Прерывание цикла ЭКО на этой стадии происходит из-за риска возникновения синдрома гиперстимуляции яичников тяжелой степени, поскольку толчком для развития тяжелой формы СГЯ обычно служит наступление беременности. Эмбрионы могут быть позднее разморожены и использованы в другом цикле ЭКО без стимуляции суперовуляции.
6.Пункция фолликулов
Пункция фолликулов проводится для получения яйцеклеток. Осуществляется при трансвагинальной пункции яичников путем откачивания фолликулярной жидкости через тонкую аспирационную иглу под контролем УЗИ.
Пункция фолликулов проводится под местным или кратковременным (10-20 минут) общим наркозом. Во влагалище находится трансвагинальный ультразвуковой датчик, с помощью которого визуализируются зрелые фолликулы, и тонкая игла вводится в фолликулы через стенку влагалища. Яйцеклетки одна за другой отсасываются из фолликулов через иглу, присоединенную к аспирационному насосу. Пункция фолликулов обычно занимает не более 30 мин. Пункция фолликулов является малой хирургической операцией и не требует госпитализации. После пункции желательно отдохнуть в палате 2-3 часа. После пункции запрещается вождение автомобиля. Некоторые женщины испытывают болезненные спазмы после пункции. Ощущение распирания или давления в брюшной полости может сохраняться в течение нескольких дней после процедуры.
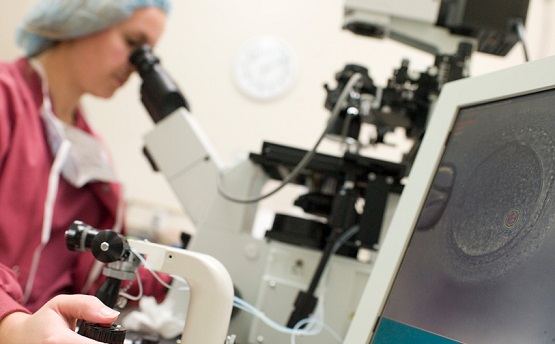
7.Оплодотворение яйцеклеток в пробирке. Культивирование эмбрионов.
После пункции фолликулов фолликулярная жидкость, содержащая яйцеклетки, немедленно передается в эмбриологическую лабораторию, где ее исследует эмбриолог под микроскопом, отбирая яйцеклетки. Яйцеклетки промываются в специальной среде, и затем оценивается их зрелость. Далее яйцеклетки помещают в специальную питательную среду и переносят в инкубатор, где они ожидают оплодотворения сперматозоидами. Чашки с яйцеклетками, спермой и эмбрионами обязательно подписывают.
Во время проведения пункции фолликулов у женщины, ее муж сдает сперму в специальный нетоксичный стерильный контейнер. Некоторые мужчины испытывают большие трудности при сборе спермы «на заказ». Об этом они должны предупредить врача заранее. Такие мужчины могут прибегнуть к предварительной криоконсервации (заморозке) спермы, которая затем будет разморожена в день пункции фолликулов женщины и использована в цикле ЭКО. После сбора спермы сперматозоиды отмываются от семенной жидкости по специальной технологии, которая позволяет отобрать наиболее подвижные и морфологически нормальные сперматозоиды. Определенное количество подвижных сперматозоидов (обычно 100000 сперматозоидов/мл) смешивают с яйцеклетками (эту процедуру называют «оплодотворением в пробирке» или инсеминацией in vitro) и помещают в инкубатор. Проникновение сперматозоида в яйцеклетку, как правило, происходит в течение несколько часов. Оплодотворение обычно проводят через 2-6 часов после пункции фолликулов.
В инкубаторе поддерживается постоянный уровень углекислого газа, температуры и влажности. Условия в инкубаторе и состав питательной среды имитируют условия в фаллопиевых трубах, создавая эмбриону максимально возможные благоприятные условия in vitro. Питательная среда имеет высокую степень очистки от тяжелых металлов и содержит такие ингредиенты, как белки, аминокислоты, соли, сахара, и специальный буфер кислотности, создающие оптимальные условия для роста и развития эмбриона.
Интрацитоплазматическая инъекция сперматозоида — ИКСИ
Когда по разным причинам ожидается низкий процент оплодотворения при процедуре ЭКО (например, при малом количестве подвижных сперматозоидов в сперме или низком проценте оплодотворения в предыдущей попытке ЭКО), используются специальные микроманипуляционные методы. Интрацитоплазматическая инъекция сперматозоида (ИКСИ) – это процедура, при которой единичный сперматозоид вводится непосредственно в яйцеклетку для ее оплодотворения. Процент наступления беременности и процент родов после ИКСИ сопоставимы с результатами после традиционного ЭКО. Если у мужчины обнаружены наследственные патологии, являющиеся причиной бесплодия, которые могут быть переданы от отца к сыну, перед проведением ИКСИ рекомендуется медико-генетическое консультирование.
После добавления сперматозоидов к яйцеклеткам или проведения ИКСИ эмбриолог проверяет, сколько яйцеклеток нормально оплодотворились. Нормально оплодотворившаяся яйцеклетка (зигота) представляет собой в этот момент одну клетку с двумя пронуклеусами. Пронуклеусы похожи на маленькие прозрачные пузырьки внутри клетки, один из них несет генетический материал отца, а второй — матери. Когда они сольются, образуется новая жизнь с уникальным генетическим набором. Яйцеклетки с аномальным оплодотворением (например, содержащие три пронуклеуса вместо двух), а также неоплодотворившиеся яйцеклетки в дальнейшем не используются.
Как правило, от 50% до 90% зрелых яйцеклеток нормально оплодотворяются после инсеминации in vitro или ИКСИ. Более низкий процент оплодотворения наблюдается в том случае, когда сперматозоид или яйцеклетка морфологически плохого качества, а полное отсутствие оплодотворения может быть связано с патологией оплодотворяющей способности сперматозоидов или с патологией яйцеклеток.
Нормально оплодотворившиеся яйцеклетки (зиготы) продолжают культивировать дальше; они начинают дробиться, и их качество оценивают еще через 24 часа. Эмбрионы оценивают на основании их внешнего вида и скорости дробления. Эмбрионы хорошего качества делятся довольно быстро: через два дня после оплодотворения нормальные эмбрионы имеют 2-4 клетки приблизительно равного размера с прозрачной цитоплазмой и отсутствием фрагментации клеток.
К третьему дню эмбрион содержит в среднем от 6 до 10 клеток. К пятому дню внутри эмбриона формируется полость с жидкостью, а клетки разделяются на два типа: те, из которых впоследствии сформируется плод, и те, из которых сформируется плацента. На этой стадии эмбрион называется бластоцистой. Эмбрионы могут быть перенесены в матку в любой момент с первого по шестой день после пункции. Если нормальное развитие продолжается и в матке, эмбрион «вылупляется» из окружающей его оболочки (зоны пеллюцида) и имплантируется в эндометрий матки приблизительно с 6 по 10 день после оплодотворения.
8.Перенос на стадии бластоцисты
В настоящее время стало возможным культивировать эмбрионы в лаборатории до достижения ими стадии бластоцисты (обычно на 5 день после получения яйцеклеток). Затем бластоцисты могут быть перенесены в матку. Некоторые исследователи отмечают, что перенос эмбрионов на стадии бластоцисты чаще приводит к наступлению беременности. Этому может быть два объяснения. Во-первых, перенос бластоцисты в матку является более естественным, поскольку в природе эмбрион попадает из фаллопиевой трубы в матку именно на этой стадии. Кроме того, культивирование до стадии бластоцисты позволяет эмбриологу выбрать «лучшие» эмбрионы, так как слабые эмбрионы или эмбрионы с генетическими аномалиями останавливаются в развитии до того, как они превратятся в бластоцисту.
Перенос бластоцист снижает также и вероятность потенциально опасных многоплодных беременностей. Высокая частота имплантации бластоцист позволяет переносить в матку меньше эмбрионов (как правило, один или два), снижая риск многоплодных беременностей и связанных с ними осложнений.
В то время как перенос бластоцист является очень перспективным для пациенток, у которых созревает много яйцеклеток, его польза для пациенток с плохим ответом яичников на стимуляцию и маленьким количеством полученных яйцеклеток все еще находится под вопросом. Если у пациентки получено мало яйцеклеток, существует очень большой риск того, что ни одна из них не достигнет стадии бластоцисты. Все они могут остановиться в развитии, и переносить в матку будет нечего. Поскольку искусственные условия культивирования, несмотря на все новейшие разработки в этой области, еще далеки от естественных, многие эмбриологи полагают, что перенос эмбрионов в матку на более раннем сроке является для них более благоприятным, чем нахождение в искусственных условиях. Эмбрионы, которые in vitro не достигли бы стадии бластоцисты, могут благополучно продолжить развитие в матке и успешно имплантироваться.
9.Перенос эмбрионов в полость матки
Процедура переноса эмбрионов обычно безболезненна, так как она не требует расширения шейки матки. С помощью обычного вагинального зеркала врач получает доступ к шейке матки. Катетер для переноса эмбрионов представляет собой длинную тонкую стерильную силиконовую трубку со шприцем на одном конце. Диаметр катетера – 1-2 мм. Катетер заполняется питательной средой, содержащей один или несколько эмбрионов. Врач мягко направляет кончик катетера через шейку матки в полость матки и шприцом выдавливает из катетера среду с эмбрионами. Как правило, перенос эмбрионов выполняется под контролем УЗИ, и врач может видеть на мониторе, как среда с эмбрионами перемещается в полость матки.
Многочисленные зарубежные исследования показали, что нет необходимости находиться в горизонтальном положении после переноса эмбрионов дольше 10 минут, потому что это не влияет на наступление беременности. Если эмбрион попал в матку, он уже не может оттуда «выпасть». Несмотря на кажущуюся простоту, перенос эмбрионов в полость матки является одним из самых ответственных этапов цикла ЭКО. В литературе опубликованы данные, указывающие на то, что при переносе может теряться до 30% эмбрионов. Большое влияние на успех оказывает наличие и консистенция слизи шейки матки. Так, например, эмбрион может прилипнуть к катетеру внутри или снаружи, или может увлекаться вслед за выводящимся катетером в шейку матки. Многое зависит от квалификации врача, специальном оборудовании и разработанной схеме переноса эмбрионов, позволяющей предотвратить подобные ситуации.
Обычно в матку переносят 1-3 эмбриона хорошего качества на 2-5 день после пункции. Эмбриологи разработали специальную шкалу для оценки качества эмбрионов. Такая шкала качества базируется на внешнем виде (морфологии) как эмбриона в целом, так и отдельных его клеток и внутриклеточных структур (ядра, ядрышки и др.). Но и это не позволяет сделать абсолютно точный прогноз. Очень часто после переноса в матку двух морфологически равноценных эмбрионов, наступает одноплодная беременность. Какой из эмбрионов дал начало этой беременности все еще является загадкой. Сделать более точный прогноз позволяет проведение преимплантационной генетической диагностики, позволяющей выявить генетические нарушения у эмбрионов с абсолютно нормальной морфологией.
Иногда для переноса имеются только эмбрионы среднего или плохого качества. Шансы наступления беременности при переносе эмбрионов плохого качества снижаются, но если беременность наступит, ребенок будет абсолютно здоровым! Это связано с тем, что морфология эмбриона далеко не всегда является отражением его генотипа и потенциала к развитию. Кроме того, эмбрионы с теми или иными генетическими патологиями, как правило, не могут имплантироваться в матку, или же беременность прерывается на ранних сроках – в течение первого триместра беременности.
Вопрос о том, сколько эмбрионов переносить в матку, является одним из самых сложных вопросов, с которым сталкивается врач и пациент ЭКО. Чем больше перенесено эмбрионов, тем выше вероятность наступления беременности. Поскольку целью ЭКО является наступление беременности, почему, казалось бы, не перенести все имеющиеся эмбрионы? Однако ценой, которую приходится платить за перенос большого количества эмбрионов, является высокий риск многоплодной беременности, чреватой тяжелейшими осложнениями как для матери, так и для плода. Проблема осложняется также тем, что каждый эмбрион может разделиться на два эмбриона, что приведет к рождению так называемых однояйцевых близнецов.
10.После процедуры ЭКО
Перенос эмбрионов является последним этапом в цикле ЭКО, и после него врач назначает препараты для «поддержки лютеиновой фазы», которые повышают вероятность имплантации и могут включать препараты эстрогенов, прогестерона или ХГЧ. Период после переноса эмбрионов является для пациентов, пожалуй, самой сложной частью программы ЭКО, из-за неизвестности и огромного напряжения в ожидании ответа на вопрос, наступила беременность или нет. Беременность определяется с помощью специального анализа, измеряющего содержание гормона ХГЧ в сыворотке крови спустя 14 дней после переноса. Этот гормон синтезируется только клетками эмбриона.
После переноса эмбрионов не рекомендуется принимать горячие ванны, следует избегать тяжелой физической нагрузки и воздержаться от половых актов. Также необходим психологический комфорт. В клинике ЭКО Вам будет выдан больничный лист на 6дней.
11.Наступила ли беременность?
Не пытайтесь самостоятельно определить беременность с помощью тестов ранее 14-го дня после переноса эмбрионов, поскольку на этих сроках эмбрион еще не может продуцировать достаточные количества гормона ХГ. Ответ также может быть недостоверен из-за приема гормональных препаратов. Через 14 дней после переноса эмбрионов обратитесь в клинику ЭКО для исследования крови на ХГ, являющийся индикатором беременности. Если результат исследования положительный – значит беременность наступила. С этого момента количество ХГ будет стремительно расти. Начиная с 3-й недели после переноса эмбриона беременность нужно подтвердить на УЗИ, которое позволяет увидеть плодное яйцо. Вы должны находиться под постоянным наблюдением акушера-гинеколога, так как вам еще предстоит выносить беременность. При появлении болей в животе, кровянистых выделений сразу обращайтесь к врачу. Отрицательный результат теста на ХГ, отсутствие плодного яйца по данным УЗИ, начавшаяся менструация свидетельствуют о том, что беременность не наступила.
Отрицательный результат процедуры ЭКО не означает, что Вам не подходит этот метод. С каждой попыткой проведения ЭКО Ваши шансы на успешное зачатие увеличиваются и могут достигать 90% за год лечения. Между попытками необходимо сделать перерыв около 2 – 3 месяцев.
Этапы процедуры ЭКО
На этой странице Вы сможете подробно ознакомиться с полным циклом этапов ЭКО-процедуры, рекомендациями и советами по ее проведению для пациентов. Внимательно ознакомьтесь с полным перечнем информации до посещение репродуктолога, чтобы своевременно задать все оставшиеся у Вас вопросы до осуществления процедуры ЭКО.
ЭТАПЫ ЭКО: проведение процедуры
1. Ультразвуковой мониторинг фолликулогенеза
а) Под контролем УЗИ проводится стимуляция овуляции — происходит одномоментное созревание нескольких яйцеклеток (вместо одной, как в обычном менструальном цикле). Занимает, в среднем, 10-20 дней. По назначению врача подкожные или внутримышечные инъекции стимулирующих гормональных препаратов, доза которых подбирается индивидуально. Врач оценивает ответ яичников на вводимые дозы препаратов и при необходимости проводит корректировку дозы. Также оценивается состояние эндометрия.
б) В естественном цикле (без стимуляции овуляции) – отслеживается появление доминантного фолликула, скорость и синхронность роста в соответствии с днем менструального цикла и изменениями в эндометрии. Этап занимает 12-16 дней. Препараты, стимулирующие овуляцию, не назначаются.
2. Трансвагинальная пункция фолликулов
Это метод получения яйцеклеток, занимает обычно 10-20 минут. Эта манипуляция проводится под общим обезболиванием в операционной. Созревшие фолликулы пунктируют под ультразвуковым контролем специальной одноразовой иглой через стенку влагалища.
3. Эмбриологический этап
Проводится в стерильной эмбриологической лаборатории. Здесь происходит слияние половых клеток мужа и жены, затем в специальном инкубаторе развитие эмбрионов. Обычно культивирование эмбрионов занимает несколько суток до тех пор, пока они не достигнут необходимой стадии развития.
4. Перенос эмбрионов
Проводится в стерильных условиях также под ультразвуковым контролем и не требует анестезии. Обычно в полость матки переносят не более 3 эмбрионов.
5. сдачи ХГЧ на беременность
Самый томительный период после переноса эмбрионов — сдачи ХГЧ на беременность, который обычно проводят на 14 день после переноса эмбрионов. В течение этого времени назначаются препараты, которые поддерживают пока еще хрупкую беременность и помогают ей развиваться.
Подготовка к ЭКО
В день пункции
В день пункции Вам нельзя ни есть, ни пить с самого утра, разрешается легкий ужин накануне. В этот день не рекомендуется пользоваться парфюмерией или косметикой, пункция фолликулов проводится под общим (внутривенным) обезболиванием.
После того как будет проведена пункция и эмбриолог сообщит о получении яйцеклеток, Вашего супруга пригласят в специальную комнату для сдачи спермы. Он должен дождаться сообщения о том, что полученная сперма пригодна для дальнейшей эмбриологической работы и повторная её сдача не требуется.
После пункции Вы проведете 1 — 2 часа в палате. Врач расскажет о том, как прошла пункция, сколько яйцеклеток получено, какое качество спермы, даст дальнейшие рекомендации. Через некоторое время после пункции, когда Вы уже будете чувствовать себя удовлетворительно, можно будет пойти домой.
В этот день, после перенесенного наркоза, пациентам не рекомендуется водить машину самостоятельно, пить алкогольные напитки, вести половую жизнь. Дома после пункции лучше отдохнуть, полежать. В этот вечер у Вас может быть напряжение, болезненность внизу живота, незначительные кровянистые выделения из половых путей, в очень редких случаях возможно небольшое повышение температуры.
В день переноса
Перенос эмбрионов обычно проводится на 2-3-й день после пункции. Эта безболезненная процедура выполняется специальным очень тонким мягким катетером.
Вас проводят в палату для того, чтобы переодеться. Вам обязательно сообщат, сколько эмбрионов вам будут переносить и согласуют это число.
Цены на услуги
| Услуги отделения вспомогательных репродуктивных технологий (ЭКО) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|