Описание
Крем «Катрафай» оказывает противовоспалительное и анальгезирующее действие. Используется при болях в спине, при спортивных нагрузках, для снятия напряжения в суставах и мышцах, при спазмах и судорогах, при общей усталости, при сидячем образе жизни. Вызывает ослабление или исчезновение болей в месте нанесения геля, в т.ч. болей в суставах в покое и при движении, уменьшает утреннюю скованность и припухлость суставов, способствует увеличению объема движений.
Показания к применению:
- ревматоидный артрит;
- суставной синдром при ревматизме и обострении подагры;
- псориатический артрит;
- анкилозирующий спондилоартрит;
- остеохондроз с корешковым синдромом;
- радикулит;
- ишиас;
- люмбаго;
- остеоартроз;
- артриты различной этиологии;
- артралгия;
- миалгия ревматического и неревматического генеза;
- воспаление связок, сухожилий, бурситы;
- постравматическое воспаление мягких тканей и опорно-двигательного аппарата (повреждения и разрывы связок, ушибы);
- болевой синдром различного генеза (в т.ч. в послеоперационном периоде, при травмах).
СОСТАВ: Эфирное масло катрафая (cedrelopsis grevei): кора, эфирное масло мяты (мята перечная): листья, эфирное масло равинтсары (коричник камфорный): листья, масло лавра (таману — Calophyllum inophyllum): зерна, арника, эмульсионная основа.
Способ применения: Легкими массирующими движениями нанести достаточное количество крема на чистую кожу. Использовать утром и/или вечером.
Условия хранения: В прохладном месте.
Срок годности: 2 года.
Крем «Катрафай» 125 мл противовоспалительный препарат на основе эфирного масла катрафая, обладающий противовоспалительным и анальгезирующим действием. Используется при болях в спине, при спортивных нагрузках, для снятия напряжения в суставах и мышцах, при спазмах и судорогах, при общей усталости, при сидячем образе жизни.
Показания к применению:
-
ревматоидный артрит;
-
суставной синдром при ревматизме и обострении подагры;
-
псориатический артрит;
-
анкилозирующий спондилоартрит;
-
остеохондроз с корешковым синдромом;
-
радикулит;
-
ишиас;
-
люмбаго;
-
остеоартроз;
-
артриты различной этиологии;
-
артралгия;
-
миалгия ревматического и неревматического генеза;
-
воспаление связок, сухожилий, бурситы;
-
постравматическое воспаление мягких тканей и опорно-двигательного аппарата (повреждения и разрывы связок, ушибы);
-
болевой синдром различного генеза (в т. ч. в послеоперационном периоде, при травмах).
Фармакологическое действие:
Крем оказывает противовоспалительное и анальгезирующее действие. Обратимо ингибирует образование простагландина Е2, как в очаге воспаления, так и в восходящих путях ноцицептивной системы, включая пути проведения болевых импульсов в спинном мозге. Снижает концентрацию короткоживущего простагландина Н2, из которого под действием простагландин-изомеразы образуется простагландин Е2. Уменьшение концентрации простагландина Е2 ведет к снижению степени активации простаноидных рецепторов ЕР-типа, что выражается в анальгезирующих и противовоспалительных эффектах. В незначительной степени действует на ЦОГ-1, практически не препятствует образованию простагландина Е2 из арахидоновой кислоты в физиологических условиях, благодаря чему снижается количество побочных эффектов. Ингибирует высвобождение фактора некроза опухолей альфа, обусловливающего образование цитокинов.
Показано, что катрафай способен подавлять синтез интерлейкина-6 и урокиназы, тем самым препятствуя разрушению хрящевой ткани. Ингибирует синтез металлопротеаз (эластазы, коллагеназы), предотвращая разрушение протеогликанов и коллагена хрящевой ткани.
Обладает антиоксидантными свойствами, тормозит образование токсических продуктов распада кислорода за счет уменьшения активности миелопероксидазы. Взаимодействует с глюкокортикоидными рецепторами, активируя их путем фосфориляции, что также усиливает противовоспалительное действие препарата.
Вызывает ослабление или исчезновение болей в месте нанесения геля, в т. ч. болей в суставах в покое и при движении, уменьшает утреннюю скованность и припухлость суставов, способствует увеличению объема движений.
Способ применения:
Легкими массирующими движениями нанести достаточное количество крема на чистую кожу.
Использовать утром и/или вечером.
Условия хранения:
В прохладном месте.
Программа лечения Врачи Цены Отзывы
Содержание
- Ревматоидный артрит в цифрах
- Новейшие принципы лечения РА
- Принцип первый – ранее выявление
- Принцип второй – раннее назначение медикаментозной терапии
- Принцип третий – сокращение симптоматической терапии
- Принцип четвертый – двигательная активность
- Препараты для медикаментозного лечения
- НПВП
- Глюкокортикоидные гормоны
- Синтетические базисные противовоспалительные препараты
- Биологические (генно-инженерные) БПВП – биологические агенты
- Дополнительные методы
- Подход к лечению ревматоидного артрита в нашей клинике
В последнее время тактика лечения ревматоидного артрита значительно изменилась. Новое в лечении ревматоидного артрита – это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии. Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) – это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ — 10 M05.0, серонегативного — 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый – ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни. Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях. Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.
Диагноз ревматоидного артрита ставится на основании:
- Характерных симптомов болезни.
- Данных лабораторных исследований, подтверждающих наличие РА:
- низкий гемоглобин или снижение числа эритроцитов — анемия;
- ускоренная СОЭ, высокие показатели СРБ – признак воспаления;
- наличие/отсутствие ревматоидного фактора (РФ положительный или отрицательный);
- наличие/отсутствие антител к цитруллину (АЦЦП);
- наличие в крови цитокинов, поддерживающих воспаление (ФНО альфа, ИЛ-1 и др.).
- Данных инструментальных исследований, подтверждающих диагноз:
- рентгенография — выявляется рентгенологическая стадия суставных поражений;
- МРТ – самый точный метод, позволяющий выявить нарушения, еще незаметные на рентгене;
- УЗИ – выявляются изменения суставных и околосуставных тканей.
В диагнозе обязательно отражается активность патологического процесса, она очень важна для прогноза заболевания. Индекс активности ревматоидного артрита – DAS-28 рассчитывается позволяет оценить состояние пораженных суставов и общее состояние здоровья.
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй – раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
- устранение болевого синдрома;
- подавление прогрессирования заболевания болезни;
- достижение состояния стойкой ремиссии;
- предупреждение двигательных нарушений;
- повышение качества жизни больного.
Современная тактика ведения ревматоидных поражений – это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП). При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии. В состав медикаментозной терапии обязательно вводятся биологические препараты.
Принцип третий – сокращение симптоматической терапии
Новое в лечении ревматоидного артрита – это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) – их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы. Это связано с побочными эффектами НПВП – они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления. Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений – глюкокортикостероиды (ГКС). Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани. На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера – ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый – двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений – назначается щадящий комплекс лечебной физкультур – ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день – постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические – это НПВП и ГКС, а базисные – синтетические и биологические.
НПВП
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
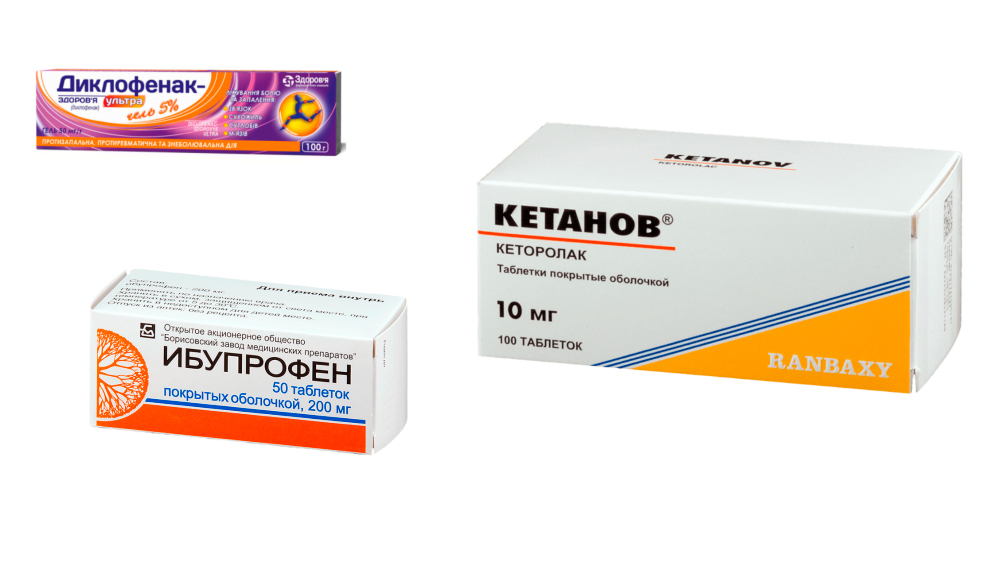
Первые препараты группы НПВП — Диклофенак, Кетанов, Ибупрофен и др. эффективно подавляли оба вида ЦОГ, поэтому давали много побочных эффектов со стороны ЖКТ. Но Диклофенак и сегодня считается очень эффективным лекарством, его назначают короткими курсами для снятия боли и воспалительного процесса. Для мазей с НПВП ограничений в применении нет.
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), – это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов. В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия). Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
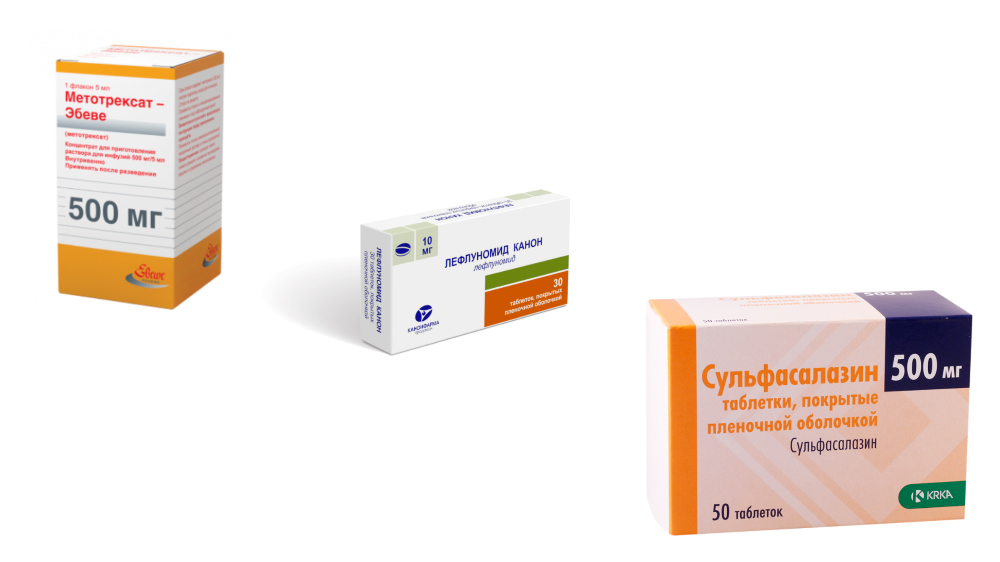
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы. При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой – с Сульфасалазина или Плаквенила. За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
- БПВП первого ряда – назначаются в первую очередь:
- Метотрексат – считается «золотым стандартом» лечения РА базисными средствами; оптимальное сочетание лечебного действия и побочных эффектов; механизм действия связан с подавлением иммунных и воспалительных процессов, а также разрастания клеток соединительной ткани в синовиальной оболочке и разрушения хрящевой ткани; назначается длительными курсами до 4 – 5 лет; хорошо сочетается с Сульфасалазином, а еще лучше с Лефлуномидом;
- Сульфасалазин – таблетки с противовоспалительным и противомикробным действием;
- Лефлуномид — лекарство нового поколения этой группы; препарат тормозит активацию иммунной системы, оказывает противовоспалительное действие, подавляет процесс разрушения суставов.
- БПВП второго ряда – назначаются, если не подходят препараты 1-го ряда или в сочетании с ними. Это препараты:
- Плаквенил;
- Тауредон (соли золота);
- Циклоспорин А;
- Азатиоприн;
- Циклофосфамид.
Биологические (генно-инженерные) БПВП – биологические агенты
Это новый метод лечения ревматоидного артрита. Лекарства данной группы — препараты нового поколения, оказывающие прицельное действие на провоспалительные (поддерживающие ревматоидное воспаление) цитокины (ИЛ-1, ФНО- альфа) или на рецепторы иммунных клеток лимфоцитов. Избирательность действия этих препаратов нового поколения позволяет свести к минимуму их побочные эффекты:
- Инфликсимаб (Ремикейд) – препарат содержит антитела к ФНО-альфа, оказывает противовоспалительное действие, тормозит развитие соединительной ткани и разрушение суставов; перспективным считается сочетание Инфликсимаба и Лефлуномида; аналогичным действием обладают препараты Адалимумаб и Этанерцепт;
- Анакинра – антитела к цитокинам ИЛ-1, оказывает противовоспалительное действие, предупреждает разрушение больных суставов;
- Тоцилизумаб – антитела к цитокинам ИЛ – 6 – аналогичное действие;
- Абатацепт – препарат содержит моноклональные антитела к рецепторам Т-лимфоцитов, отвечающих за клеточный иммунитет; отлично купирует аутоиммунные воспалительные процессы;
- Ритуксимаб – моноклональные антитела к рецепторам В-лимфоцитов, отвечающих за гуморальный иммунитет (образование антител).
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Сочетание синтетического базисного препарата Лефлуномида с биологическими препаратами (чаще всего с Инфликсимабом) отлично переносится больными и позволяет значительно улучшить результативность медикаментозной терапии ревматоидных поражений, особенно в случае неэффективности применения одного препарата (например, Метотрексата).
Дополнительные методы
Особенностью современных методов лечения ревматоидных поражений является назначение изотонических (статических) упражнений при высокой активности воспалительного процесса. Упражнения выполняются лежа с постепенным наращиванием нагрузки.
Физиопроцедуры используются на всех этапах лечебных мероприятий. В период ремиссии особенно эффективно санаторно-курортное лечение и особенно лечебные грязи.
Для профилактики деформаций конечностей активно используются ортезы – приспособления, удерживающие конечность в правильном положении. Ношение ортеза сочетают с ЛФК, массажем и плаванием в бассейне.
Назначение индивидуально подобранной медикаментозной терапии в сочетании с дополнительными методами на ранних сроках ревматоидных поражений (в первые 3 месяца от начала заболевания) позволяет подавить прогрессирование патологического процесса и добиться стойкой ремиссии. Применение этих методов на поздних стадиях значительно улучшает качество жизни больного.
Подход к лечению ревматоидного артрита в нашей клинике
Специалисты клиники «Парамита» проходили подготовку в лучших европейских клиниках, а также в клиниках Китая и Тибета. Это позволяет значительно расширить спектр методов лечения ревматоидного артрита, сочетая передовые западные методики с проверенными столетиями восточными методиками. Обязательным условием назначения лечебных процедур является предварительное обследование и постановка развернутого диагноза. Наши специалисты используют следующие методы:
- медикаментозная терапия – применяются новейшие схемы назначения современных лекарственных препаратов; подбор схем и препаратов производится так, чтобы они идеально сочетались с другими лечебными мероприятиями;
- фитотерапия, народные способы, гомеопатия – все это входит в общую схему лечения для усиления эффективности и снижения лекарственной нагрузки;
- кинезитерапия, тейпирование, курсы ЛФК – все подбирается индивидуально для каждого пациента;
- физиопроцедуры – назначаются строго в соответствии со стадией заболевания;
- PRP-терапия – современный метод, позволяющий восстанавливать измененные ткани; основан на введении пациенту собственных тромбоцитов, обработанных по особой методике;
- рефлексотерапия (РТ) – древнекитайский метод; используя его, опытный врач может вылечить практически любое заболевание или просто остановить его прогрессирование;
- фармакопунктура – введение современных лекарств в акупунктурные точки – высокоэффективное сочетание восточных и западных методов.
Такой широкий выбор методик позволяет специалистам клиники «Парамита» в Москве быстро и эффективно справляться с болями и воспалением, характерных для ревматоидного артрита, а также предупреждать разрушающее воздействие болезни на суставы. Врачи нашей клиники не проходят мимо новых методов лечения РА и новых препаратов, не забывая старые методы, поэтому смогут помочь больному на любой стадии заболевания!
Литература:
- Яременко О.Б. Глюкокортикоиды в ревматологии: современная номенклатура дозовых режимов и рациональное применение // Укр. ревматол. журн. — 2002. — № 3. — С. 20-26.
- Яременко О.Б. Ранний ревматоидный артрит: диагностика и лечение // Мистецтво лікування. — 2004. — № 3. — С. 38-45.
- Ahmed K., Emery P. A case for early aggressive therapy. In: Bird H.A., Snaith M.L. (Еds.) Challenges in Rheumatoid Arthritis. Blackwell Science, Oxford, England, 1999. — Р. 106-115.
- Albers J.M., Paimela L., Kurki P. et al. Treatment strategy, disease activity, and outcome in four cohorts of patients with early rheumatoid arthritis // Ann Rheum Dis. — 2001. — Vol. 60. — P. 453-458.
Оценка читателей
Гомогенный крем белого или почти белого цвета.
1 г крема для наружного применения содержит 50 мг кетопрофена.
Вспомогательные вещества: глицерол сорбитан олео стеарат (Арлацель 481V), сополимер додецилгликоля и макрогола 45 (Эльфакос ST 9), изопропилмиристат, магния сульфат гептагидрат, метилпарагидроксибензоат E 218, пропиленгликоль, пропилпарагидроксибензоат E 216, белый вазелин, вода очищенная.
Нестероидные противовоспалительные средства для местного применения.
Код ATX: M02АА10.
Кетонал является нестероидным противовоспалительным препаратом. Он обладает местным анальгетическим и противовоспалительным действием. В ревматологии он используется для лечения артроза и внесуставного ревматизма в виде монотерапии или в комбинации с другими системными формами кетопрофена. В травматологии он используется в меньшей степени, в основном при спортивных травмах суставов и мягких тканей. По данным ряда клинических исследований установлено, что кетопрофен для местного применения при повреждении мягких тканей и спортивных травмах обладает выраженным анальгезирующим действием, превышающим эффект плацебо и действие некоторых других нестероидных противовоспалительных препаратов.
Кетонал используется:
— для местного лечения боли и воспаления суставов при ревматических заболеваниях;
— при посттравматических болях.
Для наружного применения.
Взрослые пациенты:
Крем для наружного применения Кетонал следует наносить на болезненный или воспаленный участок 2-4 раза в сутки, осторожно втирая в кожу. Продолжительность лечения до 7 дней. Дозировка должна быть подобрана по размеру пораженной области.
Следует избегать контакта с глазами или слизистыми оболочками.
Не рекомендуется носить тесную одежду (см. раздел «Противопоказания»).
После каждого нанесения крема следует тщательно мыть руки.
Крем для наружного применения Кетонал может использоваться в комбинации с другими лекарственными формами Кетонала (капсулами, таблетками, суппозиториями). Максимальная суточная доза, независимо от лекарственной формы, не должна превышать 200 мг кетопрофена.
Пожилые пациенты
Для пожилых пациентов не существует особых рекомендаций по дозировке. У тех, кто наиболее склонен к неблагоприятным реакциям, следует сочетать наименьшую дозу с адекватным контролем клинической безопасности.
Дети
Не рекомендуется, поскольку безопасность применения у детей не установлена.
Крем для наружного применения Кетонал противопоказан пациентам с повышенной чувствительностью к кетопрофену или другим компонентам препарата.
Применение крема для наружного применения Кетонал также противопоказано:
— пациентам с наличием в прошлом реакций гиперчувствительности (напр. бронхоспазм, ринит, крапивница) на кетопрофен, другие нестероидные противоревматические средства, салицилаты (напр. ацетилсалициловая кислота), фенофибрат и тиапрофеновую кислоту;
— пациентам с острой язвой желудка или двенадцатиперстной кишки;
— на поврежденную и измененную патологическим процессом кожу, например, экзема, угри, различные дерматозы, открытые раны или инфекционные поражения;
— с облегающей одеждой;
— под окклюзионные повязки;
— одновременно на том же участке с другими местными средствами;
— во время последнего триместра беременности;
— пациентам с наличием в прошлом реакций фотосенсибилизации;
— пациентам с наличием в прошлом аллергических реакций на кетопрофен, фенофибрат, тиапрофеновую кислоту, УФ-блокаторы или запахи;
— воздействие на область нанесения крема солнечного света (в том числе в пасмурную погоду), а также УФ излучения (солярий) на протяжении всего периода лечения и в течение 2 недель после прекращения применения лекарственного средства.
Дети: не рекомендуется, поскольку безопасность применения у детей не установлена.
Нежелательные эффекты могут быть уменьшены путем назначения наименьшей эффективной дозы на самый короткий период времени, необходимый для контролирования симптомов.
Хотя системные неблагоприятные реакции от местного применения кетопрофена должны быть низкими, следует с осторожностью использовать крем у пациентов с почечной, сердечной или печеночной недостаточностью, имеющих в анамнезе язву желудка или двенадцатиперстной кишки или воспалительные заболевания толстого кишечника, цереброваскулярное кровотечение или геморрагический диатез.
Не следует наносить крем для наружного применения Кетонал на слизистые оболочки, области анального отверстия и гениталий, вокруг глаз. Следует избегать попадания в глаза.
При появлении первых признаков кожной реакции применение кетопрофена должно быть незамедлительно прекращено.
Местное применение кетопрофена может провоцировать астму у предрасположенных лиц. Большое количество нанесенного крема может вызывать системные эффекты, включая гиперчувствительность и астму.
Во время лечения и в течение 2 недель после его завершения участки кожи, подвергающиеся лечению кремом Кетонал, необходимо защищать одеждой, чтобы избежать воздействия УФ излучения и риска проявления фотосенсибилизации.
Запрещается наносить крем под окклюзионные повязки.
Важная информация о некоторых вспомогательных веществах Кетонала
Крем содержит метилпарагидроксибензоат E218 и пропилпарагидроксибензоат E216, о которых известно, что они могут вызывать крапивницу. Обычно встречается замедленный тип гиперчувствительных реакций, таких, например, как контактный дерматит. Редко могут встречаться реакции гиперчувствительности немедленного типа, такие как крапивница и бронхоспазм.
Несмотря на маловероятность взаимодействия с другими лекарствами ввиду низкой концентрации кетопрофена в крови после местного применения, особого внимания требуют пациенты, получающие метотрексат.
Описаны серьезные взаимодействия после использования высокой дозы метотрексата и НПВП, включая кетопрофен, при назначении внутрь или парентерально.
Целесообразно контролировать пациентов, получающих лечение кумаринами.
Беременность
Безопасность использования кетопрофена во время беременности не доказана. Во время первых двух триместров беременности кетопрофен не может быть назначен, если ожидаемая польза для матери не превышает возможный риск для плода.
Кетопрофен противопоказан в течение последнего триместра беременности (см. раздел «Противопоказания»).
Применение кетопрофена в последнем третьем триместре может препятствовать развитию родов, вызывать преждевременное закрытие артериального протока с развитием легочной гипертензии у новорожденного.
Лактация
Кетонал не должен применяться во время кормления грудью, так как безопасность использования кетопрофена в период лактации не доказана.
Наиболее частыми неблагоприятными эффектами, связанными с местным применением кетопрофена, являются локализованные кожные реакции, которые могут распространяться за пределы места применения.
Классификация неблагоприятных эффектов согласно «MedDRA» по органам и системам и частота встречаемости:
очень частые (≥1/10);
частые (≥1/100, <1/10);
нечастые (≥1/1000, <1/100);
редкие (≥1/10 000, <1/1 000);
очень редкие (<1/10 000), включая отдельные сообщения.
Нарушения иммунной системы
Реакции гиперчувствительности могут включать неспецифические реакции и анафилаксию.
Очень редкие: ангиоотек и анафилаксия описаны при системном и местном назначении кетопрофена.
Поражения кожи и подкожной ткани
Нечастые: зудящая сыпь, эритема, зуд, жжение, экзема и слабый кратковременный дерматит.
Редкие: крапивница, высыпания, реакции фотосенсибилизации, разрыв пузырей, пурпура, мультиформная эритема, лишайниковидный дерматит, некроз кожи и синдром Стивенса-Джонсона. Описаны случаи более тяжелых кожных реакций, таких как буллезная и фликтенулезная экзема, которая может усиливаться и распространяться.
Очень редкие: Описан тяжелый контактный дерматит у пациента вследствие плохой гигиены и солнечного воздействия. Может встречаться тяжелая диффузная контактная длительная фотоаллергическая реакция.
Кетопрофен может вызывать очень продолжительную фотосенсибилизацию даже после одного применения.
Описан токсический эпидермальный некролиз.
Почечные и мочевые расстройства
Очень редкие: описаны случаи ухудшения почечной недостаточности.
Учитывая низкие уровни кетопрофена в крови при местном назначении, еще не было описано случаев передозировки.
Фармакодинамические свойства
Механизм действия
Кетопрофен является одним из наиболее мощных ингибиторов фермента циклооксигеназы. Он также угнетает активность липооксигеназы и синтез брадикинина. Стабилизируя лизосомальные мембраны, кетопрофен предотвращает высвобождение энзимов, которые вовлекаются в воспалительный процесс. Кетопрофен имеет похожие фармакодинамические свойства и эффекты с нестероидными противовоспалительными препаратами. Он обладает анальгетическим, противовоспалительным и жаропонижающим действием. Эффекты кетопрофена установлены в экспериментах на животных и во многих клинических исследованиях у людей.
Фармакокинетические свойства
Абсорбция
Трансдермальная абсорбция нестероидных противовоспалительных препаратов в виде лекарственных форм для местного применения определяется физико-химическими свойствами вспомогательных веществ, обусловливающих скорость высвобождения активного вещества из основы и его последующего всасывания. В опытах на животных (экспериментальная модель на мышах) показано усиление трансдермального всасывания кетопрофена и улучшение кровоснабжения кожи при применении некоторых основ.
Скорость высвобождения кетопрофена из основы крема зависит также от значения рН: при возрастании рН крема от 3 до 6 постепенно повышается скорость высвобождения.
По сравнению с формами для приема внутрь биодоступность кетопрофена в форме крема составляет около 5%. Из-за низкой биодоступности кетопрофен в форме крема действует местно и не обладает системными эффектами.
Распределение
Кетопрофен активно связывается с белками плазмы (99%). Активное вещество обнаруживается в синовиальной жидкости в терапевтических концентрациях; его концентрация в крови незначительна. При трехкратном местном применении 70-80 мг кетопрофена в виде крема на область коленного сустава максимальная концентрация в плазме (0,0182 мкг/мл ± 0,118) наблюдается через 6 часов. Через двенадцать часов после последнего нанесения крема кетопрофена на область коленных суставов были отмечены следующие концентрации кетопрофена в суставных тканях: в жировой ткани 4,7 мкг/мл ± 3,87, в суставной оболочке 2,35 мкг/мл ± 2,41 и в синовиальной жидкости 1,31 мкг/мл ± 0,89.
Метаболизм и выведение
Кетопрофен метаболизируется в печени с образованием конъюгатов, которые выводятся, главным образом, с мочой. Метаболизм кетопрофена не изменяется у пожилых людей, при тяжелой почечной недостаточности или циррозе печени. Кетопрофен медленно экскретируется в мочу.
5 лет.
Лекарственное средство нельзя использовать по истечении срока годности, указанного на упаковке.
Хранить при температуре не выше 25C.
Хранить в недоступном для детей месте.
30 г или 50 г крема в алюминиевой тубе. 1 туба с листком-вкладышем в картонной пачке.
По рецепту врача.
Производитель
Салютас Фарма ГмбХ, Остервединген, Германия
Такропик®
(Tacropic)
0.03 ‰
Выбор описания
| Лек. форма | Дозировка |
|---|---|
|
мазь для наружного применения |
0.03% 0.1% |
мазь для наружного применения
Такропик® (мазь для наружного применения, 0.03%), инструкция по медицинскому применению РУ № ЛП-003169
Дата последнего изменения: 10.12.2019
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Лекарственная форма
- Состав
- Описание лекарственной формы
- Фармакокинетика
- Фармакодинамика
- Показания
- Противопоказания
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Заказ в аптеках Москвы
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Лекарственная форма
Мазь для наружного применения
Состав
100 г мази (0,03%) содержат:
Действующее вещество:
Такролимус в пересчете на 100% вещество — 0,03 г;
Вспомогательные вещества:
Макрогол-400, парафин жидкий, вазелин белый мягкий, воск
эмульсионный, динатрия эдетат, консервант Euxyl РЕ 9010 (феноксиэтанол 90%,
этилгексилглицерол 10%), вода очищенная.
100 г мази (0,1%) содержат:
Действующее вещество:
Такролимус в пересчете на 100% вещество — 0,10 г;
Вспомогательные вещества:
Макрогол-400, парафин жидкий, вазелин белый мягкий, воск
эмульсионный, динатрия эдетат, консервант Euxyl РЕ 9010 (феноксиэтанол 90%,
этилгексилглицерол 10%), вода очищенная.
Описание лекарственной формы
Однородная мазь белого или почти белого цвета. Допускается
наличие слабого специфического запаха.
Фармакокинетика
Абсорбция.
Всасывание такролимуса в системный кровоток при местном
применении является минимальным. У большинства пациентов с атопическим
дерматитом (у взрослых и детей) как при однократном нанесении, так и при
многократном применении 0,03% и 0,1% мази такролимуса концентрация его в плазме
крови составляла <1,0 нг/мл. Системная абсорбция зависит от площади
поражения и уменьшается по мере исчезновения клинических проявлений
атопического дерматита. Кумуляции препарата при длительном применении (до 1
года) у детей и взрослых не отмечалось.
Распределение.
В связи с тем, что системная абсорбция мази такролимуса
низкая, высокая способность связываться с белками плазмы (более 98,8%)
рассматривается как клинически не значимая.
Метаболизм.
Такролимус не метаболизируется в коже. При попадании в
системный кровоток такролимус в значительной степени метаболизируется в печени
посредством изофермента CYP3A4.
Выведение.
При многократном местном применении мази такролимуса период
полувыведения составляет 75 ч у взрослых и 65 ч у детей.
Фармакодинамика
Такролимус относится к группе ингибиторов кальциневрина. Он связывается
со специфическим цитоплазматическим белком иммунофилином (FKBP12), который
является цитозольным рецептором для кальциневрина (FK506). В результате этого
формируется комплекс, включающий такролимус, FKBP12, кальций, кальмодулин и
кальциневрин, что приводит к ингибированию фосфатазной активности
кальциневрина. Это делает невозможным дефосфорилирование и транслокацию
ядерного фактора активированных Т‑клеток (NFAT), необходимого для
инициации транскрипции генов, кодирующих продукцию ключевых для Т‑клеточного
иммунного ответа цитокинов (ИЛ‑2 и интерферон-гамма). Кроме того,
такролимус ингибирует транскрипцию генов, кодирующих продукцию таких цитокинов,
как ИЛ‑3, ИЛ‑4, ИЛ‑5, гранулоцитарно-макрофагальный
колониестимулирующий фактор (ГМКСФ) и фактор некроза опухоли (ФНО‑α),
которые принимают участие в начальных этапах активации Т‑лимфоцитов.
Помимо этого, под влиянием такролимуса происходит ингибирование высвобождения
медиаторов воспаления из тучных клеток, базофилов и эозинофилов, а также
снижение экспрессии FcεRI (высокоаффинный поверхностный рецептор для
иммуноглобулина Е) на клетках Лангерганса, что ведет к снижению их активности и
презентирования антигена Т‑лимфоцитам.
Мазь такролимуса не влияет на синтез коллагена и, таким
образом, не вызывает атрофии кожи.
Показания
Препарат Такропик® применяется в дозировке 0,03% и
0,1% у взрослых и подростков, старше 16 лет, и только 0,03% у детей от 2 до 16
лет для лечения атопического дерматита (средней степени тяжести и тяжелых форм)
в случае его резистентности к иным средствам наружной терапии или наличия
противопоказаний к таковым.
Противопоказания
Повышенная чувствительность к такролимусу, вспомогательным
компонентам препарата, макролидам.
Беременность и период грудного вскармливания.
Не следует применять Такропик® у пациентов с
серьезными нарушениями эпидермального барьера, в частности, синдромом
Нетертона, ламеллярным ихтиозом, кожными проявлениями реакции «трансплантат
против хозяина», а также при генерализованной эритродермии в связи с риском
увеличения системной абсорбции такролимуса.
Применение препарата Такропик® в дозировке 0,1%
противопоказано у детей и подростков младше 16 лет, в дозировке 0,03% — у
детей младше 2 лет.
С осторожностью
Такролимус в значительной степени метаболизируется в печени,
и, хотя его концентрация в крови при наружном применении очень низкая, у
пациентов с декомпенсированной печеночной недостаточностью мазь используют с
осторожностью.
Необходимо соблюдать осторожность при использовании мази
Такропик® у пациентов с обширным поражением кожи, длительными
курсами, особенно у детей.
Способ применения и дозы
Взрослым и детям старше 2 лет препарат Такропик®
наносят тонким слоем на пораженные участки кожи. Препарат можно применять на
любых участках тела, включая лицо и шею, в области кожных складок. Не следует
наносить препарат на слизистые оболочки и под окклюзионные повязки.
Применение у детей (2 года и старше) и подростков до 16 лет
Лечение необходимо начинать с нанесения 0,03% мази Такропик®
два раза в сутки. Продолжительность лечения по данной схеме не должна превышать
трех недель. В дальнейшем частота применения уменьшается до одного раза в
сутки, лечение продолжается до полного очищения очагов поражения.
Применение у взрослых и подростков 16 лет и старше
Лечение необходимо начинать с применения 0,1% мази Такропик®
два раза в сутки и продолжать до полного очищения очагов поражения. По мере
улучшения можно уменьшать частоту нанесения 0,1% мази или переходить на
использование 0,03% мази Такропик®. В случае повторного
возникновения симптомов заболевания следует возобновить лечение 0,1% мазью
Такропик® дважды в день. Если позволяет клиническая картина, следует
предпринять попытку снизить частоту применения препарата, либо использовать
меньшую дозировку — 0,03% мазь Такропик®.
Применение у людей пожилого возраста (65 лет и старше)
Особенности применения у людей пожилого возраста отсутствуют.
Обычно улучшение наблюдается в течение одной недели с момента начала терапии.
Если признаки улучшения на фоне терапии отсутствуют в течение двух недель,
следует рассмотреть вопрос о смене терапевтической тактики.
Лечение обострений
Препарат Такропик® может использоваться
кратковременно или длительно в виде периодически повторяющихся курсов терапии.
Лечение пораженных участков кожи проводится до полного исчезновения клинических
проявлений атопического дерматита. Как правило, улучшение наблюдается в течение
первой недели лечения. Если признаки улучшения не наблюдаются в течение двух
недель с момента начала использования мази, необходимо рассмотреть другие
варианты дальнейшего лечения. Лечение следует возобновить при появлении первых
признаков обострения атопического дерматита.
Профилактика обострений
Для предупреждения обострений и увеличения длительности
ремиссии у пациентов с частыми (более 4 раз в год) обострениями заболевания в
анамнезе рекомендуется поддерживающая терапия препаратом Такропик®.
Целесообразность назначения поддерживающей терапии
определяется эффективностью предшествующего лечения по стандартной схеме (2
раза в день) на протяжении не более 6 недель.
При поддерживающей терапии мазь Такропик® следует
наносить 2 раза в неделю (например, в понедельник и четверг) на участки
кожи, обычно поражаемые при обострениях.
Промежуток времени между нанесением препарата должен
составлять не менее 2–3 дней.
У взрослых и подростков 16 лет и старше используется 0,1 %
мазь Такропик®, у детей (2 года и старше) — 0,03% мазь Такропик®.
При проявлении признаков обострения следует перейти к обычному режиму терапии
мазью Такропик® (см. раздел «Лечение обострений»).
Через 12 месяцев поддерживающей терапии необходимо оценить
клиническую динамику и решить вопрос о целесообразности продолжения
профилактического использования препарата Такропик®. У детей
для оценки клинической динамики следует временно отменить препарат и затем
рассмотреть вопрос о необходимости продолжения поддерживающей терапии.
Побочные действия
Наиболее частыми нежелательными реакциями являются симптомы
раздражения кожи (ощущение жжения и зуда, покраснение, боль, парестезии и сыпь)
в месте нанесения.
Как правило, они выражены умеренно и проходят в течение
первой недели после начала лечения.
Часто встречается непереносимость алкоголя (покраснение лица
или симптомы раздражения кожи после употребления спиртных напитков).
У пациентов, применяющих препарат Такропик®,
отмечается повышенный риск развития фолликулита, акне и герпетической инфекции.
По частоте встречаемости нежелательные реакции распределены
следующим образом: очень часто (≥1/10); часто (≥1/100, <1/10);
нечасто (≥1/1000, <1/100); редко (≥1/10000, <1/1000), очень
редко (<1/10000), частота неизвестна (недостаточно данных для оценки частоты
развития). В рамках каждой группы нежелательные реакции представлены в порядке
убывания значимости.
Инфекционные заболевания:
часто — местные кожные инфекции вне зависимости от этиологии
(в частности, но не ограничиваясь перечисленными, герпетическая экзема
Капоши, фолликулит, инфекция, вызванная вирусом Herpes simplex, другие
инфекции, вызванные вирусами семейства Herpesviridae).
Нарушения со стороны обмена веществ и питания:
часто — непереносимость алкоголя (гиперемия лица или симптомы
раздражения кожи после употребления спиртных напитков).
Нарушения со стороны нервной системы:
часто — парестезии, гиперестезия.
Нарушения со стороны кожи и подкожных тканей:
часто — фолликулит, зуд;
нечасто — акне.
Общие расстройства и нарушения в месте введения:
очень часто — жжение и зуд в области применения;
часто — ощущение тепла, покраснение, боль, раздражение, сыпь
в области применения;
частота неизвестна — отек в области применения.
За весь период наблюдения препарата были зарегистрированы
единичные случаи розацеа, малигнизации (кожные и другие виды лимфом, рак кожи).
Взаимодействие
Такролимус не метаболизируется в коже, что исключает риск
лекарственных взаимодействий в коже, которые могут повлиять на его метаболизм.
Так как системная абсорбция такролимуса при использовании в форме мази
минимальна, взаимодействие с ингибиторами изофермента CYP3A4 (в том числе
эритромицин, итраконазол, кетоконазол, дилтиазем) при одновременном применении
с препаратом Такропик® маловероятно, однако не может быть полностью
исключено у пациентов с обширными участками поражения и/или эритродермией.
Влияние препарата Такропик® на эффективность
вакцинации не изучалось. Однако, из-за потенциального риска снижения
эффективности, вакцинацию необходимо провести до начала применения мази или
спустя 14 дней после последнего использования препарата Такропик®. В
случае применения живой аттенуированной вакцины этот период должен быть
увеличен до 28 дней, в противном случае следует рассмотреть возможность
использования альтернативных вакцин.
Одновременное применение такролимуса с конъюгированной
вакциной против Neisseria meningitidis серотипа С у детей от 2 до 11 лет
не оказывает влияния на первичный ответ на вакцинацию, формирование иммунной
памяти, а также гуморальный и клеточный иммунный ответ.
Возможность совместного применения препарата Такропик®
с другими наружными препаратами, системными глюкокортикостероидами и
иммунодепрессантами не изучалась.
Передозировка
При местном применении случаев передозировки не отмечалось.
При попадании внутрь необходимо предпринять общепринятые
меры, которые включают контроль жизненно важных функции организма и наблюдение
за общим состоянием.
Стимуляция рвоты или промывание желудка не рекомендуются.
Особые указания
Препарат Такропик® нельзя использовать у пациентов
с врожденными или приобретенными иммунодефицитами или у пациентов, которые
принимают иммуносупрессивные препараты.
Во время применения мази Такропик® необходимо
избегать попадания на кожу солнечных лучей, посещение солярия, терапию
ультрафиолетовыми лучами Б или А в комбинации с псораленом (PUVA‑терапия).
Препарат Такропик® не должен применяться для
лечения участков поражения, которые рассматриваются, как потенциально
злокачественные или предзлокачественные.
В течение 2 ч на участках кожи, на которые наносился препарат
Такропик®, нельзя использовать смягчающие средства.
Эффективность и безопасность применения препарата Такропик®
в лечении инфицированного атопического дерматита не оценивалась. При наличии
признаков инфицирования до назначения препарата Такропик® необходимо
проведение соответствующей терапии. Применение препарата Такропик®
может быть связано с повышенным риском развития герпетической инфекции. При
наличии признаков герпетической инфекции следует индивидуально оценить
соотношение пользы и риска применения препарата Такропик®.
При наличии лимфоаденопатии необходимо обследовать пациента
до начала терапии и наблюдать за ним в период применения препарата. При
отсутствии очевидной причины лимфоаденопатии или при наличии симптомов острого
инфекционного мононуклеоза необходимо прекратить применение препарата Такропик®.
Необходимо избегать попадания препарата в глаза и на
слизистые оболочки (при случайном попадании мази необходимо тщательно удалить
и/или промыть водой).
Не рекомендуется наносить мазь Такропик® под
окклюзионные повязки и носить плотную воздухонепроницаемую одежду.
Так же, как при использовании любого другого местного
лекарственного средства, пациенты должны мыть руки после нанесения мази, кроме
тех случаев, когда мазь наносится на область рук с лечебной целью.
Показано, что у детей в возрасте от 2 до 11 лет лечение мазью
такролимуса 0,03% на фоне вакцинации конъюгированной вакциной против Neisseria
meningitidis серотипа С не оказывает влияния на первичный ответ на
вакцинацию, индукцию Т‑клеточного иммунного ответа и формирование иммунной
памяти.
Влияние на способность управлять транспортными средствами,
механизмами
Исследования по влиянию препарата на способность управлять
автомобилем и на быстроту реакции при работе со сложной техникой, требующей
повышенного внимания, не проводились. Препарат Такропик® применяется
наружно и нет оснований полагать, что она может оказывать влияние на
способность управлять автомобилем и работать с механизмами.
Форма выпуска
Мазь для наружного применения 0,03% и 0,1%.
По 15 г в тубу алюминиевую. Каждую тубу вместе с инструкцией
по применению помещают в пачку из картона.
Условия отпуска из аптек
Условия хранения
При температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Срок годности
2 года.
Не применять препарат после окончания срока годности,
указанного на упаковке.
Заказ в аптеках
Выбор региона:
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.
Отзывы