Перед массовыми обработками каждую серию Креолина-Х испытывают на 10-15 головах животных. Если у животных в течение суток после обработки не отмечены признаки токсикоза, приступают к обработке всего поголовья.
Рабочие эмульсии Креолина-Х готовят непосредственно перед использованием, с учетом содержания в Креолине-Х действующего вещества, под руководством ветеринарного врача или фельдшера. При этом определяют объем рабочей эмульсии, необходимый для обработки и количество Креолина-Х, которое требуется для ее приготовления (см. таблицу).
Таблица. Соотношение Креолина-Х и воды при приготовлении 0.005% купочной эмульсии
Овец при псороптозе купают в проплывной ванне, используя 0.005% водную эмульсию Креолина-Х, с лечебной целью двукратно с интервалом 10-14 дней, с целью профилактики — однократно.
Необходимое количество Креолина-Х тщательно перемешивают с 2-3 объемами теплой воды (28-32°С), а затем выливают в проплывную ванну с водой, добавляя при перемешивании воду до требуемого объема.
Обработку проводят в сухую погоду при температуре воздуха не ниже 18°С и купочной эмульсии — 18-25°С. Продолжительность купания — 50-60 сек. Перед обработкой овец выдерживают на голодной диете в течение 10 ч. За 2 ч до обработки животных необходимо напоить. После стрижки купать овец следует не ранее, чем через 3 суток.
После выхода из ванны овец оставляют на 10-15 минут на специальной площадке для стекания эмульсии, после чего перегоняют в загон.
Дозаправку ванны проводят после обработки 300-400 нестриженных овец или 400-500 стриженных овец, при этом на каждые 1000 л добавляемой в ванну воды при тщательном перемешивании вносят 4 л 2.5% или 2 л 5% Креолина-Х.
После обработки 1000 овец использованную эмульсию сливают в отстойные колодцы, не допуская загрязнения окружающей среды, ванну очищают от грязи и заполняют вновь приготовленной купочной эмульсией.
Ягнят в возрасте до 1 месяца купают отдельно от взрослых животных.
Крупный рогатый скот при псороптозе, хориоптозе, поражении иксодовыми клещами и насекомыми обрабатывают 0.005% водной эмульсией Креолина-Х. Животных опрыскивают, увлажняя все тело, особенно тщательно обрабатывают места поражения и участки в области ушей, конечностей, живота и хвоста. Норма расхода рабочей эмульсии Креолина-Х в зависимости от массы животного составляет 1.5-3 л.
Повторные обработки крупного рогатого скота при энтомозах и поражении иксодовыми клещами в сезон их паразитирования проводят по показаниям, при саркоптоидозах — двукратно с интервалом 7-10 дней.
Свиней при саркоптозе и гематопинозе свиней опрыскивают 0.025% водной эмульсией Креолина-Х с нормой расхода 300-500 мл на животное. Например, для приготовления 100 л 0.025% водной эмульсии следует взять 1 л 2.5% Креолина-Х и 99 л воды или 0.5 л 5% Креолина-Х и 99.5 л воды.
Обработку животных проводят двукратно с интервалом 7-10 дней. Особенно тщательно обрабатывают Креолином-Х ушные раковины.
В неблагополучных по саркоптоидозам хозяйствах одновременно с обработкой животных, проводят дезакаризацию помещений, используя 0.005% водную эмульсию Креолина-Х с нормой расхода 200-400 мл/м2 обрабатываемой поверхности.
Опрыскивание помещений проводят в отсутствии животных, предварительно убирают остатки корма, воды и молочный инвентарь, накрывают полиэтиленовой пленкой доильное оборудование.
Через 1-1.5 ч после обработки помещение проветривают не менее 1 ч, обработанные поверхности промывают водой, кормушки и поилки тщательно моют 3% раствором кальцинированной соды и ополаскивают водой, после чего размещают в помещении животных.
Обработку птиц против пухопероедов, куриных и персидских клещей, постельных клопов проводят Креолином-Х путем мелкокапельного опрыскивания птиц направленными аэрозолями 0.005% водной эмульсией (по циперметрину). Обработку проводят после сбора яиц в дозе 15-30 мл на одну птицу двукратно с интервалом 8-10 дней.
Дезинсекцию и дезакаризацию производственных помещений птицефабрик, птицеферм, фермерских хозяйств проводят в отсутствии птицы в период технологического перерыва. Перед обработкой птичник подвергают паразитологическому обследованию для выяснения видового состава паразитов.
Дезинсекцию и дезакаризацию проводят 0.005% водной эмульсией Креолина-Х (по циперметрину) двукратно с учетом цикла развития эктопаразитов и температуры воздуха в птичнике в период технологического перерыва:
- для уничтожения куриных клещей при температуре воздуха 15-17°С, интервал между обработками составляет 10-12 дней, при температуре 18-20°С — 8-10 дней, при температуре выше 20°С — 5-6 дней;
- для уничтожения постельных клопов и персидских клещей при температуре воздуха 17-20°С, интервал между обработками составляет 15-21 день, при температуре 21-25°С — 10-15 дней, при температуре 26°С и выше — 8-10 дней.
Первую обработку птичников в целях уничтожения основной массы эктопаразитов и предотвращения их расползания или переноса на другие объекты проводят перед механической очисткой помещения сразу после удаления птицы. Норма расхода рабочей эмульсии составляет 100-200 мл/м2 обрабатываемой поверхности.
Вторую обработку проводят после санитарной подготовки (мойки, ремонта и побелки) птичника с нормой расхода рабочей эмульсии — 50-75 мл/м2 обрабатываемой поверхности. Экспозиция обработки — 24 ч. По истечении экспозиции помещение проветривают не менее 1 ч, погибших эктопаразитов сметают и уничтожают, обработанные поверхности промывают водой, кормушки и поилки тщательно моют 3% раствором кальцинированной соды и ополаскивают водой, после чего размещают в помещении птицу.
Для уничтожения зоофильных мух в закрытых производственных помещениях (птичниках) опрыскивание проводят 0.005% водной эмульсией Креолина-Х с нормой расхода 50-100 мл/м2 обрабатываемой поверхности.
Повторные обработки проводят по энтомологическим показаниям.
При саркоптозе, нотоэдрозе и отодектозе лисиц, песцов, енотовидных собак и других пушных зверей, а также нотоэдрозе и псороптозе кроликов Креолин-Х применяют с лечебной и профилактической целью с концентрацией 0.005% по циперметрину (см. таблицу).
Пушных зверей и кроликов купают в ванне, размещенной в утепленных помещениях, с лечебной целью двукратно с интервалом 7-8 дней, с целью профилактики — однократно.
Обработку проводят при температуре воздуха не ниже 22°С и купочной эмульсии — 30-32°С. Продолжительность купания животных — 1-2 мин.
Перед обработкой во избежание покусов людей, проводящих обработку, зверям фиксируют челюсти петлей из тесьмы и погружают в купочную эмульсию.
Для того чтобы акарицидная жидкость достигла поверхности кожи, волосяной покров зверей и кроликов при купании массируют поглаживанием по направлению от хвоста к голове, а конечности — снизу вверх.
Голову животного во время купания дважды погружают на 2-3 сек в купочную эмульсию, зажимая ладонью ноздри и ротовую полость. После купания меховой покров отжимают, обеспечивая сток жидкости обратно в ванну, и после этого помещают животных в теплые, продезинфицированные клетки.
После обработки 20 пушных зверей или 30 кроликов в ванне, содержащей 50 л рабочей эмульсии, обработку прекращают, а использованную эмульсию сливают в отстойные колодцы, не допуская загрязнения окружающей среды, ванну очищают от грязи и заполняют вновь приготовленной купочной эмульсией.
В неблагополучных по саркоптоидозам звероводческих и кролиководческих хозяйствах одновременно с обработкой животных проводят дезакаризацию помещений, шедов, используя 0.005% водную эмульсию Креолина-Х с нормой расхода 200-400 мл/м2 обрабатываемой поверхности.
Опрыскивание помещений проводят в отсутствии животных, предварительно убирают остатки корма, воды.
Экспозиция обработки — 1-1.5 ч, после этого помещение проветривают не менее 1 ч, обработанные поверхности промывают водой, кормушки и поилки тщательно моют 3% раствором кальцинированной соды и ополаскивают водой, после чего размещают в помещении животных.
При саркоптозе, нотоэдрозе и отодектозе пушных зверей, а также при нотоэдрозе и псороптозе кроликов применяют 0.005% (по циперметрину) масляную эмульсию Креолина-Х. В качестве масляных растворителей применяют вазелиновое или подсолнечное масло. В предварительно подогретое до 30-32°С масло маленькими порциями при постоянном перемешивании добавляют Креолин-Х до получения однородной эмульсии. Перед обработкой животных масляную эмульсию подогревают до температуры 30-32°С, тщательно перемешивают, а затем вводят в каждое ухо по 1-2 мл. С целью более полной обработки всей поверхности уха и слухового прохода ушную раковину складывают вдоль пополам и слегка массируют ее основание. Обработку проводят двукратно с 7-10-дневным интервалом. Масляную эмульсию обязательно вводят в оба уха, даже в случаях поражения клещами только одного уха.
Для борьбы с гнусом (комары, мошки, мокрецы, слепни) обработку крупного рогатого скота Креолином-Х проводят путем опрыскивания 0.008% водной эмульсией (по циперметрину) с нормой расхода: молодняк до 1 года — 230-270 мл, старше 1 года — 480-520 мл на животное. Например, для приготовления 100 л 0.008% водной эмульсии следует взять 320 мл 2.5% Креолина-Х и 99.68 л воды или 160 мл 5% Креолина-Х и 99.84 л воды.
Время обработок и необходимость их проведения определяют в зависимости от доминирующих компонентов гнуса.
При высокой численности слепней и мошек обработки животных проводят ежедневно после утренней дойки, а при высокой численности комаров и мокрецов — после вечерней.
При умеренной численности кровососущих насекомых обработки проводят один раз в 2-3 дня, а при нападении только пастбищных мух — через 7-10 дней.
Опрыскивание крупного рогатого скота проводят с использованием аппарата ПЭР, ранцевого опрыскивателя ОП-8, ДУКа или других опрыскивающих устройств, обеспечивающих мелкокапельное опрыскивание.
Особенностей действия лекарственного препарата при его первом применении или при его отмене не установлено.
В случае несоблюдения установленного срока повторных обработок применение препарата следует возобновить в той же дозировке по той же схеме.
Препарат Креолин является раствором для наружного применения. Средство когда-то использовалось только на растениях и животных в лечебных и профилактических целях от различных воспалений и бактериальных заболеваний. Но свойства Креолина позволяют теперь использовать его и людям, страдающим определенными болезнями.
Cостав и описание препарата
Средство представлено маслянистой жидкостью, имеющей коричневую окраску. Консистенция имеет довольно резкий запах. При растворении в воде она приобретает светлый оттенок.
Применять Креолин следует с большой осторожностью, потому что он изготовлен из едких веществ:
- канифоли;
- ихтиола;
- нафталина;
- щелочи;
- каменноугольного масла;
- мыла.
Из-за такого состава средство используется только наружно и в строго указанных объемах. При производстве средства применяют сухую перегонку угля, который добывают на месторождениях в Великобритании.
Креолин попал на прилавки рынка в XIX веке и сразу стал активно раскупаться людьми, работающими в сельском хозяйстве. С помощью препарата они проводили опрыскивание растительных культур в целях защитить их от различных болезней и насекомых-паразитов. С открытием новых свойств, которые оказывали противовоспалительное и противопаразитарное воздействие, Креолин стали использовать в ветеринарии для лечения заболеваний у животных.
В последние годы средством стали пользоваться и люди. Официально препарат выпускается для растений и животных, но в инструкции указаны дозировки, необходимые для излечения человеческих заболеваний.
Приобрести средство можно в ветеринарной аптеке или интернет-магазине. Креолин имеет невысокую цену, поэтому доступен любому потребителю.
Фармакологическое действие и назначение
Креолин обладает довольно широким спектром применения, так как он оказывает следующее воздействие:
- антисептическое;
- дезинфицирующее;
- противовоспалительное;
- противопаразитарное;
- обезболивающее;
- кровоостанавливающее.
Вещества препарата проникают глубоко в слои эпидермиса, оказывая положительный эффект при заболеваниях в следующих сферах:
- онкология;
- гастроэнтерология;
- гинекология;
- трихология;
- урология;
- паразитология;
- травматология;
- аллергология;
- стоматология.
Хотя препарат показан для наружного применения, определенные недуги можно лечить Креолином, принимая его внутрь, но только под строгим контролем специалиста. При гинекологических заболеваниях врачи выписывают спринцевание Креолином. Болезни ЖКТ лечат раствором препарата, его необходимо принимать внутрь в определенном количестве. В урологии практикуют не только спринцевание, но и лечебные ванночки на основе средства. Лечение паразитических заболеваний проводят наружным и пероральным способом применения Креолина. В дерматологии проводят обмывание воспаленных участков кожи, прием лечебных ванн, смазывание мест на коже мазью с добавлением нескольких капель средства.
Инструкция по применению
Применение Креолина человеком предусмотрено при следующих заболеваниях:
- псориаз;
- микоз (грибок ногтей);
- онкологические заболевания.
Препарат разводят в воде, причем пропорции веществ зависят от определенного вида болезни.
Креолин при псориазе
Псориаз — это хроническая неинфекционная болезнь, которую называют чешуйчатым лишаем. Заболевание обычно поражает разные участки кожи. Его очень сложно вылечить, поэтому необходимо качественное и длительное лечение правильными препаратами. Креолин в борьбе с псориазом применяют наружным способом.
Чтобы не появилось побочных эффектов, раствор следует приготовить следующим образом:
- Готовую эмульсию разводят в теплой воде.
- Ватную палочку или ватный тампон смачивают в приготовленном растворе и затем обильно смазывают пораженные участки.
- Средство оставляют на коже на 6−8 минут.
- Затем кожу тщательно промывают чистой водой и насухо протирают бумажными салфетками.
- Высушенную кожу обрабатывают небольшим количеством специального крема.
Обработку проводят 1 раз в день. Лечение должно длиться не больше 4−5 дней. Работа с препаратом должно должна проходить при соблюдении правил безопасности. Необходимо следить, чтобы средство не попало в глаза.
Лечение микоза
Микоз представляет собой грибок, появляющийся на ногтях рук и ног. Креолин применяют не только для лечения, но и в целях профилактики во избежание рецидивов. Использовать средство необходимо только по назначению специалиста.
Применение препарата при микозе:
- Растворенный в воде Креолин наносят только на пораженные места ватной палочкой, следя за тем, чтобы капли не попали на здоровые участки кожи.
- Нанесение раствора следует проводить сразу же после его приготовления. Жидкость не должна храниться.
- Процедуру следует проводить каждый день в течение двух месяцев.
Чтобы быстро избавиться от грибка, применение препарата должно проходить с учетом следующих рекомендаций:
- Больному необходимо соблюдать личную гигиену. Максимального эффекта можно добиться с регулярным дезинфицированием обуви. Для предотвращения распространения грибковой болезни нельзя использовать чужую обувь.
- Наряду с Креолином следует принимать и другие медикаменты против грибка, которые выписывает врач. Здесь необходимо соблюдение правильной дозировки и кратности приемов средств.
- К противогрибковым препаратам добавляют лекарства, которые повышают иммунитет.
- Для обработки ступней используют противогрибковый крем, мазь или спрей, который назначается лечащим врачом.
- Лечение микоза дополняют компрессами и лечебными ванночками.
Лечение можно прекратить, когда отрастут здоровые ногти.
Использование средства в онкологии
Креолин стали применять в лечении онкологических заболеваний после экспериментов болгарских медиков на крысах. Также препарат довольно известен, как народное средство по борьбе с онкологическими болезнями.
Лечение раковых заболеваний проходит следующим образом:
- Начало терапии заключается в растворении пары капель средства в небольшом количестве молока (3 чайных ложки).
- Дозу препарата увеличивают на второй день до четырех капель на то же число ложек молока, что и в первый день.
- В следующие четыре дня дозировка увеличивается на одну каплю Креолина.
- На седьмой день в молоко вливают 10 капель лечебного средства.
- Со следующего дня дозу уменьшают на одну каплю.
- Период всего лечения составляет две недели.
- Прием приготовленного раствора осуществляется один раз за час до приема пищи (обычно до обеда).
Такой курс терапии проводят через каждые две недели в течение 6 месяцев. Применение препарата можно совмещать с травяным настоем против раковых заболеваний.
Применение средства в народной медицине
Креолин быстро приобрел популярность в народной медицине. Многие народные целители рекомендуют рецепты с этим препаратом при лечении следующих недугов:
- Неприятный запах изо рта. Необходимо вскипятить 500 мл воды и потом остудить. В жидкость добавляют 3 капли препарата и 2−4 капли масла мяты. Все компоненты хорошенько размешивают. Готовым раствором ротовую полость следует полоскать 3−4 раза в сутки после приема еды. Процедуру обязательно осуществляют утром и вечером.
- Отит и другие воспаления органов слуха. Препарат размешивают с водой в пропорциях 1:1. Смоченный в растворе тампон вставляют в ухо и оставляют его на ночь. Такие манипуляции совершают в течение 7−10 дней. Часто лечение сопровождается жжением, поэтому необходимо быть аккуратным в применении Креолина, который может привести к ожогу.
- Экзема. Для лечения воспалительного заболевания препарат смешивается с цинковой мазью в пропорциях 2:1. Готовую смесь наносят на пораженные участки кожи утром и вечером. Лечение длится 10−14 дней.
- Раны. Для обработки ран берут 500 мл дистиллированной воды, в которую добавляют несколько капель препарата. Жидкость размешивают и смоченным в ней тампоном осторожно обрабатывают раны.
- Избавление от белых выделений. Для женщин с этой проблемой рекомендуют делать спринцевание с использованием Креолина. 1 л воды кипятят и добавляют в нее 3−4 капли средства. Компоненты хорошенько перемешивают. Процедуру с приготовленным раствором следует проводить ежедневно перед сном.
Противопоказания
Необходимо знать, что Креолин нельзя принимать следующим категориям лиц:
- женщинам во время беременности или лактации;
- детям и подросткам, которые младше 18 лет;
- лицам, у которых ярко выражена хроническая усталость;
- людям со слабым иммунитетом;
- больным, страдающим вирусными инфекциями.
Людям этих категорий строго запрещено применять Креолин не только внутрь, но и наружно. При отклонениях от нормы в процессе терапии применение препарата приостанавливают.
Правила работы с Креолином
Этот препарат является агрессивным лекарственным средством не только для людей, но и для животных. Поэтому при работе с продуктом 3 класса опасности следует придерживаться следующих мер безопасности:
- Приготовление раствора следует проводить в защитных перчатках, чтобы капли жидкости не попали на кожный покров. Желательно использовать респираторную маску, которая спасет от токсичных паров при вдыхании воздуха рядом со средством.
- Тара, в которой будут смешивать препарат с другие веществами, не должна использоваться в последующем для еды и других целей.
- Во время приготовления раствора и обработки пораженных заболеваниями участков тела нельзя есть, пить и курить.
- В помещении не должны находиться дети и животные.
- По завершении работы с Креолином следует тщательно вымыть руки и лицо с мылом.
- Вредное вещество в чистом виде не должно попадать на участки кожи или слизистые. При возможном контакте со средством пораженные места следует сразу же промыть под проточной водой в течение нескольких минут. Если Креолин попал в органы зрения, их необходимо быстро промыть и немедленно обратиться к врачу.
- При попадании средства в чистом виде внутрь человеческого организма следует немедленно выпить 3−4 стакана теплой воды и вызвать рвоту. Затем пострадавший должен выпить минимум 3 таблетки активированного угля и как можно скорее обратиться в поликлинику для диагностирования.
Хранить препарат в упаковке изготовителя следует в темном помещении при температуре не ниже +23 градуса. Рядом не должны присутствовать продукты питания. Срок годности Креолина составляет 1 год. По истечении этого периода использовать средство запрещено. Вместе с упаковкой его необходимо утилизировать.
Преимущества препарата
Многие люди имеют сомнения в эффективности препарата, который представляет опасность в неразбавленном виде. Средство пока не проходило медицинские исследования, положительные результаты которого разрешили бы его продавать в аптеках с лекарствами для людей. Креолин следует применять только по назначению специалиста, чтобы не вызвать побочных эффектов и не усугубить состояние здоровья.
Лечебный препарат рекомендуют принимать наружным методом, но онкологические заболевания лечатся именно пероральным способом, который был опробован уже множество раз и пока не вызывал негативных последствий от правильного процесса терапии. Специалисты советуют лечиться данным препаратом, если у больного не наблюдаются признаки ухудшения общего состояния во время использования раствора Креолина. Если в период лечения начали появляться какие-то негативные симптомы, тогда терапию прекращают.
Врачи настоятельно рекомендуют проводить лечение до самого конца выздоровления. Если терапия прервется, тогда может наступить рецидив, а его лечить достаточно проблемно.
Пациенты, прошедшие курс лечения препаратом Креолин, отмечают положительные результаты терапии и улучшение состояния здоровья. К сожалению, нельзя полагаться полностью на этот препарат, так как его часто используют в лечении определенных заболеваний вместе с другими средствами.
Поставь лайк, это важно для наших авторов, подпишись на наш канал в Яндекс.Дзен и вступай в группу Вконтакте
Креолин: инструкция по применению для людей, состав, аналоги и эффективность
«Креолин» — это особая маслянистая жидкость коричневого или бурого цвета. Вещество отличается резким запахом, который ощущается, когда открываешь флакон. Препарат производится путем перегонки из угля сухим способом. Сырье добывается в Великобритании. Если развести «Креолин» с водой, то он поменяет цвет на белый.
Появился «Креолин» в 1856 году и используется до сегодняшнего дня. Изначальной целью разработки такого препарата было обеззараживание. Однако спустя некоторое время после начала использования было установлено, что он обладает также и антипаразитарным свойством, после чего препарат стал применяться в области ветеринарии. В приведенной статье мы подробно рассмотрим инструкцию по применению «Креолина» для людей.
Состав
При изготовлении его используются следующие составляющие:
- Ихтиол.
- Мыло.
- Канифоль.
- Щелочь.
- Каменноугольное масло.
Это подтверждает прилагающаяся к средству «Реолин» инструкция по применению для людей. Состав уникален.
Свойства
Средство обладает целым рядом свойств, которые активно используются при лечении многих заболеваний. Среди них:
- Антисептический эффект.
- Дезинфицирующее свойство.
- Противовоспалительное действие.
- Кровоостанавливающая функция.
- Антипаразитарный эффект.
Использовать «Креолин» (инструкция по применению для людей гласит об этом) можно, но только с максимальной осторожностью. Состав подходит лишь для наружного применения. Продается такой препарат исключительно в аптеках. Он используется как противогрибковое средство. Действующие вещества препарата проникают глубоко в эпидермис и ногтевую пластину. Это позволяет нейтрализовать микробов, являющихся причиной возникновения грибка и воспалений.
Согласно инструкции по применению, «Креолин» для людей использовать можно как самостоятельный препарат или в комплексе с другими лекарственными средствами. Он способен победить онихомикоз как на начальной стадии, так и на более поздних, что выделяет его среди аналогичных препаратов. Если соблюдать все предписания по использованию, то ожидаемый терапевтический эффект от лечения грибка не заставит себя ждать. «Креолин» не является обезболивающим препаратом.
Показания
Главное предназначение средства — дезинсекция и декаризация. Помимо этого, он активен к возбудителям псороптоза, грамотрицательным и грамположительным микроорганизмам и грибкам. Также он используется при терапии заболеваний инфекционной природы.
Согласно инструкции по применению, «Креолин» для людей назначается при лечении следующих заболеваний:
- Псориатические бляшки.
- Грибок.
- Экзема и чесотка.
- Кожные патологии.
Чтобы вылечить чесотку, необходимы обтирания, обмывания и прием ванн в специальном растворе. Готовый препарат является высококонцентрированным. Поэтому его обязательно нужно разводить водой перед применением. В чистом виде он может стать причиной раздражения слизистой и кожи, а также ожогов. Очень эффективен «Креолин» от грибка ногтей. Цена в инструкции не указана. Прежде чем начать применять средство, необходимо обратиться к врачу и выяснить, что именно является причиной заболевания.
Симптомы грибковой инфекции
Главными симптомами грибковой инфекции являются:
Обратить внимание именно на стопы стоит пациентам с излишним весом, плохим иммунитетом или заболеваниями ЖКТ.
Инструкция по применению не содержит информации об использовании препарата у людей. Однако его все равно активно применяют в лечении грибковых поражений ног и кожи.
Противопоказания
Прежде чем применять «Креолин», проконсультируйтесь со специалистом на тему противопоказаний, к которым относятся:
- Беременность и лактация.
- Наличие воспаления или повреждения кожи вокруг грибка.
- Детский возраст до 16 лет.
- Наличие, помимо грибка, других поражений кожи.
- Инфекционные заболевания.
Ниже приведена краткая инструкция по применению препарата «Креолин».
Применение
Его используют для лечения различных заболеваний, в том числе псориаза. Он применяется наружно, а для достижения максимального эффекта необходимо следовать некоторым правилам:
- Препарат нужно разбавлять теплой водой.
- Ватная палочка смачивается в растворе, после чего ею обильно намазывается участок, пораженный болезнью.
- Далее нужно подождать 5-7 минут.
- После этого состав должен быть тщательно смыт водой и просушен салфеткой.
- Завершающей стадией процедуры является нанесение увлажняющего крема.
Такую процедуру рекомендуется проводить один раз в день. Продолжительность курса — 5 дней. Нельзя допускать, чтобы раствор попадал в глаза, так как это может привести к ожогу слизистой оболочки. Помогает ли «Креолин» от грибка ногтей на ногах и руках?
Рекомендации специалистов
Для бесследного исчезновения грибка необходимо выполнять следующие рекомендации специалистов:
- Соблюдение личной гигиены – это самое важное при лечении грибковой инфекции. Важно проводить регулярную дезинфекцию обуви. Нельзя надевать чужую обувь, даже если речь идет о близких родственниках. Таким образом получится избежать распространение грибка.
- Необходимо принимать противогрибковые препараты, причем речь не только о наружном использовании, но и о пероральном. В любом случае надо четко соблюдать предписанные инструкцией дозы и режим приема.
- Помимо противогрибковых препаратов, пациентам также назначаются иммуномодулирующие средства.
- Средство следует наносить только на ногтевую пластину, не затрагивая здоровую, не пораженную кожу. Раствор готовится для каждого применения отдельно. Нельзя оставлять приготовленную эмульсию для дальнейшего использования.
- Кроме ногтей нужно наносить на ступни специальные мази, спреи и кремы.
- Чтобы ускорить процесс излечения, можно дополнять терапию ванночками и компрессами для ногтей.
Продолжительность курса лечения — примерно 2 месяца. Закончить терапию можно в тот момент, когда на месте пораженного грибком ногтя вырастает новый. Препарат можно применять и в качестве профилактического средства для лечения грибка. К «Креолину» инструкция по применению приводится подробная. Поэтому с методикой его применения проблем не должно возникать.
Поможет ли при онкологии?
В отзывах попадается время от времени информация о том, что его можно применять в борьбе с онкологическими патологиями. Однако такая информация не имеет подтверждения и используется эта методика только народными целителями, которым многие не высказывают особого доверия. Итак, какую схему лечения «Креолином» предлагается использовать при онкологии:
- Для начала несколько капель эмульсии растворяется в молоке.
- Затем дозировка постепенно увеличивается.
- Через неделю достигается максимально возможная концентрация препарата.
- Начиная с восьмого дня количество эмульсии уменьшается еще в течение недели. Таким образом, курс составляет 2 недели.
- Проводить такое лечение необходимо с двухнедельными перерывами в течение шести месяцев. Целители рекомендуют добавлять в терапию и специальные травяные сборы.
Самое главное понимать, что рак не может рассосаться с помощью «Креолина». Если вы почувствовали ухудшение, немедленно обратитесь к врачу и начните традиционное, проверенное лечение. Не стоит слепо верить в чудодейственность тех или иных методов и заниматься сомнительными вариантами терапии. Помните о несомненной ценности собственной жизни и не поддавайтесь на уловки шарлатанов.
Особые указания
Неправильное использование «Креолина» способно привести к необратимым последствиям и навредить не только человеку, но и животному. Действующее вещество такого препарата относится к группе сильнодействующих ядов третьего класса. Именно по этой причине терапия должна происходить под присмотром врача, а заниматься самолечением может быть смертельно опасно для жизни и здоровья.
Если препарат попал в глаза, необходимо немедленно промыть их большим количеством воды и в ближайшее время обратиться за помощью в близлежащее медицинское учреждение. Своевременное обращение поможет спасти не только ваше зрение, но возможно и жизнь. На это указывают отзывы и инструкция к «Креолину».
Во время нанесения эмульсии на кожу нельзя есть и курить, необходимо исключить возможность контакта средства с детьми и животными, чтобы избежать интоксикации.
Выполнив все необходимые манипуляции с «Креолином», важно тщательно вымыть руки. Также необходимо сделать так, чтобы пары вещества не попадали в дыхательные пути. Использовать посуду для разведения эмульсии в других целях запрещено, даже если она была хорошо вымыта и продезинфицирована.
Если опираться на данные предоставленные специалистами, то получается, что при лечении «Креолином» у пациентов редко возникают негативные реакции на коже. А вот данные о взаимодействии креолина с другими лекарственными средствами полностью отсутствуют.
Отменить использование «Креолина» имеет смысл, если вы ощущаете слабость, повышенную утомляемость или резкое снижение иммунных свойств организма.
Отзывы
Как было сказано выше, «Креолин» изначально разрабатывался как средство для ветеринарных нужд. Поэтому приобрести его можно только в ветеринарных аптеках или специализированных интернет-магазинах. Цена препарата низкая, что делает его безусловно доступным для широкого круга потребителей. Прежде чем купить подобное средство, нужно проверить срок его годности, так как наносить его на кожу после этого времени строго запрещено, а сама эмульсия должна подвергнуться переработке.
Многие вполне обоснованно подвергают сомнению терапевтическую эффективность «Креолина». Это обусловлено отсутствием клинических данных исследований препарата. Ведь в противном случае он был бы представлен в аптеках для людей и внесен в реестр противогрибковых средств. Этого не сделано, а значит и сомнения вполне оправданны.
Довольно часто встречаются отзывы тех, кто доказывает отсутствие побочных эффектов у этого препарата (при условии соблюдения всех предписанных для его применения правил). Если проявляются новые симптомы или состояние ухудшается, необходимо в срочном порядке отменить использование средства и обратиться к врачу.
Дополнительные данные
Инструкция к «Креолину» подчеркивает необходимость лечения до выздоровления, а не до первых признаков улучшения, так как прерывание курса приведет, вероятнее всего, к рецидиву. А лечение последнего, по утверждению специалистов, сложнее, чем терапия изначального заболевания. Поэтому проявляйте больше разумности и сдержанности в желании вылечить тот или иной недуг. Ведь здоровье у нас одно, и его нужно беречь.
Нами рассмотрена к «Креолину» инструкция по применению для людей. Цена препарата составляет от 120 рублей за флакон. Аналоги — « Батрафен », « Микозан », « Экзодерил ».
Применения лекарства Креолин для людей
Дезинфицирующее средство Креолин широко используется в ветеринарии для борьбы с паразитарными болезнями животных. В инструкции по применению Креолина не описаны способы употребления для людей. Человек стал использовать препарат для собственных нужд, обнаружив его эффективность в лечении кожных заболеваний. Рассмотрим, как можно применять такое средство как Креолин для человека, и от чего он помогает.
Состав и действие средства
Креолин был впервые получен в конце 19 века в Англии из угля. Состав ингредиентов с тех пор не изменился:
- масло, полученное из каменного угля,
- канифоль,
- ихтиол,
- щелочь,
- мыло.
Средство имеет вязкую структуру, темный цвет и резкий запах. Это препарат для наружного применения. Его использую для борьбы с вредителями животных и растений.
Креолин оказывает дезинфицирующее, антипаразитарное действие, убивает яйца и личинки насекомых, усиливает действие пестицидов при обработке сельскохозяйственных земель.
Важно: лечение Креолином человека не регламентировано никакими правилами, врач это средство не выпишет. Всю ответственность больной берет на себя.
Сфера применения лекарства
Препарат используют для дезинсекции и дезинфекции, лечения скота и защиты насаждений от вредителей. Официальная инструкция предписывает применение Креолина для обработки животных и растений:
- в ветеринарной сфере для дезинфекции животных и птиц, уничтожения насекомых в животноводческих помещениях,
- обработка полей для борьбы с тлей, бабочками, другими насекомыми и грибками,
- санитарная обработка помещений.
Креолин для людей официально не используется. Обработка домашнего скота показала, насколько быстро и действенно препарат помогает побороть заражение паразитами, инфекционные поражения кожи. Часто найти аптечное средство для человека со сравнимым эффектом невозможно.
Лекарство помогает людям:
- при чесотке,
- грибковой инфекции кожи и ногтей,
- при лечении инфицированных ран – для обработки,
- остановить кровотечения,
- при экземе,
- ускорить регенерацию кожного покрова.
Препарат предназначен для наружного использования. Перед применением необходимо получить раствор 1-2% концентрации. Использование Креолина для человека требует особой осторожности, так как вещество токсично.
Препарат не является медицинским, продается в ветеринарных клиниках и аптеках.
Правила лечения псориаза с помощью Креолина
Псориаз – это неинфекционное заболевание кожи, но опыт многих людей доказал положительное действие Креолина на снижение выраженности симптомов и предотвращение рецидивов.
Перед применением следует разбавить средство до концентрации 1.5-2% теплой водой. Эмульсия после приготовления будет иметь молочный вид. Таким же раствором, кроме псориаза, можно лечить грибок ногтей и кожи.
- Разведенное лекарство наносят на бляшки при псориазе с помощью ватной палочки. Предварительно нужно очистить места нанесения водой.
- После 5 минут препарат смывают теплой водой, кожу хорошо просушивают.
- Наносят увлажняющий крем, рекомендованный к применению при псориазе.
Препарат употребляют не чаще одного раза в сутки, курс лечения средством составляет 5 дней. При появлении кожных реакций, зуда, дискомфорта терапию прерывают.
Как лечить грибок ногтей и онкологию с помощью Креолина
Заражение грибком ногтей в последние годы приобрело массовый характер. Оно часто происходит в бассейнах, на пляжах. Лечение дорогими аптечными препаратами требует больших затрат, а их эффективность нередко сомнительна. На помощь могут прийти народные методы, среди которых применение Креолина.
Задуматься о необходимости лечения стоит при появлении следующих симптомов:
- зуд и неприятный запах,
- расслоение ногтей, изменение структуры, цвета, утолщение,
- шелушение кожи на пальцах и стопе.
Грибы проникают через ноготь глубоко в кожу, поэтому лечение нужно начинать как можно раньше.
Напомним, что для лечения грибковых заболеваний используется 1-2 % раствор. Способ применения:
- вымыть конечности и просушить,
- аккуратно ватным тампоном нанести препарат на ногтевые пластины, не касаясь кожи и ногтевых валиков,
- после 30 минут воздействия конечности помыть,
- процедуры проводят не более 2-х месяцев, следует отметить, что здоровый ноготь за это время отрасти не успевает.
Обрабатывать кожу необходимо другими средствами от грибка – аптечными или народными. Необходимо также дезинфицировать одежду и обувь, меняя ее каждый день, чтобы не возникало повторное инфицирование.
Также можно использовать средство для лечебных ванночек. Для этого в 3 литра горячей воды добавляют несколько капель Креолина. Конечности удерживают в воде 20 минут. После чего хорошо промывают чистой водой.
Лекарство хорошо помогает даже при запущенном онихомикозе. Курс лечения потребуется более длинный.
Онкология
Народные целители используют препарат для перорального приема при лечении раковых больных. Они предлагают следующую методику применения:
- первый прием – на 50 мл кипяченого молока 3 капли раствора,
- второй – добавляют еще одну каплю, всего 4 на 50 мл,
- каждый следующий день дозу увеличивают на 1 каплю, дойдя до 10 на седьмой день,
- все последующие дни снижают количество Креолина на одну каплю, дойдя опять до 3-х.
Раствор выпивают один раз в сутки за час до еды. После двухнедельного перерыва курс повторяют. Продолжительность такого лечения с перерывами составляет 6 месяцев. Дополнять терапию необходимо сборами лекарственных трав.
Важно: медицинских исследований по поводу эффективности и безопасности, а также последствий такого лечения не проводилось.
Особые указания
При использовании Креолина следует придерживаться следующих правил:
- не применять после завершения срока годности,
- для каждого использования готовить свежий раствор, остатки выливать,
- готовить рекомендованную концентрацию, чистый препарат не используют,
- беречь от детей,
- не забывать, что средство токсично,
- при использовании средства запрещено есть, пить,
- нельзя использовать тару от Креолина для других целей,
- при попадании в глаза – промыть содой.
Препарат приготовлен для наружного применения.
Противопоказания к использованию Креолина
Ветеринарное использование Креолина указывает на следующие противопоказания, которых следует придерживаться и при использовании для человека:
- беременность и кормление грудью,
- инфекционные заболевания,
- детям до 18 лет,
- низкий иммунитет, болезненность, ослабление организма, вызванное разными причинами.
Препарат относят к третьей группе опасных веществ.
Эффективна ли терапия
Поскольку все лекарственные препараты для человека тестируются сначала на животных, то можно считать, что средства, эффективные для них, окажется пригодными и для людей.
Если следовать рекомендованным схемам, побочных эффектов от использования Креолина не последует. Сторонники средства убеждены в его действенности и безопасности. Прием вещества внутрь не рекомендован, поэтому подходить к лечению рака нужно взвешенно и следить за состоянием.
Применение Креолина для человека имеет много положительных отзывов тех, кто долгие годы использует препарат для борьбы с болезнями животных и человека, а также для профилактики. Использование ветеринарного лекарства людьми оправдано его эффективностью, быстрой положительной динамикой и невысокой ценой.
Препараты для снижения сахара в крови
Препаратов для снижения уровня сахара в крови очень много, от дешевых таблеток до современных инсулинов в специальных устройствах. Иногда хочется разобраться в назначениях врача. Вдруг есть препарат лучше?
Сдайте все необходимые анализы со скидкой от 10% до 25% по промокоду «МОЕЗДОРОВЬЕ». Посетите один из множества удобно расположенных медофисов KDL https://bit.ly/3gIM9wP или бесплатно вызовите медсестру для забора биоматериала с помощью инновационной лабораторной службы LifeTime https://bit.ly/3yd9Pj2
Сахарный диабет
Сахароснижающие препараты никто не принимает просто так. Это важнейший пункт в лечении сахарного диабета, заболевания, которое связано с гипергликемией. У здорового человека уровень сахара в крови достаточно постоянен и не должен выходить за определенные границы независимо от периодов приема пищи или голода. Считается что он может колебаться от 2,5 ммоль/л до 8 ммоль/л.
Раньше, когда лечения сахарного диабета не было, через несколько лет болезни могла развиться кетоацидотическая кома и человек умирал. Сегодня таких случаев все меньше, препараты помогают не повышаться уровню сахара до критических для жизни значений. Перед врачами и пациентами стоит новая задача – отсрочить развитие осложнений и максимально продлить жизнь.
Гипергликемия приводит к развитию атеросклероза, поражению сосудов и нервов, ишемической болезни сердца, нарушению чувствительности конечностей. Может развиться слепота, гангрена, хроническая почечная недостаточность, инфаркт, инсульт. Все эти изменения копятся изо дня в день по причине высокого уровня сахара в крови.
При сахарном диабете 1 типа постепенно гибнут клетки поджелудочной железы, которые вырабатывают инсулин, поэтому лечение одно – регулярное введение инсулина.
При сахарном диабете 2 типа могут использоваться как препараты, так и различные формы инсулина. Обычно введение инсулина на постоянной основе происходит, когда использованы все возможности комбинаций препаратов, а эффекта нет. Именно на постоянной основе, потому что инсулин может вводиться временно для снятия токсического эффекта от гипергликемии.
Только при сахарном диабете 2 типа могут использоваться лекарственные препараты, а не инсулин.
Теперь подробнее о препаратах, кроме инсулина.
Препараты
Цель приема препаратов — удержание уровня глюкозы в определенном коридоре значений. При этом слишком низкий сахар может быть также «вредным», как и высокий. Порог цифровых значений определяет эндокринолог. После начала лечения может быть долгий путь подбора оптимальной терапии, так как результаты оцениваются не на следующий день по показаниям глюкометра, а только через 3 месяца по анализу на гликированный гемоглобин.
Средства, влияющие на инсулинорезистентность
Эта группа увеличивает чувствительность клеток организма к инсулину, клетки организма (мышечные, жировые и др.) начинают активнее захватывать глюкозу из крови.
Бигуаниды. Самым известным препаратом является Метформин (Глюкофаж) и его форма пролонгированного действия (Глюкофаж Лонг) . Метформин остается препаратом выбора, несмотря на то, что история его применения насчитывает более 60 лет. Обычно его назначают первым, если нет противопоказаний.
Недостатки:
- длительный прием метформина, может привести к В12-дефицитной анемии, поэтому нужен периодический контроль В12 в крови;
- возможен дискомфорт в желудочно-кишечном тракте.
К преимуществам можно отнести:
- малый риск гипогликемии;
- отсутствие влияния на вес;
- положительный эффект на липидный профиль;
- доступная цена;
- снижение риска диабета при низкой толерантности к глюкозе.
Глитазоны (Тиазолидиндионы). Используются с 1996 года. Пиоглитазон наиболее широко применяющееся действующее вещество из этой группы.
Недостатки:
- отеки конечностей;
- прибавка массы тела;
- снижают минеральную плотность костей и увеличивают риск переломов, больше у женщин;
- медленное начало действия;
- большая стоимость.
Преимущества:
- снижение риска проблем с крупными сосудами;
- низкий риск критического падения уровня сахара;
- нормализация биохимических показателей крови по жирам;
- потенциальный защитный эффект к клеткам поджелудочной железы;
- снижение риска перехода низкой толерантности к глюкозе в сахарный диабет.
Средства, усиливающие выделение инсулина
Производные сульфонилмочевины (ПСМ):
- Хлорпропамид, Толбутамид («старые» препараты, практически не используются); , Диабетон MB , Амарил (более современные).
Эта группа стимулирует выход инсулина из поджелудочной железы. С одной стороны происходит быстрое снижение уровня глюкозы в крови, с другой — есть риск развития гипогликемии. Доступная цена, возможное положительное влияние на мелкие сосуды делают препарат часто назначаемым, но из отрицательных эффектов можно отметить быстрое привыкание, что может свести на нет эффект от его приема, а также возможное увеличение массы тела.
Средства с инкретиновой активностью
Эти вещества помогают восстановить достаточный синтез инсулина поджелудочной железой в ответ на прием пищи.
Ингибиторы дипептидилпептидазы-4 (ДПП-4):
У этих лекарств достаточно высокая цена, а также предполагается влияние на развитие панкреатита, но эти данные еще не подтверждены. Из положительных действий:
- не влияют на вес;
- имеют низкий риск гипогликемии;
- обладают потенциальным защитным эффектом на В-клетки поджелудочной железы.
Удобны готовые комбинированные препараты с метформином:
Агонисты рецепторов глюкагоноподобного пептида-1 (арГПП-1):
- Баета, Баета Лонг; , Саксенда ;
- Ликсумия; .
Данные препараты имеют инъекционную форму введения и выпускаются в форме шприц-ручек, но это не инсулин. Лекарство вводится в подкожно-жировую клетчатку на животе, бедре или плече один раз в день, желательно в одно и то же время. Лечение требует определенных навыков использования, условий; нужны расходные материалы (иглы). После использования шприц-ручки иглы нужно снимать и выбрасывать, не все соблюдают эти правила, что может приводить к инфицированию в местах введения, поломке устройства. Еще одна из возможных неприятностей — это падение шприц-ручки и ее выход из строя. По сравнению с таблетированными формами эти препараты имеют внушительный список положительных действий:
- низкий риск избыточного падения уровня глюкозы;
- снижают вес, артериальное давление;
- зафиксировано снижение смертности от сердечно-сосудистых заболеваний;
- возможный защитный эффект в отношении клеток поджелудочной железы.
К недостаткам можно отнести:
- дискомфорт в пищеварительном тракте;
- возможное формирование антител;
- не доказанный риск панкреатита;
- высокая цена.
Средства, блокирующие всасывание глюкозы в кишечнике
Ингибиторы альфа-глюкозидазы. Препарат, представленный на рынке, — Акарбоза. Она блокирует всасывание углеводов из пищеварительного тракта. Несмотря на плюсы в виде:
- низкой вероятности гипогликемии;
- уменьшения риска перехода низкой толерантности к глюкозе в сахарный диабет;
- отсутствия набора веса от препарата.
Его эффективность достаточно низкая , режим приема неудобный – 3 раза в сутки.
Средства, ингибирующие реабсорбцию глюкозы в почках
Глифлозины (Ингибиторы НГЛТ-2):
Прием этих препаратов вызывает глюкозурию, то есть выведение глюкозы с мочой, что помогает снизить гипергликемию при сахарном диабете. Кроме этого, теряя с мочой глюкозу, происходит и потеря калорий, так препараты помогают снизить вес. Также их прием имеет низкий риск развития гипогликемии, снижает смертность, уменьшает частоту госпитализаций при хронической сердечной недостаточности. Действие препаратов не зависит от наличия инсулина в крови.
Глифлозины уменьшают частоту госпитализаций при хронической сердечной недостаточности.
Но есть и риски развития:
- инфекции мочеполовых путей;
- недостатка объема циркулирующей крови;
- кетоацидоза.
Цена также достаточно высокая.
Сложный выбор
Определить самый лучший препарат невозможно, все они лишь кирпичики в комплексном подходе. Успех в лечении сахарного диабета во многом зависит от пациента. Для того чтобы получить эффект от приема препаратов не только врач должен подобрать правильную схему и комбинировать препараты, учесть риски со стороны почек, сердца, сопутствующие заболевания. От человека требуется изменить образ жизни, привычки питания, заняться физкультурой, проводить ежедневно мониторинг уровня глюкозы, вести дневник, соблюдать диету. Только вместе можно добиться стабильных цифр глюкозы в крови.
Питание и диета при раке
Диета при раке — правильная перемена рациона питания, благодаря чему возможно замедление развития онкологического процесса и укрепления организма в целом.
Главными задачами изменения рациона онкобольных считаются:
- обеспечение хорошей работы иммунной системы;
- обезвреживание и выведение из организма продуктов распада злокачественного образования (детоксикация);
- стимуляция прилива жизненных сил и энергии для активной борьбы с онкологией;
- обеспечение правильного функционирования важнейших органов, в особенности почек, печени и кишечного тракта;
- в дополнение основного лечения поступлением природных веществ, которые могут замедлить рост новообразования.
В заграничных клиниках пациенту уделяется особое внимание, которое включает среди прочего выбор правильной диеты, которая бы способствовала хорошему самочувствию и повышению сопротивляемости организма. При этом врачи внимательно следят за переменами в здоровье, и, если появляется необходимость, корректируют приемы пищи.
В Турции для лечения онкологических больных используется комплексный подход, поэтому специалисты составляют сбалансированную программу питания при раке. Это помогает поддерживать силы пациента, а также минимизировать побочные проявления радикальной терапии.
Диета для больных раком
Сбалансированный и рациональный режим питания необходим независимо от того, какая стадия развития болезни у пациента.
Диета при раке способствует улучшению общего самочувствия, сохранению нормального веса тела, регенерации здоровых клеточных структур после применения химиотерапии и лучевого облучения, поддержанию баланса питательных веществ и их правильному обмену, а также препятствует появлению очагов инфекции и воспаления, истощению.
Меню составляется с применением таких полезных продуктов:
- Считается, что желтые, оранжевые и красновато-оранжевые фрукты и овощи содержат в своем составе каротиноиды, которые характеризуются благоприятным действием против рака. В первую очередь это: абрикосы, цитрусы, морковка, помидоры, кабачки. Бета-каротин, лютеин, ликопен улучшают иммунитет, оберегают клеточную структуру от радиационного излучения.
- При поражении печени питание должно быть дробным без жирной и тяжелой пищи, включать достаточное количество витаминов, белков, которые легко усваиваются, микроэлементов и клетчатки.
- Брокколи, редис, цветную и брюссельскую капусту, репу, горчицу относят к крестоцветным овощам, которые имеют индол — активный элемент, способствующий очищению печени и нейтрализации вредных химических факторов.
- Некоторые разновидности зеленых растений богаты хлорофиллом, поэтому включение их в рацион при онкологическом заболевании помогает против аномальных элементов и микробов. К таким представителям относят сине-голубые и одноклеточные зеленые водоросли, зеленый горошек и горчицу, побеги одуванчика, капусту, листья крапивы.
- Различными укрепляющими свойствами знаменит зеленый чай.
- Противоопухолевое действие и стимулирование к детоксикации оказывают ананас, брокколи и чеснок. Они уменьшают вероятность развития нитрозоиндуцированной онкологии.
- При раке груди рекомендуется увеличить потребление витамина D, отрубей, цельнозерновых злаковых и их ростков, бобов, отрубей.
- Эллаговую кислоту, которая препятствует оксидации в мембранах клеток и считается хорошим антиоксидантом, содержат: малина, виноград, клубника, земляника, гранат, черника.
- Фрукты и овощи синего, красного или сиреневого цветов включают антоцианиды — антиоксиданты, которые активизируют защиту организма, снижают действие влияние свободных радикалов, вирусных агентов и канцерогенов, выводят вещества включающие продукты химического распада и вредные элементы. К представителям этой группы относят: синюю капусту, вишню, свеклу, разные виды винограда, ежевику, чернику.
- При онкологии поджелудочной железы нельзя есть некоторые полезные продукты. Например, финики, бананы и виноград. Эффективное действие окажут нежирные молочные продукты.
Ученые выяснили, что диета при лечении рака, которая содержит коричневые морские (также известна как японская ламинария) и сине-зеленые водоросли, способствует уменьшению размера опухоли.
Хорошее действие оказывают различные свежевыжатые соки и морсы.
Питание пациентов обязательно должно включать еду, в составе которой есть омега-3-жирные кислоты. Лучшим примером служат рыбий жир и морская рыба жирного типа. Также важные кислоты содержатся в льняном масле и семени.
Обязательно нужно поддерживать в кишечном тракте благоприятную микрофлору. Чтобы ее обеспечить, врачи рекомендуют включить в повседневный рацион оптимальное количество спаржи, чеснока, помидоров, лука, проросшей пшеницы. Если нужно вызвать слабительный эффект, то можно использовать чернослив. Черника способствует уменьшению гнилостных процессов и брожению, а также скоплению газов.
При раке врачи также рекомендуют включить в рацион такие продукты:
- картошка, перец и фасоль;
- крыжовник, шиповник, плоды боярышника;
- яблоки, персики;
- петрушка, укроп;
- гречиха, рис коричневых сортов, овес, ячмень;
- базилик, сельдерей, шпинат;
- пастернак, чечевица, горох, кориандр;
- хрен, дыня, репа, баклажаны, редька;
- кукуруза, рис басмати, тыква;
- пшеница и ее живые ростки;
- облепиха, брусника, красная и черная смородина, рябина черноплодная, клюква;
- мед (обладает противовоспалительным, антиоксидантным и антиканцерогенным эффектом).
Материал подготовлен по согласованию с врачами клиники «Анадолу».
Несмотря на немалое количество лекарственных средств чесотка иногда трудно поддается лечению. Как быть в таких случаях?
Все применяемые для лечения чесотки препараты воздействуют только на метаморфическую стадию развития клещей и не действуют на эмбриональную, продолжающуюся не более 4 суток. Повторная обработка кожи на четвертый день обеспечивает санацию, так как уничтожает вылупившиеся из яиц личинки. Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно.
Чесотка — нередкое в практике дерматолога заболевание, иногда осложняющее другие кожные болезни и не всегда простое для диагностики. В последние годы в Москве отмечается устойчиво высокая заболеваемость чесоткой. В летние и осенние месяцы практически во время каждого приема встречаются случаи чесотки. Основанием для постановки диагноза являются клиническая картина и результаты микроскопического исследования взятого из очагов материала, полученного путем соскоба. В большинстве случаев поставить диагноз нетрудно, за исключением нетипичных проявлений чесотки, а также сочетания с ней различных хронических кожных заболеваний. В настоящей работе мы не будем останавливаться на клинических проявлениях чесотки — они хорошо известны. Отметим только, что у людей чистоплотных, ежедневно принимающих душ с мылом или гелем для душа и часто моющих руки, высыпания бывают скудными, типичные чесоточные ходы на кистях редки, а распространение высыпаний происходит очень медленно. В аптечной сети имеется немало средств для лечения чесотки, и все же большинство больных (79,5%) обращалось в наш Научный дерматологический центр «Ретиноиды» за помощью в связи с неэффективностью проведенного ранее лечения. Вот эта ситуация и побудила нас проанализировать, почему же так трудно вылечить чесотку.
Прежде всего, поговорим о выборе метода лечения. В аптеках России для лечения чесотки имеются отечественные препараты — эмульсия бензилбензоата 20% (АО “Ретиноиды”), растворы по Демьяновичу (60% раствор гипосульфита натрия и 6% раствор соляной кислоты), простая серная мазь (33%), концентрат Медифокс, содержащий 5% перметрина («Фокс и Ко») и мазь Вилькинсона («Пермфармация») (содержит жидкий деготь, кальция карбонат, очищенную серу, мазь нафталанную, зеленое мыло и воду) и зарубежные — аэрозоль “Спрегаль” (“Лаб.СКАТ”, Франция) и мазь бензилбензоата 20% (Латвия, Эстония).
Из отечественных препаратов, на наш взгляд, самым эффективным средством является 20% эмульсия бензилбензоата. Она легко наносится на кожу, не пачкает постельное белье и одежду, легко удаляется при мытье. Малозначимым недостатком препарата можно считать не резкий специфический запах.
Мазь бензилбензоата 20% не менее эффективна, чем эмульсия, и может быть препаратом выбора. Мазь, содержащая 10% бензилбензоата, также имеется в аптеках. Эта концентрация недостаточна для лечения взрослых больных, но удобна для применения у детей.
Лечение растворами по Демьяновичу (рецептурная форма) путем последовательного втирания 60% раствора гипосульфита натрия (раствор №1), а затем 6% раствора соляной кислоты (раствор №2) также достаточно эффективно (вся обработка длится около часа). Обработку кожи проводят в теплом помещении, которое затем проветривают. Раствор №1 перед употреблением слегка подогревают и руками тщательно втирают в кожу, начиная с кистей, левой и правой рук, затем туловища, левой и правой ног, включая пальцы стоп и подошвы. Втирание в каждую область длится 2-3 минуты, вся процедура занимает около 10-15 минут. Затем делают перерыв до высыхания кожи и появления на ней кристалликов и производят вторую обработку. После 10-минутного перерыва приступают к втиранию раствора № 2, которое осуществляют в той же последовательности, по 1 мин. в каждую область, всего 3-4 раза с промежутками для обсыхания примерно по 5 мин. На следующий день процедуру повторяют. Через 3 дня принимают душ. Раствор натрия гипосульфита имеет запах серы, а после обработки остается неприятное ощущение. Необходимость 3 дня не мыться также снижает потребительские свойства препарата.
Серная и серно-дегтярная мази — испытанные временем эффективные средства. Их недостатком является вазелиновая основа, не впитывающаяся, неприятная на ощупь, придающая коже неопрятный вид. При чесотке назначают втирание серной или серно-дегтярной мази на весь кожный покров в течение 5-7 дней. Это нарушает потоотделение, обе мази пачкают белье, имеют резкий запах. Эти недостатки часто не устраивают больных. Нам кажется целесообразным применять серную мазь с целью ”долечивания” на отдельные участки кожи, особенно при скабиозной лимфоплазии, опыт лечения которой говорит, что хороший эффект оказывает комбинация серной мази со слабыми кортикостероидными мазями (утром — 1% гидрокортизоновая мазь, вечером — 33% серная мазь) в течение 7-10 дней. Те же недостатки свойственны и мази Вилькинсона.
Опыта работы с препаратом Медифокс у нас нет.
Среди зарубежных препаратов наиболее эффективным и наименее токсичным признан 5% крем с перметрином. Французский препарат Спрегаль, выпускаемый в форме аэрозоля, удобен в применении, не имеет неприятного запаха; к недостаткам относятся возможность проникновения через кожу в кровь, развития аллергических реакций, связанных с попаданием аэрозоля в дыхательные пути, большой расход препарата и его высокая стоимость. Для лечения чесотки рекомендуется однократная обработка. Наш опыт показывает, что одной обработки оказывается недостаточно, и бывают рецидивы. Эсдепаллетрин — основное действующее вещество Спрегаля, относится к группе нейротоксических и вряд ли может воздействовать на яйца клеща. Нам кажется, более целесообразным повторить обработку на 4-й день, чтобы воздействовать на метаморфические стадии клещей. Повторная обработка кожи на четвертый день обеспечивает санацию кожи, так как уничтожает вылупившиеся из яиц личинки.
Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно. Литературные данные подтверждают наше мнение — среди обследованных после лечения 5% перметриновым кремом 195 больных после однократной обработки оказались здоровыми только 46,7% (Yonkosky D., Ladia L., Gackenheimer L., Schultz M.W. Scabies in nursing homes: An eradication program with permethrin 5% cream / J. Am. Acad. Dermatol., 1990, v.23, n.6, part 1, p.1133-1136). Все имеющиеся в продаже средства против чесотки эффективны при правильном применении. Выбор метода лечения обуславливается опытом врача, наличием препарата в аптечной сети, его стоимостью, простотой применения и другими потребительскими свойствами.
Итак, если все препараты достаточно эффективны, почему же порою так трудно вылечить чесотку? Наиболее частой ошибкой в лечении является избыточное применение противопаразитарных средств, с последующим развитием постскабиозного дерматита. Обычно бывает так: больной закончил лечение, а зуд продолжает его беспокоить, и не все высыпания прошли. Вывод, который делает больной — препарат оказался недостаточно эффективным, а возбудители заболевания — более устойчивы. Обычные в этой ситуации действия — повторение курса лечения или смена препарата. Иногда такую ошибку допускают и недостаточно опытные врачи. На самом деле, сохранение зуда после лечения является реакцией организма на убитого клеща и не требует дополнительного лечения. После повторного курса лечения зуд часто становится интенсивнее, и появляются новые высыпания. Это уже не чесотка, это контактный аллергический дерматит. Термином “постскабиозный дерматит” мы обозначаем воспалительные изменения кожи, возникшие после проведения лечения по поводу чесотки либо по общепринятым схемам, либо избыточное. На наш взгляд, этот дерматит имеет некоторые особенности по сравнению с другими контактными дерматитами. Поражается преимущественно кожа туловища (особенно места давления и трения одеждой) и проксимальных отделов конечностей. На фоне эритемы с нечеткими границами имеются мелкие, едва заметные трещины и эрозии по ходу кожных линий, а также мелкопластинчатое шелушение. По периферии очагов иногда заметно небольшое количество узелковых элементов. Кроме того, если больной обратился через короткое время после развития дерматита, то на коже имеются остаточные проявления чесотки в виде папул, эрозий, экскориаций и корочек.
Как правило, дерматит у наблюдавшихся в нашем Центре больных (121 человек) возникал после избыточного применения препаратов по рекомендации врача или по собственной инициативе пациента. Наиболее частые рекомендации врачей — применять препараты ежедневно в течение нескольких дней или повторить курс лечения при продолжающемся зуде и наличии высыпаний, или сменить препарат в той же ситуации. Так, по 2 курса лечения эмульсией бензилбензоата 20% провели 9 больных, неделя ежедневного смазывания назначена 2 больным, 20 дней подряд — 1 больному, 5 курсов провел 1 больной, 10 курсов — еще 1, несколько месяцев подряд лечились 2 пациента. Несмотря на развитие дерматита проявления чесотки под воздействием лекарственных средств обычно быстро регрессировали. Одновременно дерматит и чесотка наблюдались нами после нанесения препарата Спрегаль: в одном случае однократного, еще в одном — многократного. У обоих больных при микроскопии соскоба кожи обнаружены чесоточные клещи.
После первого нанесения противопаразитарных средств дерматит не отмечался ни у одного больного, несмотря на то, что многие из них испытывали чувство жжения непосредственно после нанесения. По-видимому, большее значение имеет кратность применения. Дерматит в отдельных случаях возникал и у лиц, получавших обычный курс лечения бензилбензоатом по 4-дневной схеме. Это может быть связано с повышенной чувствительностью кожи некоторых больных к бензилбензоату. Дерматиты в 5 случаях развивались у лиц, имевших аллергодерматозы. Их наличие можно расценивать как фактор риска.
Лечение постскабиозного дерматита проводилось антигистаминными и седативными средствами, препаратами кальция, при распространенных высыпаниях наружно применялись цинковая болтушка и паста, при локализованных и при резко выраженной сухости кожи — слабые кортикостероидные мази (гидрокортизоновая 1%, синафлан). На корочки и экскориации наносили Фукорцин. При вторичном инфицировании применяли Фукорцин (Фукасептол) и мазь Гиоксизон.
Другой причиной неэффективности лечения является скабиозная лимфоплазия или узелковая чесотка. Скабиозная лимфоплазия клинически характеризуется наличием интенсивно зудящих узловатых элементов на коже размерами до 1 см, плотноватых на ощупь, багрово-синюшного цвета, округлой формы, часто покрытых кровянистой корочкой. В основе патогенеза скабиозной лимфоплазии лежат иммуно-аллергические реакции с гиперплазией лимфоидной ткани. Такие элементы отмечалась нами у 29 больных (25 мужчин и 4 женщины). Локализация узловатых элементов: мошонка — 16, пахово-мошоночные складки — 12, половой член — 11, внутренняя поверхность бедер — 7, ягодицы — 6, паховые складки — 6, подмышечная область — 3, низ живота — 2, область вокруг ануса — 2, область пупка — 1, места давления и трения одеждой — 1 больной. Одновременно лимфоплазия и постскабиозный дерматит отмечались у 5 больных. Лимфоплазия чаще наблюдалась при длительном течении заболевания и при избыточном лечении — применение одного курса лечения эмульсией бензилбензоата 20% 4-7 дней подряд — у 7 больных, в том числе 2 раза в день — у одного больного, применение 2 курсов эмульсии бензилбензоата 20% по 4 дня подряд — у 1 больного, применение 5 курсов эмульсии бензилбензоата 20% — у 2. 12 больных применяли для лечения 2 препарата последовательно, например, 1 курс эмульсии бензилбензоата 20%, затем 2 курса мази Саркоптол; 10 дней применения эмульсии бензилбензоата 20%, затем серной мази — 10 дней; 1 курс применения Эмульсии бензилбензоата 20%, затем аэрозоль Спрегаль.
В случаях скабиозной лимфоплазии проводилось лечение комбинацией кортикостероидной мази (обычно гидрокортизоновой 1%), наносимой на кожу утром, и серной мази, применяемой вечером. Дополнительно иногда назначали прижигания жидким азотом отдельных элементов 1-2 раза в неделю и антигистаминные препараты. Несмотря на проводимое лечение, скабиозная лимфоплазия иногда сохранялась довольно долго — месяц и более.
Мы придаем большое значение периоду наблюдения за больным, считая целесообразным осматривать его в случае постановки диагноза чесотки на 7-й день после начала лечения, а затем каждые 7-10 дней до полного разрешения высыпаний. Относительно периодичности наблюдения за больными наше мнение несколько расходится с авторами Методических рекомендаций (Чесотка. Методические рекомендации для врачей // ЦКВИ МЗ СССР.- М.,1992), в которых рекомендуется осматривать больного сразу после лечения и через 2 недели, и с Т.В.Соколовой, рекомендующей осматривать больного только через 2 недели после первого обращения (Соколова Т.В. Инкубационный период и диагностика чесотки. Вестн. дерматол. 1992, 2, стр. 9-12), хотя с точки зрения биологии чесоточного клеща это и оправдано. На наш взгляд первый осмотр целесообразно делать через неделю, поскольку 4 дней недостаточно для полного разрешения высыпаний даже при успешно проведенной терапии. Кроме того, если у больного развивается постскабиозный дерматит, то через неделю несложно отдифференцировать его от остаточных проявлений чесотки. И, наконец, этот осмотр необходим в психологическом отношении — на этом этапе важно разъяснить больному суть происходящих изменений, подбодрить его, указать на хороший эффект лечения и предотвратить повторное применение противопаразитарных средств с целью “закрепления эффекта” или “долечивания”. Следующий осмотр, если нет осложнений, назначается через 10-14 дней для установления излеченности или реинвазии. При развитии скабиозной лимфоплазии целесообразно осматривать больного каждую неделю до полного разрешения высыпаний.
Эффективность лечения в значительной мере обусловлена одновременным лечением больного и контактных лиц. Чесотка — эктопаразитарное заболевание, вызываемое клещом Sarcoptes scabiei hominis. Это заболевание характерно только для человека и не передается людям от домашних животных. Передача возбудителей происходит преимущественно в ночное время, когда клещи активны. Наиболее частым источником заражения были половые партнеры, другие члены семьи, соседи по комнате в общежитии. Нередко заражение происходило во время командировки, пребывания на отдыхе, у родственников. Иногда заболевание возникало после приезда гостей, в 3 случаях — после пребывания в больнице, в 2 — в родильных домах. В связи с этим очень важно по возможности выявить источник заражения, опрашивая больного не только о наличии заболевания у ближайших родственников, но и учесть все вышеуказанные обстоятельства. Лечение лучше проводить у всех заболевших одновременно, чтобы избежать реинфекции. Инкубационный период может практически отсутствовать при заражении взрослыми самками клеща, и достигать 2 недель при заражении личинками. Всем находящимся в тесном контакте с больным здоровым лицам рекомендуется провести однодневное профилактическое лечение любым из препаратов.
В заключение, хотелось бы отметить важность дезинфекционных мероприятий. Их отсутствие нередко ведет к повторному заражению чесоткой. Эти мероприятия несложны для выполнения. Постельные принадлежности, полотенца, мочалки, белье обеззараживаются путем кипячения в течение 5-10 минут в растворе соды или стирального порошка, а при стирке в автоматической стиральной машине достаточно включить самый длинный режим стирки при максимальной температуре. Одеяла и подушки, а также верхнюю одежду обеззараживают путем вывешивания на открытом воздухе в течение 5 дней. Игрушки, вещи, не подлежащие стирке, обувь можно временно исключить из пользования на 5 дней, поместив в полиэтиленовый пакет. Матрацы и мягкую мебель можно обработать любым аэрозольным препаратом, предназначенным для уничтожения ползающих насекомых.
проф.В.И. Альбанова
Современные подходы к лечению чесотки
Статьи
Опубликовано в журнале:
РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ »» ТОМ 11, № 17, 2003
К.м.н. B.C. Новоселов, Е.Е. Румянцева
ММА имени И.М. Сеченова
Чесотка является самым распространенным паразитарным заболеванием кожи. Однако в России высокие цифры официальной статистики по заболеваемости населения чесоткой не отражают реального состояния проблемы, поскольку при обращении больных к специалистам общелечебной сети, частнопрактикующим врачам, а также при самолечении, имеются случаи недоучета пациентов, страдающих этим недугом. Диагностические ошибки (как следствие недостаточного уровня лабораторной диагностики), нежелание в ряде случаев проводить противоэпидемические мероприятия в очагах чесотки, приводят к тому, что врачи прибегают к разного рода ухищрениям — ставят диагноз «аллергический дерматит», «крапивница», «укусы насекомых», а лечение проводят противочесоточными препаратами [1].
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиоз-ность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
Этиология
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом — по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
Чесоточный зудень относится к постоянным (облигат-ным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
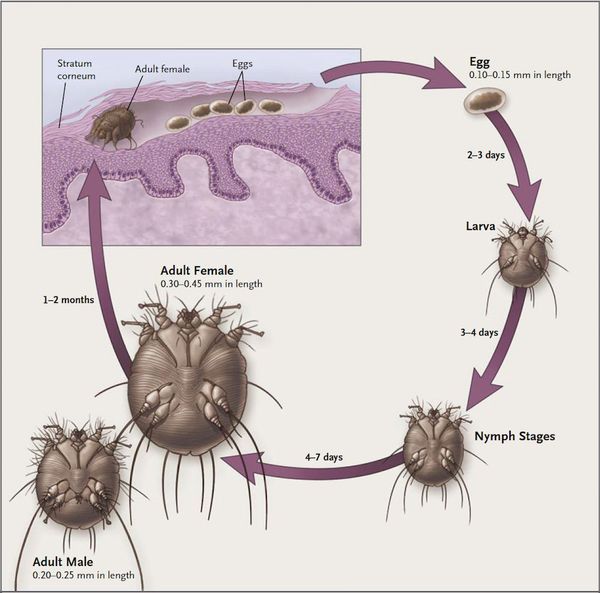
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Эпидемиология
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С — практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2-3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностя ми. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
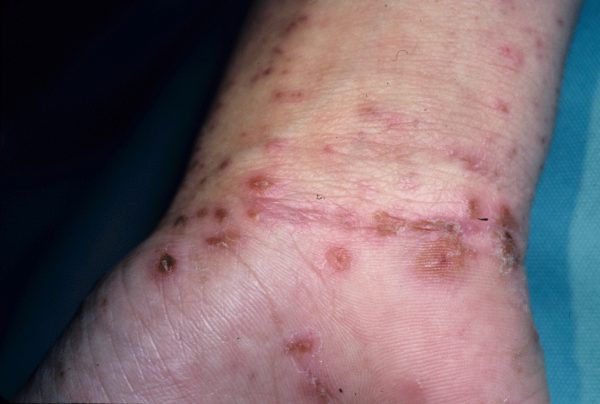
Клиника
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
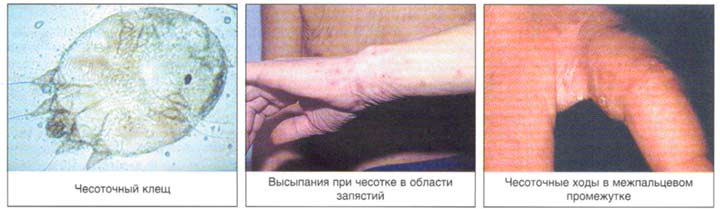
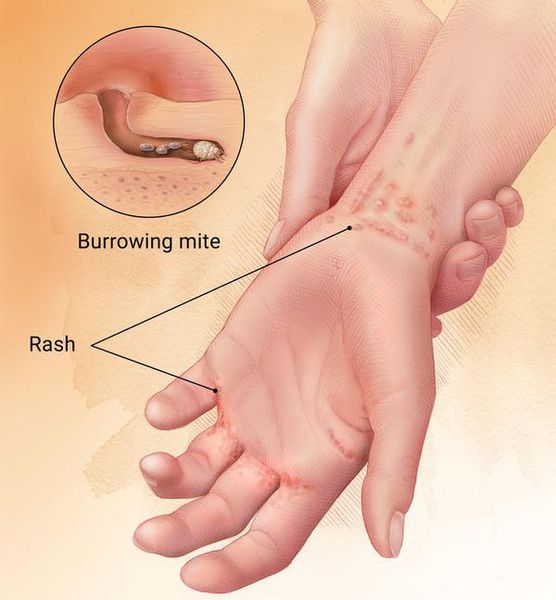
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
Следует отметить, что высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове «замаскированы» картиной острой мокнущей экземы, торпидной к терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, так как на коже спины, ягодиц и лица имеется большое количество расчесанных и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного [1]. У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностика
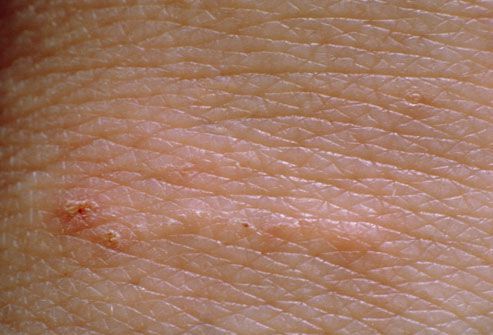
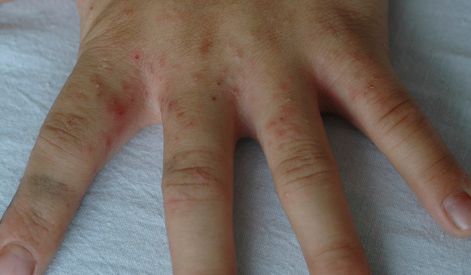
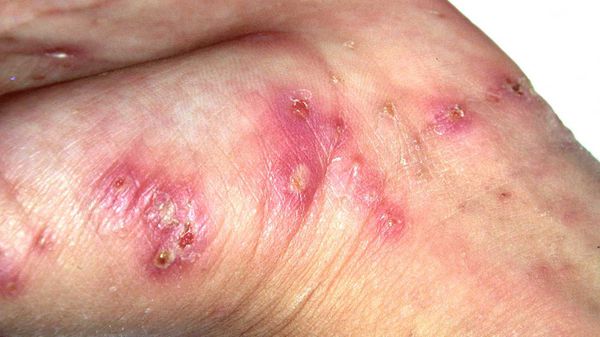
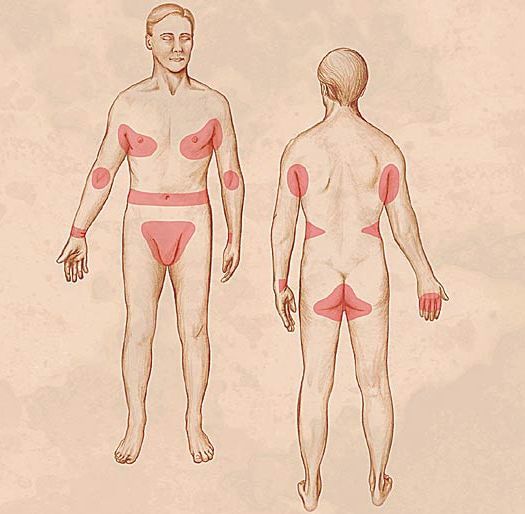
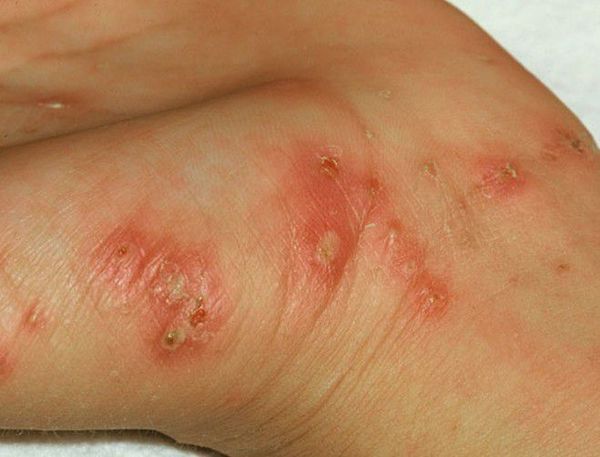
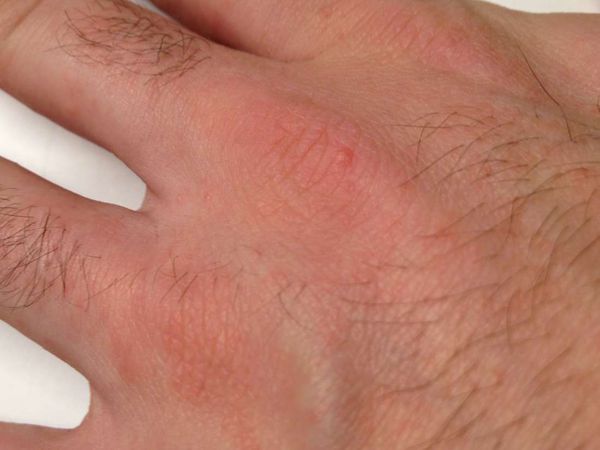
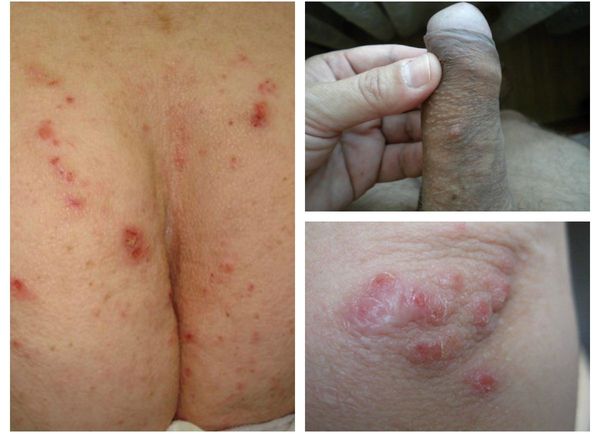
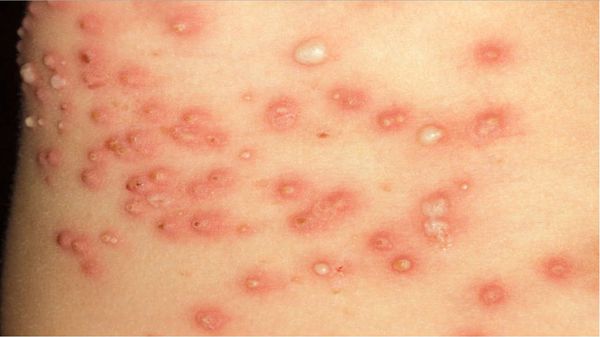
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
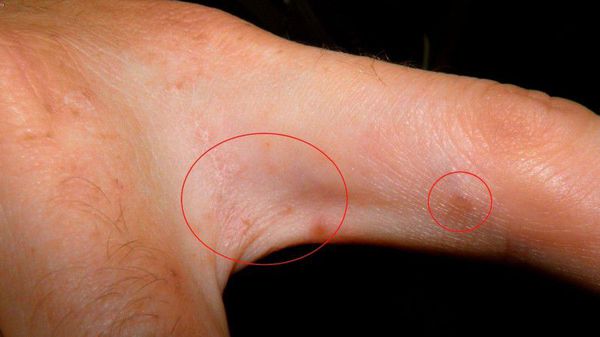
Клиническая картина чесотки представляет собой не только вышеописанные высыпания — возможно появление эрозий, гемморагических корок, экскориаций, эритема-тозно-инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигиноз-ные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфо-плазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
Таблица 1.
Критерии диагностики чесотки
|
Клинические критерии диагностики чесотки |
Эпидемиологические критерии диагностики чесотки |
| Зуд, усиливающийся в вечернее и ночное время | Наличие зудящего дерматоза у одного или нескольких членов семьи |
|
Наличие типичных чесоточных ходов и их реактивных вариантов, изолированных везикул, фолликулярных папул, зудящих лентикулярных папул |
Наличие зудящего дерматоза среди членов инвазионноконтактного коллектива (общежитие, детсий сад, интернат, детский дом, казарма и т.п.) |
|
Типичная локализация высыпаний: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы -на переднебоковой поверхности тела; невоспалительные везикулы — на кистях и стопах в непосредственной близости от ходов; лентикулярные папулы — половые органы мужчин. ягодицы, аксилярная область, молочные железы у женщин |
Возникновение заболевания после тесного телесного контакта в постели в вечернее и ночное время, в том числе полового |
|
Наличие характерных для чесотки симптомов: Арди, Горчакова, Базена, Михаэлиса, Сезари |
Последовательное появление новых больных в очаге |
|
Преобладание стафилококкового импетиго на кистях, запястьях, стопах: эктим -· на голенях и ягодицах; остиофолликулитов и фурункулов на гуловище и ягодицах. Отсутствие эффекта от лечения антигисгаминными. десенсибилизирующими средствами внутрь. противовоспалительными, в том числе кортикостероидными мазями, наружно |
Реализация непрямого пути заражения только при наличии нескольких больных в очаге или высоком паразитарном индексе у одного больного |
|
Лабораторные критерии: обнаружение возбудителя чесотки одним из доступных методов |
Лечебные критерии диагностики: исчезновение зуда после первой обработки и разрешение высыпаний к концу недели терапии exjuvantibus |
Лечение
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% — для взрослых, 10% -для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии — хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10-минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Таблица 2.
Эффективность основных противочесоточных средств
|
Препараты |
Эффективность. % |
|
Содержащие серу |
95 |
|
Бензипбензоат |
73-87 |
|
Линдан |
60-80* |
|
Кротамион |
72-91 |
|
Тиобендазол |
72-90 |
|
Эсдепаллетрин |
80-91 |
* — в зависимости от процентного содержания действующего начала
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Виль-кинсона, 20-30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератоли-тическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экземати-зации назначают антигистаминные препараты и корти-костероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0-20,0 г порошка втирают в кожу 2-3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1-2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12-24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластиче-ской анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой лин-дан-устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем ска-бицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89-98%. Препарат оставляют на 8-12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18-19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10-12 дней после первичной обработки. Эффективность данного средства составляет 80-91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8-10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок — обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermictilis. Механизм действия основан на усилении тормозных ГАМК-ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,0].
Успех лечения чесотки зависит не только от rpaмот-ного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин -пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается кати-онная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6-8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Литература
1. Иванов О.Л. Кожные и венерические болезни: Справочник,- М.: Медицина, 1997, с. 237-240.
2. Корсунская И.М., Тамразова 0.6. Современные подходы к печению чесотки. II Consilium meclicum. -2003. -т.5. -N 3. -с. 148-149.
3. Кубанова А.А., Соколова ТВ., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 — 483.
5. Скрипкин Ю.К., Федоров СМ., Селисский Г.Д. IIВестт., дерматол., 1997, с. 22 — 25.
6. Павлов С.Т. Кожные и венерические бопезни, справочник. Медицина, 1969, с. 142-153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпиде миологии, клинике, диагностике и лечении //Дисс. д-ра мед. наук в форме науч. до клада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, ле чении и профилактике (лекция). //Рос. журн. кожи, и вен. болезней, №1, 2001, с. 27-39.
10. Фицпатрик Т., Джонсон Р., Вулф М., Сюрмонд Д. Дерматология. Атлас-справоч ник. М.: Практика, 1999, с. 850-856.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Дезинфицирующее средство Креолин широко используется в ветеринарии для борьбы с паразитарными болезнями животных. В инструкции по применению Креолина не описаны способы употребления для людей. Человек стал использовать препарат для собственных нужд, обнаружив его эффективность в лечении кожных заболеваний. Рассмотрим, как можно применять такое средство как Креолин для человека, и от чего он помогает.
Состав и действие средства
Креолин был впервые получен в конце 19 века в Англии из угля. Состав ингредиентов с тех пор не изменился:
- масло, полученное из каменного угля,
- канифоль,
- ихтиол,
- щелочь,
- мыло.
Средство имеет вязкую структуру, темный цвет и резкий запах. Это препарат для наружного применения. Его использую для борьбы с вредителями животных и растений.
Креолин оказывает дезинфицирующее, антипаразитарное действие, убивает яйца и личинки насекомых, усиливает действие пестицидов при обработке сельскохозяйственных земель.
Важно: лечение Креолином человека не регламентировано никакими правилами, врач это средство не выпишет. Всю ответственность больной берет на себя.
Сфера применения лекарства
Препарат используют для дезинсекции и дезинфекции, лечения скота и защиты насаждений от вредителей. Официальная инструкция предписывает применение Креолина для обработки животных и растений:
- в ветеринарной сфере для дезинфекции животных и птиц, уничтожения насекомых в животноводческих помещениях,
- обработка полей для борьбы с тлей, бабочками, другими насекомыми и грибками,
- санитарная обработка помещений.
Креолин для людей официально не используется. Обработка домашнего скота показала, насколько быстро и действенно препарат помогает побороть заражение паразитами, инфекционные поражения кожи. Часто найти аптечное средство для человека со сравнимым эффектом невозможно.
Лекарство помогает людям:
- при чесотке,
- грибковой инфекции кожи и ногтей,
- при лечении инфицированных ран – для обработки,
- остановить кровотечения,
- при экземе,
- ускорить регенерацию кожного покрова.
Препарат предназначен для наружного использования. Перед применением необходимо получить раствор 1-2% концентрации. Использование Креолина для человека требует особой осторожности, так как вещество токсично.
Препарат не является медицинским, продается в ветеринарных клиниках и аптеках.
Правила лечения псориаза с помощью Креолина
Псориаз – это неинфекционное заболевание кожи, но опыт многих людей доказал положительное действие Креолина на снижение выраженности симптомов и предотвращение рецидивов.
Перед применением следует разбавить средство до концентрации 1.5-2% теплой водой. Эмульсия после приготовления будет иметь молочный вид. Таким же раствором, кроме псориаза, можно лечить грибок ногтей и кожи.
Схема применения:
- Разведенное лекарство наносят на бляшки при псориазе с помощью ватной палочки. Предварительно нужно очистить места нанесения водой.
- После 5 минут препарат смывают теплой водой, кожу хорошо просушивают.
- Наносят увлажняющий крем, рекомендованный к применению при псориазе.
Препарат употребляют не чаще одного раза в сутки, курс лечения средством составляет 5 дней. При появлении кожных реакций, зуда, дискомфорта терапию прерывают.
Как лечить грибок ногтей и онкологию с помощью Креолина
Заражение грибком ногтей в последние годы приобрело массовый характер. Оно часто происходит в бассейнах, на пляжах. Лечение дорогими аптечными препаратами требует больших затрат, а их эффективность нередко сомнительна. На помощь могут прийти народные методы, среди которых применение Креолина.
Задуматься о необходимости лечения стоит при появлении следующих симптомов:
- зуд и неприятный запах,
- расслоение ногтей, изменение структуры, цвета, утолщение,
- шелушение кожи на пальцах и стопе.
Грибы проникают через ноготь глубоко в кожу, поэтому лечение нужно начинать как можно раньше.
Напомним, что для лечения грибковых заболеваний используется 1-2 % раствор. Способ применения:
- вымыть конечности и просушить,
- аккуратно ватным тампоном нанести препарат на ногтевые пластины, не касаясь кожи и ногтевых валиков,
- после 30 минут воздействия конечности помыть,
- процедуры проводят не более 2-х месяцев, следует отметить, что здоровый ноготь за это время отрасти не успевает.
Обрабатывать кожу необходимо другими средствами от грибка – аптечными или народными. Необходимо также дезинфицировать одежду и обувь, меняя ее каждый день, чтобы не возникало повторное инфицирование.
Также можно использовать средство для лечебных ванночек. Для этого в 3 литра горячей воды добавляют несколько капель Креолина. Конечности удерживают в воде 20 минут. После чего хорошо промывают чистой водой.
Лекарство хорошо помогает даже при запущенном онихомикозе. Курс лечения потребуется более длинный.
Онкология
Народные целители используют препарат для перорального приема при лечении раковых больных. Они предлагают следующую методику применения:
- первый прием – на 50 мл кипяченого молока 3 капли раствора,
- второй – добавляют еще одну каплю, всего 4 на 50 мл,
- каждый следующий день дозу увеличивают на 1 каплю, дойдя до 10 на седьмой день,
- все последующие дни снижают количество Креолина на одну каплю, дойдя опять до 3-х.
Раствор выпивают один раз в сутки за час до еды. После двухнедельного перерыва курс повторяют. Продолжительность такого лечения с перерывами составляет 6 месяцев. Дополнять терапию необходимо сборами лекарственных трав.
Важно: медицинских исследований по поводу эффективности и безопасности, а также последствий такого лечения не проводилось.
Особые указания
При использовании Креолина следует придерживаться следующих правил:
- не применять после завершения срока годности,
- для каждого использования готовить свежий раствор, остатки выливать,
- готовить рекомендованную концентрацию, чистый препарат не используют,
- беречь от детей,
- не забывать, что средство токсично,
- при использовании средства запрещено есть, пить,
- нельзя использовать тару от Креолина для других целей,
- при попадании в глаза – промыть содой.
Препарат приготовлен для наружного применения.
Противопоказания к использованию Креолина
Ветеринарное использование Креолина указывает на следующие противопоказания, которых следует придерживаться и при использовании для человека:
- беременность и кормление грудью,
- инфекционные заболевания,
- детям до 18 лет,
- низкий иммунитет, болезненность, ослабление организма, вызванное разными причинами.
Препарат относят к третьей группе опасных веществ.
Эффективна ли терапия
Поскольку все лекарственные препараты для человека тестируются сначала на животных, то можно считать, что средства, эффективные для них, окажется пригодными и для людей.
Если следовать рекомендованным схемам, побочных эффектов от использования Креолина не последует. Сторонники средства убеждены в его действенности и безопасности. Прием вещества внутрь не рекомендован, поэтому подходить к лечению рака нужно взвешенно и следить за состоянием.
Применение Креолина для человека имеет много положительных отзывов тех, кто долгие годы использует препарат для борьбы с болезнями животных и человека, а также для профилактики. Использование ветеринарного лекарства людьми оправдано его эффективностью, быстрой положительной динамикой и невысокой ценой.
Чесотка – распространенная заразная болезнь паразитарного характера. Она представляет собой сыпь на теле, причина которой чесоточный клещ (зудень). Проявляется болезнь в виде зуда (особенно вечером и ночью), а также рядом изменений на коже.
Чесотка встречается очень часто. Заразиться может любой, независимо от его статуса. Каждый год фиксируется в среднем 300 миллионов случаев заражения.
Причины появления
Причина появления поражений – паразит Sarcoptes scabiei. Переносить его может любое живое существо, которое подверглось заражению. И чем больше поражений на теле больного, тем выше риск, что он может кого-то заразить.
Заражение осуществляют самки и личинки. Самка обитает в коже. В дневное время она неактивна, но вечером она активно прогрызает ходы, размножается, питается и выделяет продукты переработки. Следовательно, самый большой риск заразиться появляется именно в вечернее-ночное время, когда клещ проявляет большую активность.
Риску подержаны все, кто контактирует с зараженным. Например:
- член семьи
- сосед по палате
- сожитель по комнате
Однако заразиться можно и при непрямом контакте. К примеру в следующих местах:
- баня
- общественный душ
- места большого скопления людей
Интересно. За пределами живого организма самка способна жить до 3-х суток.
Болезнь быстро распространяется по причине того, что самка откладывает яйца, из которых вылупляются личинки. После созревания последние выползают наружу для спаривания. Самец погибает, а самка снова внедряется в кожу человека, чтобы продолжить цикл размножения и распространения.
Классификация заболевания и симптомы
Существует типичная форма сыпи с присущими ей чесоточными ходами, а также апатичные формы. К последним относятся:
- Чесотка, у которой нет ходов
Появляется, если причиной заражения стали личинки. Больных мучает зуд из-за попадания паразитов в организм, но ходов нет потому, что личинки не способны прогрызть их. Однако чесотка это длится всего пару недель, до тех пор, пока насекомые не созреют и не вырастут. - Болезнь чистоплотных (инкогнито)
Отличается невнятной клинической картиной. Такая болезнь развивается у человека, который очень часто моется, тем самым смывая большую часть паразитов с тела. - Скабиозная лимфоплазия
Отличается тем, что около пораженных мест образуются небольшие плотные узлы багрового оттенка. Они сильно зудят. Узлы часто сливаются в бляшки, образуя сухую корочку. Сыпь остается на коже на протяжении 2-6 недель с момента появления чесотки. Это считается осложнением, поскольку больше всего от такого поражения страдает лимфоидная ткань. - Скабиозная эритродермия
Развивается у тех, кто заболел чесоткой, одновременно употребляя противоаллергические или гормональные препараты. Больные не страдают от зуда, следовательно, не чешут и не стирают кожу, оставляя большую часть паразитов невредимыми. Следовательно, их популяция увеличивается быстрее обычного, и клещи начинают распространяться даже в местах с повышенным количеством сальных желез. Ходов больше обычного. Кожа отличается сухостью, краснотой и уплотнениями около суставов. - Норвежская форма
Встречается очень редко. Она возникает на фоне подавления иммунитета, например, прием препаратов, усиливающих выработку гормонов, цитостатиков или при иммунодефиците. Болезнь схожа с эритродермией, однако количество паразитов в организме больше, чем при любой другой форме заболевания. На пораженных местах появляются толстые корки серого и бурого цвета (по 3 мм в толщину). Под ними обитают клещи. Поражается весь эпидермис, а также ногти. Болезнь становится системной – у человека повышается температура, а также увеличиваются лимфоузлы. - Детская
Особенность в том, что она распространяется по телу ребенка сильнее, чем по телу взрослого. У ребенка поражения найти даже на лице, голове, стопах и ладонях. У младенцев могут быть поражены ногти. На коже появляется очень много везикул и красных бугорков.
чесотка у детей - У пожилых людей
Чесотка пожилых людей характеризуется небольшим количеством симптомов. Чесоточных ходов меньше обычного, но вот количество расчесов и корочек очень большое.
Чесотка пожилых людей
Инкубационный период появляется или отсутствует в зависимости от того, подвергся ли человек заражению через личинку или через самку. В последнем случае инкубационного периода практически нет, симптомы проявляются сразу. Если личинка, с момента заражения до момента проявления первых симптомов пройдет 2 недели (это время нужно, чтобы личинка выросла).
Зуд – основной симптом, от которого страдают зараженные. Он указывает на деятельность паразита. Он может, как присутствовать только в отдельных участках кожи, так и распространятся по всему организму (кроме лица и мест на голове, покрытых волосами). Один из самых основных симптомов, указывающих, что человек заражен именно чесоткой – то, что зуд возникает преимущественно вечером и ночью.
При типичной чесотке также появляется чесоточный ход. Он представляет собой белую полосу, длиной от 5 до 7 мм. Чесоточных ход возвышается над эпидермисом. Чаще всего он образуется в следующих местах:
- складки между пальцами
- лучезапястный или локтевой сустав
- сгибательные поверхности
- передняя или боковые части живота
- подмышки
- в области груди (у представителей женского пола)
- возле гениталий (у представителей мужского пола)
При стандартном заболевании ходы не образуются в следующих местах:
- спина (верхняя часть)
- шея
- лицо
- волосяной покров головы
Причина в том, что в этих местах располагается самое большое количество сальных желез. Последние вырабатывают жир, который забивает ходы вентиляции, лишая паразитов доступа к кислороду.
Еще один симптом, когда на теле появляются небольшие плотные бугорки вокруг фолликул, так называемые папулы. Именно в них обитают личинки до момента созревания. Они предпочитают следующие места:
- передняя и боковые части туловища
- бедра
- ягодицы
Есть и другие проявления:
- Везикулы. Представляют собой пузырьки с прозрачным содержимым. Образуются на кистях, стопах и запястьях.
- Пустулы. То же, что и везикулы, но отличаются наличием гноя. Это указывает на заражение бактериями.
- Кровянистые корочки.
- Расчесы.
Все эти симптомы представляют собой побочную (аллергическую) реакцию на паразитов, продукты их жизнедеятельности, повреждения ткани и размножение там бактерий.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
К какому врачу обратиться
Если человек страдает от любых проблем с кожей, ему нужно обращаться к дерматологу.
Как лечить
Для правильного лечения нужно провести специфическую терапию с целью подтверждения чесотки. Если врач не смог определить клеща и чесоточные ходы, будет назначено пробное лечение. Кроме того профилактическое лечение назначается всем членам семьи и людям, контактирующим с больным.
Врач назначит препараты, уничтожающие клещей. Чаще всего они представляют собой:
- аэрозоли
- мази
- кремы
- суспензии
- эмульсии
В основе назначенных препаратов будут лежать следующие вещества:
- бензилбензоат
- пермитрина
- сера
- пиперонилбутоксид
- эсбиола
Порой лечение включает в себя мытье с мылом или обработку кожи смягчающими мазями перед использованием препарата.
Назначить лекарство и метод лечения может только врач. Он отталкивается от следующих критериев:
- клиническая картина
- осложнения
- возраст человека
- беременность
Самолечение может стать причиной осложнений, апатичных форм заражения или затяжного течения заболевания.
Осложнения
Представляют собой аллергические реакции и вторичное воспаление. Все симптомы характеризуются сыпью на теле.
Профилактика
Профилактика чесотки состоит из соблюдения правил гигиены и своевременного обнаружения больных. Если человек подвергся заражению, его следует изолировать от здоровых людей. Также нужно обеззаразить все вещи, с которыми контактировал пациент.
Креолин
Это маслянистая темно-бурая жидкость с резким неприятным запахом. Растворяется в спирте, с водой образует устойчивую молокообразную эмульсию. Существуют три вида креолина: каменноугольный, древесно-смоляной и торфяной (в зависимости от того, из чего его получали). Креолин — сильное противомикробное и противопаразитарное средство, обладает также вяжущим и противогнилостным действием. Бактерицидность креолина зависит от содержания в нем фенол-крезолов. Креолин почти не раздражает слизистые оболочки; на язвы и раны оказывает благотворное действие, устраняет гнилостный запах.
Креолин в форме 2—3% -ной эмульсии успешно используют для обеззараживания ран, лечения ожогов и как противопаразитарное средство (для лечения чесотки и уничтожения вшей, блох и т. д.).
Комплексный инсекто-акарицидный препарат в форме концентрата эмульсии содержит 2,5 % циперметрина, креолин бесфенольный каменноугольный и вспомогательные компоненты. По внешнему виду представляет собой однородную маслянистую жидкость, прозрачную в тонком слое, с запахом каменноугольного масла, от темно-коричневого до черно-бурого цвета. С водой образует эмульсию молочно-белого цвета. Выпускают Креолин-Х в канистрах по 5 и 20 л; металлических бочках по 200 л. По согласованию с потребителем Креолин-Х расфасовывают в стеклянную или полимерную тару вместимостью 0,5 — 40 л. Фармакологическое действие. Креолин-Х обладает кишечно-контактным акарицид-ным и инсектицидным действием, активен в отношении саркоптоидных, иксодовых клещей и насекомых, паразитирующих на крупном рогатом скоте, овцах и свиньях. Препарат среднетоксичен для теплокровных животных (3 класс опасности). В рекомендуемых дозах и концентрации не оказывает местно-раздражающего и сенсибилизирующего действия. Токсичен для рыб и пчел.
Показания.
Лечение и профилактика арахно-энтомозов крупного рогатого скота, овец и свиней. Для дезинсекции и дезакаризации животноводческих помещений.
Дозы и способ применения.
Овец обрабатывают методом купания в проплывной ванне. Купочные водные эмульсии готовят с содержанием 0,005 % циперметрина. Больных овец купают дважды с интервалом 10 дней, подозреваемых в заболевании — однократно. Обработку проводят в сухую погоду при температуре воздуха не ниже 18 °С и кутючной эмульсии в ванне 20 — 25 °С. Экспозиция 50 — 70 секунд. Рабочие эмульсии Креолина-Х готовят непосредственно перед использованием. При этом определяют объем эмульсии, необходимый для обработки и количество препарата, которое требуется для ее приготовления. Соотношение Креолина-Х и воды составляет:
Объем ванны (л) Количество Крсолина-Х Количество воды (л)
100 — 0,2 — 99,8
1000 — 2,0 — 998,0
10000 — 20,0 — 9980,0
Нанеску препарата тщательно перемешивают с 2 — 3 объемами воды, а затем при постоянном перемешивании выливают в ванну. Дозаправку ванны проводят после обработки 300 — 400 нестриженых овец или 400 — 500 стриженых овец. При этом на каждые 1000 л добавляемой воды в ванну вносят 2 л Креолина-Х при тщательном перемешивании. После обработки 1000 овец делают перезарядку ванны, заполняя ее вновь приготовленной эмульсией требуемой концентрации. Овцы после купки должны находится на площадке в течение 1 — 2 часов для стекания эмульсии. После обработки акарицидную жидкость сливают в отстойные колодцы с цеолитами, не допуская загрязнения окружающей среды. При загрязнении ванны ее освобождают, тщательно очищают от грязи и вновь заполняют рабочей эмульсией. Крупный рогатый скот обрабатывают методом опрыскивания 0,005 % водной эмульсией Креолина-Х. Рабочие эмульсии Креолина-Х готовят непосредственно перед использованием. При этом определяют объем эмульсии, необходимый для обработки и количество препарата, которое требуется для ее приготовления. Для приготовления 100 л 0,005 % рабочей эмульсии препарата следует взять 0,2 л Креолина-Х и 99,8 л воды. Навеску препарата тщательно перемешивают с 2 — 3 объемами воды, а затем выливают в резервуар опрыскивающего устройства, добавляя при перемешивании воду до требуемого объема. Животных опрыскивают с механических устройств, увлажняя все тело, особенно тщательно обрабатывают места поражения и участки в области ушей, конечностей, живота и хвоста. Норма расхода рабочей эмульсии в зависимости от массы животного составляет 1,5 — 3,0 л. Повторные обработки проводят при энтомозах и поражении иксодовыми клешами в сезон их паразитирования проводят по показаниям, при саркоптоидозах — двукратно с интервалом 7 — 10 дней. Свиней при саркоптозе и гематопинозе опрыскивают 0,025 % водной эмульсией Креолина-Х с нормой расхода 300 — 500 мл на животное. Особенно тщательно обрабатывают препаратом ушные раковины. Обработку животных проводят двукратно с интервалом 7 — 10 дней. Для приготовления 100 л 0,025 % рабочей эмульсии следует взять 1 л Креолина-Х и 99 л воды. Перед массовыми обработками каждую партию препарата испытывают на небольшой группе животных (10- 15 голов) различной упитанности. Если у животных в течение 2-х суток после обработки не отмечены признаки токсикоза, приступают к обработке всего поголовья. В неблагополучных по саркоптоидозам хозяйствах для обработки животноводческих помещений с целью профилактики используют 0,005 % водную эмульсию Креолина-Х с нормой расхода 200 — 400 мл/м2 обрабатываемой поверхности. Опрыскивание помещений проводят в отсутствии животных. Перед вводом животных помещение проветривают в течение 30 минут, кормушки и поилки тщательно моют 3 % раствором кальцинированной соды и ополаскивают водой.
Побочные действия.
Не наблюдаются.
Противопоказания.
Не разрешается обработка дойных и беременных животных за две недели до родов, а также подсосных свиноматок. Обрабатывать в проплывной ванне ягнят после отъема вместе с овцематками не рекомендуется.
Особые указания.
Каждый работающий с препаратом должен быть обеспечен и обязан пользоваться комплектом спецодежды и средств индивидуальной защиты (халат, головной убор, прорезиненный фартук, резиновые сапоги, защитные очки, респиратор). Для оказания первой доврачебной помощи в местах работы должны быть аптечки, которые пополняются по мере расходования. Во время работы с препаратом запрещается принимать пищу, пить и курить. Продолжительность работы с препаратом не должна превышать 6 часов в сутки. После работы спецодежду необходимо снять, лицо и руки вымыть теплой водой с мылом, рот прополоскать. При попадании препарата на кожу или слизистые оболочки его смывают струей воды или осторожно снимают тампоном и затем отмачивают водой или слабощелочным раствором. Если препарат попал в организм через рот, следует дать пострадавшему несколько стаканов теплой воды и раздражением корня языка вызвать рвоту. После рвоты дать выпить 0,5 стакана воды с двумя таблетками активированного угля или другого сорбента, а затем солевое слабительное. При появлении у работающих признаков отравления (головокружение, общая слабость, тошнота) необходимо прекратить работу, снять спецодежду, вымыть лицо и руки и обратиться к медицинскому работнику. Убой животных на мясо разрешается через 30 дней после обработки Креоли-ном-Х. При вынужденном убое животных ранее установленного срока мясо может быть использовано в корм плотоядным животным или для производства мясокостной муки.
Условия хранения.
В закрытой заводской упаковке в сухом помещении под замком. В недоступном для посторонних лиц месте при температуре от -35 до +40 °С. Срок годности — 12 месяцев
фл. 0,5 л.
Дата публикации 13 ноября 2018Обновлено 28 мая 2021
Определение болезни. Причины заболевания
Чесотка (scabies) — паразитарное заболевание кожных покровов, причиной которого является чесоточный клещ Sarcoptes scabiei.
Распространённость чесотки
С возбудителем чесотки столкнулось около 130 миллионов человек во всём мире. С увеличением миграции чесотка вновь стала одним из наиболее распространённых заболеваний в странах Западной Европы.[7] С ней приходится иметь дело врачам как в поликлиниках и стационарах, так и при оказании неотложной медицинской помощи в травмпунктах и отделениях скорой медицинской помощи. Интенсивный показатель в России за 2011 год составил 45,9 случаев на 100 тысяч населения.[6]
Этиология
Причиной заболевания является чесоточный клещ Sarcoptes scabiei. Его жизненный цикл протекает в эпидермисе человека и составляет 1-1,5 месяца. Вне человеческого тела клещ погибает в течение трёх суток. Он не способен поддерживать водный баланс за счёт поглощения воды из воздуха, поэтому причиной его гибели является не голодание, а дефицит влаги.
Чаще всего чесоткой болеют дети, так как кожа у них более тонкая и мягкая. В среднем клещу необходимо 30 минут, чтобы прогрызть кожу.[1][2]
Прямое заражение чесоткой
Источником чесотки является больной человек, при тесном телесном контакте с которым (совместное нахождение в постели или интимная близость) происходит заражение. Активность паразита выше в вечерние и ночные часы, именно в это время он более заразен (прямой путь инфицирования). Нередко встречаются случаи заражения через бытовые принадлежности больного чесоткой, контакт с его одеждой, крепкие рукопожатия и т.п.[2][3]
В группе риска находятся инвазионно-контактные коллективы — люди, проживающие совместно, имеющие общую спальню и тесно контактирующие в бытовых условиях (особенно вечером и ночью). К таким лицам относятся те, кто находятся в детских домах, интернатах, общежитиях, домах престарелых, казармах, «надзорных» палатах в психоневрологических стационарах и тюрьмах.
Непрямое заражение чесоткой
Самопроизвольное заражение чесоткой (то есть вне очага) в банях, отелях, подъездах встречается реже. Этот непрямой способ инвазии возможен в случае последовательного контакта большого количества людей с вещами, которые ранее использовал инфицированный человек (постельное бельё, предметы туалета и другое).[2][3][6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы чесотки
Основным субъективным симптомом чесотки является сильный зуд, чаще возникающий в вечернее и ночное время.
Инкубационный период: если человек заболевает чесоткой впервые, зуд возникает спустя 1-2 недели, при повторном заражении — через день.
Высыпания на коже (чесоточные ходы, папулы и везикулы) появляются ввиду деятельности клеща. Позже возникает аллергия на продукты его жизнедеятельности, в результате чего присоединяются другие симптомы: мелкие расчёсы и геморрагические (кровянистые) корочки.
Основным клиническим симптомом является чесоточный ход. Он имеет вид возвышающейся прямой или изогнутой линии беловато-сероватого или грязно-серого цвета, длина которого составляет 5-7 мм. Их часто обнаруживают на запястьях, стопах и мужских половых органах. Чесоточные ходы в области стоп обычно встречаются у лиц, длительно болеющих чесоткой, а также при первичном проникновении самки клеща в эпидермис подошв, что нередко происходит после посещения бань и душевых, в которых до этого побывал инфицированный человек.[2][3][6]
В клинической картине чесотки преобладают папулы (узелки) и везикулы (пузырьки). Молодые самки и самцы (неполовозрелые формы паразита) обнаруживаются в папулах и везикулах в 1/3 случаев. Папулы с клещами обычно небольшого размера (до 2 мм), они располагаются в области волосяных луковиц. Везикулы чаще мелкие (до 3 мм) и располагаются изолированно, воспалительная реакция может отсутствовать. Они встречаются преимущественно в межпальцевых промежутках кистей, иногда на запястьях и стопах.
Высыпания в виде расчёсов и геморрагических корочек появляются вторично при расчёсывании кожи. В случае повреждения кожи расчёсами может присоединиться микрофлора, вызывающая нагноение, тогда появляются пустулы, гнойнички, серозно-гнойные корки.
Локализуются высыпания в основном на туловище и конечностях, редко на лице и межлопаточной области. Чаще всего они обнаруживаются на кистях, иногда на запястьях, стопах, мошонке, половом члене у мужчин и в области ареолы сосков у женщин. Расчёсы, гнойнички и кровянистые корочки обычно возникают в зоне локтей, межъягодичной складки и крестца.[1][2][6]
К диагностическим признакам чесотки относятся:
- симптом Горчакова — геморрагические корочки в области локтей и их окружности;
- симптом Арди — пустулы и гнойные корочки на локтях и в их окружности;
- симптом Сезари — чесоточный ход, представленный лёгким возвышением в виде полоски, которое можно обнаружить при пальпации;
- симптом Михаэлиса — геморрагические корочки и импетигинозные высыпания в межягодичной складке с переходом на крестец.
Патогенез чесотки
Жизненный цикл чесоточного зудня можно разделить на две стадии — накожную (непродолжительную) и внутрикожную (длительную).
Мужская и женская особь чесоточного клеща спариваются на поверхности кожи, после чего самец погибает, а самка прогрызает эпидермис и проделывает чесоточный ход. На его создание у женской особи уходит от 15 минут до одного часа.
В чесоточном ходе самка чесоточного клеща откладывает яйца — примерно 1-2 яйца за сутки и около 40-50 яиц за весь период своего существования (причём самое плодовитое время — осенне-зимний период). Через две недели из них появляются молодые особи, которые прогрызают новые ходы. В вечернее и ночное время они выходят на поверхность, и процесс размножения продолжается вновь.
Молодые особи чесоточного клеща проникают в определённые участки кожи. В основном они размещаются в зоне кистей, запястий, стоп и мужских половых органов. Причём, кисти являются зеркалом заболевания, так как они — излюбленное место расположения женских особей чесоточного зудня. Именно в чесоточных ходах на кистях они откладывают основную часть личинок, которые в дальнейшем разносятся руками на другие участки кожного покрова.[1][2][6]
Классификация и стадии развития чесотки
Общепринятой классификации заболевания не существует, но по клинической картине выделяют следующие разновидности чесотки:
- Типичная чесотка — самая распространённая чесотка, присутствуют все перечисленные выше клинические симптомы.
- Чесотка «чистоплотных» или «инкогнито» — возникает у людей, которые часто принимают водные процедуры в вечернее и ночное время. Для неё характерны минимальные клинические проявления, единичные папулы и везикулы, отсутствие расчёсов и кровянистых корочек.
- Норвежская чесотка — редко встречающаяся форма, чаще возникает у ослабленных пациентов с иммуннодефицитными состояниями, при длительном приёме гормональных и цитостатических средств, а также у людей с нарушением периферической чувствительности, болезнью Дауна, сенильной деменцией или СПИДом. На фоне красной кожи присутствуют массивные серо-жёлтые или буро-чёрные корочки (иногда до 3 см толщиной), ограничивающие движение. Между слоями корочек и под ними находится множество клещей. Нередко у пациентов с норвежской чесоткой наблюдается поражение ногтей, увеличение лимфоузлов, выпадение волос, повышение температуры. Такие люди неприятно пахнут и в эипдемическом отношении очень заразны.
- Чесотка без ходов — заражение личинками чесоточного клеща. Заболевание выявляется чаще при осмотре контактных лиц в эпидемическом очаге. В первоначальном виде существует не более двух недель. В клинической картине наблюдаются только воспалительные пузырьки и единичные папулы.
- Скабиозная лимфоплазия (узелковая чесотка) — зуд в области локтей, ягодиц, живота, молочных желёз и мужских половых органов. Также в этих зонах возникают узелки и бугорки (папулы).
- Скабиозная эритродермия — тип заболевания, возникающий у длительно болеющих чесоткой (2-3 месяца), которые применяли корткостероидные мази, противозудные и успокаивающие препараты. Зуд слабовыражен, но распространён. Основной симптом этой формы — эритродермия. На фоне красной кожи выявляются множественные небольшие чесоточные ходы длинной до 2-3 мм. Они возникают даже в нетипичных местах (на лице, в межлопаточной части и на голове). В зонах, которые подвержены давлению (область локтей и ягодиц), происходит гиперкератоз — утолщение наружного слоя кожи.[3][4][5][6]
- Псевдосаркоптоз — заражение чесоткой, которой страдают животные. От человека к человеку не передаётся. Чесоточных ходов нет, но есть уртикарные элементы (волдыри), геморрагические корочки и расчёсы. Инкубационный период составляет несколько часов.[1][2]
Осложнения чесотки
Осложнения маскируют истинную картину чесотки, поэтому нередко приводят к лечебно-диагностическим ошибкам. Они возникают в запущенных случаях, при несвоевременной или неправильной диагностике заболевания, а также у людей с ослабленным иммунитетом.
Частыми осложнениями чесотки являются вторичная пиодермия (гнойные поражения кожи) и дерматит. К редким осложнениям относятся микробная экзема и крапивница.
Среди вторичных гнойных болезней кожи преимущественно встречается стафилококковое импетиго, остиофолликулиты и глубокие фолликулиты, реже появляются фурункулы и вульгарные эктимы. Такие пациенты вначале могут обратиться не к дерматологу, а к хирургу. Импетиго зачастую образуется на кистях, запястьях и стопах, остиофолликулиты — на переднебоковой поверхности туловища, ягодицах и бёдрах. При распростанённых пиодермиях могут увеличиваться регионарные лимфоузлы, страдать общее самочувствие. Нередко повышение температуры и болезненность в очагах пиодермии.[1][2][3]
В случае осложнения аллергическим дерматитом к чесоточным симптомам присоединяются покраснение кожи и зуд других участков кожного покрова, где клеща может и не быть.[1][3]
При микробной экземе образуются мокнущие элементы, эрозии, пузыри и гнойники. Они локализуется чаще всего в местах скабиозной лимфоплазии кожи (преимущественно в области ягодиц) на фоне плотных, длительно непроходящих узлов бордового или синюшного цвета.[1][2][6]
Диагностика чесотки
Заподозрить чесотку в домашних условиях можно при появлении сильного зуда, чаще возникающего в вечернее и ночное время. Затем на коже появляются высыпания, мелкие расчёсы и кровянистые корочки.
Лабораторная диагностика
Диагноз чесотки считается подтверждённым в случае обнаружения чесоточного клеща одним из применяемых методов диагностики:
- прокрашивание чесоточных ходов анилиновыми красителями или 3-5% раствором йода;[1][6]
- масляная витопрессия — после нанесения масла на предполагаемый чесоточный ход и надавливании на него предметным стеклом визуализируются поверхностные кожные включения;
- извлечение клеща при помощи иглы и его микроскопия — слепой конец хода (буроватое точечное включение) вскрывают иглой, присосками самка прикрепляется к игле, затем её извлекают и погружают в каплю воды или 40% молочную кислоту, находящуюся на предметном стекле, после чего проводят микроскопию;[1][6]
- соскоб — через пять минут после нанесения 40% молочной кислоты на предполагаемый чесоточный ход разрыхлённый эпидермис соскабливают и осматривают с помощью микроскопии. Результат считается положительным при обнаружении в исследуемом препарате самки, самца, личинки, нимфы, яиц, опустевших яйцевых оболочек или линочных шкурок;[1][6]
- дерматоскопия — осмотр кожи с увеличением её до 20 крат и более. При типичной чесотке дерматоскопия положительна в 100% случаев.[1][3][6]
Чесотку необходимо дифференцировать с псевдосаркоптозом, крапивницей, аллергическим дерматитом, педикулёзом, почесухой и клещевым дерматитом.[1][2]
Лечение чесотки
Лечение при чесотке подразделяется на:
- специфическое — проводят пациентам, у которых диагноз подтверждён клиническими и лабораторными исследованиями;
- профилактическое — показано людям, которые были в тесном телесном, бытовом и половом контакте с человеком, страдающим чесоткой;
- пробное — проводится в случаях, когда клинические симптомы чесотки не подтверждены обнаружением чесоточного клеща.[4][6]
Противочесоточные препараты
Для уничтожения клещей применяют:
- Бензилбензоат (эмульсия и мазь) 20% для взрослых и 10% для детей от трёх до семи лет. Мазь наносится в первый и четвёртый день, смывается через 12 часов после нанесения. Смена белья на происходит на пятый день лечения.
- Спрегаль (аэрозоль) наносится однократно, при осложнённой чесотке орошение повторяют на третий−пятый день. Препарат можно применять детям до трёх лет, беременным и больным чесоткой с сопутствующими кожными заболеваниями (например, атопический дерматит).
- Серная мазь 33% — показано ежедневное втирание 1 раз на ночь в течение 5-7 дней. Противопоказана детям до трёх лет и беременным.
- Перметрин 5% (мазь) наносится 1 раз на ночь в течение трёх дней .Не рекомендуется детям до года, лицам с почечной и печёночной недостаточностью, а также в период кормления грудью.
- Кротамитон 10% (мазь) наносится 1 раз в день.
Независимо от выбранного препарата, должны соблюдаться основные принципы лечения:
- все средства желательно наносить в вечернее время после мытья кожи;
- препарат наносится голыми руками, тщательно втирается в ладони и подошвы;
- постельное и нательное белье необходимо сменить перед первым нанесением мази и после завершения курса лечения;
- обязательно одновременное лечение всех лиц в очаге заражения для предупреждения повторного заражения.[4][5][6]
Снижение зуда
Интенсивный зуд при чесотке можно уменьшить с помощью антигистаминных препаратов. Лекарства назначает врач, применяются они коротким курсом. Предварительно доктор должен убедиться, что зуд не связан с рецидивом чесотки или её осложнениями: аллергическим дерматитом или микробной экземой.
Кроме антигистаминных препаратов, для снижения зуда местно могут использоваться топические кортикостероиды. Эти препараты также назначаются коротким курсом и наносятся на отдельные участки тела. Особенно внимательными и осторожными следует быть при нанесении этих средств на складки и область гениталий.
Если зуд сохраняется более недели, несмотря на применение антигистаминных препаратов и топических глюкокортикостероидов, то необходимо повторно обработать кожу одним из препаратов-скабицидов. Обработку проводят после тщательного мытья пациента с мылом и мочалкой.
Если врач связывает возникновение зуда с сухостью кожи, в комплекс терапии включаются эмолиенты — вещества, смягчающие и увлажняющие кожу.
Народные методы лечения
Лечение чесотки средствами альтернативной медицины зачастую бесполезно, а иногда может быть и опасно. Без своевременной адекватной терапии чесотка может привести к вторичной пиодермии (гнойным поражениям кожи), дерматиту, микробной экземе и крапивнице.
Прогноз. Профилактика
При правильном и своевременном лечении чесотки прогноз благоприятный.
Профилактика включает в себя противоэпидемические и санитарно-гигиенические мероприятия при выявлении больных чесоткой. Также необходимо проводить профилактические осмотры взрослого и детского населения.
Во избежание распространения заболевания необходимо:
- регистрировать, лечить и проводить диспансерное наблюдение всех людей, заболевших чесоткой;
- проводить осмотр всех бытовых и половых контактов;
- выявлять и ликвидировать очаги чесотки, проводить дезинсекцию в очагах — обеззараживать постельные и нательные принадлежности путём стирки при 70-90°C с последующим проглаживанием утюгом;
- проводить осмотр на чесотку всех заражённых людей, обратившихся за помощью в поликлиники, амбулатории и медсанчасти любого профиля;
- осуществлять профилактические осмотры детей в детских учреждениях, отстранять заражённых от посещения детских коллективов на период проведения полноценного лечения, осматривать детей, отправляющихся в детские оздоровительные учреждения;
- проводить ежемесячные осмотры людей, находящихся в стационарах и домах престарелых, инвалидов, а также людей без определенного места жительства;
- проводить дезинфекцию жилья и предметов обихода в случае массовых вспышек чесотки в организованных коллективах и при наличии нескольких заражённых в очагах;
- в больших коллективах (армейские казармы, тюрьмы, общежития) при неблагоприятной эпидемической обстановке проводить профилактическую обработку скабицидами всех вновь прибывших в карантинную зону.[3][5][6]
За дополнение статьи благодарим Татьяну Репину — к. м. н., дерматолога, научного редактора портала «ПроБолезни».
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei, сопровождающееся зудом, усиливающимся в вечернее и ночное время, и папулезно-везикулезными высыпаниями.
В настоящее время чесотка остается одним из самых распространенных паразитарных дерматозов и в нашей стране.
Увеличение числа больных чесоткой обычно сопровождает войны, стихийные бедствия, социальные потрясения, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий.
Как говорилось выше, возбудителем чесотки является чесоточный клещ — Sarcoptes scabiei. Этот вид относится к семейству Sarcoptidae, группе Acaridiae, подотряду Sarcoptiphormes, отряду акариформных клещей Acariphormes. Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам 7 отрядов млекопитающих.
Морфологический облик чесоточных клещей семейства Sarcoptidae чрезвычайно своеобразен и обусловлен глубокими приспособлениями к внутрикожному паразитизму. Cтроение чесоточного зудня, как и большинства клещей, характеризуется строгим постоянством микроструктур наружного скелета, что связано с их микроскопическими размерами.
Самка чесоточного клеща внешне напоминает черепаху. Ее размер 0,25–0,35 мм. Приспособления к внутрикожному паразитизму представлены множественными щетинками, треугольными выростами кутикулы на спинной поверхности, шипами на всех лапках, служащими упорами при прогрызании хода, хелицерами грызущего типа, длинными упругими щетинками на лапках задних пар ног, для выдерживания направления хода только вперед. Приспособления для эктопаразитизма — липкие пневматические присоски на передних ногах, восковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецепторную сферу и позволяющие ориентироваться на ощупь без глаз. Скорость движения самки в ходе составляет 0,5–2,5 мм/сут, а на поверхности кожи 2–3 см/мин. Для чесоточных клещей характерен половой диморфизм. Основная функция самцов — оплодотворение. Они значительно меньше по размеру — 0,15–0,2 мм, имеют плотные щетинки на теле для защиты от механического воздействия и присоски также на IV паре ног для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1.
Жизненный цикл чесоточного клеща отчетливо делится на две части: кратковременную накожную и длительную внутрикожную. Внутрикожная представлена двумя топически разобщенными периодами: репродуктивными и метаморфическим. Репродуктивный осуществляется самкой в прогрызаемом ею чесоточном ходе, где она откладывает яйца. Вылупляющиеся личинки выходят из ходов на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадию прото- и телеонимфы образуются новые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит их спаривание. Дочерние самки мигрируют на кисти, запястья, стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в других участках кожного покрова (ягодицы, аксиллярные области, живот и др.) за счет механического прижатия. Клинически это соответствует скабиозной лимфоплазии кожи. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При комнатной температуре и относительной влажности не менее 60% самок сохраняют подвижность 1–6 суток. Даже при 100% влажности самки в среднем выдерживают до 3 суток, личинки — до 2 суток.
Для чесоточных клещей характерен строгий суточный ритм активности. Днем самка находится в состоянии покоя. Вечером и в первую половину ночи она прогрызает одно или два яйцевых колена под углом к основному направлению хода, в каждом из которых откладывает по яйцу. Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем — останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, и при клиническом осмотре больного он единовременно состоит из 4–7 суточных элементов и имеет постоянную длину 5–7 мм. В течение жизни самка проходит в эпидермисе 3–6 см, выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Клиническая картина
Клиника чесотки обусловлена особенностями возбудителя и реакцией организма хозяина на его внедрение.
Инкубационный период при чесотке имеет разную продолжительность и зависит от того, попала на кожу взрослая самка или личинка. В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до 6 недель при первичной инфекции и могут быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Также показано, что реинфекция в то же время может происходить более трудно у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным [7, 9].
Типичная форма чесотки характеризуются наличием кожного зуда, проявляющегося в наибольшей степени вечером и во время сна. Однако зуд может быть и постоянным. Он может локализоваться на отдельных участках кожи или распространяться по всему телу, за исключением кожи лица и волосистой части головы. Чрезвычайно важным признаком является наличие зуда у членов семьи или коллектива.
При обследовании выявляются специфические высыпания. Основными клиническими симптомами чесотки являются чесоточные ходы, полиморфные высыпания вне ходов, характерные места высыпаний, а также симптомы, названные в честь авторов Арди (наличие пустул и гнойных корочек на логтях и в их окружности), Горчакова (наличие там же кровянистых корочек), Михаэлиса (наличие кровянистых корочек и импетигинозных высыпаний в межъягодичной складке с переходом на крестец), Сезари (обнаружение чесоточных ходов в виде легкого возвышения при пальпации).
Характерными местами локализации высыпаний является преимущественно сгибательная поверхность суставов (лучезапястных и локтевых), а также переднебоковая поверхность живота, поясницы, ягодицы, область гениталий, при этом они отсутствуют на верхней половине спины. Чесоточные ходы и высыпания хорошо выражены в межпальцевых и подкрыльцовых складках, на околососковых кружках груди женщин, в области пупка. Высыпания представлены парными папулами и везикулами, чесоточными ходами, экзематозными псевдовезикулами (жемчужные везикулы) на коже боковых поверхностей пальцев и ладонях; скабиозными язвами, с корочками на поверхности; а также скабиозными узелками.
Атипичные формы чесотки, нередко встречающиеся в последние годы, нам кажется целесообразным классифицировать и представить следующим образом:
- чесотка без поражения кожного покрова;
- уртикарная чесотка;
- чесотка на фоне кортикостероидной терапии;
- узелковая (с постскабиозными узелками) чесотка;
- экзематизированная чесотка;
- чесотка, осложненная пиодермией;
- норвежская чесотка;
- грудничковая и детская чесотка.
Первые две формы обусловлены преимущественно аллергическими реакциями.
Чесотка без поражения кожного покрова может представлять собой начинающие формы заболевания у людей, соблюдающих нормы гигиены тела, но чаще проявляется как аллергическая реакция на антигены клеща в период заболевания или после его лечения. Эта форма заболевания чаще выявляется при активном осмотре лиц, бывших в контакте с больным чесоткой.
Уртикарная чесотка представлена мелкими волдырями, обусловленными сенсибилизацией как к клещам, так и к продуктам их жизнедеятельности. Они возникают чаще на передней поверхности туловища, бедрах, ягодицах и предплечьях.
Чесотка на фоне местной кортикостероидной терапии, называемая также скрытой чесоткой, в результате подавления иммунных реакций кожи ведет к потере специфических симптомов чесотки. Заболевание приобретает папулосквамозный, папуловезикулезный, а иногда даже гиперкератотический характер высыпаний.
Узелковая чесотка (скабиозная лимфоплазия) характеризуется появлением зудящих узелков красного, розового или коричневого цвета. На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: половой член, мошонка, подкрыльцовые и межъягодичная складки, околососковые кружки. Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки [2, 4].
Экзематизированная чесотка возникает, как правило, у людей с аллергической предрасположенностью. На местах расчесов могут появляться очаги лихенификации. Однако на первый план обычно выступают экзематозные поражения и диагноз чесотки не всегда может быть заподозрен. Высыпания проявляются на кистях, в подмышечных впадинах, голенях, кистях. В запущенных случаях высыпания могут приобретать диссеминированный характер, вплоть до развития эритродермии.
У лиц со сниженной сопротивляемостью организма к экзематизированным поражениям на местах расчесов может присоединяться вторичная бактериальная инфекция в виде импетиго или эктим, могут возникать стафилококковые фолликулиты, фурункулы и абсцессы.
Норвежская чесотка (крустозная, корковая) в начальных стадиях представлена как обычная чесотка или маскируется под атопический дерматит, псориаз, себорейный дерматит. Характерны ороговение, образование чешуек или толстых корок. При выраженном иммунодефиците процесс может носить генерализованный характер, при неврологических заболеваниях — проявляться ограниченной областью нарушения чувствительности.
Грудничковая и детская чесотка характеризуется высыпаниями, напоминающими крапивницу или детскую почесуху в виде большого количества расчесанных и покрытых корочкой волдырей с преимущественной локализацией в промежности на мошонке, в подкрыльцовых складках. Характерные чесоточные ходы можно обнаружить на подошвах.
Диагностика
Диагностика чесотки, помимо клинических данных, основывается на микроскопическом подтверждении диагноза. Однако эта процедура требует значительного навыка, опытного микробиолога и при некоторых клинических формах невыполнима. Минимальные клинические проявления чесотки также затрудняют получение достаточного биологического материала для исследования. Методика имеет преимущества в специализированных учреждениях. Существует несколько методик лабораторной диагностики чесотки: извлечение клеща иглой, метод тонких срезов, соскобы, щелочное препарирование кожи.
Лечение
Для лечения чесотки ранее предлагались различные препараты серы, бензилбензоата, перуанский бальзам и др. В последние годы стали применяться новые средства, такие как Спрегаль, кротамитон, линдан, малатион, перметрин, Приодерм, Тетмосол, тиобендазол, назначаемые в виде мазей, кремов, растворов, шампуней, эмульсий и аэрозолей. Основными требованиями, предъявляемыми к противочесоточным средствам, являются быстрота и надежность терапевтического эффекта, отсутствие раздражающего действия на кожу и противопоказаний к назначению, простота приготовления и применения, стабильность в процессе длительного хранения, доступность для массового использования, гигиеничность и невысокая стоимость [8, 9]. Кроме того, различные формы чесотки, такие как постскабиозная, экзематизированная или уртикарная, требуют присоединения патогенетической терапии.
Общие принципы: втирание в кожу противочесоточных препаратов, особенно тщательно в места излюбленной локализации клеща. После каждого вынужденного мытья рук необходимо вновь обработать их противочесоточным средством. При наличии осложнений (в первую очередь гнойничковых поражений кожи) производят не втирание, а смазывание. Перед началом обработки целесообразно принять горячий душ или ванну, пользуясь мочалкой и мылом для механического удаления клещей с поверхности кожи, а также для разрыхления поверхностного слоя эпидермиса, что упрощает проникновение антискабиозных препаратов. При наличии явлений вторичной пиодермии водные процедуры противопоказаны. Независимо от способа терапии противочесоточным препаратом обрабатывается весь кожный покров. Следует избегать попадания препарата в глаза и на слизистые оболочки. Дозировка акарицидного средства должна быть не слишком большой, одновременно не следует применять другие кожные препараты. Пациенту следует давать четкие и ясные рекомендации.
Средства, применяемые для лечения чесотки:
1. Препараты, содержащие серу
Давно применяются для лечения чесотки. Примерами подобных средств могут служить: 10–33% серная мазь, 10% серный вазелин, способ Демьяновича, мазь Вилькинсона, 5–10% полисульфидный линимент, Сульфодекортем, мазь Хельмерика, паста Милиана.
В настоящее время применение подобных препаратов ограничено, так как лечебный эффект некоторых из них поставлен под сомнение. Кроме того, они обладают рядом нежелательных свойств: лекарства имеют неприятный запах, пачкают одежду и белье, оказывают неблагоприятное воздействие на кожные покровы (дерматит, экзематизация).
Серная мазь — для лечения взрослых применяют 33% концентрацию, для лечения детей 10–15%. Мазь втирают ежедневно, лучше на ночь, в течение 5–7 дней на весь кожный покров. На 6-й или 8-й день больной моется, меняет нательное и постельное белье.
Сульфодекортем — препарат, содержащий 10% серу осажденную и гидрокортизона ацетат. Применяется после мытья в течение 5–7 дней. Повторное мытье и смена белья производятся после окончания курса лечения.
Метод Демьяновича широко применялся в нашей стране. Он основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии тиосульфата натрия и соляной кислоты.
Последовательно втирают в кожу туловища и конечностей 60% раствор тиосульфата натрия (раствор № 1) и 6% раствор концентрированной хлористоводородной кислоты (раствор № 2), для детей концентрация составляет 40% (№ 1) и 4% (№ 2). Применяют растворы в течение 3 дней. Раствор № 1 перед употреблением слегка подогревают и втирают руками в кожу в определенной последовательности: начиная с одновременного втирания препарата в кожу обеих кистей, затем конечностей, потом кожу туловища (грудь, живот, спина, ягодичная область, половые органы) и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Втирание в каждую область длится 2 минуты, вся процедура должна занимать не менее 10 минут. Второе втирание производится тем же раствором аналогично первому. После 10-минутного перерыва преступают к втиранию раствора № 2 в той же последовательности, по 1 минуте на каждую область по 3–4 раза с 5-минутными перерывами для обсыхания. По окончании втирания и после обсыхания кожи больной надевает чистое белье и не моется в течение 3 дней, но в кисти рук повторно втирает после каждого мытья. Через 3 дня больной моется и вновь меняет белье.
Раствор № 1
Rp.: Natrii thiosulfatis 120,0
Aq. Destil. 80,0
М.D.S. втереть в кожу
Раствор № 2
Rp.: Ac.hidrochlorici puri 12,0
Aq. Destil. 200,0
M.D.S. втереть в кожу
На сегодняшний день использование этого препарата ограничено из-за все сокращающегося числа аптек, в которых есть производственные отделы. Кроме того, этот способ весьма трудоемок и сопровождается выделением неприятного запаха серы и сернистого ангидрида.
2. Перуанский бальзам
Этот бальзам изготавливается из экстракта одного из растений семейства бобовых (Miroxylon Periferum). Одним из действующих начал является циннамеин, содержащий бензилбензоат, который, видимо, и придает антипаразитарное действие препарату. К побочным действиям относят местные аллергические реакции, экзему. При нанесении препарата на большую площадь поверхности тела возможны резорбтивные эффекты с явлениями почечной интоксикации.
3. Препараты бензилбензоата
Бензилбензоат. Применяется в виде 20% водно-мыльной суспензии, детям до 3 лет назначают 10% суспензию. Суспензию втирают в кожу всего тела, кроме головы, а детям до 3 лет и в кожу лица. Втирание производят в определенной последовательности (см. метод Демьяновича). На курс требуется две обработки с интервалом в 3 дня для воздействия на подвижные формы клеща и личинки. Смену белья производят дважды после каждой обработки. Затраты препарата составляют 100 мл на обработку и 200 мл на курс. Лечение бензилбензоатом противопоказано беременным и в период лактации. Наибольшую эффективность имеет свежеприготовленный препарат. При хранении бензилбензоат теряет эффективность, этим объясняются неудачи при его использовании.
Возможно также применение бензилбензоата в виде 10–20% мази. При этом расход препарата составляет 30–40 г на одно втирание и 60–80 г на курс.
Аскабиол — препарат, содержащий равное количество бензилбензоата, твердого мыла и этилового спирта.
Бензосептол — препарат, содержащий равное количество бензилбензоата, мягкого мыла и изопропилового спирта.
Новоскабиол — препарат, содержащий бензилбензоат — 30,0, метилэстер — 1,0, парафиновое масло — 69,0.
Нбин — препарат, содержащий бензилбензоат — 68 частей, твин-80–14 частей, анестезин — 12 частей, ДДТ (инсектицид — трихлорметилди (п-хлорфенил)метан)) — 6 частей.
4. Линдан или гаммабензолгексахлоран
Этот хлорорганический инсектицид применяется в виде 1% лосьона, который наносят однократно на всю поверхность тела и оставляют на 6 ч, затем смывают. В условиях жаркого климата возможно использование линдана в форме порошка. Препарат также можно использовать в виде крема, шампуня и мази. Препарат не используется в период беременности и лактации, в младенческом возрасте, а также у больных с экземой и атопическим дерматитом, так как может вызывать экзацербацию (лат. exacerbo — раздражать, отягощать) процесса.
5. Кротамитон (Юракс)
Применяется в виде 10% крема, лосьона или мази. Действующее вещество кротамитон помимо акарицидного действия обладает способностью ослаблять зуд, что очень важно для больных чесоткой. Применяют препарат после мытья 2 раза в день с суточным интервалом или четырехкратно через 12 часов в течение 2 суток. Препарат интересен тем, что не вызывает побочных явлений, может использоваться для лечения детей, беременных и больных с аллергодерматозами. В то же время его эффективность не является абсолютной.
6. Препараты перметрина
Механизм действия основан на нарушении проницаемости для катионов мембран нервных клеток насекомых, что оказывает акарицидное действие. Действует на взрослые особи личинки и яйца.
Медифокс представляет собой 5% концентрат синтетического пиретройда перметрина в спирте и касторовом масле. Выпускается в ампулах по 2 мл, стеклянных флаконах по 24 мл, полимерных емкостях от 0,1 до 5,0 л. Применяется наружно в виде свежеприготовленной 0,4% эмульсии. Для этого 8 мл 5% раствора фабричной фасовки следует добавить к 100 мл воды. Втирание производится один раз в день на ночь в течение 3 дней. Срок годности рабочей эмульсии 8 ч.
Ниттифор — раствор для наружного применения во флаконе вместимостью 60 мл, содержит перметрин и цитилперидиния бромид.
Втирание препарата проводится 1 раз в день на ночь в течение 3 дней. На четвертый день остатки препарата смывают холодной водой и производят смену постельного и нательного белья.
7. Группа пиретрина
Аэрозоль Спрегаль (эсдепаллетрин) — синтетический пиретрин (нейротоксин для мелких членистоногих паразитов), усиленный пиперонила бутоксидом (ингибитор ферментов, способствующий удалению пиретрина у паразита), используется в качестве действующего начала аэрозольного противочесоточного средства Спрегаль. Специально разработанный для него эксципиент (вспомогательное вещество) позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы с последующим уничтожением самки клеща и ее яиц.
Тем не менее, при применении Спрегаля иногда требуется некоторая осторожность, например, при наличии большого количества экскориаций, т. к. в данном случае возможно некоторое усиление кожного зуда и появление дерматита у больных, имеющих индивидуальную непереносимость одного из компонентов.
Вопрос о выборе препарата для лечения чесотки является основным для практикующего специалиста.
Выбор метода терапевтического воздействия при атипичных формах чесотки основывается на современных знаниях ее иммунопатогенеза. Присоединение к базисной этиотропной терапии дифференцированной патогенетической терапии повышает эффективность лечения этих торпидных к лечению форм чесотки.
В качестве особой проблемы терапии чесотки можно выделить сильный зуд, не исчезающий после лечения. Причины такого явления могут быть разнообразными:
- аллергия к примененному лечебному препарату, особенно у мнительных больных, которые используют его слишком часто;
- состояние физиологической гиперчувствительности, которая проявляется в том, что в течение 8–10 дней после обработки сильный зуд не исчезает;
- неправильно поставленный диагноз;
- неправильное лечение или вторичная инвазия;
- проблемы психиатрического порядка: акарофобия (боязнь чесотки) или мания паразитоза.
Таким образом, неисчезающий зуд может быть обусловлен различными причинами и нуждается в врачебном контроле, пациент не должен заниматься самолечением.
Профилактика чесотки
Важнейшим звеном в профилактике чесотки является ранняя диагностика и активное выявление больных. Они осуществляются при профилактических осмотрах декретированных групп пациентов. Очень важно установление очагов чесотки и работа по их ликвидации. Выявление и одновременное лечение всех контактных лиц. Своевременная и тщательная дезинфекция одежды, нательного и постельного белья. Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 месяцев. Белье кипятят, платья и другую одежду (при невозможности обработки в дезкамере) тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня. Проводит влажную уборку 5% раствором хлорамина. Этим же раствором обрабатывают мягкую мебель. С целью дезинфекции эпидемиологического очага рекомендовано аэрозольное средство А-ПАР, позволяющее проводить качественную дезинфекцию в домашних условиях.
А-ПАР представляет собой противочесоточный препарат, эксципиент которого, безопасный для человека, позволяет дезинфицировать одежду и постельные принадлежности, не оставляя пятен на одежде и, кроме того, предназначен для обработки мебели, твердых поверхностей, дверных ручек, детских игрушек, обуви.
Заключительная дезинфекция проводится после окончания лечения, в детских коллективах дважды: после выявления больного в группе и по окончании лечения. В крупных, длительно существующих, интенсивно действующих коллективах целесообразно проводить заключительную обработку помещений с применением препаратов Медифокс (0,2% водная эмульсия), Медифокс-супер (0,2% водная эмульсия), Цифокс (0,5% водная эмульсия).
Литература
- Гебра Ф. Руководство к изучению болезней кожи: пер. с нем. Под ред. А. А. Полотебного. СПб: О. И. Бакст, 1876. Т. 1.
- Дарье Ж. Основы дерматологии: пер. с франц. Под ред. А. А. Сахновской. М.–Л.: Гос. изд-во, 1930.
- Демьянович М. П. Чесотка. М.: Медгиз, 1947.
- Короткий Н. Г. Современная наружная терапия дерматозов. Тверь: Губернская медицина, 2001.
- Савчак В., Галникіна С. Практична дерматологія. К.: Укрмедкнига, 1998. С. 14–22.
- Самцов А. В. Заразные дерматозы и венерические болезни (современные методы лечения). СПб: Специальная литература, 1997. С. 30–33.
- Сергеев Ю. В. Современные клинико-иммунологические особенности чесотки и новые подходы к ее диагностике и терапии // Иммунопатология, аллергология, инфектология. 2000, № 4, с. 102–107.
- Соколова Т. В., Федоровская Р. Ф., Ланге А. Б. Чесотка. М.: Медицина, 1989.
- Соколова Т. В., Лопатина Ю. В. Паразитарные дерматозы: чесотка и клещевой дерматит. М.: Бином, 2003.
- Федоров С. М., Селисский Т. Д. Чесотка. В кн.: Кожные болезни. М.: Медицина, 1998. С. 164–172.
- Беляб П., Жан-Пастор М. Ж. Чесотка. SCAT. 1996, Marseille. Р. 22–26.
- Ackerman B. Histopathology of human scabies. Ed. Lippincott Compagny, 1997, Philadelphia. Р. 88–95.
- Saurat J. A. Risques systemiques des medicaments topiques chez l’enfant // Sem. Hop. Paris. 1982, 58, 26–27, 1643–1649.
- Shacter B. Tretment of scabies and pediculosis with linden preparation: an evalution // J. Am. Acad. Dermatol. 1981, 5, 517–527.
- Van Neste D. Immuno — allergological aspects of scabies: a comparative study of spontaneous blastogenesis in the dermal infiltrates of common and hyperkeratotic scabies? Allergic contact dermatitis and irritant dermatitis // Arh. Dermatol. Res. 1982, 274, 159–167.
И. В. Верхогляд, доктор медицинских наук, доцент
И. Я. Пинсон, доктор медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Контактная информация об авторах для переписки: derma2006@yandex.ru
Детский возраст до 12 лет в связи с недостаточностью клинических данных. Применение лекарственного средства при сердечной недостаточности возможно только после консультации с врачом. Прием препарата противопоказан при повышенной чувствительности к действующим веществам или к любому из вспомогательных компонентов.
Применение при беременности и в период лактации
В связи с отсутствием клинических данных применение при беременности и в период лактации не рекомендуется.
Способ применения и дозы
По 10-20 капель, растворив в 100 мл воды, 3 раза в день. Коррекцию дозы проводит врач. Продолжительность лечения определяется врачом. Применение у подростков с 12 до 18 лет возможно только после консультации с врачом.
При недостаточной эффективности препарата необходимо обратиться к врачу.
Гомеопатические препараты не должны применяться в течение длительного времени без консультации с врачом.
Побочное действие
Возможны аллергические реакции. При приеме гомеопатических лекарственных средств возможно временное обострение имеющихся симптомов (первичное ухудшение). В этом случае следует прервать прием препарата и сообщить об этом врачу.
В отдельных случаях могут наблюдаться временное покраснение кожи лица, тахикардия и увеличение частоты пульса, отек, а также головокружение и легкие болевые ощущения в области желудка. При обнаружении побочных эффектов, в том числе не описанных в инструкции, следует прекратить прием препарата и проконсультироваться с врачом.
Передозировка
Случаи передозировки до настоящего времени не зарегистрированы.
Взаимодействие с другими лекарственными средствами
Назначение комплексных гомеопатических препаратов не исключает использование других лекарственных средств, применяемых при данном заболевании.
В случае применения других лекарственных средств, рекомендуется проконсультироваться с врачом.
Данное лекарственное средство не заменяет препаратов, назначенных лечащим врачом.
Меры предосторожности
Если во время приема приема гомеопатического средства симптомы заболевания сохраняются или состояние ухудшается, необходимо обратиться к врачу.
Максимальная разовая доза препарата (20 капель) содержит около 0,24г абсолютного спирта этилового (этанола). Максимальная суточная доза препарата (60 капель) содержит около 0,72г этанола.
Следует соблюдать осторожность при использовании препарата у пациентов с заболеваниями печени, алкоголизмом, черепно-мозговой травмой, заболеваниями головного мозга.
Указание: при болях в области сердца, которые иррадиируют в руку, верхнюю часть живота, в область шеи и сопровождаются затрудненным дыханием, тревогой, тошнотой, рвотой, потливостью, и состояние не улучшается в течение получаса, необходимо вызвать неотложную помощь. Прием гомеопатического средства не заменяет прием других лекарственных средств, назначенных врачом.
Беречь от перегрева!
Флакон следует закрывать сразу после приема препарата.
Влияние на способность управлять автотранспортом и другими механизмами
Необходимо соблюдать меры предосторожности при приеме препарата, если работа связана с участием в дорожно-транспортном движении, с машинами или при работе без устойчивой опоры. В период лечения необходимо воздержаться от вождения автотранспорта и занятий потенциально опасными видами деятельности, требующими концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
По 30 мл во флаконы темного стекла гидролитического класса III со встроенной капельницей из полиэтилена и навинчивающейся крышкой с контролем первого вскрытия из полипропилена. Каждый флакон вместе с инструкцией по применению помещают в пачку картонную.
Срок годности
года.
Не применять по истечении срока годности, указанного на упаковке!
Условия хранения
В сухом, защищенном от света месте, при температуре от 15°С до 25°С.
Хранить в недоступном для детей месте!
Условия отпуска из аптек
Без рецепта.
Производитель
Биологише Хайльмиттель Хель ГмбХ
Доктор-Рекевег-штрассе 2-4,
Д-76532 Баден-Баден, Германия
Организация, уполномоченная на принятие претензий в Республике Беларусь
УП Белнико
220123 г. Минск
Ул. В. Хоружей 22 оф. 1405
Тел. +375 17 283 17 38
Сайт belnico.by