Линдан
Lindane
Фармакологическое действие
Линдан — противопаразитарный препарат для наружного применения, относится к пестицидам из группы хлорсодержащих углеводородов. Является нейротоксическим ядом для насекомых. Активен в отношении чесоточных клещей (Acarus scabies). Всасывается с поверхности кожи, депонируется в подкожно-жировой клетчатке, проникает через плаценту.
Показания
Чесотка, педикулёз.
Противопоказания
Беременность, лактация, повышенная чувствительность к линдану.
С осторожностью
Пожилой возраст, сниженный иммунитет, судорожные припадки в анамнезе (в том числе при эпилепсии), при тяжёлых сопутствующих заболеваниях, а также у больных с кожными заболеваниями и/или значительными нарушениями целостности кожных покровов.
Беременность и грудное вскармливание
Категория действия на плод по FDA — C.
Противопоказан во время беременности и лактации.
Способ применения и дозы
Индивидуальный, в зависимости от возраста.
Взаимодействие
Следует избегать одновременного применения линдана и мыла, ПАВ, а также мазей и кремов на жировой основе, так как они могут способствовать увеличению системной абсорбции линдана.
Меры предосторожности
Полагают, что при применении линдана в течение ограниченного времени не происходит значительной системной абсорбции линдана.
Следует избегать попадания линдана в глаза и на слизистые оболочки, внутрь.
При системной абсорбции линдана в высоких дозах возможны диарея, тошнота, рвота, тремор, усиление потоотделения, судороги, цианоз кожи, возбуждение, сонливость, головная боль, потеря сознания, паралич дыхания.
Классификация
-
АТХ
P03AB02
-
Фармакологическая группа
-
Коды МКБ 10
-
Категория при беременности по FDA
C
(риск не исключается)
Информация о действующем веществе Линдан предназначена для медицинских и фармацевтических специалистов, исключительно в справочных целях. Инструкция не предназначена для замены профессиональной медицинской консультации, диагностики или лечения. Содержащаяся здесь информация может меняться с течением времени. Наиболее точные сведения о применении препаратов, содержащих активное вещество Линдан, содержатся в инструкции производителя, прилагаемой к упаковке.
Современные подходы к лечению чесотки
Статьи
Опубликовано в журнале:
РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ »» ТОМ 11, № 17, 2003
К.м.н. B.C. Новоселов, Е.Е. Румянцева
ММА имени И.М. Сеченова
Чесотка является самым распространенным паразитарным заболеванием кожи. Однако в России высокие цифры официальной статистики по заболеваемости населения чесоткой не отражают реального состояния проблемы, поскольку при обращении больных к специалистам общелечебной сети, частнопрактикующим врачам, а также при самолечении, имеются случаи недоучета пациентов, страдающих этим недугом. Диагностические ошибки (как следствие недостаточного уровня лабораторной диагностики), нежелание в ряде случаев проводить противоэпидемические мероприятия в очагах чесотки, приводят к тому, что врачи прибегают к разного рода ухищрениям — ставят диагноз «аллергический дерматит», «крапивница», «укусы насекомых», а лечение проводят противочесоточными препаратами [1].
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиоз-ность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
Этиология
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом — по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
Чесоточный зудень относится к постоянным (облигат-ным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Эпидемиология
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С — практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2-3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностя ми. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Клиника
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
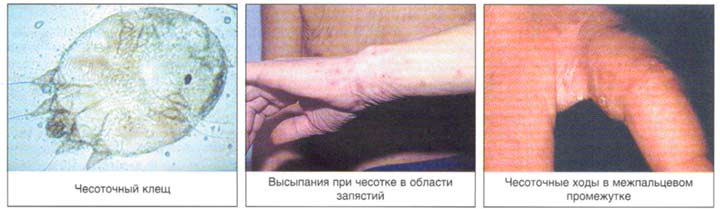
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
Следует отметить, что высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове «замаскированы» картиной острой мокнущей экземы, торпидной к терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, так как на коже спины, ягодиц и лица имеется большое количество расчесанных и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного [1]. У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностика
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания — возможно появление эрозий, гемморагических корок, экскориаций, эритема-тозно-инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигиноз-ные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфо-плазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
Таблица 1.
Критерии диагностики чесотки
|
Клинические критерии диагностики чесотки |
Эпидемиологические критерии диагностики чесотки |
| Зуд, усиливающийся в вечернее и ночное время | Наличие зудящего дерматоза у одного или нескольких членов семьи |
|
Наличие типичных чесоточных ходов и их реактивных вариантов, изолированных везикул, фолликулярных папул, зудящих лентикулярных папул |
Наличие зудящего дерматоза среди членов инвазионноконтактного коллектива (общежитие, детсий сад, интернат, детский дом, казарма и т.п.) |
|
Типичная локализация высыпаний: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы -на переднебоковой поверхности тела; невоспалительные везикулы — на кистях и стопах в непосредственной близости от ходов; лентикулярные папулы — половые органы мужчин. ягодицы, аксилярная область, молочные железы у женщин |
Возникновение заболевания после тесного телесного контакта в постели в вечернее и ночное время, в том числе полового |
|
Наличие характерных для чесотки симптомов: Арди, Горчакова, Базена, Михаэлиса, Сезари |
Последовательное появление новых больных в очаге |
|
Преобладание стафилококкового импетиго на кистях, запястьях, стопах: эктим -· на голенях и ягодицах; остиофолликулитов и фурункулов на гуловище и ягодицах. Отсутствие эффекта от лечения антигисгаминными. десенсибилизирующими средствами внутрь. противовоспалительными, в том числе кортикостероидными мазями, наружно |
Реализация непрямого пути заражения только при наличии нескольких больных в очаге или высоком паразитарном индексе у одного больного |
|
Лабораторные критерии: обнаружение возбудителя чесотки одним из доступных методов |
Лечебные критерии диагностики: исчезновение зуда после первой обработки и разрешение высыпаний к концу недели терапии exjuvantibus |
Лечение
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% — для взрослых, 10% -для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии — хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10-минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Таблица 2.
Эффективность основных противочесоточных средств
|
Препараты |
Эффективность. % |
|
Содержащие серу |
95 |
|
Бензипбензоат |
73-87 |
|
Линдан |
60-80* |
|
Кротамион |
72-91 |
|
Тиобендазол |
72-90 |
|
Эсдепаллетрин |
80-91 |
* — в зависимости от процентного содержания действующего начала
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Виль-кинсона, 20-30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератоли-тическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экземати-зации назначают антигистаминные препараты и корти-костероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0-20,0 г порошка втирают в кожу 2-3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1-2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12-24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластиче-ской анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой лин-дан-устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем ска-бицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89-98%. Препарат оставляют на 8-12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18-19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10-12 дней после первичной обработки. Эффективность данного средства составляет 80-91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8-10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок — обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermictilis. Механизм действия основан на усилении тормозных ГАМК-ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,0].
Успех лечения чесотки зависит не только от rpaмот-ного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин -пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается кати-онная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6-8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Литература
1. Иванов О.Л. Кожные и венерические болезни: Справочник,- М.: Медицина, 1997, с. 237-240.
2. Корсунская И.М., Тамразова 0.6. Современные подходы к печению чесотки. II Consilium meclicum. -2003. -т.5. -N 3. -с. 148-149.
3. Кубанова А.А., Соколова ТВ., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 — 483.
5. Скрипкин Ю.К., Федоров СМ., Селисский Г.Д. IIВестт., дерматол., 1997, с. 22 — 25.
6. Павлов С.Т. Кожные и венерические бопезни, справочник. Медицина, 1969, с. 142-153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпиде миологии, клинике, диагностике и лечении //Дисс. д-ра мед. наук в форме науч. до клада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, ле чении и профилактике (лекция). //Рос. журн. кожи, и вен. болезней, №1, 2001, с. 27-39.
10. Фицпатрик Т., Джонсон Р., Вулф М., Сюрмонд Д. Дерматология. Атлас-справоч ник. М.: Практика, 1999, с. 850-856.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Чесотка является высоко-контагиозным заболеванием кожных покровов, развитие которого вызывает паразитический клещ Sarcoptes scabiei. Раньше чесотку считали болезнью асоциальных лиц, однако увеличение миграции привела к тому, что данный паразитоз распространился по всем европейским странам, поражая население различных социальных слоев.
Причины чесотки

- крепком рукопожатии;
- совместном использовании одежды, бытовых и постельных принадлежностей;
- интимной близости.
Непрямым путем (пребывании в возможном эпидемиологическом очаге – через трубку телефона, лестничные перила и дверные ручки) заражение происходит реже.
Виды и симптомы чесотки
Инкубационный период продолжается около 10 дней. Пациенты отмечают появление:
- нестерпимого кожного зуда, который усиливается ночью;
- набухания и сморщивания кожных покровов – как при длительном контакте с водой;
- расчесов, покрытых точечной кровянистой коркой.
Течение заболевания зависит от активности паразита, степени чувствительности человеческого организма к его продуктам жизнедеятельности и соблюдения гигиенических требований. С учетом этих факторов, чесотку подразделяют на следующие формы:

2. Узловую – следствие негативной реакции иммунной системы на продукты жизнедеятельности чесоточного клеща в результате отсутствия эффективного лечения. На кожных покровах пациентов наблюдаются зудящие красновато-коричневые узелки и лентикулярные высыпания.
3. Корковую – встречается у лиц с ослабленной иммунореактивностью (при иммунодефиците, истощении, хроническом алкоголизме, длительном лечении цитостатическими и кортикостероидными препаратами). Отмечается появление:
- на ушных раковинах, волосистой части головы, кистях, межпальцевых складках, разгибательных поверхностях, ягодицах наслоенных друг на друга грязно-серых корок;
- на ладонях и подошвах чрезмерно утолщенного рогового слоя эпидермиса.
4. Стертую – протекает у лиц с нормальной реактивностью иммунной системы. Наблюдаются единичные высыпания на молочных железах и животе, которые практически не причиняют неприятных ощущений.
Диагностика
При отсутствии рационального лечения чесотка может осложниться пиодермией (гнойным поражением кожи), микробной экземой, рожистым воспалением, импетиго, различными дерматитами, пиогенной пневмонией, постстрептококковым гломерулонефритом, ревматизмом. Именно поэтому важно своевременно диагностировать это антропофильное заболевание! С этой целью врач-дерматовенеролог нашего медицинского центра, который занимается выявлением, лечением и профилактикой кожных заболеваний, использует результаты:

2. Визуального осмотра пациента.
3. Дерматоскопии, позволяющей многократно увеличить исследуемые участки кожных покровов с помощью специального прибора.
4. Лабораторных исследований:
- иммунологических реакций;
- микроскопии соскоба роговых чешуек элементов сыпи, необходимого для обнаружения в изучаемом препарате паразитических клещей.
Лечение чесотки
Чесотку ни в коем случае нельзя лечить самостоятельно!
Тактику лечебных мероприятий наш врач-дерматовенеролог определяет индивидуально – в зависимости от физического состояния пациента, его возраста и социального статуса. Для обработки кожных покровов назначается применение:
- эмульсии Бензил-бензоата;
- серной мази;
- лосьона Линдана;
- кремов Кротамитона, Перметрина, Ивермектина.

- Одновременной терапии подлежат все совместно проживающие лица.
- Обработка кожи проводится голыми руками с коротко остриженными ногтями.
- Все фармакологические средства наносятся вечером – в это время возрастает активность клеща.
- Ежедневно меняется нательное и постельное белье.
- Туалет кожных покровов выполняют перед началом терапии и после нее.
Спустя 2 недели врач проводит повторный осмотр, оценивания динамику заболевания. После визуального осмотра он знакомит пациента с итоговыми данными исследований, при необходимости корректирует лечение, дополняя его новыми средствами.
Основы лечения
Прежде чем приступить к терапии заболевания, требуется выяснить основные правила, назначаемые дерматологом или инфекционистом.
- Мытье тела. Его допустимо осуществлять только до начала терапии. Это связано с тем, что с поверхности эпидермиса могут устраниться лечебные препараты, вызвав лишь частичный эффект. Поэтому купаться можно только после завершения лечения и подтверждения отсутствия паразитов.
- Правила смены постельного белья. Его тоже меняют только непосредственно до начала лечения и после его завершения.
- Степень обработки кожи. Препараты наносят не только на участок поражения, но и на всю кожу тела. Это связано с тем, что паразиты могут распространиться в любой области, вызвав проявление симптомов только в одном участке. После завершения лечения паразиты вновь размножатся, вызвав рецидив патологии.
- Нанесение антискабиозных препаратов. Они обладают качественным эффектом, но низкой степенью токсичности. Поэтому их допустимо применять для взрослых и детей, не боясь за побочные реакции.
- Обработка окружающих предметов. Так как паразиты могут распространиться на предметы мебели, одежду, все они должны быть обработаны антисептическими растворами, ультрафиолетовым облучением.
Обо всех правилах терапии чесотки должен предупредить лечащий врач сразу после подтверждения диагноза. Если не придерживаться каждого из них, высок риск рецидива у данного пациента, а также распространение инфекции и на других людей.
Правила применения антискабиозных препаратов

- предварительное купание, тщательно моют все участки тела;
- обработка эмульсией верхних и нижних конечностей, туловища, головы (исключая волосистую часть);
- эмульсию не просто распределяют по телу, а тщательно втирают не менее 2-3 минут в каждой зоне;
- сразу же меняют постельное белье, проглаживая новый набор с двух сторон;
- в таком состоянии ходят и спят двое суток, затем перечисленный метод повторяют, чтобы уничтожить не только взрослых паразитов, но и те особи, которые вылупятся из яиц после этих двух дней.
Обычно двух курсов нанесения бензилбензоата достаточно, чтобы полностью уничтожить всех паразитов, не допустить рецидив. Но если негативная симптоматика повторяется, рекомендовано провести третий курс лечения.
Применение аэрозольных средств
При использовании аэрозолей можно быстро распределить действующее вещество лекарственного компонента по всем участкам тела без продолжительного втирания. Поэтому такая методика наиболее простая и быстрая в применении. Некоторые лекарственные средства в аэрозольной форме допустимо наносить даже на кожу детей. Важно соблюдать следующие правила, чтобы возник эффект:
- баллончик для распределения аэрозоля располагают на расстоянии 30 см от кожи;
- плотно разбрызгивают средство, чтобы на эпидермисе не осталось свободных участков от действующего вещества препарата;
- ожидают 10-12 часов, затем проводят санитарную обработку первичного очага инфекции и всего тела.
Обычно достаточно одной обработки препаратом, чтобы уничтожить очаг инфекции. Но если симптомы не проходят, повторно наносят аэрозоль на тело.
Крема с противопаразитарным эффектом
Среди всех кремов с противопаразитарным эффектом лучшим действием обладает Линдан. Это крем, который имеет следующие особенности:
- плотная консистенция, которая глубоко впитывается в эпидермис, полностью уничтожая очаг паразитарной инфекции;
- отсутствие запаха, цвета, благодаря чему средство не будет заметно при случайном попадании на одежду или белье.
В отличие от предыдущих методик, перед каждым применением препарата требуется тщательная очистка каждого участка кожи под душем. Эта методика подходит в случае, если пациент привык ежедневно принимать душ, поэтому бензилбензоат ему не подходит.
Линдан допустимо использовать в следующих формах:
- порошок для втирания;
- шампунь для обработки волосистой части кожи головы;
- гель, рекомендованный к применению беременным женщинам и детям, так как он более безопасный.
Перед применением средства рекомендовано прочитать инструкцию по применению, так как каждая форма выпуска отличается методом нанесения, продолжительностью сохранения на обрабатываемом участке.
Терапия корковой формы патологии

Лечение проводят по этапам.
- Удаление корок. Сначала их требуется размягчить, затем удалить. Предварительно принимают ванну, в которую добавляют соду и мыло. Затем применяют кераталитические мази, чтобы становилось легче устранять корочки. Их вычесывают или соскабливают.
- Нанесение противопаразитарного средства. Его применяют по перечисленной схеме, используя препараты с бензилбензоатом или Линдан. Метод применяют 2-3 раза.
- Лечение основной патологии. Обычно заражение паразитами и образование корок формируется вследствие продолжительного иммунодефицита и глюкокортикостероидной терапии, подавляющей защитные барьеры. Если не устранить первичное состояние, паразитарная инфекция возникнет повторно.
Повторное образование корок при успешно проведенном лечении должно отсутствовать. Если образуются небольшие участки, повторно обрабатывают корки и наносят противопаразитарный препарат на все тело.
Профилактика
Для предупреждения возникновения чесотки необходимо не пренебрегать правилами личной гигиены, своевременно ликвидировать эпид-очаги, укреплять иммунитет, рационально питаться.
В лечении чесотки и педикулеза следует быть предельно осторожными, выбирая лекарственное средство. Обязательно требуется получение предварительной консультационной помощи от врача, который подберет препарат в зависимости от индивидуальных особенностей организма, а также собранного анамнеза. Одним из эффективных средств по отзывам врачей от чесотки является Линдан.
Описание лекарства
Линдан относится к противопаразитарным лекарственным средствам местного применения, в основе которого пестицидная составляющая. На жизнедеятельность паразитов оказывает нейротоксическое воздействие.
Обратите внимание
Активные вещества всасываются в подкожную клетчатку, проникают в системный кровоток, в том числе через плацентарный барьер к плоду!
Лекарственное средство не имеет никаких посторонних запахов, полностью бесцветно. Чаще всего врачами для лечения назначается лосьон. Линдан выпускается в нескольких формах, самыми востребованными из которых является шампунь (применяется исключительно для лечения педикулеза) и лосьон (используется для лечения чесотки).
Интересно знать
Препарат обладает высокой степенью нейротоксичности. Его применение в странах Евросоюза запрещено. В РФ и других странах лекарственное средство назначается для борьбы с чесоткой и педикулезом только в крайних случаях, когда иной альтернативной терапии нет либо она оказалась неэффективной.
Препарат выпускается в нескольких объемах – 100 и 300 грамм. Допускается только наружное применение!
Хлорорганический пестицид Линдан часто можно встретить в составе многих противопаразитарных средств, применяемых для лечения чесотки и вшей.
Данный препарат относится к категории лекарственных средств второго ряда: т.е. врачи сразу стараются назначать для лечения более щадящие медикаменты и только в случае отсутствия эффекта – препараты второго ряда.
Действие Линдан начинается сразу же после нанесения на кожные покровы и всасывания – активные вещества, являясь нейротоксическим ядом, вызывают паралич у паразитов, что неминуемо приводит к их гибели. Метаболизм активного вещества происходит в печени, с выведением через каловые массы и мочу. Полураспадается вещество в течение 18-20 часов.
Показания к применению и инструкция
Крем и раствор Линдан назначается для проведения терапевтического лечения педикулеза и чесотки.
Обратите внимание
Препарат запрещено использовать в лечении чесотки и педикулеза детям, возраст которых не достиг трех лет и беременным женщинам независимо от срока!
Лекарственный препарат следует втереть в кожу всего тела. Исключение составляет зона лица. Процедура проводится в вечернее время. Смыть остатки средства можно только утром. После душа необходима полная смена нательного белья. Для достижения максимального эффекта от применения и полного излечения наносить состав следует три дня подряд, вечером.
Состав смывается через три часа после нанесения. Увеличение продолжительности лечения Линданом в связи с высокими свойствами нейротоксичности чревато развитием побочных эффектов.
Корректировки дозы, а также времени воздействия на кожу пациентам с печеночной/почечной недостаточностью проводить не требуется.
Если по истечению рекомендованного курса лечения симптоматика заболевания сохраняется и видимых улучшений не наступает, допускается повторение курса, но только после консультации с врачом!
Противопоказания
В связи с нейротоксическим воздействием на организм, оказывающимся данным лекарственным средством, его запрещено применять для лечения следующим пациентам:
- беременным и кормящим женщинам;
- детям до трех лет;
- лицам, имеющим аллергию либо повышенную чувствительность к активному компоненту.
Особые указания
- Желательно отказаться от применения по инструкции Линдана в терапии пациентов с ослабленным иммунитетом, только перенесших обострение хронического заболевания либо ОРВИ, ОРЗ, грипп и другие инфекционные, ротавирусные, энтеровирусные патологии.
- Лечение пациентов, в анамнезе которых стоит диагноз «эпилепсия», проводится под строгим контролем специалистов.
- Также не рекомендуется применять для лечения чесотки и педикулеза Линдан в лечении возрастных лиц.
- Препарат может негативно сказаться на чрезмерно обширных повреждениях кожных покровов.
- Необходимо предельно строгое соблюдение режима дозирования при обработке детской кожи, а также пожилых пациентов.
- Не допускается попадание лекарственного средства на слизистые оболочки глаз, рта, влагалища, анального прохода. При попадании в на роговицу глаз – незамедлительно промыть их холодной проточной водой. При попадании в рот – сполоснуть его холодной водой.
- Проведение обработки необходимо проводить только в хорошо проветриваемом помещении. В ванной комнате обработка может проводиться только с открытыми дверями. Если в момент болезни в помещении слишком душно, рекомендовано отложить процедуру до наступления более прохладной температуры.
- Смывать остатки лекарственного средства с тела можно только летней водой, не допускается прием горячего душа и просушивание волос феном с горячими воздушными массами.
- Если с заболевшим проживают другие лица, терапия должна быть проведена и в отношении них.
- На протяжении всего периода лечения, а также в течение 18-20 дней после окончания следует ежедневно менять нательное и постельное белье во избежание распространения паразитов здоровым лицам.
Побочные реакции
Как любое противопаразитарное лекарственное средство Линдан может спровоцировать побочные реакции организма, выраженные в форме зуда, жжения, покраснения кожи.
При обильном применении Линдан при обработке кожи, без соблюдения инструкции, возможно развитие побочных реакций в форме тошноты, вздутия живота, болей в желудке, рвоты, расстройства пищеварительной системы; затрудненного дыхания, провалов памяти и сознания, судорожных припадков, сонливости.
Взаимодействие Линдан и других лекарственных средств
Категорически запрещается использовать Линдан мазь и раствор совместно с любым мылом (то есть смывается препарат с поверхности кожи обычной проточной водой без применения гигиенического уходового средства).
После и перед нанесением кожные покровы должны быть чистыми: нанесенная мазь либо крем на основе жиров растительного и животного происхождения в обязательном порядке удаляются с поверхности перед нанесением лекарственного лечебного средства. Поверхностно-активные вещества усиливают действие активного компонента Линдана, увеличивая его абсорбацию, поэтому могут спровоцировать развитие побочных эффектов в результате его применения.
Особая осторожность нужна при одновременном использовании Линдан с:
- препаратами, относящимися к категории антидепрессантов;
- Циклоспорином;
- лекарствами пенициллиновой группы;
- Гидроморфоном;
- Пириметамином и другими.
Подробные указания по совместимости и одновременном применении Линдан указаны в инструкции.
Краткий обзор аналогов
Аналогичных препаратов в продаже достаточно – одним из самых популярных аналогов является Перметрин крем, мазь и раствор. В составе активным веществом является перметрин, который по своей эффективности ничем не уступает Линдану. Побочных эффектов у препарата меньше, чем у Линдана.
Отзывы о лекарственном препарате
Константин Климов:
В силу специфики своей работы угораздило подхватить педикулез. Лечился поэтапно – сразу одним препаратом, потом перешел на Линдан. Он оказался самым эффективным, но и с весомыми побочными эффектами. Самочувствие в период лечения было удручающим. Все-таки высокая нейротоксичность дала о себе знать. Благо, что курс лечения минимальный, организму пришлось недолго страдать.
Ксения Ржеуцкая:
Применяла Линдан в лечении чесотки, доставшейся мне «по наследству» от соседа бомжа. Пришлось пережить настоящий шок, потому что казалось, что этих клещей не возьмет никакая отрава. Врач порекомендовал несколько вариантов препаратов. Удалось купить Линдан. Конечно, специфическое средство, от которого очень сильно подташнивало и кружилась голова когда наносила на тело. Самочувствие в целом было плохим, но успокаивала себя недлительным лечением. В принципе, препарат помог справиться с проблемой. Зря волновалась только.
Загрузка…
Описание активного компонента
Фармакологическое действие
Противопаразитарное средство для наружного применения, относится к пестицидам из группы хлорсодержащих углеводородов. Является нейротоксическим ядом для насекомых. Линдан активен в отношении чесоточных клещей (Acarus scabies). Всасывается с поверхности кожи, депонируется в подкожно-жировой клетчатке, проникает через плаценту.
Показания
Чесотка.
Режим дозирования
Индивидуальный, в зависимости от возраста.
Побочное действие
В единичных случаях: раздражение кожи, зуд и покраснение в области применения.
Противопоказания
Беременность, лактация, повышенная чувствительность к линдану.
Беременность и лактация
Противопоказан к применению при беременности и в период лактации.
Применение в пожилом возрасте
С осторожностью применять у пожилых пациентов со сниженным иммунитетом.
Особые указания
С осторожностью применять у пациентов с указаниями в анамнезе на судорожные припадки (в т.ч. при эпилепсии), при тяжелых сопутствующих заболеваниях, у пожилых пациентов со сниженным иммунитетом, а также у больных с кожными заболеваниями и/или значительными нарушениями целостности кожных покровов.
Полагают, что при применении линдана в течение ограниченного времени не происходит значительной системной абсорбции линдана.
Следует избегать попадания линдана в глаза и на слизистые оболочки, внутрь.
При системной абсорбции линдана в высоких дозах возможны диарея, тошнота, рвота, тремор, усиление потоотделения, судороги, цианоз кожи, возбуждение, сонливость, головная боль, потеря сознания, паралич дыхания.
Лекарственное взаимодействие
Следует избегать одновременного применения линдана и мыла, ПАВ, а также мазей и кремов на жировой основе, т.к. они могут способствовать увеличению системной абсорбции линдана.