BP
Британская Фармакопея
Входит в состав препаратов:
список
Фармакологическое действие
Средство с протеолитической активностью для местного и парентерального применения в офтальмологии. Коллагеназа избирательно действует на коллаген (основной компонент соединительной ткани), вызывая его деструкцию.
Введение коллагеназы в малых дозах в ткани обожженного свода глаза, начиная с 15 суток после ожога, приводит либо к замедлению образования рубцовой ткани между обожженными поверхностями (веко и глазное яблоко), либо к предупреждению развития узкого симблефарона.
При воздействии водных растворов коллагеназы на келоидную ткань наступает литический эффект, степень которого зависит от времени экспозиции.
Показания активного вещества
КОЛЛАГЕНАЗА
В качестве средства профилактики и лечения симблефарона, рубцовых изменений кожи век (келоидные рубцы), конъюнктивы глазного яблока после ожога, при стриктурах слезоотводящих путей (слезные канальцы и слезноносовой канал), помутнениях роговицы, пластическом иридоциклите (в стадии стихания воспалительных явлений), вторичной катаракте, помутнении стекловидного тела, рубцах сетчатки, при травматическом кровоизлиянии в стекловидное тело, занимающем более 1/2 его объема и в срок от 3 суток после образования гемофтальма.
Режим дозирования
Вводят подконъюнктивально, непосредственно в очаг поражения (спайка, рубец, стекловидное тело и т. д.) с помощью электрофореза, фонофореза, применяют накожно. Дозу, способ и схему применения, курс и длительность терапии определяют индивидуально, в зависимости от показаний и клинической ситуации.
Побочное действие
Возможно: язвы роговицы, аллергические реакции.
Противопоказания к применению
Незаконченный процесс эпителизации роговицы после ожога, сочетании симблефарона с язвой роговицы, наличие дефектов в склере, кровоизлияние в стекловидное тело менее 1/2 его объема, наличие признаков свертывания крови в стекловидном теле, резко выраженная реакция после введения 1 КЕ средства; беременность, период лактации (грудного вскармливания); детский и подростковый возраст до 18 лет.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период лактации (грудного вскармливания).
Применение у детей
Противопоказано применение у детей и подростков в возрасте до 18 лет.
Особые указания
Перед применением коллагеназы проверяют чувствительность пациента к данному средству, для чего под конъюнктиву больного глаза вводят 1 КЕ и наблюдают 48 ч. При отсутствии аллергической реакции проводят лечение. При накожном применении средства проверяют переносимость его кожей, для чего проводят кожные пробы с нанесением раствора коллагеназы в лечебных дозах на 24 и 48 ч.
Для предупреждения нежелательных явлений лечение рекомендуют начинать только после окончания эпителизации роговицы и получения отрицательной пробы на чувствительность к коллагеназе.
При появлении язвы роговицы коллагеназу немедленно отменяют и назначают антибактериальные препараты и средства, стимулирующие эпителизацию.
При аллергических реакциях применение коллагеназы прекращают и проводят соответствующее лечение.
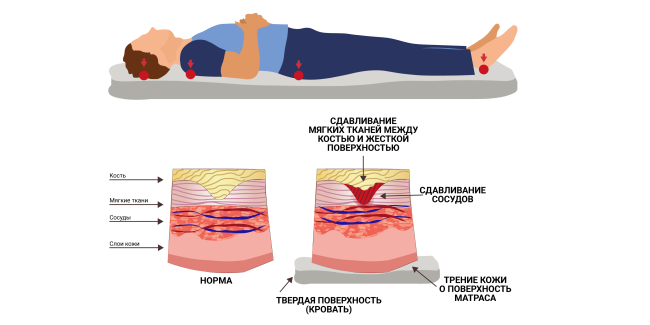
Данная патология распространена у пожилых и ограниченных в движении людей, в том числе со сниженной чувствительностью (парализованных или находящихся без сознания). Длительное сдавление приводит к снижению кровотока (ишемии) в области сдавления. По этой причине происходит нехватка кислорода в тканях (тканевой гипоксии), что в конечном итоге приводит к омертвлению тканей. Особенно уязвимы участки кожи над костными выступами, такими как крестец, бедра, локти и пятки. Для образования пролежней у некоторых людей достаточно всего двух часов неподвижности и постоянного внешнего давления на кожный покров1,2.
Как обрабатывать пролежни
Обработка пролежней, как правило, включает несколько этапов:
- Очищение
- Обеззараживание
- Наложение повязки
Очищение
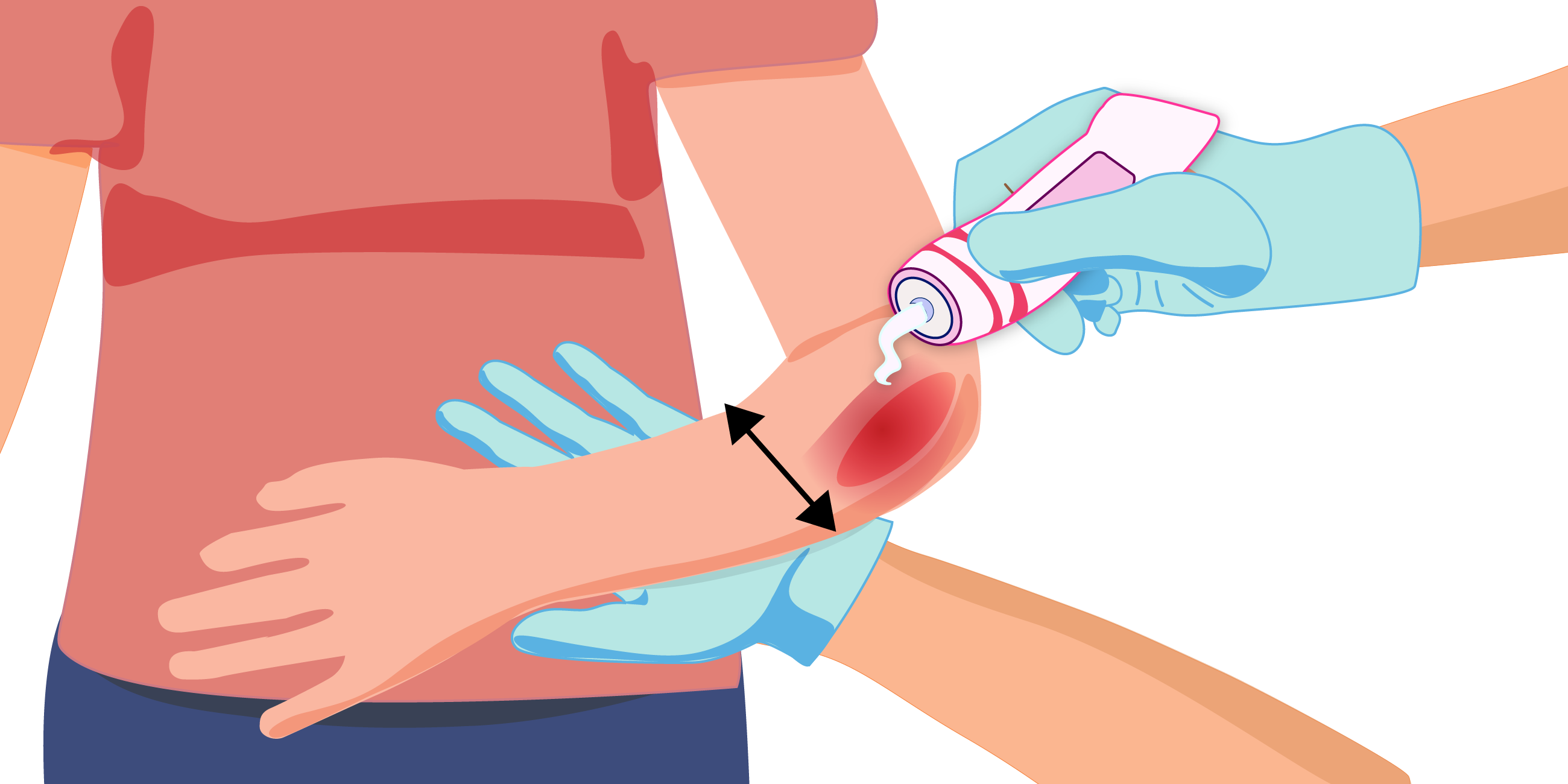
Обязательное условие успешного заживления пролежня — это удаление омертвевших тканей, за исключением сухой неинфицированной корочки (струпа). Влажная омертвевшая (некротическая) ткань инфицируется, усиливая воспалительный процесс, который осложняет заживление раны3. Чтобы ускорить заживление пролежня, рекомендуется очищать не только область повреждения, но и кожу вокруг нее при каждой смене повязки.
Обеззараживание поврежденного участка
После очищения пролежня необходимо его обеззаразить с помощью антисептических средств. При этом не рекомендуется использовать марганцовку, спиртовые растворы йода и зеленки, перекись водорода, поскольку эти препараты пересушивают поврежденную поверхность и могут повредить молодую соединительную ткань (грануляционную), которая в дальнейшем заполнит рану. Следовательно, для очищения пролежня предпочтительнее применять специальные средства, например повидон-йода (Бетадин®), который обладает широкой противомикробной активностью. Важно отметить, что он не вызывает дискомфорт — не щиплет и не жжет кожу, не препятствует образованию новой ткани.
Наложение повязки
Последним этапом в обработке пролежней является закрытие раны. Для этого на поверхность пролежня или непосредственно на повязку наносят специальные мази или кремы, обладающие противомикробными и регенерирующими действиями.
Как обрабатывают пролежни и какие средства используют смотрите короткое видео с врачом-хирургом Федором Яновичем Красковским
Виды мазей и кремов для обработки пролежней
Для профилактики нежелательных явлений рекомендуется проводить ежедневную обработку раневых поверхностей с помощью специальных мазей и кремов.
В зависимости от целей лечения мази бывают:
Очищающие:
Ферментные мази, очищающие рану от омертвевших тканей (например, мазь с коллагеназой).
Обеззараживающие:
Средства с содержанием йода, ионов серебра, антибиотиков (повидон-йод, бацитрацин, мупироцин, сульфадиазин серебра).
Восстанавливающие:
Мази, стимулирующие активацию обменных процессов в тканях и образование волокон коллагена (декспантенол).
Противовоспалительные:
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Важно!
Обязательно перед применением любой мази необходимо проконсультироваться с лечащим врачом! Каждый препарат имеет собственную специфику применения и дозирования, которые должен определять специалист, исходя из индивидуальных особенностей здоровья каждого пациента.
Мазь на основе повидон-йода
Мазь Бетадин® на основе повидон-йода представляет собой особый комплекс йода и повидона. За счет такой структуры при нанесении мази на рану происходит постепенное высвобождение йода, который соединяется с микробными клетками и вызывает их гибель18.
Мазь Бетадин® обладает широким спектром антимикробной активности. Повидон-йод активен даже в отношении некоторых устойчивых (резистентных) к другим лекарствам микроорганизмов9, а также способен подавлять активность вирусов11.
Благодаря антисептическим свойствам Мазь Бетадин® используется, в частности для дезинфекции ран и лечения пролежней под повязкой. Наносят препарат тонким слоем на поврежденный участок с захватом 1 см здоровой кожи 1 раз в день.
Инструкция
Где купить Бетадин® мазь?
Мазь с коллагеназой
Коллагеназа – это фермент, который разрушает коллаген в омертвевших тканях и тем самым способствует очищению пролежня от гноя, старых и омертвевших частичек кожи. Мазь с коллагеназой также предупреждает образование патологических рубцов и шрамов, разглаживает неровности кожи, огрубелости16.
Используют мазь 1 раз в день. Длительность применения мази определяет врач, исходя из состояния пролежня16.
Мазь с бацитрацином и неомицином
Бацитрацин и неомицин – комбинация антибактериальных препаратов, как подавляющих размножение бактерий, так и вызывающих гибель вредоносных микроорганизмов8.
Используется данная мазь для лечения и профилактики инфекционно-воспалительных заболеваний при незначительных порезах, царапинах и ожогах.
Препарат наносится на поврежденный участок 2-3 раза в день. Продолжительность использования – не более 7 дней17.
Мазь с мупироцином
Мупироцин – препарат с противомикробным действием широкого спектра12, способствует снижению численности патогенных микроорганизмов и вызывает их гибель. Используют для лечения первичных и вторичных инфекционных поражений кожи, вызванных чувствительными к мупироцину микроорганизмами.
Мазь наносят 2-3 раза в сутки не более 10 дней20.
Мазь с сульфадиазином серебра
Сульфадиазин серебра — противомикробное средство, повреждающее клеточные мембраны бактерий7. Применяют данную мазь для лечения инфицированных пролежней, ссадин, ожоговых ран, кожных язв, пересаженных участков кожи, а также для предупреждения инфицирования поврежденного участка кожи.
Наносят мазь 1-2 раза в день не дольше 3 недель21.
Мазь на основе декспантенола
Данная мазь активизирует восстановление поврежденной ткани, стимулируя увеличение количества клеток, производящих компоненты, необходимые для упругости и эластичности кожи. Также мазь с декспантенолом (например, Новатенол) нормализует клеточный метаболизм, ускоряет деление клеток и увеличивает прочность коллагеновых волокон.
Частота применения зависит от показаний и определяется лечащим врачом22.
Мазь на основе гидрокортизона ацетата
Данная мазь относится к кортикостероидным препаратам. Обладает противовоспалительным и иммуносупрессивным действием (подавляет нежелательные иммунные реакции).
Наносят мазь 2-3 раза в сутки в течение 6-14 дней23.
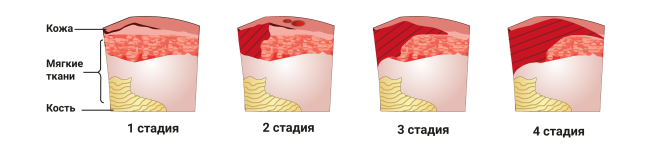
Выбор мази в зависимости от стадии пролежней
Выбор мази зависит от стадии развития пролежня, наличия или отсутствия осложнений:
- 1 стадия – на этом этапе кожные покровы не нарушены, а имеется лишь покраснение кожи. С целью предотвращения дальнейшего воздействия повреждающих факторов необходимо переворачивать пациента в кровати каждые 2 часа или использовать специальные средства для уменьшения локального давления на ткани. Следует соблюдать простые гигиенические правила ухода за лежачими больными, следить за чистотой и состоянием их кожи. Можно ограничиться очищением покрасневшей кожи с использованием, например физраствора, камфорного спирта15.
- 2 стадия – целями этого этапа контроля за пролежнем являются заживление поверхностной раны и профилактика инфицирования. После промывания необходимо использовать мази с противомикробным и восстанавливающим действием (например, повидон-йод Бетадин®, декспантенол). Необходимо аккуратно закрывать рану повязкой.
- 3 стадия – на данном этапе допустимо включить в лечение мази с ферментами (коллагеназа), которые будут способствовать очищению раны от омертвевших тканей и гноя. Также важно использовать противомикробные и противовоспалительные мази (повидон-йод Бетадин®, гидрокортизон ацетат). Нанесение этих средств позволит сократить сроки заживления и снизить риски осложнений.
- 4 стадия – в связи с разрушением всех слоев кожи и омертвлением подлежащих тканей необходимо хирургическое очищение раны с последующей дермопластикой. Дополнительно к препаратам, применяемым на 3 стадии, к лечению присоединяются физиотерапевтические процедуры: обработка пролежня ультразвуком или ультравысокочастотным электромагнитным полем, фонофорез в комбинации с антисептиками и электрофорез с применением антибиотиков15.
Поскольку одним из основных препятствий для заживления раны является инфекция, то для лечения пролежней с признаками инфицирования акцент делают на местных противомикробных средствах.
Пролежни – серьезная травма кожи, осложнения которой могут привести к сепсису (заражению крови), что нередко заканчивается летальным исходом, поэтому лечение необходимо проводить под строгим контролем врача.
Ответы на вопросы
Как избежать возникновения пролежней?
Чтобы предотвратить возникновение пролежня, рекомендуется менять положение пациента каждые 2-4 часа. Чтобы уменьшить давление на наиболее уязвимые у данного пациента области, используют подушки и т.п. Необходимо наблюдать за состоянием кожи и интенсивно за ней ухаживать.
Какие признаки пролежня?
Признаком пролежня может быть как локальное покраснение, так и возникновение раны различной глубины, также возможно появление корки или пузыря.
Можно ли лечить пролежни в домашних условиях?
Все зависит от стадии пролежня. Например, лечение в домашних условиях возможно для незначительных повреждений, тогда как при пролежнях 3-4 стадии необходима госпитализация в медицинское учреждение. В любом случае при возникновении пролежня лечение должно осуществляться под контролем врача.
Красковский Федор Янович
Врач-хирург.

Читать по теме

Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Раствор йода
Какие бывают йодные растворы, и для чего их применяют?
Подробнее
Список литературы
- McInnes E, Dumville JC, Jammali-Blasi A, Bell-Syer SE. Support surfaces for treating pressure ulcers. Cochrane Database Syst Rev. 2011;(12):CD009490. Published 2011 Dec 7. doi:10.1002/14651858.CD009490.
- Zhao R, Liang H, Clarke E, Jackson C, Xue M. Inflammation in Chronic Wounds. Int J Mol Sci. 2016;17(12):2085. Published 2016 Dec 11. doi:10.3390/ijms17122085.
- Bosanquet DC, Wright AM, White RD, Williams IM. A review of the surgical management of heel pressure ulcers in the 21st century. Int Wound J. 2016;13(1):9-16. doi:10.1111/iwj.12416.
- Elliott D, Kufera JA, Myers RA. The microbiology of necrotizing soft tissue infections. Am J Surg. 2000;179(5):361-366. doi:10.1016/s0002-9610(00)00360-3.
- O’Neill DK, Tsui SM, Ayello EA, et al. Anesthesia protocol for heel pressure ulcer debridement. Adv Skin Wound Care. 2012;25(5):209-219. doi:10.1097/01.ASW.0000414704.48514.fb.
- Schiffman J, Golinko MS, Yan A, Flattau A, Tomic-Canic M, Brem H. Operative debridement of pressure ulcers. World J Surg. 2009;33(7):1396-1402. doi:10.1007/s00268-009-0024-4
- Westby MJ, Dumville JC, Soares MO, Stubbs N, Norman G. Dressings and topical agents for treating pressure ulcers. Cochrane Database Syst Rev. 2017;6(6):CD011947. Published 2017 Jun 22. doi:10.1002/14651858.CD011947.pub2.
- Nguyen R, Khanna NR, Safadi AO, Sun Y. Bacitracin Topical. In: StatPearls. Treasure Island (FL): StatPearls Publishing; November 25, 2021.
- Sauerbrei A. Bactericidal and virucidal activity of ethanol and povidone-iodine. Microbiologyopen. 2020;9(9):e1097. doi:10.1002/mbo3.1097
- Durani P, Leaper D. Povidone-iodine: use in hand disinfection, skin preparation and antiseptic irrigation. Int Wound J. 2008;5(3):376-387. doi:10.1111/j.1742-481X.2007.00405.x.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Yildirim A, Metzler P, Lanzer M, Lübbers HT, Yildirim V. Solcoseryl® Dental-Adhäsivpaste — Wirkmechanismus und Risiken. Swiss Dent J. 2015;125(5):612-613.
- Дибиров М.Д. Пролежни: профилактика и лечение// Медицинский совет № 3-4 2013
- Инструкция по медицинскому применению Коллагеназа, РЛС.
- Инструкция по медицинскому применению Банеоцин® мазь, РЛС.
- Инструкция по применению ЛП Бетадин® (раствор, мазь). РУ П№015282/03, РУ П№015282/02.
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов // РМЖ. 2015. № 26. С. 1549-1552.
- Инструкция по медицинскому применению Мупироцин, РЛС.Инструкция по медицинскому применению Мупироцин, РЛС.
- Инструкция по медицинскому применению Сульфаргин, мазь, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
Выбор описания
| Лек. форма | Дозировка |
|---|---|
|
лиофилизат для приготовления раствора для местного и парентерального применения |
500 КЕ 600 КЕ 700 КЕ 800 КЕ 900 КЕ 1000 КЕ |
лиофилизат для приготовления раствора для местного и парентерального применения
500 КЕ
600 КЕ
700 КЕ
800 КЕ
900 КЕ
1000 КЕ
Коллализин® (лиофилизат для приготовления раствора для местного и парентерального применения, 100 КЕ), инструкция по медицинскому применению РУ № ЛСР-005615/09
Дата последнего изменения: 21.06.2021
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Лекарственная форма
- Состав
- Описание лекарственной формы
- Фармакологические свойства
- Показания
- Противопоказания
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Лекарственная форма
Лиофилизат
для приготовления раствора для местного и парентерального применения.
Состав
1 ампула
препарата Коллализин® 500 КЕ содержит:
Действующее вещество:
Коллагеназа
500 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
1 ампула
препарата Коллализин® 600 КЕ содержит:
Действующее вещество:
Коллагеназа
600 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
1 ампула
препарата Коллализин® 700 КЕ содержит:
Действующее вещество:
Коллагеназа
700 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
1 ампула
препарата Коллализин® 800 КЕ содержит:
Действующее вещество:
Коллагеназа
800 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
1 ампула
препарата Коллализин® 900 КЕ содержит:
Действующее вещество:
Коллагеназа
900 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
1 ампула
препарата Коллализин® 1000 КЕ содержит:
Действующее вещество:
Коллагеназа
1000 КЕ;
Вспомогательное вещество:
Натрия
хлорид до 4,5 мг.
Описание лекарственной формы
Порошок
или пористая масса белого цвета.
Фармакологические свойства
Коллализин®
избирательно действует на коллаген (основной компонент соединительной ткани),
вызывая его деструкцию.
Введение
Коллализина® в малых дозах в ткани обожженного свода глаза, начиная
с 15 суток после ожога, приводит либо к замедлению образования рубцовой
ткани между обожженными поверхностями (веко и глазное яблоко), либо к
предупреждению развития узкого симблефарона.
При
воздействии водных растворов Коллализина® на келоидную ткань
наступает литический эффект, степень которого зависит от времени экспозиции.
Показания
Коллализин®
применяют в качестве средства профилактики и лечения симблефарона, рубцовых
изменений кожи век (келоидные рубцы), конъюнктивы глазного яблока после ожога,
при стриктурах слезоотводящих путей (слезные канальцы и слезно-носовой канал),
помутнениях роговицы, пластическом иридоциклите (в стадии стихания
воспалительных явлений), вторичной катаракте, помутнении стекловидного тела,
рубцах сетчатки, при травматическом кровоизлиянии в стекловидное тело,
занимающем более 1/2 его объема и в срок от 3 суток после образования
гемофтальма.
Противопоказания
Применение
Коллализина® противопоказано при незаконченном процессе эпителизации
роговицы после ожога, сочетании симблефарона с язвой роговицы, наличии дефектов
в склере, кровоизлиянии в стекловидное тело менее 1/2 его объема, наличии
признаков свертывания крови в стекловидном теле, резко выраженной реакции после
введения 1 КЕ, при беременности, в период лактации, детском возрасте до
18 лет.
Способ применения и дозы
Непосредственно
перед применением Коллализина®, содержимое ампулы растворяют в 0,5%
растворе новокаина, 0,9% растворе натрия хлорида для инъекций или в воде для
инъекций.
Препарат
вводят подконъюнктивально, непосредственно в очаг поражения (спайка, рубец,
стекловидное тело и т. д.) с помощью электрофореза, фонофореза, а также
применяют накожно.
Перед
применением Коллализина® проверяют чувствительность больного к
препарату, для чего под конъюнктиву больного глаза вводят 1 КЕ и наблюдают
48 часов. При отсутствии аллергической реакции проводят лечение. При
накожном применении препарата проверяют переносимость его кожей, для чего
проводят кожные пробы с нанесением раствора Коллализина® в лечебных
дозах на 24 и 48 часов.
1. Для профилактики послеожогового симблефарона
Коллализин® вводят по 10 КЕ в 0,5% растворе новокаина в ткани
обожженного свода после полной эпителизации роговицы. Повторное введение
производят через 2–3 суток (после стихания реактивных явлений на
предыдущую инъекцию). Курс лечения составляет 2–3 недели, суммарная доза
60–70 КЕ, количество инъекций — 5–7.
2.
Для
лечения симблефарона, келоидных и других рубцов век
Коллализин® вводят в спайку между веком и глазным яблоком (сразу же
под конъюнктиву) или в толщу рубца в дозах, вызывающих ограниченный некроз —
100 КЕ в 0,5% растворе новокаина. Процедуру выполняют под тщательным
зрительным контролем с помощью бинокулярной лупы. Повторную инъекцию производят
через 2–5 суток после стихания реактивных явлений. Для лизирования спаек
между веком и глазным яблоком достаточно 3‑х инъекций. Суммарная
доза составляет 300 КЕ, длительность лечения — 3 недели.
3.
Лечение
сужения слезоотводящих путей
(слезные канальцы, слезно-носовой канал) производят путем промываний раствором
Коллализина® (ежедневно или через день) по 50 КЕ в 2 мл
0,5% раствора новокаина. Курс лечения составляет 7–10 процедур, повторное
проведение курса лечения возможно через 2–3 недели.
4.
Лечение
помутнений роговицы, пластического иридоциклита (задние синехии) и вторичной
катаракты производят
одним из следующих способов:
а)
Электрофорез.
Коллализин® из раствора (50 КЕ с 10 мл воды для инъекций)
вводят в глаз с положительного полюса, электроток до 1 мА, длительность
процедуры до 10 минут. Курс лечения — 10 процедур, повторное
проведение курса возможно через 2–3 недели.
б)
Фонофорез.
Коллализин® в дозе 50 КЕ (в 10 мл воды для инъекций)
вводят в глаз с помощью датчика «ИУТ 0,88‑4‑2» аппарата
«Ультразвук Т‑5». Интенсивность 0,2 Вт/см, длительность
процедуры 5 минут. Курс состоит из 10 процедур, может быть повторен
через 2–3 недели.
в)
Электро-фонофорез
(сочетание двух методик). На фоне фонофореза подключается электрофорез.
Длительность процедур как в пунктах «а» и «б». Курс лечения может быть повторен
через 2–3 недели.
г)
Субконъюнктивальное
введение. Коллализин®
ежедневно или через день вводят под конъюнктиву глазного яблока в дозе
10 КЕ в 0,2 мл 0,5% раствора новокаина. Курс лечения составляет
7–10 инъекций, суммарная доза 70–100 КЕ. Повторный курс проводят
через 2–3 недели.
5.
Лечение
помутнений стекловидного тела, организовавшегося гемофтальма и рубцового
процесса в сетчатке, осуществляют
субконъюнктивальными (см. выше пункт «4 г») или ретробульбарными
инъекциями Коллализина®. Ретробульбарные инъекции (под тенонову
капсулу) производят через день в дозе 10 КЕ в 0,2 мл 0,5% раствора
новокаина. Курс лечения включает 7–10 инъекций, суммарная доза
70–100 КЕ. Повторные курсы можно проводить через 2–3 недели.
6.
Для
лечения травматического кровоизлияния в стекловидное тело
Коллализин® вводят однократно по 1 КЕ в 0,2 мл 0,9%
раствора натрия хлорида в центральную зону стекловидного тела через разрез
склеры в области плоской части цилиарного тела.
7. Накожное применение
Коллализина® рекомендуется для профилактики гипертрофии рубца у
больных после дермабразии, применяемой по поводу удаления рубцов, мимических
морщин лица, для профилактики возникновения рубцовых образований после
электрокоагуляции различных новообразований кожи. Лечение начинают в
послеоперационном периоде после полного заживления раны или эпителизации
раневой поверхности. Коллализин® наносят на рубец ежедневно в дозе 500 КЕ
в 10 мл воды для инъекций. Курс лечения составляет 4–5 недель,
суммарная доза — 15000–30000 КЕ.
Для профилактики возникновения рубцовых образований
у больных после иссечения келоидных рубцов с повышенной склонностью к
избыточной пролиферации соединительной ткани (лечение начинают в
послеоперационном периоде после полного заживления раны или эпителизации
раневой поверхности), а также для лечения гипертрофических рубцов, свежих
растущих келоидных рубцов, для сформировавшихся рубцов давностью не более года,
препарат рекомендуется применять методом электрофореза. Водные растворы
Коллализина® вводят с положительного электрода в течение
20 минут при силе тока 0,03–0,1 мА на см. На курс лечения не
более 15 процедур через день. Всего проводят 2–3 курса лечения с
интервалами в 2 месяца. Дозу Коллализина® для проведения
электрофореза подбирают с учетом размера, стадии развития рубца и его
клинических проявлений.
Для лечения гипертрофических рубцов
Коллализин® назначают по 500–1000 КЕ, растворенных в 10 мл
воды для инъекций при суммарной дозе 22500–45000 КЕ.
Для свежих растущих келоидных рубцов,
при сформировавшихся рубцах давностью более года, а также после иссечений
келоидных рубцов у лиц с повышенной склонностью к избыточной пролиферации
соединительной ткани препарат назначают по 1000–2000 КЕ в 10 мл
воды для инъекций в суммарной дозе 45000–90000 КЕ (на 3 курса
лечения).
Побочные действия
При
применении Коллализина® возможно образование язв роговицы и
аллергическая реакция. Для предупреждения этих явлений лечение рекомендуется
начинать только после окончания эпителизации роговицы и получения отрицательной
пробы на чувствительность к Коллализину®.
При
появлении язвы роговицы препарат немедленно отменяют и назначают
антибактериальные препараты и средства, стимулирующие эпителизацию.
При
аллергических реакциях применение препарата прекращают и проводят
противоаллергическое лечение.
Взаимодействие
Исследования
взаимодействия не проводились.
Передозировка
Данные
по передозировке препарата отсутствуют.
Особые указания
Влияние на способность управлять
транспортными средствами, механизмами
Влияние
препарата Коллализин® на способность управлять транспортными
средствами, механизмами не изучалось. Тем не менее, учитывая место введения
лекарственного препарата — не рекомендуется управлять транспортными средствами,
механизмами.
Форма выпуска
Лиофилизат
для приготовления раствора для местного и парентерального применения в ампулах
по 500, 600, 700, 800, 900 и 1000 КЕ.
По
1, 3 или 5 ампул в контурную ячейковую упаковку из картона упаковочного
или пленки поливинилхлоридной.
По
1 контурной ячейковой упаковке, вместе с инструкцией по применению
препарата, скарификатором ампульным в коробку или пачку из картона.
При
упаковке ампул с насечками, кольцами и точками излома скарификаторы ампульные
не вкладывают.
Условия отпуска из аптек
Условия хранения
В
защищенном от света месте при температуре от 2 до 8 °C.
Хранить
в недоступном для детей месте.
Условия транспортирования
В
защищенном от света месте при температуре от 2 до 8 °C.
Срок годности
2 года.
Не
применять по истечении срока годности.
Отзывы