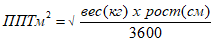Мочекаменная болезнь
Версия: Клинические протоколы МЗ РК — 2017 (Казахстан)
Категории МКБ:
Камни в мочевом пузыре (N21.0), Камни в уретре (N21.1), Камни мочеточника (N20.1), Камни почки (N20.0)
Разделы медицины:
Урология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» июня 2017 года
Протокол №24
Мочекаменная болезнь – это заболевание, которое – проявляется образованием камней в почках и других органах мочевыделительной системы. Это заболевание встречается не менее чем у 1-3% населения — у людей молодого и среднего возраста камни чаще образуются в почках и мочеточниках, тогда как у детей и людей пожилого возраста — чаще в мочевом пузыре. Количество камней может быть различным — от одного до нескольких сотен. Размеры их также варьируют от песчинок до 10-12 см в диаметре.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| N 20.0 | Камни почек |
| N 20.1 | Камни мочеточника |
| N 21.0 | Камни в мочевом пузыре |
| N 21.1 | Камни в уретре |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ОАК | – | общийанализкрови |
| ОАМ | – | общийанализмочи |
| СОЭ | – | скоростьоседанияэритроцитов |
| ЭУВЛ | – | экстракорпоральнаяударно-волноваялитотрипсия |
| КТ | – | компьютернаятомография |
| ДУВЛ | – | дистанционнаяударно-волноваялитотрипсия |
| КУЛ | – | контактнаяуретеролитотрипсия |
| МКБ | – | мочекаменнаяболезнь |
| МСКТ | – | мультиспиральнаякомпьютернаятомография |
| СОЭ | – | скоростьоседанияэритроцитов |
| ВИЧ | – | вирусиммунодефицитачеловека |
| ХПН | – | хроническаяпочечнаянедостаточность |
| ЧКНЛ | – | чрескожнаянефролитолапаксия |
| ЧПНС | – | чрескожнаяпункционнаянефростомия |
| ЭКГ | – | электрокардиография |
| ИМП | – | инфекциямочевыхпутей |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, урологи, андрологи, хирурги, травматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация[1,2]:
Конкременты классифицируют по следующим критериям:
· размер;
· локализация;
· рентгенологические характеристики;
· этиология формирования камней;
· минералогический состав камней;
· группа риска камнеобразования.
Размер конкремента:
Как правило, размер конкремента обозначается в миллиметрах, с указанием 1 или 2 измерений. Также конкременты можно подразделить на группы размером < 5 мм, 5–10 мм, 10–20 мм и > 20 мм.
Локализация конкремента:
Конкременты можно классифицировать в зависимости от их расположения в анатомических структурах мочевых путейвыделяют:
· камни чашечек;
· камни лоханки;
· двусторонние камни чашечек;
· камни верхней трети мочеточника;
· камни средней трети мочеточника;
· камни нижней трети мочеточника;
· камни мочевого пузыря;
· камни уретры.
Рентгенологические характеристики:
Конкременты можно классифицировать в соответствии с их изображением на обзорном снимке органов мочевой системы (табл. 3), которое зависит от их минералогического состава. При проведении бесконтрастной компьютерной томографии (КТ) для классификации можно использовать шкалу единиц Ха-
унсфилда (HU), поскольку КТ предоставляет информацию о плотности конкремента и его структуре (твердости). Эта информация непосредственно влияет на выбор тактики лечения.
Таблица 1. Рентгенологические характеристики.
| Рентгенконтрастный конкремент | Плохая рентгеноконтрастность | Рентгеннегативный конкремент |
| Дигидрат оксалата кальция | Фосфат магния и аммония | Мочевая кислота |
| Моногидрат оксалата кальция | Апатит | Урат аммония |
| Фосфаты кальция | Цистин | Ксантин |
| 2,8-дигидроксиаденин |
Конкременты можно подразделить на те, которые образовались вследствие инфекции (инфекционные), и те, которые не были вызваны инфекцией (неинфекционные), а также конкременты, возникшие вследствие генетических нарушении, и конкременты образовавшиеся как побочное явление при приеме лекарств (лекарственные) (табл. 2).
Таблица 2. Классификация конкрементов на основе их этиологии.
|
Неинфекционные конкременты Оксалаты кальция Фосфаты кальция Мочевая кислота |
|
Инфекционные конкременты Фосфат магния и аммония Апатит Урат аммония |
|
Генетические причины Цистин Ксантин 2,8 — дигидроксиаденин |
|
Лекарственные конкременты |
Таблица 3. Клиническая классификация мочекаменной болезни
| 1. Одиночный камень |
1. Первичный |
1. Инфицированный |
|
2. Множественные камни |
2. Рецидивные |
2. Неинфицированные |
|
3. Коралловидные камни |
▪ истинно рецидивные; |
|
|
▪ ложнорецидивные |
||
|
3. Резидуальные |
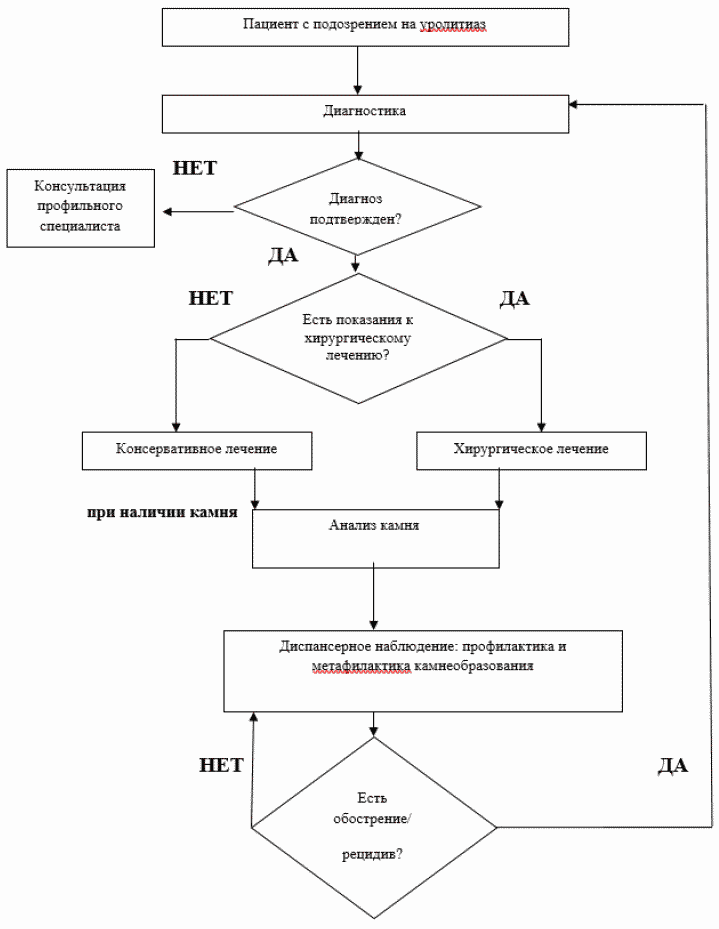
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [3-7]
Диагностические критерии
Жалобы на:
· приступообразные боли в поясничной области;
· тошноту;
· рвоту;
· учащенное, затрудненное мочеиспускание;
· повышение температуры, озноб;
· положительный симптом Пастернацкого.
Из анамнеза:
Первичные конкременты:
· резидуальные конкременты;
· генетический анамнез;
· сопутствующие заболевания (ЗОБ, подагра).
Лабораторные исследования[4,6]:
· общий анализ крови:лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ;
· общий анализ мочи: чаще всего выявляют микроили макрогематурию, кристаллоурию (изменение рН мочи, лейкоциты, бактериурия, соли), возможна повышения креатинина и мочевины при обструкции конкрементом мочевых путей;
· биохимический анализ крови: выявляет повышение шлаков (креатинин, мочевина)
· анализ мочи на уреазную активность: процесс кристаллообразования в моче определяется тестом, который так и называется «Тест на кристаллообразования в моче». Позволяет увидеть идет ли в моче сам процесс кристаллообразования, какова интенсивность этого процесса, и самое основное – это, каков химический состав образовавшихся кристаллов.Также производится подбор литолитиков (лекарственных препаратов) invitro и расписывается диета для пациентов.
· бактериологический посев мочи:Исследование выделений на предметвыявлениябактерийпозволяетдиагностироватьинфекционныезаболеваниямочеиспускательныхканалов, а такжевыявитьвозбудителя и выявить к какому антибиотику есть чувствительность.
Инструментальные исследования[1,3,8,10,14,15,18-20]:
· Обзорная урография органов брюшной полости:позволяет диагностировать рентгенопозитивные камни.
· Ультразвуковое исследование почек (УЗИ): позволяет оценить отёк паренхимы, выявить очаги гнойной деструкции и индекс резистентности почечных артерий.
· Экскреторная урография: способна дать полное представление об анатомо-функциональном состоянии почек, верхних и нижних мочевых путей.
· Компьютерная томография (КТ)мочевыводящих путей:КТ позволяет определить размер конкремента, его локализацию и плотность.
· Мультиспиральная компьютерная томография: позволяет осуществлять виртуальную реконструкцию полученных изображений 3D в уроархитектоники чашечно-лоханочной системы, определять плотность камня, также проведение с контрастным веществом.
Показания для консультации специалистов:
· консультация эндокринолога – при сопутствующем заболевании как сахарный диабет;
· консультация нефролога – при повышении шлаков (мочевины, креатинина)
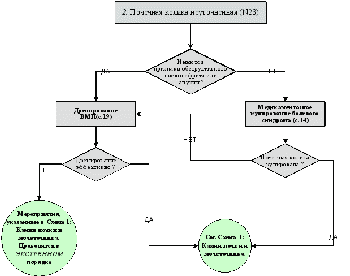
Диагностический алгоритм: (Схема)
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
|
Обострение хронического поясничного остеохондроза /грыжа межпозвоночного диска |
Боли в поясничной области | Осмотр невролога, Обзорный рентген поясничного отдела позвоночника, КТ поясничного отдела позвоночника | Длительность анамнез заболевания, наличие травм позвоночника, болевой синдром в виде колики, лейкоцитурия гематурия |
| Острый аппендицит | Симптом Кохера, явления интоксикации, лейкоцитоз со сдвигом лейкоформулы влево | Пальпация, Анализы крови, мочи. | Отрицательный симптом ЩеткинаБлюмберга, болевой синдром в виде колики, наличие лейкоцитурия, гематурия |
| Острый панкретатит | Боли иррадирющие в поясничную область, тошнота, рвота | альфа-амилазы крови, УЗИ, КТ органов брюшной полости | Боли после погрешности в диете, отсутствие многократный характер рвоты, отсутствие симптомы Мейо-Робсона, лейкоцитурия, гематурия |
| Острый холецистит | Боли иррадирющие в поясничную область, тошнота, рвота | УЗИ, КТ органов брюшной полости | Боли после погрешности в диете, лейкоцитурия, гематурия |
| Внематочная беременность | Связь с менструальным циклом, картина внутреннего кровотечения | Анализы крови, мочи, УЗИ. | Отсутствие набухания заднего свода прямой кишки |
| Миома матки, эндометрит, сальпингооофарит, киста яичника | Боли в надлобковой области | УЗИ матки, и их придактов, осмотр гинеколога | Связь болевого синдрома с менструальным циклом, наличие лейкоцитурии |
| Цистит, опухоль мочеточника | Лейкоцитурия, гематурия | УЗИ м/пузыря, мочеточников, КТ с болюсным усилением, ретроградная уретеропиелография | Отсутствие дефекта наполнения, отрицательный симптом Шивасу. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Кетопрофен (Ketoprofen) |
| Метамизол натрия (Metamizole) |
| Натрия хлорид (Sodium chloride) |
| Платифиллин (Platifillin) |
| Трамадол (Tramadol) |
| Фентиконазол (Fenticonazole) |
| Флуконазол (Fluconazole) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1,3,8,10,14]
Естественное течение небольших, бессимптомных камней, которые не вызывают обструкцию, и риск прогрессирования. Наблюдение за пациентами с камнями почек, особенно при их локализации в чашках.
Немедикаментозное лечение:
· Режим: постельный, полупостельный режим, профилактика переохлаждений, физических перегрузок;
· Диета стол №7, с ограничением острого, солёного, пряного (согласно показателям анализа уреазной активности).
Медикаментозное лечение:
Первым что необходимо сделать при болевом синдроме обусловленное почечной колики это купирование боли.
Купирование болевого синдрома достигается при применении различных комбинаций следующих НПВС и спазмолитиков (дозировка и длительность приема препаратов зависит от интенсивности болевого синдрома):
· Диклофенакнатрия 3,0-5,0 (75 – 125мг в сутки);
· Трамадол 1,0 в/м;
· Кетопрофен 2,0 в/м;
Лечение должно быть начато сразу при возникновении боли. Следует помнить, что диклофенакнатрия снижает уровень гломерулярной фильтрации у больных с почечной недостаточностью, у пациентов с нормальной функцией почек этого не происходит, также необходима учитывать что диклофенакнатрия и ибупрофен повышают риск сердечно-сосудистых осложнений (2).
· Антибиотики:цефтриаксон 1г х 1- 2 раза в/м-5-7 дней или цефоперазон по 1,0 х 2 раза в/м 5-7 дней;
· Уросептикифторхинолонового ряда или нитрофуранового ряда: ципрофлоксацин 500 мг х 2 раза внутрь7-10дней или Фуразидин по 50-100 мг х 3-4 раза в сутки;
· Противогрибковые: флуконазол 150 мг х 1 раз внутрь 2-3 приема, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально однократно.
*применение после регистрации в РК
Перечень лекарственных средств (менее 100% вероятности применения):
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Антибактериальное широкого спектра, бактерицидное. Цефалоспорины | цефтриаксон 1г. |
1г*2 р/д в/м 5-7 дней |
В [23] |
| Антибактериальное средство группы фторхинолонов II поколения | Ципрофлоксацин 500 мг | 500 мг 2 р в/д,пер ос8-10 дней | В [23] |
| НПВС — Производные пропионовой кислоты | кетопрофен | 2,0 мл в/м при болях | В [23] |
| Трамадол | 1,0 мл в/м при болях | С[23] | |
| Противогрибковые средства | флуконазол | 150мг однократно, в зависимости отколичество дней | В [23] |
| фентиконазол | По 600, 1000* мг 1 раз в день интравагинально | В [23] |
Хирургическое вмешательство:
На амбулаторном уровне хирургические вмешательства не проводятся. В основном проводится купирование болевого синдрома и затем пациент направляется на определенное по показаниям хирургическое лечение в стационары.
Дальнейшее ведение:
· избегать переохлаждений;
· при необходимости проведение противовоспалительной терапии, с целью санации хронических очагов инфекции мочевой системы, при конкрементах которые вызывают обструкцию госпитализация в стационар.
Индикаторы эффективности лечения:
· устранение воспалительного процесса;
· нормализация температуры;
· отсутствие болевого синдрома;
· улучшение общего самочувствия больного;
· нормализация клинико-лабораторных показателей и инструментальных методов исследования (отсутствие конкрементов в мочеточнике при УЗИ обследовании, на обзорной урограмме и КТ).
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1,3,8,10,14,15]
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Немедикаментозное лечение:
· Режим постельный, полупостельный режим, профилактика переохлаждений, физических перегрузок;
· Диета стол №7, с ограничением острого, солёного, пряного (согласно показателям уреазной активности).
Медикаментозное лечение:
Первым что необходимо сделать при болевом синдроме обусловленное почечной колики это купирование боли.
Купирование болевого синдрома достигается при применении различных комбинаций следующих НПВС и спазмолитиков (дозировка и длительность приема препаратов зависит от интенсивности болевого синдрома):
· Диклофенак натрия 3,0-5,0 (75 – 125мг в сутки);
· Трамадол 1,0 в/м;
· Кетопрофен 2,0 в/м;
· Платифиллин 2,0 в/м.
Лечение должно быть начато сразу при возникновении боли. Следует помнить, что диклофенак натрия снижает уровень гломерулярной фильтрации у больных с почечной недостаточностью, у пациентов с нормальной функцией почек этого не происходит, также необходима учитывать что диклофенак натрия и ибупрофен повышают риск сердечно-сосудистых осложнений (2).
· Антибиотики:цефтриаксон 1г х 1- 2 раза в/м-5-7 дней или цефоперазон по 1,0 х 2 раза в/м 5-7 дней;
· Уросептикифторхинолонового ряда или нитрофуранового ряда: ципрофлоксацин 500 мг х 2 раза внутрь7;
· Противогрибковые: флуконазол 150 мг х 1 раз внутрь 2-3 приема, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально 1 раз в день.
Перечень основных и дополнительных лекарственных средств (менее 100% вероятности применения):
| Фармакологическая группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Антибактериальное широкого спектра, бактерицидное. Цефалоспорины | Цефтриаксон 1г. |
1г*2 р/д в/м 5-7 дней |
В [23] |
| Антибактериальное средство группы фторхинолонов II поколения | Ципрофлоксацин 500 мг | 500 мг 2 р в/д, пер ос 8-10 дней | В [23] |
| НПВС — Производные пропионовой кислоты | Кетопрофен | 2,0 мл в/м при болях | В [23] |
| Трамадол | 1,0 мл в/м при болях | С[23] | |
| Метамизол натрия | 1,0 мл в/м при болях | С[23] | |
| Противогрибковые средства | Флуконазол | 150мг однократно, в зависимости отколичество дней | В [23] |
| Фентиконазол | По 600, 1000* мг 1 раз в день интравагинально | В [23] | |
| Спазмалитические препараты | Платифиллин | 1,0 мл 2 раза в день в/м 5-7 дней | С[23] |
| Дезинтоксикационная терапия: | Глюкоза | 5% 200,0- 400,0*3-5 дней в/в, | С[23] |
| Натрия хлорида | 0,9% 200,0-400,0*3-5 дней в/в, | С[23] |
Хирургическое вмешательство[1,5-9,10-17,19-21,24]: Дренирование почки — установка стент – катетера;
Показания:
− Уростаз, обструкция
Противопоказания:
− НетДренирование почки — чрескожная установка нефростомической трубки;
Показания:
− Уростаз, обструкция
Противопоказания:
− Аномалия развития верхних мочевыводящих путей.Дистанционная ударно — волновая литотрипсия;
Показания:
− Конкременты до 1,0 см
Противопоказания:
− Конкременты свыше 1,0 см, ХПН,острые воспалительные и гнойные поражения верхних мочевых путейКонтактная трансуретральная литотрипсия и литоэкстракция;
Показания:
− Камни мочеточников
Противопоказания:
— Протяженная стриктура мочеточника, острые воспалительные и гнойные поражения верхних мочевых путейЧрескожная нефролитотрипсия и литоэкстракция;
Показания:
− Конкременты свыше 1,5см и коралловидные конкременты
Противопоказания:
— острые воспалительные игнойныепораженияверхнихмочевыхпутей, наличие стриктуры мочеточника, проходимость лоханочно-мочеточникового сегмента.Ретроградная интраренальная хирургия
Показания:
− Конкременты нижнего полюса почки размерами более 1 см
− Конкременты в почке любой локализации в случаях тяжелой степени ожирения, при беременности и у пациентов с неконтролируемой свертываемостью крови.
Противопоказания:
− Протяженная стриктура мочеточника, острые воспалительные и гнойные поражения верхних мочевых путейОткрытое удаление камней почек;
Показания:
− камень сложной формы, коралловидный конкремент занимающий всю ЧЛС;
− неэффективность проведения ДУВЛ и/или ЧНЛТ, а также уретероскопической операции;
− анатомические аномалии почки: инфундибулярный стеноз, конкремент в дивертикуле чашечки (особенно в передней чашечке), обструкция лоханочно-мочеточникового сегмента, стриктура;
− тяжелая степень ожирения;
− деформация опорно-двигательного аппарата, контрактуры, стойкая деформация таза и нижних конечностей;
− сопутствующие заболевания;
− сопутствующие открытые операции;
− нефункционирующий нижний полюс (резекция почки), нефункционирующая почка (нефрэктомия);
− выбор пациента после неэффективной минимально инвазивной операции (пациент может отдать предпочтение одной операции, чтобы не подвергаться риску многократных вмешательств);
− конкремент в аномально расположенной почке, при которой чрескожный доступ и ДУВЛ может быть затруднен или невозможен.
Противопоказания:
− Сопутствующие заболевания, анестезиологический анамнез, поливалентная лекарственная аллергияЛапароскопические операции;
Показания к лапароскопическому удалению камней почек:
− камень сложной формы;
− неэффективность проведенной ДУВЛ и/или эндоурологических операций;
− анатомические аномалии;
− тяжелая степень ожирения;
− нефрэктомия по поводу нефункционирующей почки.
Противопоказания к лапароскопическомуудалениюкамнейпочек:
— сепсис, гнойные поражения верхних мочевых путей, перенесенные недавно полостные операции, ожирение крайней степени, нарушение гемостаза.
Показания к лапароскопическому удалению камней мочеточника:
− крупные вколоченные конкременты мочеточника;
− необходимость хирургического вмешательства по поводу сопутствующих заболеваний;
− когда другие неинвазивные или малоинвазивные вмешательства оказались неэффективными.
Противопоказания:
— гнойные поражения верхних мочевых путей, наличие спаечного процесса в забрюшинном пространстве, ожирение крайней степени, нарушение гемостаза.
Дальнейшее ведение:
· наблюдение у уролога с соблюдением программы метафилактики по мочекаменной болезни;
· подбор диеты и литолитических препаратов на основании анализа мочи на уреазную активность и исследовании химического состава конкремента;
· УЗИ почек, мочеточника в динамике;
· ОАК, ОАМ, биохимия, бак посев мочи в динамике.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· восстановление пассажа мочи;
· отсутствие или уменьшение конкремента;
· улучшение общего самочувствия больного;
· нормализация клинико-лабораторных показателей и инструментальных методов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· наличие конкремента, болевого синдрома в поясничной области, уретерогидронефроза.
Показания для экстренной госпитализации:
· не купирующийся выраженный болевой синдром в поясничной области в виде почечной колики;
· гипертермическая реакция;
· тошнота;
· рвота;
· интоксикация;
· пальпируемый болезненный и увеличенный в размерах, почка/мочевой пузырь;
· при безуспешности консервативной терапии;
· гематурия.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Аляев Ю.Г., Глыбочка Г.В., Пушкарь Д.Ю Российские клинические рекомендации по урологии 2013г.
2) C.Turk (Chair), T. Knoll (Vice-chair), A. Petrik,K. Sarica, A. Skolarikos, M. Straub, C. Seitz.European Guidelines on Urolithiasis 2015.
3) Александров В.П., Тиктинский О.Л. и др. Особенности камнеобразования в почках у больных в семьях, отягощенных уролитиазом // Урол. и нефрол.— 2003. —№ 4. — С. 16–19.
4) Голованов С.А. Клинико-биохимические и физико-химические критерии течения и прогноза мочекаменной болезни: Дис. … д-ра мед.наук. — М., 2003.
5) Лопатин В.В., Лернер М.И., Буркин В.В., Черненко В.П. Электроразрядное разрушение биологических конкрементов // Известия вузов. Физика. 2007. №9. Приложение. С. 181-184.
6) Türk C., Knoll T., Petrik A. et al. EAU guidelines on urolithiasis. 2013 update. 4. TraxerO, Khan S.R, Pearle M.S, Robertson W.G, GambaroG, Canales B, Doizi S, Tiselius H.G.//Kidney stones// Nat Rev Dis Primers 2016 Feb 25; 2:16008.
7) Лопаткин Н.А. Руководство по урологии: в 3 т. — М.: Медицина, 1998.
Руденко В.И. Мочекаменная болезнь— актуальные вопросы диагностики и выбор метода лечения: Дис. д-ра мед.наук. — М., 2004.
9) Саенко В.С. Метафилактика мочекаменной болезни: Дис. … д-ра мед.наук. — М., 2007.
10) Татевосян А.С. Диагностика и лечение местных факторов риска почечно-каменной болезни: Дис. д-ра мед.наук. — М., 2000.
11) Фукс С.В. Мультиспиральная КТ в диагностике и выборе методов лечения больных нефролитиазом: Дис. д-ра мед.наук. — М., 2003.
12) Auer B.L., Auer D., Rodger A.L. The effects of ascorbic acid ingestion on thebiochemical and physico-chemical risk factors associated with calcium oxalate kidneystone formation // Clin. Chem. Lab. Med. —2008. —Vol. 36. —P. 143–148.
13) Arias F.F., Garcia C.E., Lovaco C.F. et al. Epidemiologia de la litiasisurinariaennuestraUnidad. Evolucion en el tiempo y factorespredictivos. Epidemiology of urinary lithiasis in our Unit. Clinical course in time and predictive factors //Arch. Esp. Urol. —2012.—Vol. 53.— N 4. —P. 343–347.
14) Ettinger B. Hyperuricosuric calcium stone disease. In: Kidney stones: Medical and Surgical Management / F. L. Сое, M. J. Favus, C. Y.C. Pak (eds).— Lippincott-Raven Publishers: Philadelphia, 2006. —P. 851–858.
15) Tiselius H.-G., Ackermann D., Alken P. et al. Guidelines on Urolithiasis. — EAU, 2002.
16) Tiselius H. G. Risk formulas in calcium oxalate urolithiasis // World J. Urol. —2007.—Vol. 15. —P. 176–185.
17) Tiselius H.G., Ackermann D., Alken P. et al. Guidelines on urolithiasis //Eur. Urol. —2001. —Vol. 40.—P. 362–371.
18) Segura J.W., Preminger G.M., Assimos D.G. et al. Nephrolithiasis Clinical Guidelines Panel: summary report on the management of staghorn calculi. The American Urological Association Nephrolithiasis Clinical Guidelines Panel // J. Urol. —2007.
19) Serrano P.A., Fernandez F.E., Burgos R.F. J. et al. Therapeutic advantages of rigid transurethral ureteroscopy in ureteral lithiasic pathology: retrospective study of 735 cases // Arch. Esp. Urol. —2012. —Vol. 55.— N 4.—P. 405–421.
20) Volmer M., de Vries J.C., Goldschmidt H.M. Infrared analysis of urinarycalculi by a single reflection accessory and a neural network interpretation algorithm // Clin. Chem. — 2001. —Vol. 47. — N 7. —P. 1287–1296.
21) Hofbauer J., Hobarth K., Szabo N., Marberger M. Alkali citrate prophylaxisin idiopathic recurrent calcium oxalate nephrolithiasis: A prospective randomized study // Br. J. Urol. —2004. —Vol. 73.—P. 362–365.
22) Marberger M., Hofbauer J. Problems and complications in stone disease //Curr. Opin. Urol. —2013. —Vol. 4. —P. 234–238.
23) Большой справочник лекарственных средств. Под редакцией Зиганшиной Л.Е.
- 1) Аляев Ю.Г., Глыбочка Г.В., Пушкарь Д.Ю Российские клинические рекомендации по урологии 2013г.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Малих Мохаммад Ареф – доктор медицинских наук, профессор, АО«Научный центр урологии имени академика Б.У.Джарбусынова», заведующий отделением мочекаменной болезни и эндоурологии.
2) Омаров Ернар Сарсенбекович – доктор медицинских наук АО «Научный центр урологии имени академика Б.У.Джарбусынова», заведующий платного отделения №1.
3) Сенгирбаев Дауренбек Исакович –доцент, профессор кафедры хирургических болезней №1 с курсом урологии РГП на ПХВ «Казахский Национальный медицинский университет им. С.Д. Асфендиярова».
4) Айтказин Бейбит Мухтарович – кандидат медицинских наук, врач-уролог АО «Научный центр урологии имени академика Б.У.Джарбусынова».
5) Макалкина Лариса Геннадьевна – кандидат медицинских наук, Phd, MD, клинический фармаколог, доцент кафедры клинической фармакологии АО «Медицинский университет» г.Астана.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Жантелеева Лязат Асановна – доктор медицинских наук, заведующая кафедрой урологии Казахстанско-Российского Медицинского Университета.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
к типовой структуре Клинического протокола диагностики и лечения
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ (схема)
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
МОЧЕКАМЕННАЯ БОЛЕЗНЬ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: N20, N21, N22, N23
Год утверждения (частота пересмотра): 2021
Возрастная категория: Дети
Год окончания действия: 2023
ID: 374
Разработчик клинической рекомендации
— Союз педиатров России
— Ассоциация медицинских генетиков
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АПФ — ангиотензинпревращающий фермент
ВМП — верхние мочевыводящие пути
ГПТ — гиперпаратиреоз
ДАА — группа препаратов Другие анальгетики и антипиретики
ДЛТ — дистанционная литотрипсия
ЖКТ — желудочно-кишечный тракт
ИМП — инфекция мочевыводящих путей
ИМТ — индекс массы тела
КТ — компьютерная томография
ЛКТ — литокинетическая терапия
ЛМС — лоханочно-мочеточниковый сегмент
МКБ — мочекаменная болезнь
МРТ — магнитно-резонансная томография
МРУ — магнитно-резонансная урография
НК — нефрокальциноз
НПВП — нестероидные противовоспалительные препараты
ПГ — первичная гипероксалурия
ПКА — почечный канальциевый ацидоз
ПНЛ — перкутанная нефролитотомия (нефролитотрипсия, нефролитолапаксия)
ПТГ — паратиреоидный гормон
РКИ — рандомизированное контролируемое исследование
СКФ — скорость клубочковой фильтрации
УЗИ — ультразвуковое исследование
УРС — уретерореноскопия
ЧН — чрескожная нефростомия
ЧЛС — чашечно-лоханочная система
ЭУ — экскреторная урография
FDA — Food and Drug Administration
HU — единицы Хаунсфилда
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Уролитиаз — понятие, объединяющие большую группу неоднородных по этиологии и патогенезу синдромов и болезней, одним из клинико-морфологических проявлений которого является образование конкрементов в органах мочевыделительной системы.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Конкременты следует подразделять на образовавшиеся вследствие инфекции (инфекционные); те, которые не были вызваны инфекцией (неинфекционные); конкременты, возникшие вследствие генетических нарушений, и конкременты, образовавшиеся при приеме лекарственных средств (лекарственные).
Классификация конкрементов на основе этиологии и состава
Причины возникновения конкрементов
Генетические причины, обусловливающие возникновение камней:
— Цистин (аминоацидурия, характеризующаяся нарушением канальцевой реабсорбции двухосновных аминокислот: цистина, орнитина, аргинина и лизина);
— Ксантин (ксантинурия, обусловленная наследственным дефицитом фермента ксантиноксидазы);
— 2,8-дигидроксиаденин (наследственный дефицит аденинфосфорибозилтрансферазы приводящий к аккумуляции аденина, в дальнейшем окисляющегося до 2,8-дигидроксиаденина).
Инфекционные конкременты
— Фосфат магния
— Апатит
— Урат аммония
Неинфекционные конкременты:
— Оксалаты кальция
— Фосфаты кальция
— Мочевая кислота
Лекарственные конкременты
Лекарственные препараты, способствующие формированию камней мочевых путей.
Соединения, кристаллизирующиеся в моче:
— Аллопуринол**/оксипуринол
— Амоксициллин**/ампициллин**
— Цефтриаксон**
— Ципрофлоксацин**
— Эфедрин
— Индинавир
— Трисиликат магния
— Сульфонамид**
— Триамтерен
Вещества, влияющие на состав мочи
— Ацетазоламид**
— Аллопуринол**
— Гидроокись алюминия и магния
— Аскорбиновая кислота**
— Кальций
— Фуросемид**
— Слабительные средства
— Метоксифлуран
— Витамин D и его аналоги
Минералогический состав камней
Одним из важных факторов образования конкрементов является нарушение обмена веществ. Установление нарушения обмена веществ и анализ химического состава конкремента позволяет определить тактику диагностики и лечения.
В большинстве случаев конкременты представлены сочетанием нескольких химических соединений. Важным аспектом является определение соединения, составляющего основную долю конкремента (табл. 1).
Таблица 1 — Состав конкремента
|
Химический состав |
Минерал |
|
Гидрогенфосфат кальция |
брушит |
|
Дигидрат оксалата кальция |
ведделлит |
|
Дигидрат мочевой кислоты |
урицит |
|
Карбонатапатит (фосфат) |
даллит |
|
Моногидрат оксалата кальция |
вевеллит |
|
Фосфат магния и аммония |
струвит |
|
2,8-дигидроксиаденин |
|
|
Ксантин |
|
|
Урат аммония |
|
|
Цистин |
|
|
Лекарственные конкременты |
Группы риска камнеобразования
Степень риска камнеобразования определяет вероятность развития рецидива или роста конкрементов, и необходимость медикаментозного лечения.
Факторы риска камнеобразования у детей:
— семейный характер заболевания: наличие в анамнезе у ближайших родственников факторов риска развития уролитиаза, урологических заболеваний, особенно мочекаменной болезни;
— метаболические нарушения камнеобразующих веществ;
— проживание семьи в экологически неблагоприятных условиях;
— наличие у родителей вредных привычек (курение, потребление алкоголя);
— особенности течения беременности у матери: отягощенная беременность на фоне токсикоза, прием противовирусных и антибактериальных препаратов;
— нефрокальциноз.
— снижение двигательной активности, вынужденное лежачее положение (иммобилизация конечностей, последствия травмы и т.д.)
— ограничение потребления чистой воды
— длительные сроки наличия дренажей или нитей в просвете мочевых путей (почки, мочеточника, мочевого пузыря)
Наличие аномалий мочевыделительной системы у ребенка
— Дивертикул чашечки, киста чашечки
— Стриктура мочеточника
— Обструкция лоханочно-мочеточникового сегмента (ЛМС)
— Уретероцеле
— Подковообразная почка
— Отведение мочи (кишечные пластики)
— Нейрогенная дисфункция мочевого пузыря
— Пузырно-мочеточниковый рефлюкс
— Единственная почка
Генетические причины высокого риска развития уролитиаза
— Цистинурия (типы A, B, AB)
— Первичная гипероксалурия (ПГ 1 — 3 типы)
— Почечный канальцевый ацидоз (ПКА) 1-го типа
— 2,8-дигидроксиаденин
— Ксантинурия
— Синдром Леша-Нихена
— Муковисцидоз
— Идиопатическая инфантильная гиперкальциемия (типы 1 и 2)
В приложении А3.3 приведена часть моногенных наследственных заболеваний, приводящих к мочекаменной болезни. Данные заболевания чаще остальных встречаются в практике врачей-урологов, но в настоящее время в литературных источниках описано около 80 моногенных форм уролитиаза [1, 2].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Заболевание носит эндемичный характер. Такими регионами в России являются: Северный Кавказ, Урал, Поволжье, бассейны Дона и Камы. До сегодняшнего времени единой концепции патогенеза камнеобразования не существует. Мочекаменная болезнь считается полиэтиологичным заболеванием, связанным со сложными физико-химическими процессами, происходящими как в целом в организме, так и на уровне мочевыводящей системы, врожденного или приобретенного характера. Среди пациентов с мочекаменной болезнью дети составляют около 1%. У детей мочекаменная болезнь встречается с частотой от 5 до 10% (по данным разных источников в зависимости от региона) [3, 4, 5]. Заболеваемость среди подростков 50 — 100 на 100 000 [6].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической классификации болезней и проблем, связанных со здоровьем
Камни почки и мочеточника (N20)
N20.0 — Камни почки
N20.1 — Камни мочеточника
N20.2 — Камни почек с камнями мочеточника
N20.9 — Мочевые камни неуточненные
Камни нижних отделов мочевых путей (N21)
N21.0 — Камни в мочевом пузыре
N21.1 — Камни в уретре
N21.8 — Другие камни в нижних отделах мочевых путей
N21.9 — Камни в нижних отделах мочевых путей неуточненная
Камни мочевых путей при болезнях, классифицированных в других рубриках (N22)
Почечная колика неуточненная (N23)
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Конкременты можно классифицировать по следующим критериям: размер, локализация, рентгенологические характеристики (плотность конкремента), этиология, минералогический состав и степень риска повторного камнеобразования [1].
Размер конкремента
Размер конкремента обозначается в миллиметрах, с указанием 1 или 2 измерений. Исходя из вышеуказанного конкременты можно подразделить на группы размером < 5 мм, 5 — 10 мм, 10 — 20 мм и > 20 мм.
Локализация конкремента
Конкременты классифицируют в зависимости от их расположения в анатомических структурах мочевых путей: в верхней, средней или нижней чашечке, в лоханке, в верхнем, среднем или дистальном отделах мочеточника и в мочевом пузыре.
Рентгенологические характеристики
Классифицируют конкременты и в соответствии с рентгенологическим изображением при проведении обзорной урографии (рентгенографии мочевыделительной системы) (табл. 2). При проведении спиральной компьютерной томографии (КТ) для классификации используется шкала единиц Хаунсфилда (Hu). Данная шкала ослабления рентгеновского излучения используется для визуальной и количественной оценки плотности структур, определяемых методом компьютерной томографии.
Таблица 2 — Рентгенологические характеристики
|
Рентгеноконтрастный конкремент |
Низкая рентгеноконтрастность |
Рентгеннегативный конкремент |
|
Дигидрат оксалата кальция |
Фосфат магния и аммония |
Мочевая кислота |
|
Моногидрат оксалата кальция |
Апатит |
Урат аммония |
|
Фосфаты кальция |
Цистин |
Ксантин |
|
2,8-дигидроксиаденин |
||
|
Лекарственные конкременты |
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
К ведущим проявлениям уролитиаза относятся боль, дизурия, гематурия, пиурия и отхождение кристаллов мочевых солей и конкрементов. Лишь последний из симптомов является абсолютным. Боль является наиболее частым симптомом при нефролитиазе. В зависимости от величины, формы, расположения, степени подвижности камня боль может иметь разнообразный характер. У пациентов с конкрементами в почках может отмечаться рвота и, иногда, повышенная температура. Возможно бессимптомное течение заболевания.
— При сборе анамнеза заболевания следует учитывать:
— наличие в анамнезе у ближайших родственников факторов риска развития уролитиаза, урологических заболеваний, особенно мочекаменной болезни, сопровождающихся метаболическими нарушениями камнеобразующих веществ;
— наличие аномалий мочевыделительной системы у ребенка;
— проживание семьи в экологически неблагоприятных условиях (жаркий климат, плохое качество воды);
— наличие у родителей вредных привычек (курение, потребление алкоголя);
— особенности течения беременности у матери;
— прием медикаментов, способствующих камнеобразованию
— ограничение подвижности ребенка (травма, пороки опорно-двигательного аппарата, неврологические заболевания)
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
2.1 Жалобы и анамнез
См. раздел «Клиническая картина»
2.2 Физикальное обследование
При физикальном обследовании пациента следует осмотреть кожу, склеры, определить частоту, наполнение и ритмичность пульса, измерить артериальное давление и частоту дыхательных движений.
Дальнейшее обследование рекомендуется начинать с поверхностной пальпации и перкуссии органов брюшной полости и забрюшинного пространства. Пальпация области почек выполняется чаще всего в положении лежа на спине или на боку. Болезненность при исследовании свидетельствует о наличии воспалительного процесса почечной паренхимы, околопочечной клетчатки или обструкции мочеточника, в случае отсутствия указаний на травматическое повреждение.
Глубокую пальпацию начинают с безболезненных участков и завершают выявлением симптомов Щеткина-Блюмберга, Пастернацкого, Ортнера и др.
При проведении клинического осмотра обязательно нужно обращать внимание на поведение пациента: при почечной колике пациент беспокоен, не может найти себе удобного положения, мечется. Нередко имеет место «psoas-симптом».
Чем моложе ребенок, тем более выражены общие симптомы патологического процесса, и менее отчетливой бывает локальная симптоматика.
2.3 Лабораторные диагностические исследования
Пациентам с мочекаменной болезнью (МКБ) проводятся исследования мочи и крови с целью определения вида конкрементов, наличия воспаления и оценки функции почек [1, 11, 16, 17, 22, 25, 27, 33, 34].
— Рекомендуется выполнение Общего (клинического) анализа крови развернутого (уровень лейкоцитов, дифференцированный подсчет лейкоцитов (лейкоцитарная формула), гемоглобин, СОЭ) пациентам с МКБ с целью ориентировочного выявления/исключения воспалительных процессов и оценки уровня гемоглобина [1, 35].
(УУР — C, УДД — 5)
— Рекомендуется проведение Общего (клинического) анализа мочи всем пациентам с подозрением на мочекаменную болезнь и в динамике с целью ориентировочной оценки воспаления, определения pH мочи, наличия солей и т.д. [1].
(УУР — C, УДД — 5)
Комментарии: частота исследования при динамическом наблюдении определяется клиническим течением заболевания.
Определение нитритов возможно также с помощью тест-полосок.
— Рекомендуется проведение Исследования уровня нитритов в моче всем пациентам при первичной диагностике и в динамическом наблюдении при подозрении на инфекцию мочевыводящих путей для уточнения диагноза и своевременного назначения терапии [1].
(УУР — C, УДД — 5)
— Рекомендуется проведение при первичной диагностике суточного анализа мочи по Зимницкому (Сбор мочи для лабораторного исследования, Определение объема мочи, Определение удельного веса (относительной плотности) мочи) с целью оценки концентрационной функции почек [1, 36, 37].
(УУР — C, УДД — 5)
Комментарий: исследование может назначаться в процессе динамического наблюдения по потребности и в зависимости от риска повторного камнеобразования в том числе, для оценки достаточности приема жидкости.
— Рекомендовано определение концентрации водородных ионов (pH) мочи определение количества белка в суточной моче, определение альбумина в моче, цитратов, натрия, магния в моче при первичной диагностике [1].
(УУР — C, УДД — 5)
Комментарий: исследование может назначаться в процессе динамического наблюдения по потребности в зависимости от вида камней, а также для контроля проводимой терапии [1, 38]
— Рекомендовано при первичной диагностике исследование суточной мочи на экскрецию солей (исследование уровня фосфора в моче, исследование уровня кальция в моче, исследование уровня мочевой кислоты в моче, определение оксалатов в моче, сбор мочи для лабораторного исследования, определение объема мочи, микроскопическое исследование осадка мочи) [1].
(УУР — C, УДД — 5)
Комментарий: в динамическом наблюдении исследование может также проводиться, частота устанавливается индивидуально.
— Рекомендуется проведение микробиологического (культурального) исследования мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы всем пациентам с Определением чувствительности микроорганизмов к противомикробным препаратам при первичной диагностике, перед оперативным вмешательством и при необходимости коррекции антибактериальной терапии [39, 40].
(УУР — C, УДД — 5)
Комментарии: при наличии инфекции мочевыводящих путей исследования проводятся в рамках соответствующих клинических рекомендаций
— Рекомендуется проведение анализа крови биохимического общетерапевтического (исследование уровня креатинина в крови, мочевой кислоты в крови, кальция в крови, ионизированного кальция в крови, натрия в крови, калия в крови) всем пациентам при первичной диагностике и в динамическом наблюдении для оценки функции почек и электролитных нарушений с целью своевременной диагностики и терапии соответствующих состояний [1].
(УУР — C, УДД — 5)
— Рекомендовано пациентам с повышенным уровня кальция (ионизированного кальция в крови) проведение исследования уровня паратиреоидного гормона в крови, исследование уровня 25-OH витамина Д в крови с целью подтверждения/исключения гиперпаратиреоза [1].
(УУР — C, УДД — 5)
— Рекомендуется проведение коагулограммы (ориентировочное исследование системы гемостаза): активированное частичное тромбопластиновое время (АЧТВ) и определение международного нормализованного отношения (МНО) перед инвазивными, в т.ч., оперативными вмешательствами для предотвращения кровотечений и околопочечных гематом. [1].
— Во всех случаях первичного диагностирования МКБ рекомендуется проводить анализ минерального состава мочевых камней (анализ состава конкремента с помощью аналитического метода (дифракции рентгеновских лучей или инфракрасной спектроскопии)) для определения дальнейшего плана обследования и терапевтической тактики [11, 21, 24, 39].
(УУР — C, УДД — 5)
— Повторный анализ состава конкремента рекомендуется проводить у пациентов: с рецидивом на фоне медикаментозной профилактики; с ранним рецидивом после полного удаления конкремента; с поздним рецидивом после длительного отсутствия камней, поскольку состав конкремента может измениться [11, 16].
(УУР — C, УДД — 5)
2.4 Инструментальные диагностические исследования
— В качестве первичной процедуры для диагностики МКБ всем пациентам рекомендуется проводить ультразвуковое исследование (УЗИ) органов мочевой системы (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря) [9, 11, 17, 23].
(УУР — C, УДД — 5)
Комментарий: УЗИ позволяет выявить конкременты в чашечках, лоханке, лоханочно-мочеточниковом и пузырно-мочеточниковом сегментах, позволяет диагностировать расширение верхних мочевыводящих путей (ВМП). Исследование проводится и в динамическом наблюдении с частотой, определяемой индивидуально.
Цветная допплерография (дуплексное сканирование артерий почек) позволяет сравнить мочеточниковый выброс, индекс резистентности дуговых артерий обеих почек и определить степень обструкции.
— Рекомендуется проведение обзорной рентгенографии органов мочевой системы (рентгенография почек и мочевыводящих путей) для дифференциации рентгеннегативных и рентгенконтрастных конкрементов, а также для динамического контроля [11, 16, 22, 23, 25, 27].
(УУР — C, УДД — 5)
Комментарий: исследование проводят в качестве альтернативы ультразвуковому исследованию органов мочевой системы (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря) или при недостаточной его информативности.
Если планируется проведение спиральной КТ, данное исследование назначать не следует.
Кратность исследования определяется индивидуально.
— Рекомендуется проводить спиральную компьютерную томографию (КТ) мочевыделительной системы (спиральная компьютерная томография почек и надпочечников) при острой боли в области поясницы. КТ позволяет определить наличие конкремента, его диаметр и плотность; данное исследование демонстрирует более высокую чувствительность и специфичность по сравнению с экскреторной урографией (ЭУ) (внутривенная урография) [11, 16, 22].
(УУР — C, УДД — 5)
Комментарий: компьютерная томография — стандартный метод диагностики при острой боли в пояснице в настоящее время. Данный метод позволяет определять плотность конкремента и расстояние от конкремента до кожного покрова — параметры, влияющие на эффективность дистанционной литотрипсии (ДЛТ).
Однако необходимо учитывать высокую лучевую нагрузку метода и использовать его у детей с ограничениями. При возможности применять низкодозовые протоколы.
Конкременты, содержащие мочевую кислоту и ксантин, являются рентгеннегативными, но могут быть обнаружены при проведении компьютерной томографии.
Конкременты, образующиеся при приеме препарата индинавир, при спиральной КТ не обнаруживаются.
— Не рекомендовано рутинное проведение магнитно-резонансной томографии урографии (магнитно-резонансная томографии урография с контрастированием) в диагностике МКБ, только при недостаточности данных других исследований для получения информации об анатомии ЧЛС, локализации обструкции в мочеточнике и морфологии почечной паренхимы [11, 16, 22, 23].
(УУР — C, УДД — 5)
— Радионуклидные исследования почек (сцинтиграфия почек и мочевыделительной системы, сцинтиграфия почек и мочевыделительной системы с функциональными пробами) рекомендуется использовать для определения почечной функции, обнаружения обструкции и определения ее анатомического уровня по показаниям [11, 16, 22, 23].
(УУР — C, УДД — 5)
— Если планируется удаление конкремента, а индивидуальные анатомические особенности чашечно-лоханочной системы (ЧЛС) неизвестны, рекомендуется проведение исследования с контрастированием (компьютерная томография почек и верхних мочевыводящих путей с внутривенным болюсным контрастированием) [1, 10, 23, 25].
(УУР — C, УДД — 5)
Комментарий: предпочтительно проведение спиральной КТ, так как она позволяет получить трехмерное изображение ЧЛС, а также измерить плотность конкремента и расстояние от конкремента до кожного покрова. Можно выполнить и экскреторную урографию (внутривенную урографию).
— При диагностике цистиновых конкрементов рекомендуется обязательное проведение анализа крови на уровень креатинина (исследование уровня креатинина в крови), а анализ мочи должен включать определение объема мочи, определение концентрации водородных ионов (pH) мочи и определение удельного веса (относительной плотности) мочи, а также рекомендовано рассмотреть назначение исследование содержания цистина в моче [1, 11, 12, 18, 21].
(УУР — C, УДД — 5)
Комментарий: Кристаллизация цистина в моче происходит спонтанно из-за его плохой растворимости. Растворимость цистина зависит исключительно от pH мочи: при pH 6,0 предел растворимости составляет 133 ммоль/л. Однако, рутинное проведение анализа на цистин нецелесообразно.
— Пациентам при диагностике цистиновых конкрементов с целью уточнения диагноза и выбора тактики терапии рекомендуется проводить дифференциацию цистина, цистеина и лекарственно-цистеиновых комплексов. Различные комплексы, образовавшиеся вследствие лечения, можно дифференцировать только с помощью аналитических методов на основе высокоэффективной жидкостной хроматографии (комплексное определение концентрации на аминокислоты методом высокоэффективной жидкостной хроматографии (ВЭЖХ)). [1, 21, 29].
(УУР — C, УДД — 5)
2.5 Иные диагностические исследования
— Рекомендовано медико-генетическое консультирование пациентов по показаниям для исключения синдромальных и моногенных форм уролитиаза [2, 41, 42].
Уровень убедительности рекомендации C (уровень достоверности доказательств — 5).
Комментарии:
Показаны консультации врача-генетика пациентам при мультисистемном характере поражения органов и систем, раннем начале заболевания, наличии отягощенного семейного анамнеза, а также выявление при анализе более редкого химического состава конкрементов (например, цистиновый, ксантиновый или 2,8-дигидроксиаденин камни).
Обследование при медико-генетическом консультировании включает осмотр пациента, сбор семейного анамнеза, инструментальные, клинико-лабораторные и молекулярно-генетические исследования.
Нефролитиаз диагностируется как в составе синдромальных форм генетических заболеваний, так и моногенных: при синдроме Вильямса (OMIM 194050), синдроме Леша — Нихена (OMIM 308000), алкаптонурии (OMIM 203500), первичной гипероксалурии (OMIM 259900), цистинурии (OMIM 220100), нефролитиазе X-сцепленном рецессивном с почечной недостаточностью (OMIM 310468) и др.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Лечение включает консервативные, хирургические и диетологические мероприятия. В настоящее время существует необходимость в проведении качественных исследований для более точной оценки исходов при различных методах терапии [43]
3.1 Консервативное лечение
3.1.1 Почечная колика
— На первом этапе лечения при почечной колике всем пациентам с МКБ рекомендуется купирование боли в связи с тем, что болевой синдром достаточно сильно выражен и приносит страдания пациенту [1, 23, 25, 27].
(УУР — C, УДД — 5)
— Рекомендуется купировать боль у пациентов с почечной коликой препаратами, не относящимися к опиоидам: препаратами группы «Другие анальгетики и антипиретики» (ДАА) (метамизол натрия в/м или в/в 250 мг/мл, 500 мг/мл (разовая доза для детей с 3 мес. до 15 лет 50 — 100 мг/10 кг массы тела до 2 — 3 раз в сутки (детям 3 — 12 месяцев (весом 5 — 9 кг) — только внутримышечно), с 15 лет: разовая доза 500 — 1000 мг в/м, максимальная суточная доза 2000 мг) или парацетамол** в суппозиториях ректальных или #перорально в суспензии, в таблетках или препаратами группы «Нестероидные противовоспалительные и противоревматические препараты» (НПВП): диклофенак** в таблетках (детям с 6 лет) или индометацин в таблетках с 14 лет 25 мг каждые 6 ч или ибупрофен** (таблетки с 6 лет, капсулы — с 12 лет) в связи с их высокой эффективностью [1, 11, 16, 22, 25, 29, 44, 45].
(УУР — C, УДД — 5)
Комментарий: Эти препараты значительно эффективнее опиоидов обезболивают при почечной колике, и у пациентов, принимающих ДАА или НПВП, реже требуется дальнейшая анальгезия в краткосрочной перспективе.
3.1.2 Профилактика повторного приступа почечной колики
ДАА и НПВП могут снять воспаление и снизить риск повторного возникновения боли у пациентов с конкрементами в мочеточнике, которые могут выйти самостоятельно. Хотя ДАА и НПВП могут оказать влияние на почечную функцию у пациентов с существующей почечной недостаточностью, однако они не влияют на почечную функцию при нормально функционирующих почках.
Повторные приступы почечной колики отмечаются значительно реже у пациентов, получавших ДАА и НПВП в течение первых 7 дней лечения.
— Если обезболивание не может быть достигнуто лекарственными средствами, рекомендуется выполнить дренирование с использованием мочеточникового стента (установка стента в мочевыводящие пути) или чрескожной нефростомии (ЧН) (чрескожная пункционная нефростомия), либо удалить конкремент [1, 11, 16, 22, 25].
(УУР — C, УДД — 5)
3.1.3 Консервативное лечение в зависимости от вида конкрементов
Ранняя диагностика и правильное ведение пациентов существенно влияют на течение заболевания.
— Рекомендуется рассмотреть назначение #пиридоксина** (витамина B6) (внутрь по 10 мг/кг в сутки) при гипероксалурии так как у большинства пациентов отмечается положительный эффект на фоне его приема [7, 21, 29, 44].
(УУР — C, УДД — 5)
— Рекомендуется длительное назначение Калия гидрокарбоната + Лимонная кислота + Натрия цитрат при гипероксалурии что приводит к многократному снижению рецидивов уролитиаза [12, 21, 24, 33].
(УУР — C, УДД — 5)
Комментарии: наибольшая растворимость оксалата кальция достигается при pH 6,2 — 6,8. Терапевтические дозы препаратов для лечения нефроуролитиаза Калия гидрокарбонат + Лимонная кислота + Натрия цитрат составляют 0,1 — 0,15 г/кг (2 — 6 табл) в сутки (по инструкции — детям с 12 лет).
— Не рекомендуется ограничивать в диете кальций при гиперкальциурии, так как при его недостатке в кишечнике свободный оксалат абсорбируется, увеличивая тем самым риск рецидива уролитиаза [12, 21].
(УУР — C, УДД — 5)
— Не рекомендуется рутинное использование тиазидных диуретиков, повышающих реабсорбцию кальция в канальцах, при гиперкальциурии, так как они могут способствовать развитию электролитных нарушений [8, 12, 21, 29, 32].
(УУР — C, УДД — 5)
Комментарий: в педиатрии применяются редко.
— Большинству пациентов с кальций-фосфатными конкрементами в случае наличия первичного гиперпаратиреоза рекомендуется хирургическое лечение [1].
(УУР — C, УДД — 5)
— В случае, если причиной является ренальный тубулярный ацидоз — рекомендовано проведение фармакологической терапии данного состояния/болезни [1].
(УУР — C, УДД — 5)
— Рекомендовано при наличии инфекций мочевыводящих путей, ассоциированных с кальций-фосфатными конкрементами соблюдение рекомендаций в отношении инфекционных камней [1].
(УУР — C, УДД — 5)
— Рекомендовано при первичной гипероксалурии проводить терапию согласно соответствующим рекомендациям, требуется как можно более ранний старт терапии с целью снижения уровня оксалатов и профилактики прогрессирования ухудшения функции почек [1, 44, 48, 49]
Комментарии: диетические мероприятия в отношении данного типа гипероксалурии имеют невысокую эффективность. Наиболее часто при 1 типе применяется ранняя трансплантация печени и почки, при 2 типе — почки. При 3 типе — трансплантация не проводится в связи с сохранной функцией почек.
При всех типах применяется терапия препаратами для лечения нефроуролитиаза (Калия гидрокарбоната + Лимонная кислота + Натрия цитрат). При 1 типе могут применяться такие #пиридоксин** в стартовой дозе 5 мг/кг/сут, с постепенным увеличением дозы, но не более 20 мг/кг/сут с оценкой результатов минимум через 3 месяца. Положительной реакцией считается снижение уровня оксалатов в моче более, чем на 30% от исходного.
В настоящее время продолжаются исследования по возможным методам терапии разных типов первичной гипероксалурии, включая противодиарейные микроорганизмы (пробиотики), методики трансплантации. FDA одобрена таргетная терапия 1 типа гипероксалурии [50].
— Рекомендовано в терапии инфекционных камней руководствоваться основными направлениями: по возможности полное удаление камней, подкисление мочи, обильное питье чистой воды и поддержание стерильности с помощью длительной химиопрофилактики [11, 12, 21].
(УУР — C, УДД — 5)
Комментарий: Даже небольшие резидуальные фрагменты могут стать очагом колонизации и роста бактерий.
Все пациенты с инфекционными конкрементами относятся к группе высокого риска развития рецидива. Инфекционные конкременты состоят из струвита и/или карбонатапатита, и/или урата аммония. Бактериологический анализ мочи, как правило, показывает присутствие уреазпродуцирующих бактерий.
Наиболее важные виды уреазпродуцирующих бактерий:
— облигатные уреазпродуцирующие бактерии (> 98%): Proteus spp., Providencia rettgeri, Morganella morganii, Corynebacterium urealyticum, Ureaplasma urealyticum;
— факультативные уреазпродуцирующие бактерии: Enterobacter gergoviae. Klebsiella spp., Providencia stuartii, Serratia marcescens, Staphylococcus spp.
Примерно 0 — 5% штаммов Escherichia coli, Enterococcus и Pseudomonas aerug. могут вырабатывать уреазу.
— Рекомендовано при цистиновых конкрементах применение основного способа предотвращения кристаллизации цистина: поддержание уровня pH мочи > 7,5, чтобы повысить растворимость цистина, и в обеспечении соответствующего восполнения жидкости — не менее 1,5 л/м2 поверхности тела (табл. 4) [11, 12, 21].
(УУР — C, УДД — 5)
Комментарии: все пациенты с цистиновыми конкрементами относятся к группе высокого риска рецидива.
Таблица 4 — Площадь поверхности тела
|
Новорожденный |
0,25 м2 |
|
Ребенок 2 года |
0,5 м2 |
|
Ребенок 9 лет |
1,07 м2 |
|
Ребенок 10 лет |
1,14 м2 |
|
Ребенок 12 — 13 лет |
1,33 м2 |
|
Взрослые |
1,7 м2 |
Для расчета площади поверхности тела (ППТ) используются множество формул. Одной из них является формула Мостеллера
— Рекомендовано применение следующего состава при цистиновых конкрементах: #Калия гидрокарбонат + Лимонная кислота + Натрия цитрат (дозировка подбирается индивидуально, согласно инструкции к препарату, для достижения pH мочи больше 7,5) в течение 6 месяцев под врачебным наблюдением и контролем общего анализа мочи не реже 1 раза в месяц [1, 11, 12, 21, 24, 28, 33].
(УУР — C, УДД — 5)
— Рекомендовано применение при цистиновых конкрементах #пеницилламина** (противопоказан детям до 3 лет) внутрь по 20 мг/кг/сутки в 4 приема (большая часть дозы — перед сном) [51].
(УУР — C, УДД — 5)
Комментарий: Из-за серьезных побочных эффектов #пеницилламин**, который образует с цистином растворимые комплексы, применяется в педиатрии с ограничениями, под строгим врачебным наблюдением и ежемесячным контролем клинического анализа крови и мочи, длительность определяется индивидуально в связи с возможностью развития пролонгированного эффекта.
Все пациенты с конкрементами из 2,8-дигидроксиаденина и ксантина относятся к группе высокого риска рецидива. Оба вида конкрементов встречаются редко. В целом диагностика и специфическая профилактика аналогичны таковым при конкрементах из мочевой кислоты.
Генетически обусловленная недостаточность аденин-фосфорибозилтрансферазы вызывает повышенное выведение с мочой плохо растворимого 2,8-дигидроксиаденина.
— Рекомендовано рассмотреть применение пациентам с конкрементами из 2,8-дигидроксиаденина и ксантиновыми камнями аллопуринола** в высокой дозировке под контролем регулярных лабораторных исследований [21, 25].
(УУР — C, УДД — 5)
Комментарий: У пациентов с ксантиновыми конкрементами, как правило, отмечается значительное понижение содержания мочевой кислоты в сыворотке крови. В настоящее время лекарственные препараты для коррекции этого состояния отсутствуют.
— Рекомендуется назначение препаратов для лечения нефроуролитиаза Калия гидрокарбонат + Лимонная кислота + Натрия цитрат у пациентов со склонностью к образованию уратных камней с целью растворения камней и профилактики их образования [1].
(УУР — C, УДД — 5)
— Рекомендуется назначение аллопуринола** пациентам при стойком повышении уровня мочевой кислоты и ее солей с целью уменьшения размера конкрементов и для профилактики камнеобразования [1].
(УУР — C, УДД — 5)
3.2 Хирургическое лечение
Эффективными методами удаления конкрементов у детей в настоящее время являются дистанционная литотрипсия (ДЛТ), контактная литотрипсия с литоэкстрацией (контактная цистолитотрипсия), чрескожная нефролитотрипсия (перкутанная нефролитотрипсия с литоэкстракцией (нефролитолапаксия).
— Рекомендуется решение об активном лечении по поводу конкрементов верхних отделов мочевыводящих путей принимать на основании состава конкремента, его размера и симптоматики [1, 10, 11, 16, 22, 23, 25, 26, 28].
(УУР — C, УДД — 5)
Комментарий: Конкременты почек могут существовать бессимптомно, тогда как конкременты мочеточника в большинстве случаев приводят к острой боли по типу почечной колики.
— Рекомендовано активное удаление конкрементов мочеточника при:
— конкрементах с низкой вероятностью самостоятельного отхождения;
— постоянной боли, несмотря на адекватное обезболивание;
— стойкой обструкции;
— нарушении функции почек (почечная недостаточность, двусторонняя обструкция, единственная почка) [1].
(УУР — C, УДД — 5)
— Рекомендовано активное удаление конкрементов почек при:
— росте конкремента;
— конкрементах у пациентов с высоким риском камнеобразования;
— обструкции, вызванной конкрементами;
— инфекции;
— конкрементах, сопровождающихся клиническими проявлениями (например, болью, гематурией);
— конкрементах размером > 15 мм; для детей (1 — 5 лет) > 1 мм
— конкрементах размером < 15 мм, если наблюдение не является предпочтительной тактикой;
— конкрементах, существующих > 2 — 3 лет [1, 52, 58].
(УУР — C, УДД — 5)
Комментарии: При выборе метода лечения следует учитывать предполагаемый состав конкремента, анатомические особенности чашечно-лоханочной системы и время нахождения конкремента.
— Рекомендовано проведение дистанционной литотрипсии (ДЛТ) в случае камней почки до 20 мм у подростков и до 15 мм у детей младшей (1 — 3 года) и средней (4 — 12 лет) возрастных групп, невысокой плотности до 1100 — 1200 Hu [53, 54, 56, 57, 58, 59].
(УУР — C, УДД — 5)
Комментарии: современные литотриптеры имеют меньший размер и зачастую встроены в урорентгенологический стол. Они позволяют выполнять не только ДЛТ, но и другие связанные с ней диагностические и вспомогательные процедуры.
Эффективность ДЛТ зависит от литотриптора и следующих факторов:
— размер, локализация (в мочеточнике, лоханке или чашечке) и структура (плотность) конкремента
— особенности телосложения пациента
— особенности проведения дистанционной литотрипсии (ДЛТ)
Каждый из этих факторов оказывает большое влияние на частоту повторных сеансов лечения и исход ДЛТ.
Частота ударной волны
При снижении частоты ударной волны со 120 до 60 — 90 ударных волн в 1 мин достигается более высокая частота полного избавления от конкрементов.
Количество импульсов ударной волны, мощность и повторные сеансы ДЛТ.
Количество импульсов ударной волны, которые можно использовать за 1 сеанс, зависит от типа литотриптера и мощности ударной волны. Повреждение тканей увеличивается по мере увеличения частоты ударной волны и с целью предотвращения повреждения почек следует в начале ДЛТ использовать импульс низкой мощности с дальнейшим постепенным повышением, благодаря чему достигается вазоконстрикция.
— Не рекомендовано проведение ДЛТ при:
— геморрагическом диатезе (заболевания должны быть компенсированы минимум за 24 часа до и 48 часов после ДЛТ)
— нелеченных инфекциях мочевыводящих путей (ИМП)
— серьезных деформациях опорно-двигательного аппарата и тяжелой степени ожирения, которые не позволяют точно навести ударную волну на конкремент
— аневризме артерии, расположенной вблизи от конкремента, на который направлена ударная волна анатомической обструкции мочевыводящих путей дистальнее конкремента
с целью предотвращения осложнений [1]
(УУР — C, УДД — 5)
— Всем пациентам рекомендуется для минимизации пузырьков воздуха контактный гель выдавливать на головку литотриптора непосредственно из флакона, а не наносить гель рукой с целью предотвращения снижения эффективности дробления [11, 17].
(УУР — C, УДД — 5)
Комментарий: большое значение имеет хороший акустический контакт между головкой литотриптора и кожей пациента. Дефекты (пузырьки воздуха) в контактном геле отражают 99% ударных волн, снижается эффективность дробления.
— Во время процедуры ДЛТ (дистанционной уретеролитотрипсии/нефролитотрипсии) рекомендуется обязательно использовать методы визуализации для определения локализации конкремента с целью контроля проведения лечения [1, 10, 11, 16].
(УУР — C, УДД — 5)
— Рекомендуется обязательно обеспечить адекватное обезболивание во время процедуры ДЛТ, с целью ограничения движения пациента и увеличения дыхательной экскурсии [10, 11].
(УУР — C, УДД — 5)
— Рекомендуется проводить ДЛТ пациентам с внутренним стентом и с высокой вероятностью инфицирования (например, при наличии постоянного катетера, нефростомической трубки, инфекционных конкрементах) с лечебной целью [11, 23, 25, 31].
(УУР — C, УДД — 5)
— Не рекомендуется проводить внутреннее стентирование перед ДЛТ (дистанционной уретеролитотрипсии/нефролитотрипсии), так как оно не повышает количество успешных исходов с полным избавлением от конкрементов [10, 11, 25].
(УУР — C, УДД — 5)
Комментарий: В ряде случаев стентирование не обеспечивает эффективный отток гнойных и слизистых выделений, что приводит к увеличению риска развития обструктивного пиелонефрита.
При лихорадке и обструкции проводится срочная ЧПНС (чрезкожная пункционная нефростомия) [1]
— При локализации конкрементов в нижней чашечке рекомендуется выполнение ПНЛ, даже если размер конкремента превышает 1,5 см с целью повышения эффективности лечения [1, 11, 16, 23, 25].
(УУР — C, УДД — 5)
Комментарий: При местонахождении камня в нижних чашечках после ДЛТ частота полного избавления от конкрементов ниже, чем при других локализациях. Это обусловлено тем, что фрагменты часто остаются в чашечке и приводят к повторному камнеобразованию.
Лечение пациентов с МКБ с помощью ДЛТ может оказаться неэффективным при наличии следующих факторов:
— острый угол между шейкой чашечки и лоханкой
— длинная чашечка
— узкая шейка чашечки
«Каменная дорожка»
«Каменная дорожка» может не вызывать симптомов, а может сопровождаться болью в боку, лихорадкой, тошнотой и рвотой либо раздражением мочевого пузыря. Основная опасность заключается в обструкции мочеточника, высоком риске почечной недостаточности [7, 21].
— Если «каменная дорожка» не вызывает симптомов, рекомендуется начинать лечение консервативными методами — литокинетическая терапия значительно облегчает отхождение конкрементов и уменьшает необходимость в эндоскопической операции [12, 21]. Если самостоятельное отхождение «каменной дорожки» маловероятно, рекомендованы другие виды лечения (установка стента или ЧПНС) [1, 11, 25].
(УУР — C, УДД — 5)
Комментарий:
— ДЛТ назначается как при наличии симптомов, так и без них, если отсутствует инфекция мочевых путей (ИМП) и присутствуют крупные фрагменты конкрементов (искусство ДЛТ — не допускать образования крупных фрагментов)
— Уретероскопия в лечении «каменной дорожки» не уступает по эффективности ДЛТ.
— ПНЛ показана в тех случаях, когда обструкция мочеточника сопровождается клиническими проявлениями при наличии ИМП или без нее.
— Рекомендуется при «каменной дорожке» проведение контактной литотрипсии с целью эффективной терапии [1, 11, 25].
(УУР — C, УДД — 5)
Комментарии: Методов контактного дробления конкрементов существует несколько.
— При проведении чрескожной нефролитотомии (ПНЛ), рекомендуется использовать ультразвуковые, лазерные или пневматические литотриптеры для эффективной терапии [1, 11, 16, 25].
(УУР — C, УДД — 5)
— При твердых конкрементах в почках рекомендуется рассмотреть вопрос о применении лазерной (гольмиевой) контактной литотрипсии с целью проведения эффективного лечения [1, 58].
(УУР — C, УДД — 5)
Комментарий: перкутанная нефролитотрипсия (ПНЛ) является «золотым стандартом» при лечении пациентов детского возраста с коралловидными и крупными конкрементами почек. ПНЛ предпочтительна при выборе метода оперативного лечения с максимально возможным успехом (более 80%) за один сеанс и низким койко-днем в стационаре (3 — 4 дня).
— Для детей средней (4 — 12 лет) и младшей (1 — 3 года) возрастных групп рекомендовано отдавать предпочтение использованию инструментария миниатюрного размера (мини-перкутанная нефролитотрипсия с целью повышения эффективности лечения (катетер диаметром 16 Ch. Защитный тубус), ультрамини-перкутанная нефролитотрипсия (катетер диаметром 12 Ch. Защитный тубус) [57, 60, 61].
(УУР — C, УДД — 3)
Комментарии: эта методика очень эффективна; однако, при недостаточном опыте хирурга, возможны повреждения окружающих тканей, подготовка специалистов по ПНЛТ занимает длительный период практики в специализированных стационарах, начиная с выполнения вмешательств у взрослых пациентов.
— При проведении контактной литотрипсии с помощью ригидного нефроскопа рекомендуется использовать ультразвуковые, пневматические и гольмиевые литотриптеры. Среди гибких инструментов наиболее эффективным аппаратом рекомендовано считать гольмиевый лазер [1, 11, 16, 22, 25].
(УУР — C, УДД — 5)
— Перкутанная нефролитотрипсия (ПНЛ) рекомендована при:
— коралловидных конкрементах;
— крупных конкрементах почки (более 2 см у подростков и до 1,5 см у детей — младшей (1 — 3 года) и средней (4 — 12 лет) возрастных групп;
— высокой плотности конкремента (более 1500 HU);
— при локализации камня в нижней чашечке более 1 — 1,5 см);
— множественных камнях в почке;
— крупных камнях верхних отделов мочеточника (более 1 см);
— неэффективности дистанционной литотрипсии [1, 11, 16, 22, 25, 53, 58].
(УУР — C, УДД — 5)
— ПНЛ не рекомендована при:
— инфекции мочевыводящих путей в острый период;
— атипичной интерпозиции кишечника (на пути доступа к конкременту);
— опухоли на предполагаемом пути доступа к конкременту;
— потенциально злокачественной опухоли почки;
— противопоказаниях к общей анестезии, включая нарушения свертываемости крови
с целью предотвращения осложнений [1, 11, 16, 22, 25, 58]
(УУР — C, УДД — 5)
Комментарий: при наличии гноя при пункции чашечно-лоханочной системы, оперативное вмешательство разделяется на два этапа:
— дренирование ЧЛС путем нефростомии, антибактериальная терапия согласно бактериологическому посеву.
— ПНЛ после консервативного лечения через 2 — 4 недели.
Стандартно ПНЛ выполняется в положении на животе, однако, в редких случаях, возможно выполнение в положении на спине.
— Рекомендовано ПНЛ использовать, в большинстве случаев, в качестве монотерапии, но ее также можно рекомендовать и в качестве «сэндвич терапии», с последующим выполнением ДЛТ [7, 12, 18].
(УУР — C, УДД — 5)
Комментарий: предоперационная визуализация (УЗИ, обзорные и экскреторные урограммы или КТ) позволяет получить информацию о локализации конкремента, строении чашечно-лоханочной системы и органах, расположенных на предполагаемом пути доступа к ЧЛС (например, селезенке, печени, толстом кишечнике, плевре, легком).
Доступ формируют таким образом, чтобы обеспечить максимальную вероятность удаления наибольшего объема конкремента от прилежащих огранов, осуществить возможность осмотра и манипуляций в области зоны лоханочно-мочеточникового сегмента и создать безопасные условия для проведения операции
— При отсутствии возможностей и опыта ПНЛ рекомендуется рассмотреть вопрос о переводе в профильную по лечению МКБ клинику, при наличии противопоказаний ПНЛ рекомендовано обсудить возможность проведения контактной уретеронефролитотрипсии с целью выбора адекватной тактики лечения [1, 58, 62].
(УУР — C, УДД — 5)
Комментарии: цель контактной уретеронефролитотрипсии заключается в проведении уретеронефроскопии (УНС) и полном удалении конкрементов. Конкременты можно извлекать с помощью эндоскопических щипцов или корзинок (Корзинка литотриптор). Щипцы позволяют безопасно отпустить конкремент, если он застрянет в мочеточнике, однако при этом извлечение занимает больше времени, чем при использовании корзинок (Корзинка литотриптор).
Однако уретеронефролитотрипсия не позволяет адекватно выполнить осмотр чашечно-лоханочной системы, а также сопровождается высоким риском травматизации мочеточника во время уретероскопии, данный вид оперативного пособия целесообразно использовать строго по показаниям, в редких случаях.
Практика ведущих клиник России позволяет удалить практически все конкременты с помощью малоинвазивных оперативных вмешательств (ПНЛ, ДЛТ, КУЛТ, УНС), открытые оперативные вмешательства, в настоящее время, показаны в единичных, индивидуальных случаях. При отсутствии возможности удаления конкрементов почек и мочеточника, необходимо рассмотреть вопрос о переводе пациентов в центры, обладающие всем арсеналом возможностей для выполнения малоинвазивных оперативных вмешательств. [11, 16, 22, 25].
— Конкременты, которые нельзя извлечь целиком при УРС, рекомендуется обязательно предварительно раздробить с целью достижения возможности их извлечения [1, 10, 16, 25, 29, 54, 58].
(УУР — C, УДД — 5)
— Не рекомендуется рутинное применение стентирования перед УРС ввиду отсутствия, для большинства пациентов, необходимости данного вмешательства [1, 11, 16, 58].
(УУР — C, УДД — 5)
Комментарий: тем не менее, предварительное стентирование облегчает проведение уретероскопии, повышает частоту полного избавления от конкрементов и снижает уровень осложнений.
Стент следует устанавливать пациентам с повышенным риском развития осложнений (например, при резидуальных фрагментах, кровотечении, перфорации, ИМП), а также во всех сомнительных случаях, чтобы избежать стрессовых неотложных ситуаций.
На практике большинство урологов предпочитают устанавливать стент на 1 — 2 недели после УРС. В динамике пациентам следует проводить обзорный снимок органов мочевой системы, КТ или УЗИ.
— Рекомендуется максимально ограничить применение открытые операции в качестве терапии 2-й или 3-й линии из-за осложнения дальнейшего лечения этой группы больных и использовать их в экстренных сложных случаях [1, 11, 16, 22, 25].
(УУР — C, УДД — 5)
Комментарий: Совершенствование ДЛТ и эндоурологических операций (УРС и ПНЛ) обусловило значительное уменьшение показаний для проведения открытой операции по удалению конкрементов;
— Рекомендовано проведение открытой операции только при невозможности проведения или неэффективности прочих методов лечения [1].
(УУР — C; УДД — 5)
Комментарий: при:
— неэффективности проведенных ДЛТ и/или ПНЛ, а также уретероскопической операции;
— обструкции лоханочно-мочеточникового сегмента;
— стриктуре мочеточника;
— сопутствующих заболеваниях;
— нефункционирующем нижнем полюсе (резекция почки);
— нефункционирующей почке (нефрэктомия);
ПНЛ успешно может быть проведена при камнях сложной формы, расположенных в дивертикуле почки, в аномально расположенной почке, у пациентов с ожирением, контрактурах таза, деформациях нижних конечностей, при наличии достаточного опыта у врача
— Рекомендуется проводить интраоперационное ультразвуковое сканирование в В-режиме и допплерографию с целью определения бессосудистых участков в почечной паренхиме, расположенных близко к конкременту или расширенным чашечкам. [11, 16].
(УУР — C, УДД — 5)
Комментарий: Это позволяет удалять крупные коралловидные конкременты с помощью множественных небольших радиальных нефротомий, не нарушая функцию почек.
— Рекомендуется рассмотреть лапароскопическую операцию для удаления конкрементов почек при [11, 16, 22]:
— наличии камней сложной формы;
— неэффективности проведенной ДУВЛ и/или эндоурологических операций;
— анатомических аномалиях;
— тяжелой степени ожирения;
(УУР — C, УДД — 5)
— Рекомендуется рассмотреть лапароскопическую операцию для удаления конкрементов мочеточников при [11, 16, 22]:
— необходимости хирургического вмешательства по поводу сопутствующих заболеваний;
— неэффективности других проведенных неинвазивных или малоинвазивных операций.
(УУР — C, УДД — 5)
Комментарий: метод сопряжен с меньшими послеоперационными осложнениями по сравнению с открытой операцией, однако в настоящее время при наличии опыта ПНЛ и контактной уретеролитотрипсии лапароскопические методики не нужны и могут использоваться крайне редко.)
3.3 Иное лечение
3.3.1 Хемолиз
Пероральный хемолиз конкрементов или их фрагментов может быть эффективной терапией. Возможно его применение в дополнение к дистанционной литотрипсии (ДЛТ), перкутанной нефролитотомии (ПНЛПНЛ), уретерореноскопии (УРС) или открытому оперативному вмешательству для облегчения выведения небольших резидуальных фрагментов.
Чрескожный хемолиз применяется редко (возможен при струвитных конкрементах) и имеет низкую доказательную базу.
Результаты применения хемолиза в качестве терапии 1-й линии проявляются только через несколько недель, поэтому его, как правило, назначают в дополнение к эндоурологическим методам лечения.
— Рекомендуется перед назначением хемолиза обязательно определить состав конкремента с целью оценки необходимости проведения данного вида терапии [1, 9, 12, 14, 18].
(УУР — C, УДД — 5)
Комментарий: конкременты, содержащие ураты, в основном поддаются хемолизу, за исключением натриевых солей мочевой кислоты и урата аммония [1].
— Рекомендуется применение комбинированной терапии с использованием ДЛТ и хемолиза как самый малоинвазивный способ лечения пациентов с коралловидными «инфекционными» конкрементами, полностью или частично заполняющими ЧЛС, которым не показана ПНЛ [14, 15, 20, 29, 30].
(УУР — C, УДД — 5)
Комментарий: дробление конкремента приводит к увеличению поверхности конкремента, что повышает эффективность хемолиза.
— Рекомендуется при конкрементах из мочевой кислоты (за исключением натриевых солей мочевой кислоты и урата аммония) применять пероральный хемолиз с целью эффективного их растворения [1, 7, 8, 12, 18, 24].
(УУР — C, УДД — 5)
Комментарий: Этот метод лечения эффективен и проводится в сочетании с дренированием мочевыводящих путей. Эффект возможен при полной приверженности родителей/родственников/пациента к выполнению рекомендаций лечащего врача [1, 7, 8, 18, 24]. В основе лечения лежит ощелачивание мочи с помощью приема препаратов Калия натрия гидроцитрат или Калия гидрокарбонат + Лимонная кислота + Натрия цитрат (цитратных смесей) или пищевая сода. Уровень pH мочи необходимо поддерживать в пределах 7,0 — 7.2. Дозу ощелачивающего препарата подбирают индивидуально. Измерять уровень pH мочи с помощью тест-полосок необходимо через равные промежутки времени в течение дня.
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
Не требуется
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
5.1 Профилактика
Пациентам группы высокого риска повторного камнеобразования необходимо проходить медикаментозное лечение. Как правило, медицинские препараты применяются в сочетании с общими профилактическими мерами.
— Рекомендовано пациентам с угрозой рецидива уролитиаза назначать препарат (препараты) для предотвращения камнеобразованию с целью профилактики повторного образования конкрементов [1, 11, 12, 18, 21].
(УУР — C, УДД — 5)
Комментарий:
— Препараты для лечения нефроуролитиаза (Щелочные цитраты)
Среди Препаратов, применяемых в урологии (подщелачивающих препаратов) наиболее распространены: Калия натрия гидроцитрат, Калия гидрокарбонат + Лимонная кислота + Натрия цитрат. Дозы препаратов для лечения нефроуролитиаза (щелочных цитратов) у детей 0,1 — 0,15 мг/кг/сут
Препараты для лечения нефроуролитиаза (Щелочные цитраты) назначаются:
— для коррекции гипоцитратурии;
— ощелачивания мочи;
— угнетения кристаллизации и агрегации оксалата кальция (первичная гипероксалурия 1 типа);
— угнетения агрегации фосфата кальция.
— #Аллопуринол**
#Аллопуринол** применяют для профилактики повторного образования конкрементов, состоящих из оксалата кальция, так как установлена связь между гиперурикозурией и образованием таких конкрементов, а также из мочевой кислоты, урата аммония, 2,8 дигидроксиаденина (детям от. 1 — 3 мг/кг/сут).
— #Пиридоксин**
В связи с отсутствием других эффективных способов лечения, целесообразно назначать #пиридоксин** с целью снижения выведения оксалата у пациентов с первичной гипероксалурией 1-го типа (начальная доза 5 мг/кг/сут, макисмальная 20 мг/кг/сут).
— Рекомендуется консультация врача-генетика после установления диагноза наследственной формы уролитиаза пациенту и/или его официальным представителям, с целью разъяснений генетического риска, обсуждения возможностей пренатальной и преимплантационной диагностики [2, 41, 42].
Уровень убедительности рекомендации C (уровень достоверности доказательств — 5).
Комментарий: семьям с детьми с генетическими формами уролитиаза рекомендуется медико-генетическое консультирование с целью определения генетического риска. Риск повторного рождения ребенка с генетическими формами уролитиаза зависит от типа наследования. В семьях, где есть ребенок с генетическим заболеванием, возможно проведение пренатальной и преимплантационной диагностики. Для этого родителей необходимо направить в специализированные диагностические лаборатории и медицинские центры.
5.2 Диспансерное наблюдение
5.2.1 Общие принципы ведения детей с мочекаменной болезнью
Диспансерное наблюдение продолжается не менее 5 лет (при наличии генетической патологии — пожизненно) и включает в себя:
Осмотр специалистов:
— Врач-педиатр 1 раз в месяц
— Врач-нефролог 1 раз в 2 — 3 месяца
— Врач — детский уролог-андролог 1 раз в 3 — 6 месяцев
— Врач-стоматолог 1 раз в 6 месяцев
— Врач-офтальмолог 1 раз в год
— Врач-оториноларинголог 1 раз в год
— Врач-генетик при необходимости (при генетических формах уролитиаза)
Лабораторные исследования:
— общий (клинический) анализ мочи (1 раз в 3 месяца и по показаниям);
— анализ крови биохимический общетерапевтический (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
— ультразвуковое исследование органов мочевой системы (Ультразвуковое исследование почек, Ультразвуковое исследование мочеточников, Ультразвуковое исследование мочевого пузыря) (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
— рентгенологическое обследование: рентгенография почек и мочевыводящих путей, экскреторная урография (внутривенная урография) (по показаниям);
— Микробиологическое (культуральное) исследование мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы, с определением чувствительности микроорганизмов к противомикробным препаратам. Обследование следует повторять после проведенного курса терапии. При отсутствии роста микрофлоры антибиотикотерапия должна быть прекращена и назначен контрольный анализ (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
— pH-метрия мочи (Определение концентрации водородных ионов (pH) мочи) (1 раз в 3 месяца в течение первого года наблюдения в течение 3 — 5 дней). Ведение дневника показателя кислотности мочи.
Дети относятся к группе пациентов высокого риска повторного камнеобразования. Следует учитывать, что, кроме операции по удалению конкрементов, лечение требует тщательного исследования обмена веществ и факторов окружающей среды в каждом конкретном случае.
Основным направлениями профилактики камнеобразования и лечения на амбулаторном этапе являются коррекция метаболических нарушений камнеобразующих веществ в крови и моче, санация мочевыводящих путей и нормализация значения pH мочи.
Лечение для каждого пациента рекомендуется разрабатывать индивидуально в зависимости от возраста, химической формы уролитиаза, характера сопутствующих заболеваний [1, 4, 7, 8, 14, 17, 18, 21].
5.2.2 Диетотерапия и рекомендации по образу жизни
— Рекомендовано повышение объема потребляемой жидкости пациентам с мочекаменной болезнью с целью предупреждения повторного образования конкрементов [1].
(УУР — C, УДД — 5)
Комментарий: Существует обратная зависимость между образованием конкрементов и высоким потреблением жидкости. Пациентам с риском образования конкрементов рекомендуется поддерживать высокий диурез и обильное потребление жидкости. Предпочтительно использование очищенной воды до 2 — 3 литров в сутки.
— Рекомендуется ограничивать потребление продуктов, богатых оксалатами, чтобы избежать их избытка, особенно пациентам с повышенной экскрецией оксалатов [1].
(УУР — C, УДД — 5)
Комментарии: хотя витамин C является предшественником оксалата, мнения о его роли в качестве фактора риска для образования конкрементов, состоящих из оксалата кальция, остаются противоречивыми. Тем не менее, целесообразно рекомендовать пациентам с риском образования конкрементов из оксалата кальция избегать чрезмерного потребления витамина C.
Много оксалатов содержится, например, в свекле (ботва, плоды, мангольд), шпинате, портулаке, ревене, щавеле, зелени репы, одуванчика, эндивии, капусте кале (кейл), в орехах (арахис, пекан) и др. В шоколаде и коле, которые нередко употребляют дети, также достаточно высокое содержание оксалатов, и хотя в настоящее время нет убедительных данных в отношении эффективности лишь рестриктивных диетических мероприятий (изучались только случаи комбинации диетической терапии и приема #пиридоксина**), тем не менее, следует предполагать, что подобное ограничение — эффективно в терапии и профилактике повторного камнеобразования у детей с гипероксалурией [49, 63]
— Рекомендуется поощрять употребление в пищу фруктов и овощей, богатых клетчаткой, пациентам с мочекаменной болезнью в связи с их положительными эффектами (за исключением продуктов, богатых оксалатами пациентам с оксалурией) [1].
(УУР — C, УДД — 5)
Комментарии: в настоящее время роль овощей и фруктов в предотвращении рецидивов камнеобразования остается неясным, однако высокое содержание калия в этих продуктах способствует повышению pH мочи.
— Всем пациентам с МКБ/склонностью к образованию мочевых конкрементов рекомендуется избегать чрезмерного потребления животных белков с целью уменьшения факторов риска камнеобразования [1].
(УУР — C, УДД — 5)
Комментарии: Чрезмерное содержание животных белков в диете приводит к появлению факторов, способствующих камнеобразованию, таких как гипоцитратурия, низкий уровень pH мочи, гипероксалурия и гиперурикозурия.
— В детском возрасте ограничения животного белка в рационе следует рекомендовать индивидуально и с осторожностью в связи с необходимостью обеспечения потребностей растущего организма. Потребление не менее 0,8 — 1,0 г/кг/сут. Не рекомендуется ограничивать потребление кальция, если нет строгих противопоказаний, так как существует обратная зависимость между содержанием кальция в диете и образованием кальциевых конкрементов [1].
(УУР — C, УДД — 5)
— Не рекомендуется принимать препараты кальция, за исключением случаев кишечной гипероксалурии, при которой во время еды следует принимать препарат кальция для связывания оксалатов в кишечнике [1, 63].
(УУР — C, УДД — 5)
— Рекомендуется всем пациентам, особенно с гиперкальциурией и гипоцитратурией снизить потребление натрия с пищей с целью уменьшения риска камнеобразования [1, 63].
(УУР — C, УДД — 5)
Комментарий: до 4 — 5 г/сут.
Повышенное потребление натрия неблагоприятно сказывается на составе мочи. Повышается выведение кальция из-за снижения канальцевой реабсорбции; снижается концентрация цитратов в моче из-за потери бикарбонатов; повышается риск образования кристаллов натриевой соли мочевой кислоты.
Вероятность образования кальциевых конкрементов можно уменьшить, ограничив потребление натрия и животных белков.
— Потребление пищи, особенно богатой уратами, рекомендовано ограничить у пациентов с риском образования конкрементов, состоящих из оксалата кальция, вызванного гиперурикозурией, а также у пациентов с риском образования конкрементов из мочевой кислоты с целью предотвращения камнеобразования [1].
(УУР — C, УДД — 5)
— Рекомендуется пациентам с мочекаменной болезнью поддержание нормальной массы тела с целью уменьшения рисков камнеобразования [1].
(УУР — C, УДД — 5)
Комментарии: Результаты некоторых исследований свидетельствуют о том, что риск камнеобразования зависит от факторов, связанных с образом жизни, например, повышается при избыточной массе тела, а также при наличии артериальной гипертензии.
6. Организация оказания медицинской помощи
Детям с мочекаменной болезнью медицинская помощь оказывается в амбулаторных условиях, в условиях дневного и круглосуточного стационара.
Пациенты с мочекаменной болезнью должны состоять на диспансерном учете, получая первичную медико-санитарную помощь в амбулаторно-поликлинических условиях. Основным условием оказания помощи пациенту с МКБ должно быть обеспечение постоянного наблюдения, получение противорецидивного лечения и своевременная госпитализация.
Ребенок наблюдается врачом-педиатром/врачом общей практики (семейным врачом), врачом-урологом/врачом — детским урологом, с участием, при необходимости, врача-нефролога, врача-генетика, врача-гематолога/врача — детского гематолога, врача-оториноларинголога, врача-стоматолога, врача-диетолога и врачей других специальностей при необходимости.
Показания для плановой госпитализации:
1) Камни почек, требующие оперативного вмешательства;
2) Камни мочеточников, требующие оперативного вмешательства;
3) Социальный статус пациента, требующий удаления бессимптомных камней мочевой системы.
Показания для экстренной госпитализации:
1) Инфекционные осложнения МКБ;
2) Некупируемый болевой синдром, вызванный камнями мочевой системы;
3) Полная обструкция ВМП камнем;
Показания к выписке пациента из стационара:
— Восстановление оттока мочи из почки;
— Отсутствие признаков системного воспаления;
— Отсутствие риска осложнений МКБ.
Необходимо подробно информировать пациента с показанием к оперативному лечению МКБ обо всех существующих методах лечения и их осложнениях с целью повышения осведомленности и помощи в принятии решения о выборе метода оперативного вмешательства.
Современная клиническая практика лечения МКБ включает в себя множество вариантов оперативных методик избавления пациентов от камней мочевых путей при возможной их равнозначной эффективности конечного результата. Однако у каждой из операций имеются различия в частоте рисков развития осложнений, времени избавления от камня и степени ее инвазивности. Зачастую, выбор операции зависит от предпочтений врача, что приводит к отсутствию осведомленности пациента о плюсах и минусах той или иной операции и, тем самым, усугубляет его приверженность к лечению. Рабочая группа считает необходимым подробно информировать пациента обо всех существующих методах лечения МКБ и их осложнениях.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
7.1 Прогноз
При своевременном и правильном лечении относительно благоприятный. После оперативного лечения показано длительное противорецидивное лечение с учетом химического состава камней, реакции мочи, наличия мочевой инфекции, состояния функции почек. При сопутствующем пиелонефрите проводят противовоспалительную терапию.
7.2 Осложнения
Осложнения уролитиаза
— пиелонефрит
— гипертензия
— гидронефроз
— пионефроз
— анурия
— острая почечная недостаточность
— хроническая почечная недостаточность
Осложнения при хирургическом лечении МКБ
Осложнения при ДЛТ
Связанные с фрагментами конкрементов:
— «каменная дорожка»;
— рост резидуальных фрагментов;
— почечная колика
— обструкция мочевых путей
— пионефроз.
Инфекционные:
— бактериурия при неинфекционных конкрементах;
— сепсис.
Повреждение тканей почки:
— гематома с клиническими проявлениями;
— гематома бессимптомная.
Осложнения со стороны сердечно-сосудистой системы:
— аритмия.
Со стороны органов желудочно-кишечного тракта:
— перфорация кишечника;
— гематома печени, селезенки.
«Каменная дорожка»
Осложнения чрескожной нефролитотрипсии
— интраоперационное или послеоперационное кровотечение
— перфорация мочевых путей
— потеря чрескожного доступа
— мочевой затек
— повреждение соседних органов
Осложнения УРС
Интраоперационные:
— повреждение слизистой оболочки;
— перфорация мочеточника, ЧЛС почки;
— мочевой затек
— отрыв мочеточника, повреждение устья мочеточника;
— миграция катетера-стента;
— значительное кровотечение;
Ранние осложнения проявляются стойкой гематурией и почечной коликой. Поздние — стриктурой мочеточника и стойким пузырно-мочеточниковым рефлюксом.
Критерии оценки качества медицинской помощи
Таблица 1 — Организационно-технические условия оказания медицинской помощи.
|
Вид медицинской помощи |
Специализированная медицинская помощь |
|
Условия оказания медицинской помощи |
Стационарно/в дневном стационаре |
|
Форма оказания медицинской помощи |
Плановая |
Таблица 2 — Критерии оценки качества медицинской помощи.
|
N |
Критерий |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
1. |
Выполнена консультация врача — детского уролога-андролога |
C |
5 |
|
2. |
Выполнен анализ мочи общий при первичной диагностике |
C |
5 |
|
3. |
Выполнено исследование уровня экскреции солей в моче при первичной диагностике |
C |
5 |
|
4. |
Проведено Микробиологического (культурального) исследования мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы всем пациентам с Определением чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам при первичной диагностике, перед оперативным вмешательством и при необходимости коррекции антибактериальной терапии |
C |
5 |
|
5. |
Выполнен анализ крови биохимический общетерапевтический (Исследования уровня креатинина в крови, мочевой кислоты в крови, кальция в крови, ионизированного кальция в крови, натрия в крови, калия в крови) при первичной диагностике |
C |
5 |
|
6. |
Выполнено исследование уровня паратиреоидного гормона в крови (при выявлении гиперкальциурии) при первичной диагностике пациентам с повышенным уровня кальция (ионизированного кальция в крови) |
C |
5 |
|
7. |
Выполнено ультразвуковое исследование почек и мочевыводящих путей при первичной диагностике |
C |
5 |
|
8. |
Выполнена Компьютерная томография почек и верхних мочевыводящих путей с внутривенным болюсным контрастированием или экскреторная урография (Внутривенная урография) если планируется удаление конкремента, а индивидуальные анатомические особенности чашечно-лоханочной системы (ЧЛС) неизвестны. |
C |
5 |
|
9. |
Выполнен анализ минерального состава конктеремнта при диагностике |
C |
5 |
|
10. |
Пациентам с риском образования конкрементов рекомендовано поддержание высокого диуреза и обильное потребление жидкости |
C |
5 |
|
11. |
Решение об активном лечении по поводу конкрементов верхних отделов мочевыводящих путей принято на основании состава конкремента, его размера и симптоматики |
C |
5 |
Список литературы
1. EAU Guidelines on Urolithyasis. Edn. presented at the EAU Annual Congress Amsterdam 2020. ISBN 978-94-92671-07-3. EAU Guidelines Office, Arnhem, The Netherlands. http://uroweb.org/guidelines/compilations-of-all-guidelines/.
2. Филиппова Т.В., Литвинова М.М., Руденко В.И. и др. Генетические факторы моногенных форм кальциевого уролитиаза. Урология 2018/N 4 DOI: https://dx.doi.org/10.18565/urology.2018.4.154-160
3. Hesse A, et al. Study on the prevalence and incidence of urolithiasis in Germany comparing the years 1979 vs. 2000. Eur. Urol. 2003; 44(6): 709
4. Scales CD, Jr, et al. Prevalence of kidney stones in the United States. Eur Urol. 2012; 62(1): 160 — 165
5. Novak TE, et al. Sex prevalence of pediatric kidney stone disease in the United States: an epidemiologic investigation. Urology. 2009; 74(1): 104 — 107
6. Sas DJ, Hulsey TC, Shatat IF, et al. Increasing incidence of kidney stones in children evaluated in the emergency department J Pediatr. 2010; 157: 132
7. Адаму Ю.Д. Первичный гиперпаратиреодизм как причина рецидивов камнеобразования после дистанционной литотрипсии. Автореф. дис. … канд. мед. наук. С-Пб., 1995.
8. Александров В.П. Этиология и патогенез уролитиаза (клинико-биохимические и иммуногенетические аспекты). Дис. … докт. мед. наук. — Ленинград, 1988. — 452 с.
9. Александров В.П., Тикстинский О.Л., Новиков И.Ф. и др. особенности камнеобразования в почках у больных в семьях, отягощенных по уролитиазу//Урол. и нефрол. 1993. N 4.
10. Александров В.П., Скрябин Г.Н. Мочекислый уролитиаз. Учебное пособие. С.-Пб, 1997.
11. Аль-Шукри С.Х., Ткачук В.Н., Дубинский В.Я. Дистанционная ударноволновая литотрипсия при различных клинических формах нефролитиаза. — С.-Пб, 1997.
12. Аляев Ю.Г. Мочекаменная болезнь. Современные методы диагностики и лечения. ГЭОТАР-Медиа. 2010.
13. Аляев Ю.Г., Амосов А.В., Саенко В.С. Метафилактика мочекаменной болезни. — М.: ЭКСМО, 2007
14. Арикянц Н.А. Этиологическая характеристика мочекаменной болезни у детей в Армении. Дис. … канд. мед. наук. — Ереван, — 2000.
15. Билобров В.М., Литвиненко Л.М., Единый Ю.Г. и др. Растворение мочекислых камней//Урол. и нефрол. — 1986. — N 3.
16. Вощула И.В. Мочекаменная болезнь. Этиотропное и патогенетическое лечение, профилактика. — Минск. 2006.
17. Глыбочко П.В., Аляев Ю.Г., Григорьева Н.А. Урология. От симптомов к диагнозу и лечению. 2014
18. Демидов В.Н., Пытель Ю.А., Амосов А.В. Исследования при урологических заболевания. Клиническая ультразвуковая диагностика. — М., 1987. — Т. 1.
19. Черепанова Е.В., Дзеранов Н.К. Метафилактика мочекаменной болезни в амбулаторных условиях. Экспериментальная и клиническая урология. 2015. N 2.
20. Единый Ю.Г., Дзюрак В.С., Желтовская Н.И. Протеолизно-ионная теория патогенеза почечнокаменной болезни//Урол. и нефрол. — 1989. — N 6.
21. Константинова О.В. Прогнозирование и принципы профилактики мочекаменной болезни. Дис…. докт. мед. наук. — М., — 1999.
22. Лойманн Э., Цыгин А.Н., Саркисян А.А, Детская нефрология: практическое руководство. ЛитТерра. М. 2010.
23. Лопаткин Н.А. Руководство по урологии. В 3 томах. Медицина. — М. — 1998.
24. Лопаткин Н.А., Козлов В.А. Мочекаменная болезнь. Детская урологии (руководство). Под ред. Н.А. Лопаткина, А.Г. Пугачева. Медицина. М. 1986.
25. Люлько А.В, Мурванидзе Д.Д., Возианов А.Ф. Основы практической урологии детского возраста. — Киев. — 1984.
26. Пугачев А.Г. Детская урология. ГЭОТАР-Медия. 2009.
27. Пулатов А.Т. Нефроуролитиаз у детей раннего возраста//Здравоохр. Таджикистана. 1982. — N 5.
28. Пытель Ю.А., Золотарев И.И. Неотложная урология. Медицина, — М. 1985.
29. Пытель Ю.А., Золотарев И.И. Уратный нефролитиаз. — М.: Медицина, 1995.
30. Секреты эндокринологии.//Пер. с англ. Ю.А. Князева, 2-е испр. И допол., Москва: ИЗД — во ЗАО «Бином», 2001.
31. Татевосян А.С., Крикун А.С., Осипов А.А., Татевосян Т.С. Ацидификация и дефект ацидификация мочи. Диагностика. Коррекция. (Методические рекомендации). — Краснодар, 1994.
32. Таточенко В.К. Антибиотики для лечения инфекций у детей//Справочник по лекарственной терапии. М., 2005. — С. 223 — 227. Зб. Тареева И.Е., Нефрология//Руководство для врачей. М., 2000.
33. Тикстинский О.Л., Тимофеева С.А., Зарембский Р.А. О возможной роли альдолаз в патогенезе нефролитиаза//Урол. и нефрол. — 1985. — N 5.
34. Эрман М.В. Нефрология детского возраста в схемах и таблицах. СПб.: Специальная литература, 1997.
35. Pediatric Urolithiasis Workup https://emedicine.medscape.com/article/983884-workup#c7
36. Hoppe B, Kemper MJ. Diagnostic examination of the child with urolithiasis or nephrocalcinosis. Pediatr Nephrol. 2010 Mar; 25(3): 403 — 13
37. Rizvi SA, Sultan S, Zafar MN, Ahmed B, Faiq SM, Hossain KZ, Naqvi SA. Evaluation of children with urolithiasis. Indian J Urol. 2007 Oct; 23(4): 420 — 7
38. Sewell J, Katz DJ, Shoshany O, Love C. Urolithiasis — Ten things every general practitioner should know. Aust Fam Physician. 2017 Sep; 46(9): 648 — 652
39. Plot C, Evliyaoglu O, Erkan REC, et al. Comparison of urine microscopy and urine culture results of patients considered to have urinary tract infection. Am J Exp Clin Res. 2015; 2(3): 118 — 20
40. Bonkat G., Pickard R., Bartoletti R., et al., EAU Guidelines on Urological Infections, in EAU Guidelines, Edn. published as the 32nd EAU Annual Meeting, London, E.A.o.U.G. Office, Editor. 2017, European Association of Urology Guidelines Office: Arnhem, The Netherlands
41. Gambaro G., Vezzoli G., Casari G. et al. Genetics of hypercalciuria and calcium nephrolithiasis: From the rare monogenic to the common polygenic forms/American Journal of Kidney Diseases. Volume 44, Issue 6, 2004, Pages 963 — 986, https://doi.org/10.1053/j.ajkd.2004.06.030
42. Литвинова М.М., Филиппова Т.В., Светличная Д.В. и др. Молекулярно-генетические технологии в диагностике моногенных форм уролитиаза: клинические наблюдения. Урология 2020/N 3 DOI: https://dx.doi.org/10.18565/urology.2020.3.81-86
43. Barreto L, Jung JH, Abdelrahim A, Ahmed M, Dawkins GPC, Kazmierski M. Medical and surgical interventions for the treatment of urinary stones in children. Cochrane Database Syst Rev. 2019 Oct 9; 10(10): CD010784
44. Pathan SA, Mitra B, Cameron PA. A Systematic Review and Meta-analysis Comparing the Efficacy of Nonsteroidal Anti-inflammatory Drugs, Opioids, and Paracetamol in the Treatment of Acute Renal Colic. Eur Urol. 2018 Apr; 73(4): 583 — 595
45. Государственный реестр лекарственных средств https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=4d17b989-cd27-4a2f-b549-0c1be5ccd7ef&t=
46.
, A., Koyun, M., Emre Baysal, Y. et al. Urolithiasis in the first year of life. Pediatr Nephrol 25, 129 — 134 (2010). https://doi.org/10.1007/s00467-009-1296-5
47. Метаболические факторы риска и формирование мочевых камней. Исследование II: Влияние фосфатурии и магнийурии — Экспериментальная и клиническая урология. 2017, N 2. С 40 — 46 — Голованов С.А., Сивков А.В., Дрожжева В.В., Анохин Н.В.
48. Cochat P, Rumsby G. Primary hyperoxaluria. N Engl J Med. 2013 Aug 15; 369(7): 649 — 58, https://reference.medscape.com/drug/oxlumo-lumasiran-4000113#10
49. Pediatric Urolithiasis Workup https://emedicine.medscape.com/article/444683-overview#a13
50. Garrelfs SF, Frishberg Y, Hulton SA, et al. ILLUMINATE — A Collaborators. Lumasiran, an RNAi Therapeutic for Primary Hyperoxaluria Type 1. N Engl J Med. 2021 Apr 1; 384(13): 1216 — 1226
51. Servais A, Thomas K, Strologo LD, et al. Metabolic Nephropathy Workgroup of the European Reference Network for Rare Kidney Diseases (ERKNet) and eUROGEN. Cystinuria: clinical practice recommendation. Kidney Int. 2020 Sep 9: S0085-2538(20) 30829 — 2
52. Sarwar Noori Mahmood, Bryar Othman Aziz, Hewa Mahmood Tawfeeq, et al. Mini-versus standard percutaneous nephrolithotomy for treatment of pediatric renal stones: is smaller enough? J Pediatr Urol 2019 Dec; 15(6): 664 — 664. DOI: 10.1016/j.jpurol.2019.09.009.
53. Nouralizadeh A, Pakmanesh H, Basiri A, et al. Percutaneous nephrolithotomy of staghorn renal stones in pediatric patients using adult-sized instrument. Urologia. 2019 Nov; 86(4): 211 — 215. DOI: 10.1177/0391560319858488
54. Aso Omer Rashid, Shakhawan Hama Amin, Mohammed Abed Al Kadum, Sarbaz Kamal Mohammed. Mini-Percutaneous Nephrolithotomy for Complex Staghorn Stones in Children. Urol Int. 2019; 102(3): 356 — 359. DOI: 10.1159/000499491
55. Яценко Э.К., Кульга Л.Г., Константинова О.В. Современные методы диагностики и лечения мочекаменной болезни. М. — 1991. стр. 135 — 138.
56. М.Ю. Просянников, А.В. Лыков, Ю.Э. Рудин, Д.С. Меринов, О.В. Константинова, Н.В. Анохин, А.Б. Вардак. Возможные ошибки диагностики и лечения у пациентов детского возраста с мочекаменной болезнью. Ж. Экспериментальная и клиническая урология, — 2017. — N 3. — С. 122 — 125.
57. Л.Д. Арустамов, Ю.Э. Рудин, Д.С. Меринов А.Б. Вардак. Результаты применения мини-перкутанной нефролитотрипсии у детей с мочекаменной болезнью. Ж. Российский медицинский журнал. 2018. N 2(11) С. 118 — 121
58. А.Б. Вардак, Л.Д. Арустамов, Ю.Э. Рудин, Д.С. Меринов. Перкутанная нефролитотрипсия у детей с крупными и коралловидными конкрементами. (Обзор литературы) Ж. «Педиатрия» 2020, Том 99, N 5, С. 170 — 175
59. Рудин Ю.Э. Меринов Д.С., Вардак А.Б., Арустамов Л.Д. Перкутанная нефролитотрипсия у детей младшей возрастной группы. Экспериментальная и клиническая урология. 2021, N 1 DOI: 10.29188/2222-8543-2021-14-1-144-150, стр. 144 — 150
60. Hongliang Jia, Jiuzhi Li, Bide Liu et al. Comparison of super-mini-PCNL and flexible ureteroscopy for the management of upper urinary tract calculus (1 — 2 cm) in children. World J Urol. 2020 Mar 17. DOI: 10.1007/s00345-020-03150-x.
61. Dongbo Yuan, Wei Zhang, Xiong Zhan, Jiaming Su et al. Super-Mini Percutaneous Nephrolithotomy Reduces the Incidence of Postoperative Adverse Events in Pediatric Patients: A Retrospective Cohort Study. Urol Int. 2019; 103(1): 81 — 88. DOI: 10.1159/000495514
62. Curhan G.C. Epidemiology of stone disease.//Urol. clin. north Am. 2007. Vol. 34, N 3. P. 287 — 293.
63. Prezioso D, Strazzullo P, Lotti T, et al; CLU Working Group. Dietary treatment of urinary risk factors for renal stone formation. A review of CLU Working Group. Arch Ital Urol Androl. 2015 Jul 7; 87(2): 105 — 20.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Акопян А.В., к.м.н., врач — детский уролог-андролог ФГБУЗ «ФНКЦ детей и подростков ФМБА России», член Союза педиатров России
Апакина А.В., член Союза педиатров России (участие в исходной версии документа)
Баранов А.А. академик РАН, профессор, д.м.н., советник руководителя НИИ педиатрии и охраны здоровья детей ЦКБ РАН Минобрнауки, профессор кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет) Почетный Председатель Исполкома Союза педиатров России.
Баканов М.И., проф., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Борисова С.А., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Боровик Т.Э., профессор, д.м.н., заведующая лабораторией питания здорового и больного ребенка ФГАУ «Научный медицинский исследовательский центр здоровья детей» Минздрава России, член Ассоциации медицинских генетиков (АМГ)
Вардак А.Б. м.н.с. НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Вашакмадзе Н.Д. — д.м.н., руководитель отдела орфанных болезней и профилактики инвалидизирующих заболеваний НИИ педиатрии и охраны здоровья детей ЦКБ РАН профессор кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России
Вишнева Е.А., д.м.н., заместитель руководителя НИИ педиатрии и охраны здоровья детей ЦКБ РАН Минобрнауки по научной работе, доцент кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, член Союза педиатров России
Воробьева Л.Е., член Союза педиатров России (участие в исходной версии документа)
Дворяковская Г.М. к.м.н., член Союза педиатров России (участие в исходной версии документа)
Дворяковский И.В., проф. д.м.н., член Союза педиатров России (участие в исходной версии документа
Демин Н.В., к.м.н., старший научный сотрудник НИИ неотложной детской хирургии и травматологии Департамента здравоохранения города Москвы)
Журкова Н.В. — к.м.н., ведущий научный сотрудник НИИ педиатрии и охраны здоровья детей ЦКБ РАН, член Союза педиатров России, член Ассоциации медицинских генетиков (АМГ)
Захарова Е.Ю. — д.м.н., заведующая лабораторией наследственных болезней обмена ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», член Российского общества медицинских генетиков, член европейского общества по изучению наследственных болезней обмена веществ (SSIEM).
Зеликович Е.И., проф., д.м.н. (участие в исходной версии документа)
Зокиров Н.З., д.м.н., заведующий кафедрой Академии последипломного образования ФГБУ ФНКЦ ФМБА России, ФГБУ «ФНКЦ детей и подростков ФМБА России», член Союза педиатров России
Зоркин С.Н., профессор, д.м.н., Начальник Центра детской урологии и андрологии, заведующий урологическим отделением с группами репродуктологии и трансплантации, и.о. руководителя отдела трансплантации органов детям, профессор кафедры детской хирургии и урологии-андрологии Первого МГМУ им. И.М. Сеченова, доктор медицинских наук Заместитель председателя Межрегиональной общественной организации детских урологов и андрологов, член Ассоциации детских хирургов России, член Союза педиатров России (участие в исходной версии документа)
Кутафина Е.К., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Куцев С.И. — чл.-корр РАН, д.м.н., директор ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», Президент Ассоциации медицинских генетиков (АМГ).
Мазо А.М., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Маргиева Т.В., к.м.н., главный специалист Методического центра аккредитации специалистов ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), врач-нефролог, член Союза педиатров России
Марухненко Д.В. — д.м.н., профессор, заведующий детским уроандрологическим отделением НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Маянский Н.А., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Намазова-Баранова Л.С. академик РАН, профессор, д.м.н., руководитель НИИ педиатрии и охраны здоровья детей ЦКБ РАН Минобрнауки, заведующая кафедрой факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Председатель Исполкома Союза педиатров России
Репина С.А. — к.м.н., врач-генетик отдела организации медицинской помощи ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», член Ассоциации медицинских генетиков (АМГ).
Рудин Ю.Э., доцент, д.м.н. НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Светличная Д.В. — врач-генетик Государственного бюджетного учреждения здравоохранения Московской области «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского» (ГБУЗ МО МОНИКИ им. М.Ф. Владимирского), член Ассоциации медицинских генетиков (АМГ).
Смирнова О.Я. — врач-генетик, старший научный сотрудник отдела стандартизации и изучения основ доказательной медицины НИИ педиатрии и охраны здоровья детей ЦКБ РАН
Цыгин А.Н. проф., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Цыгина Е.Н., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Шахновский Д.С., член Союза педиатров России (участие в исходной версии документа)
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
— Детские урологи-андрологи;
— Врачи-педиатры;
— Детские хирурги;
— Врачи общей практики (семейные врачи);
— Студенты медицинских ВУЗов;
— Обучающиеся в ординатуре и интернатуре.
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска — 5 лет.
Методы, использованные для оценки качества и силы доказательств:
— консенсус экспертов;
— оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
— обзоры опубликованных метаанализов;
— систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу рекомендаций.
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points — GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте авторов разработанных рекомендаций.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
— Внешняя экспертная оценка.
— Внутренняя экспертная оценка.
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От врачей первичного звена получены комментарии в отношении доходчивости изложения данных рекомендаций, а также их оценка важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы (авторами рекомендаций). Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которых, прежде всего, попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|
1 |
Систематический обзор РКИ с применением метаанализа |
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию — не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Приложение А3.1
СВЯЗАННЫЕ ДОКУМЕНТЫ
Порядки оказания медицинской помощи:
— Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н «Об утверждении Порядка оказания педиатрической помощи»
— Приказ Минздрава России от 31.10.2012 N 562н «Об утверждении Порядка оказания медицинской помощи по профилю «Детская хирургия»
Приложение А3.2
ПРИМЕРЫ ДИАГНОЗОВ
— Конкременты обеих почек. Первичная гипероксалурия I тип. Нефрокальциноз 2 стадия. Хроническая болезнь почек 1 — 2 стадия.
— Конкремент левой почки. Оксалатно-кальциевый уролитиаз. Вторичный калькулезный пиелонефрит в стадии клинико-лабораторной ремиссии. Хроническая болезнь почек 1 ст.
Приложение А3.3
ГЕНЕТИЧЕСКИЕ ПРИЧИНЫ УРОЛИТИАЗА
|
Моногенная форма |
OMIM |
Ген |
Нарушение метаболизма |
Химический состав конкремента |
|
Цистинурия (типы A, B, AB) |
220100 |
SLC3A1 SLC7A9 |
Нарушение реабсорбции в проксимальных канальцах почек и всасывания в слизистой оболочке тощей кишки дикарбоновых аминокислот, таких как цистин, лизин, аргинин, орнитин. |
Цистин |
|
Первичная гипероксалурия 1 — 3 типы (ПГ) |
259900 260000 613616 |
AGXT GRHPR HOGA1 |
Нарушение метаболизма и накопление глиоксилата, который с помощью ЛДГ превращается в оксалат. Оксалат в неизменном виде выделяется почечными клубочками и частично канальцами |
Оксалат кальция |
|
Почечный канальцевый ацидоз (ПКА) 1-го типа |
179800 |
SLC4A1 |
Нарушение реабсорбции бикарбонатов и секреции ионов водорода в дистальных отделах почечных канальцах |
Фосфат кальция |
|
Дефицит аденинфосфорибозилтрансферазы |
614723 |
APRT |
Нарушение функции аденинфосфорибозилтрансферазы приводит к чрезмерному окислению аденина в 2,8-дигидроксиаденин и его избыточной экскреции почками |
2,8-дигидроксиаденин |
|
Ксантинурия, типы 1 и 2 |
278300 603592 |
XDH MOCOS |
Нарушение окисления ксантина и гипоксантина до мочевой кислоты, что приводит к низкой концентрации мочевой кислоты в моче и высокой экскреции ксантина с мочой |
Ксантин |
|
Синдром Леша-Нихена |
300322 |
HPRT1 |
Увеличение концентрации гуанина и гипоксантина, которые затем метаболизируются в мочевую кислоту |
Урат, ксантин |
|
Муковисцидоз |
219700 |
CFTR |
Увеличение поступления ионов натрия в клетку и нарушение секреции ионов хлора, в эпителиальных клетках, т.ч. почек. В результате развивается гиперкальциурия и гиперурикозурия |
Оксалат кальция, урат, гидрогенфосфат кальция |
|
Идиопатическая инфантильная гиперкальциемия (типы 1 и 2) |
143880 616963 |
CYP24A1 SLC34A1 |
Происходит увеличение уровня кальцитриола, в результате повышается всасывание кальция в кишечнике и развиваются гиперкальцеимия и гиперкальциурия |
Оксалат кальция, фосфат кальция |
|
Болезнь Дента |
300009 300555 |
CLCN5 OCRL |
Вследствие нарушения механизма эндоцитоза, нарушается реабсорбция низкомолекулярных белков в канальцах почек. Однако молекулярные механизмы, приводящие к гиперкальциурии, на данный момент, до конца не известны |
Оксалат кальция, фосфат кальция |
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Мочекаменная болезнь (МКБ) — понятие, объединяющие большую группу неоднородных по этиологии и патогенезу синдромов и болезней, одним из клинико-морфологических проявлений которых является образование конкрементов в органах мочевыделительной системы, и поражает лиц как мужского, так и женского пола.
Прогноз МКБ при своевременном и правильном лечении относительно благоприятный. После оперативного лечения показано длительное противорецидивное лечение с учетом химического состава камней, реакции мочи, наличия мочевой инфекции, состояния функции почек.
Результаты некоторых исследований свидетельствуют о том, что риск камнеобразования зависит от факторов, связанных с образом жизни, например, от гиподинамии, избыточной массы тела и ожирения, проживание в жарком климате недостаточного потребления чистой воды или воды содержащей чрезмерное количество солей.
Основным направлениями профилактики камнеобразования и лечения на амбулаторном этапе являются коррекция метаболических нарушений камнеобразующих веществ. Соблюдение назначений профилактики камнеобразования определяет благоприятный прогноз и улучшает качество жизни детей с МКБ, предотвращая их инвалидизацию.
Приложение Г1 — ГN
ШКАЛЫ
ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ СОСТОЯНИЯ
ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
…** — препарат входит в перечень жизненно необходимых и важнейших лекарственных препаратов (Распоряжение Правительства РФ от 12.10.2019 N 2406-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2020 год а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи» (с изменениями, внесенными Распоряжением Правительства РФ от 23 ноября 2020 г. N 3073-р «О внесении изменений в распоряжение Правительства РФ от 12 октября 2019 г. N 2406-р.
#… — применение off-label — вне зарегистрированных в инструкции лекарственного средства показаний осуществляется по решению врачебной комиссии, с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет.
Оглавление
Ключевые слова
-
мочекаменная болезнь
-
камни почки
-
камни мочеточника
Список сокращений
ВМП — верхние мочевые пути
ДИ – доверительный интервал
ДУВЛ — дистанционная ударно-волновая литотрипсия
ИМП — инфекция мочевых путей
КЛТ — контактная литотрипсия
КТ — компьютерная томография
КУЛ — контактная уретеролитотрипсия
ЛМС — лоханочно-мочеточниковый сегмент
мг – милиграмм
МЕТ – медикаментозная экспульсивная терапия
Мкмоль –- микромоль
мм – миллиметр
Ммоль – миллимоль
МиниПНЛ — мини перкутанная нефролитолапаксия
МКБ — мочекаменная болезнь
МКБ-10 — Международная классификация болезней 10-го пересмотра
МП — мочевой пузырь
МРТ — магнитно-резонансная томография
МСКТ – мультиспиральная компьютерная томография
НПВС — нестероидные противовоспалительные средства
ПНЛ — перкутанная нефролитолапаксия
РКИ – рандомизированное клиническое исследование
см – сантиметр
СОЭ — скорость оседания эритроцитов
УЗИ — ультразвуковое исследование
ЧКНЛ — чрескожная нефролитолапаксия и литоэкстракция
ЧПНС — чрескожная пункционная нефростомия
ЭУ – экскреторная урография
AUA – American association of urology (Американская ассоциация урологов)
EAU – European association of urology (Европейская ассоциация урологов)
HU – единица Хаунсфильда
NHANES – National Health and Nutrition Examination Survey
Термины и определения
Дистанционная ударно-волновая литотрипсия – метод ударноволновой дезинтеграции камней.
Контактная литотрипсия – метод контактной эндоскопической дезинтеграции камней.
Контактная уретеролитотрипсия – метод контактной эндоскопической дезинтеграции камней мочечточника.
Перкутанная нефролитолапаксия – метод контактной эндоскопической дезинтеграции камней почки.
Чрескожная нефролитолапаксия и литоэкстракция – метод эндоскопического удаления камней почки.
Чрескожная пункционная нефростомия – метод чрескожного дренирования почки.
1. Краткая информация
1.1 Определение
Мочекаменная болезнь (МКБ) — это нарушение метаболизма, проявляющееся образованием камней в почках, мочеточнике или мочевом пузыре.
1.2 Этиология и патогенез
Несмотря на значительный прорыв как в диагностике, так и в лечении, МКБ продолжает занимать важное место в повседневной практике уролога и практикующих врачей общего профиля.
В основе развития мочекаменной болезни лежат нарушения обменных процессов, связанных как с алиментарными факторами, так и с заболеваниями эндокринной системы, наследственной предрасположенности, а также климато-географических условий.
1.3 Эпидемиология
В среднем риск заболеваемости уролитиазом колеблется от 1 до 20% [1]. Заболеваемость уролитиазом выше среди мужчин, чем среди женщин (соотношение около 3:1), и наиболее часто проявляется в возрасте 40–50 лет, однако в последние десятилетия это соотношение имеет обратную тенденцию, так, по данным Stamatelou и соавт., на основании регистра NHANES (National Health and Nutrition Examination Survey), эта пропорция составила 1,75 к 1 [2]. Прогрессирующее и рецидивирующее камнеобразование — особая отличительность для всех типов конкрементов.
1.4 Кодирование по МКБ 10
N20 – Камни почки и мочеточника
N23 – Почечная колика неуточненная
1.5 Классификация
Неорганические камни:
-
при рН мочи 6,0 – кальций-оксалат (вевелит, веделит);
-
при рН мочи 6,5 – кальций-фосфат (гидроксил-карбонатапатит);
-
при рН мочи 7,0 – магний-аммоний-фосфат (струвит).
Кальциевые камни (обнаруживают у 75–85% больных) чаще находят у мужчин старше 20 лет. Рецидив регистрируют в 30–40% наблюдений (брушит — в 65%).
Струвитные камни связаны с инфекционным агентом. Их выявляют в 45–65% случаев, чаще у женщин. Отличаются высоким риском воспалительных осложнений. Рецидив заболевания быстрый (до 70%) при неполном удалении камня и отсутствии лечения.
Органические камни:
-
при рН мочи 5,5–6,0 — мочевая кислота, ее соли (ураты), цистин, ксантин;
-
при рН мочи 6,0 — урат аммония.
Уратные камни (5–8%) чаще формируются у мужчин.
Цистиновые (1%) и ксантиновые камни связаны с врожденными нарушениями обмена веществ на уровне организма в целом. Рецидив достигает 80–90%. Метафилактика крайне сложная и не всегда эффективна.
Таким образом, под сочетанным воздействием экзогенных, эндогенных и генетических факторов происходят нарушения метаболизма в организме, сопровождаемые усилением выделения почками камнеобразующих веществ.
Процесс формирования камня может быть длительным и нередко протекает без клинических проявлений, что наиболее характерно для коралловидных камней, а может проявиться острой почечной коликой, обусловленной отхождением микрокристалла.
К сожалению, действующая в настоящее время классификация МКБ не отражает всех клинических форм мочекаменной болезни и не позволяет дать правильную оценку активности процесса, эффективности лечения и адекватно интерпретировать осложнения (Лопаткин Н.А., 2004; Tiselius H., 2006).
1.5.1 Клиническая классификация мочекаменной болезни
- Одиночный камень.
- Множественные камни.
- Коралловидные камни.
- Первичный.
- Рецидивные; истинно рецидивные; ложнорецидивные.
- Резидуальные.
- Инфицированный.
- Неинфицированные.
В зависимости от локализации камня в мочевыделительной системе выделяют:
- камни чашечек;
- камни лоханки;
- двусторонние камни чашечек;
- камни верхней трети мочеточника;
- камни средней трети мочеточника;
- камни нижней трети мочеточника;
- камни мочевого пузыря;
- камни уретры.
В Российской и Европейской ассоциациях урологов камни мочеточников подразделяют на три зоны, в соответствии с анатомической классификацией сегментарного строения мочеточников, где средняя треть проецируется на крестец, тогда как в Американской ассоциации урологов принято подразделение на 2 зоны, где мочеточник делится на абдоминальную и тазовую части, где границей раздела являются подвздошные сосуды (Сегура, 2002).
2. Диагностика
2.1 Жалобы и анамнез
Основными жалобами при МКБ являются боли в поясничной области и гематурия [268, 269].
2.2 Физикальное обследование
Физикальный осмотр может выявлять гидронефротическую трансформацию почки в виде пальпируемого образования, также характерена болезненность при поколачивании по пояснице [268,269].
2.3 Лабораторная диагностика
-
Рекомендуется выполнение лабораторной диагностики, включающей в себя клинический анализ крови, биохимический анали крови, общий анализ мочи, биохимический анализ мочи и посев мочи (табл. 1, 2).
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Таблица 1 – Исследования при неосложненном течении заболевания
|
Анализ химического состава конкремента |
Анализ крови |
Анализ мочи |
|
У каждого больного должен быть исследован химический состав камня |
Кальций Альбумин (также определение содержания кальция и альбумина или свободного ионизированного кальция) Креатинин Мочевая кислота Ураты (дополнительный анализ) |
Анализ утренней мочи с исследованием осадка. Исследования с использованием тест-полосок: рН; определение количества лейкоцитов, бактерий (исследование культуры бактерий при выявлении бактериурии); определение количества цистина (если цистинурия не может быть исключена другими способами) |
-
Рекомендуется консультации соответствующего специалиста (эндокринолога, диетолога, гастроэнтеролога) при наличии показаний.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: с целью выявления и коррекции нарушения обмена веществ.
-
Рекомендуется во всех случаях первичной диагностики МКБ проводить анализ химического состава конкремента с помощью достоверного метода (дифракции рентгеновских лучей или инфракрасной спектроскопии) [268, 269].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: с целью метафилактики заболевания.
-
Рекомендуется повторный анализ конкрементов проводить пациентам: с рецидивом на фоне медикаментозной профилактики; ранним рецидивом после полного удаления конкремента; поздним рецидивом после длительного отсутствия камней, поскольку состав конкремента может изменяться [268, 269].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: с целью метафилактики заболевания.
Таблица 2 – Исследования при осложненном течении заболевания
|
Анализ химического состава конкремента |
Анализ крови |
Анализ мочи |
|
У каждого больного должен быть исследован химический состав камня |
Кальций. Альбумин (также определение содержания кальция и альбумина или свободного ионизированного кальция). Креатинин. Ураты (дополнительный анализ). Калий |
Анализ утренней мочи с исследованием осадка. Исследования с использованием тест-полосок: рН; определение количества лейкоцитов, бактерий; определение концентрации цистина. Исследование суточного анализа мочи: кальций; оксалаты; цитрат; ураты (в образцах, которые не содержат окислитель); креатинин; объем мочи (диурез); магний (дополнительный анализ, необходим для определения ионной активности в продуктах СаОх); фосфаты (дополнительный анализ, необходим для определения ионной активности в продуктах СаР, зависит от диетических пристрастий пациента); мочевина (дополнительный анализ, зависит от диетических пристрастий пациента); калий (дополнительный анализ, зависит от диетических пристрастий пациента); хлориды (дополнительный анализ, зависит от диетических пристрастий пациента); натрий (дополнительный анализ, зависит от диетических пристрастий пациента) |
2.4 Инструментальная диагностика
-
Рекомендуется ультразвуковое исследование почек в качестве метода первой линии.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: диагностическая значимость УЗИ зависит от класса ультразвуковой аппаратуры и профессионализма врача. При подозрении на камень мочеточника чувствительность УЗИ составляет лишь 45%, а специфичность – 94%. При подозрении на камень почки эти параметры составляют 45 и 88% соответственно [10].
-
Рекомендуется выполнение нативной или бесконтрастной компьютерной томографией (КТ), являющейся в настоящее время золотым стандартом диагностики МКБ.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Комментарии: наиболее информативным и чувствительным методом при МКБ является нативная мульспиральная компьютерная томография (МСКТ) (без контрастного усиления) с чувствительностью 96% и специфичностью до 100%. Она дает возможность определить точное количество, локализацию и плотность камня, тогда как знание последнего позволяет выявить противопоказания к применению дистанционной литотрипсии [12–15]. Единственный тип камней, не определяющийся на КТ, это индинавировые камни [16]. При диагностике конкрементов мочевыводящих путей бесконтрастная КТ обладает более высокой чувствительностью и специфичностью по сравнению с экскреторной урографии (ЭУ) (табл. 3) [17–22].
Таблица 3 – Сравнение бесконтрастной компьютерной томографии и экскреторной урографии [24]
|
Ссылка |
Бесконтрастная КТ, % |
ЭУ, % |
|
|
чувствительность |
специфичность |
чувствительность |
|
|
Miller |
96 |
100 |
87 |
|
Niall |
100 |
92 |
64 |
|
Sourtzis |
100 |
100 |
66 |
|
Yilmaz |
94 |
97 |
52 |
|
Wang |
99 |
100 |
51 |
Бесконтрастная КТ способна выявить рентгенонегативные камни, позволяет определить плотность конкремента, его внутреннюю структуру и расстояние от конкремента до кожи — параметры, которые дают возможность прогнозировать эффективность применения дистанционной ударно-волновой литотрипсии (ДУВЛ) [24, 13–15]. Тем не менее, наряду с преимуществами бесконтрастной КТ, следует иметь в виду, что, в отличие от ЭУ, она не предоставляет данных о функции почек и анатомических особенностях мочевыводящей системы, а также сопровождается высокой лучевой нагрузкой на пациента (табл. 4). В этой связи пациентам с индексом массы тела менее 30 был разработан метод низкодозной компьютерной томографии [25], с чувствительностью и специфичностью 96,6 и 94,9% соответственно [26].
Таблица 4 – Лучевая нагрузка при различных визуализирующих исследованиях [24]
|
Метод |
Доза облучения, мЗв |
|
Обзорный снимок органов мочевой системы |
0,5–1 |
|
ЭУ |
1,3–3,5 |
|
Обычная бесконтрастная КТ |
4,5–5 |
|
Низкодозная бесконтрастная КТ |
0,97–1,9 |
|
КТ с контрастированием |
25–35 |
-
Рекомендуется выполнение обзорного снимка брюшной полости, включающий область почек, мочеточников и мочевого пузыря.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: метод позволяет диагностировать рентгенопозитивные камни, однако зависит от многих факторов (метеоризм, ожирение, состояние рентгеновской пленки, реактивов и т.д.). Чувствительность и специфичность обзорного рентгеновского снимка органов мочевой системы (урограммы) составляет 44–77% и 80–87% соответственно [8]. В этой связи он должен применятся при невозможности выполнения КТ.
-
Не рекомендуется назначать обзорный снимок пациентам, которым планируется проведение КТ [9].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: учитывая тот факт, что МСКТ обладает болшей чувствительностью и специфичностью.
-
Рекомендуется выполнение экскреторной урографии, при невозможности выполнить МСКТ
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: ЭУ способна дать полное представление об анатомо-функциональном состоянии почек, верхних и нижних мочевыводящих путей. Однако на интерпретацию снимков влияют те же факторы, что и на результаты обзорной рентгенографии. Чувствительность метода составляет 86%. Специфичность достигает 94% (Miller et al., 2002).
Экскреторную урографию не рекомендуется выполнять пациентам:
-
с аллергической реакцией на контрастное вещество;
-
с содержанием креатинина в крови более 172 мкмоль/л [11];
-
принимающим метформин;
-
с миеломатозом.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
-
Рекомендуется проведение клинического анализ и биохимического анализа крови.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: результаты вышеуказанных анализов позволяют судить о признаках воспаления (лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ), почечной недостаточности, степени электролитных расстройств.
-
Рекомендуется выполнять общий анализ мочи, посев мочи — уровень рН мочи, наличие воспалительных изменений, а также определение бактериального агента.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
-
Рекомендуется при планировании оперативного вмешательства выполнять коагулограмму.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
-
Рекомендуется пациентам с лихорадкой, единственной почкой, а также, когда диагноз МКБ вызывает сомнение немедленно проводить визуализацию конкремента [268].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: с целью профилактики осложнений.
-
Рекомендуется выполнить бесконтрастную КТ для подтверждения диагноза МКБ у пациентов с острой болью в поясничной области, так как она более информативна, чем обзорный снимок и ЭУ [268].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: КТ рекомендована как метод выбора при технической возможности.
-
При обследовании пациентов с ИМТ <30 бесконтрастную КТ рекомендуется применять в низкодозном режиме [268].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2а)
Комментарии: для снижения лучевой нагрузки.
-
Контрастное исследование рекомендуется в случаях, если планируется удаление камня [268].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: связано с необходимомостью оценить анатомические особенности мочевыводящих путей или функции почек.
-
Применение контрастного КТ рекомендовано, так как с ее помощью можно получить объемную реконструкцию собирательной системы почки, а также измерить плотность конкремента и расстояние от камня до кожи [268].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: при отсутствии МСКТ, ЭУ является альтернативой второй линии.
3. Лечение
3.1 Консервативная терапия
3.1.1 Медикаментозное лечение
-
На первом этапе лечения при почечной колике рекомендуется купирование боли [27, 28]. Купирование болевого синдрома достигается при применении различных комбинаций следующих препаратов:
- диклофенак**
- индометацин
- ибупрофен**
- трамадол**
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1а)
Комментарии: нестероидные противовоспалительные средства (НПВС) эффективны у пациентов с почечной коликой [29, 30] и оказывают лучший аналгезирующий эффект по сравнению с опиатами. Пациентам, принимающим НПВС, в краткосрочной перспективе дальнейшая аналгезия требуется реже. Применение опиатов по сравнению с НПВС связано с более частым развитием рвоты и чаще требует проведения повторной аналгезии.
Лечение должно быть начато сразу при возникновении боли. Следует помнить, что диклофенак снижает уровень гломерулярной фильтрации у больных с почечной недостаточностью, у пациентов с нормальной функцией почек этого не происходит.
По классификации Европейской ассоциации урологов (EAU), вероятность спонтанного отхождения камней размером 4–6 мм составляет 80%:
- камни верхней трети – 35%;
- камни средней трети – 49%;
- камни нижней трети – 78%.
По мнению Американской ассоциации урологов (AUA), в 75% случаев камни спонтанно отходят:
- до 4 мм – 85%;
- 4–5 мм – 50%;
- более 5 мм – 10%.
Однако и мелкие камни (до 6 мм) могут стать показанием к их активному лечению в следующих случаях:
- некупируемый болевой синдром;
- обструкция с риском нарушения функций почки и начинающимся воспалением почки;
- уросепсис;
- двусторонний блок или блок единственной почки;
- блок почки у беременной.
-
Рекомендуется, по мере возможности, отдавать предпочтение НПВС при выборе препарата первой линии терапии [269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: применять с осторожностью у пациентов с язвенной болезнью желудка.
-
Рекомендуется начинать лечение с назначения таких НПВС как диклофенак**, индометацин, ибупрофен** [269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: первая линия терапии, с осторожностью применять у пациентов с язвенной болезнью желудка.
-
Рекомендуется применение трамадола** в качестве второй линии терапии [269].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: при неэффективности НПВС.
3.1.2 Медикаментозная экспульсивная терапия
Существуют убедительные доказательства, подтверждающие, что медикаментозная экспульсивная терапия (medical expulsive therapy (МЕТ) способствует самостоятельному отхождению конкремента мочеточника или его фрагментов, образующихся после дистанционной ударно-волновой литотрипсии (ДУВЛ), а также уменьшает боль [34, 50–61]. Согласно данным метаанализа, у пациентов с конкрементами мочеточника (особенно в нижней трети), принимающих ?-адреноблокаторы или нифедипин#**, вероятность отхождения конкремента выше, а вероятность возникновения почечной колики ниже, чем у пациентов, не получающих такого лечения [34, 50].
-
Рекомендуется МЕТ пациентам с камнями мочеточника [269].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1b)
Комментарии: МЕТ рекомендуется если размеры и локализация камня позволяют рассчитывать на самостоятельное его отхождение. К основным факторам, влияющим на эффективность медикаментозной экспульсивной терапии относится размер конкремента. К камням с высокой вероятностью самостоятельного отхождения относятся камни размером около 5 мм. Также, доказано, что применение МЕТ снижает необходимость приема анальгетиков и поэтому рекомендована к применению [81–84, 269].
Лекарственные препараты
Тамсулозин** – один из наиболее часто используемых для МЕТ ?-адреноблокаторов [34, 50–52, 62–65]. Однако результаты клинического исследования тамсулозина, теразозина и доксазозина продемонстрировали их одинаковую эффективность [66]. Эффективность этой группы препаратов также подтверждается рядом исследований, продемонстрировавшими увеличение частоты отхождения конкрементов на фоне приема доксазозина [66, 67], теразозина [66, 68], альфузозина [69–72] и силодозина [75, 76]. Назначение тамсулозина и нифедипина#** безопасно и эффективно у пациентов с почечной коликой при конкрементах, локализованных в дистальном отделе мочеточника. Однако тамсулозин значительно лучше, чем нифедипин#**, купирует приступ почечной колики, облегчает и ускоряет отхождение камней мочеточника [56, 77, 78]. К сожалению, ограниченное количество пациентов, принимавших участие в исследованиях [79, 80], не позволяет сформировать четких рекомендаций относительно применения глюкокортикоидов в качестве монотерапии или в комбинации с ?-адреноблокаторами при проведении МЕТ.
Локализация конкремента – подавляющее большинство исследований было посвящено изучению конкрементов в дистальном отделе мочеточника [34]. В ходе одного РКИ оценивалась эффективность ?-адреноблокатора тамсулозина для облегчения самостоятельного отхождения конкрементов размером 5–10 мм из проксимального отдела мочеточника. Основным эффектом тамсулозина было продвижение конкрементов в более дистальные отделы мочеточника либо его отхождение [85]
-
Рекомендовано применение препарата тамсулозин** при проведении МЕТ [269].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1b)
Комментарии: данный препарат имеет максимальную доказательную базу из препаратов группы ?-адреноблокаторов.
3.1.3 Хемолитическое растворение камней
-
Рекомендуется осуществлять пероральный хемолиз под контролем pH мочи с помощью тест-полосок через равные промежутки времени в течение дня при уратных камнях.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1b)
Комментарии: пероральный хемолиз конкрементов и их фрагментов при правильном его проведении может быть эффективной терапией 1-й линии. Также его можно применять в качестве дополнительного метода к ДУВЛ, чрескожной нефролитолапаксии (ЧНЛ), уретерореноскопии (УРС) или открытому оперативному вмешательству для облегчения элиминации камня. Комбинированное лечение ДУВЛ + хемолиз может также рассматриваться как малоинвазивный способ лечения пациентов с коралловидными «инфекционными» камнями, полностью или частично выполняющими ЧЛС, при котором существуют противопоказания к выполнению ЧНЛТ. Дробление конкремента приводит к увеличению его поверхности, что повышает эффективность хемолиза (или литолиза). Применение хемолиза возможно только при определенном составе конкрементов. Пероральный хемолиз эффективен только при конкрементах из мочевой кислоты. В основе лечения лежит ощелачивание мочи посредством перорального приема цитратных смесей или двууглекислого натрия [94–97]. При планировании хемолиза следует отрегулировать уровень pH в диапазоне 7,0–7,2. Для профилактики камнеобразования достаточно поддерживать рН в диапазоне 6,4–6,8. Следует назначать ощелачивающие препараты не по однократному исследованию рН мочи, а по средним показателям суточного колебания рН (утро, обед, вечер), за 2–3 дня исследования. В пределах этих значений хемолиз наиболее эффективен, при более высоких значениях рН возрастает риск формирования конкрементов из фосфата кальция. В случае обструкции мочевыводящих путей конкрементом из мочевой кислоты целесообразно назначить пероральный хемолиз после дренирования мочевыводящих путей стентом [98]. Ощелачивание мочи с параллельным применением тамсулозина позволяет достичь более высокой частоты полного избавления пациента от конкрементов, расположенных в дистальном отделе мочеточника [99].
Дозу ощелачивающего препарата необходимо корректировать в каждом конкретном случае с учетом уровня pH мочи пациента. Необходимо измерять уровень pH мочи с помощью тест-полосок через равные промежутки времени в течение дня. Также следует измерить уровень pH утренней мочи [269]. Пациентов следует проинформировать о необходимости длительного приема и возможных побочных эффектах препаратов.
3.2 Хирургическое лечение
3.2.1 Лечение камней почки
-
Рекомендуется срочное дренирование ЧЛС пациентам с признаками обструкции мочеточника, анурии и признаками острого пиелонефрита. Также срочное дренирование ЧЛС рекомендовано при некупирующейся почечной колике [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: при наличии следующих показаний:
-
мочевая инфекция с обструкцией мочевых путей;
-
уросепсис;
-
некупируемый болевой синдром или тошнота;
-
обструкция единственной почки или трансплантированной;
-
двусторонняя обструкция;
-
обструкция у беременной.
Существуют 2 метода дренирования почки при обструкции ВМП:
-
установление мочеточникового стента;
-
установка чрескожного нефростомического дренажа.
Для декомпрессии ЧЛС мочеточниковые стенты и чрескожные нефростомические дренажи имеют одинаковую эффективность [35–38]. При любом виде дренирования почки, особенно у больных пиелонефритом, необходимо выполнять забор мочи на посев до назначения антибактериальных препаратов. Выбор метода остается за врачом и зависит от хирургических навыков врача и технического оснащения медицинского учреждения. В настоящее время не существует данных, способных сформировать четкие рекомендации относительно сроков выполнения дренирования почки. Окончательное лечение, направленное на удаление камней, следует начинать только после полноценного курса противомикробной терапии и купирования пиелонефрита (не раньше, чем через 10–14 дней после нормализации показателей крови). В редких, тяжелых случаях, при крупном камне верхней трети мочеточника и доказанном гнойнодеструктивном пиелонефрите (карбункул, абсцесс почки) может потребоваться выполнение экстренной открытой операции.
-
После дренирования рекомендуется выполнить посев мочи. После этого следует незамедлительно начать лечение антибиотиками. После получения результатов антибиотикограммы следует скорректировать схему лечения антибиотиками [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: при возможности посев лоханочной мочи.
-
Плановое лечение, направленное на удаление камней, рекомендуется начинать только после устранения активного инфекционного процесса [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: спустя 2 недели после наступления ремиссии.
-
ДУВЛ рекомедуется как метод для лечения камней <2 см, расположенных в почечной лоханке или верхней/средней почечных чашечках. Конкременты большего размера следует лечить с помощью ПНЛ.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: пациент должен принимать активное участие в выборе метода.
-
Пациентам с кардиостимулятором рекомендуется предварительная консультация врача кардиолога перед возможным выполнении ДУВЛ.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: особенно внимательного подхода требуют пациенты с имплантированным кардиовертером. Некоторые приборы на время проведения ДУВЛ необходимо выключать. Тем не менее этого может не потребоваться при использовании литотриптеров нового поколения [170].
-
Перед ДУВЛ не рекомендуется проводить рутинную антибактериальную терапию. Профилактику рекомендуется проводить пациентам с мочеточниковым стентом и с высокой вероятностью инфекционных осложнений при малейшем нарушении оттока после ДУВЛ (например, постоянный катетер, нефростомическая трубка, инфекционные конкременты) [185, 186].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: в случае инфекционных конкрементов, бактериурии, наличии стента перед ДУВЛ необходимо назначение антибиотиков.
-
Не рекомендуется рутинное стентирование при лечении конкрементов в мочеточнике с помощью ДУВЛ [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарий: в связи с плохой переносимостью стентов пациентами.
-
Рекомендуется применять следующую частоту 1,0–1,5 Гц ударной волны [176, 268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: оптимальная эффективность метода в данном диапазоне.
-
Рекомендуется проводить процедуру под тщательным рентгеноскопическим и/или ультразвуковым контролем [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2а)
Комментарии: с целью точной навигации.
-
Рекомендуется применять адекватную анестезию [268].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: это благоприятно сказывается на результатах лечения, предупреждая вызванные болью движения пациента и увеличение дыхательной экскурсии.
-
Не рекомендуется лечить с помощью ДУВЛ камни плотностью >1,000 HU [14, 268].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Комментарии: низкая эффективность метода.
-
Рекомендуются ПНЛ и гибкая УРС для лечения конкрементов нижней чашечки [268].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1b)
Комментарии: окончательный выбор метода остается за пациентом
-
Рекомендуется использовать ультразвуковые, пневматические и гольмиевые литотриптеры при проведении контактной литотрипсии в течение ПНЛ. [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: в настоящее время наиболее эффективным аппаратом считается гольмиевый лазер.
-
Рекомендуется проведение визуализации мочевыводящих путей с контрастированием перед ПНЛ [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
-
Рекомендуется в несложных случаях выполнять бездренажную ПНЛ [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: как безопасный альтернативный метод.
-
Рекомендуется назначать непродолжительный профилактический курс антибиотиков [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2a)
Комментарии: после курса лечения выполняют повторный посев мочи.
-
Ретроградные вмешательства (гибкая уретероскопия) в настоящее время не рекомендуются в качестве терапии первой линии для камней >20 мм, при которых могут понадобиться многоэтапные вмешательства [106, 107].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: однако гибкая УРС может выполняться с большим успехом в центрах с большим опытом применения данного метода [103, 108]. Ряд исследований свидетельствуют о том, что гибкая УРС может выполняться для лечения камней почки с эффективностью, сопоставимой с ПНЛ, однако эффективность УРС достоверно ниже при камнях более 3 см [109–114]. Несмотря на то что гибкая УРС позволяет добиться сопоставимых результатов с мини-ПНЛ, стандартная ПНЛ по своим результатам пока превосходит гибкую УРС. Преимуществами гибкой УРС являются малая травматичность, низкий риск таких осложнений, как кровотечение и повреждение смежных органов, и менее продолжительное пребывание в стационаре [115].
3.2.2 Лечение камней мочеточника
-
В качестве одного из методов лечения камней средней и верхней трети мочеточника рекомендуется ДУВЛ.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: ДУВЛ у взрослых пациентов позволяет фрагментировать до 90% конкрементов [161–163]. Тем не менее эффективность ДУВЛ зависит и от следующих факторов:
-
размер, локализация (в мочеточнике), расстояние от кожи до камня и плотность конкремента;
-
конституциональные особенности пациента и длительность стояния камня в одном месте;
Каждый из этих факторов оказывает большое влияние на частоту повторных сеансов лечения и исход ДУВЛ. Хотя камень разрушается на мелкодисперсную массу, в 15–18% случаев выявляют фрагменты размером до 3–4 мм, что может приводить к формированию «каменной дорожки» в мочеточнике. Обязательное условие эффективности и наименьшей травматичности сеанса ДУВЛ — идеально точное выведение камня в фокальную зону. Это осуществляют под рентгеновским и ультразвуковым наведением.
-
В качестве основного метода лечения камней нижней трети мочеточника рекомендуется УРС и контактная литотрипсия.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: эффективность УРС в лечении камней нижней трети мочеточника значительно превосходит эффективность ДУВЛ.
-
Не рекомендуется выполнять извлечение конкрементов с помощью корзинки без эндоскопической визуализации («слепое» извлечение корзинкой) [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2а)
Комментарии: в связи с высокой опасностью травмы мочеточника.
-
Рекомендуется использовать литотрипсию гольмиевым лазером при выполнении гибкой УРС [268].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1b)
Комментарии: доказана более высокая эффективность.
-
Рекомендуется чрескожное антеградное удаление камней мочеточника в особых случаях. Например, в случае больших (>15 мм) вколоченных конкрементов, расположенных в проксимальном отделе мочеточника [135–138], или в случаях, когда ретроградное вмешательство невозможно [139–141].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: в ряде исследований оценено преимущество данного метода по сравнению со стандартными техниками. Показатель полного избавления от конкрементов при этом составил 85–100% [135, 138, 139, 142]. Частота осложнений была более низкой или не отличалась от таковой при других чрескожных операциях. Однако чрескожное антеградное удаление камней мочеточника связано с более длительным временем операции, пребывания в стационаре и более поздним возвращением к нормальному образу жизни [139–141].
-
Рекомендуется выполнять чрескожное антеградное удаление камней мочеточника в случаях, когда ДУВЛ не показана или оказалась неэффективной или когда состояние верхних мочевыводящих путей не позволяет выполнить ретроградное вмешательство. [268].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: выбор метода лечения следует делать, основываясь на размере и локализации камня, наличии доступного оборудования и предпочтениях пациента.
3.2.3 Общие рекомендации и предосторожности при удалении конкрементов
-
Если планируется активное удаление конкрементов, рекомендуется в обязательном порядке провести лечение инфекции мочевыводящих путей.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: недавние исследования показали, что назначение антибактериальной терапии пациентам с исходно отрицательным посевом мочи значительно сокращает частоту послеоперационных инфекционных осложнений [143].
-
Пациентов с геморрагическим диатезом или пациентов, получающих терапию антикоагулянтами, рекомендуется направлять на консультацию к терапевту (кардиологу) для принятия соответствующих терапевтических мер перед и в течение удаления конкремента [144–148]. Пациентам с неоткорректированным геморрагическим диатезом противопоказаны:
-
ДУВЛ [149];
-
ПНЛ;
-
чрескожная нефростомия;
-
лапароскопическая хирургия;
-
открытые операции [150, 151].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: несмотря на то что проведение ДУВЛ вполне безопасно после коррекции коагулопатии [13, 152, 153], УРС может служить в качестве оптимального и наиболее безопасного альтернативного метода лечения, связанного с меньшей частотой осложнений.
-
Рекомендуется перед началом активного лечения обязательно провести бактериальный посев мочи и микроскопию осадка мочи. Перед удалением конкремента следует прекратить антикоагулянтную терапию [268,269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: при положительном посеве назначается антибактериальная терапия.
-
В случае если необходимо оперативное удаление конкрементов, а антикоагулянтную терапию нельзя прерывать, рекомендовано выполнение ретроградной уретерореноскопии для лечения камней почки.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: перед выбором метода удаления камня следует обратить внимание на его состав и плотность.
-
В качестве контрольного исследования для определения резидуальных камней (после лечения) рекомендуется выполнение нативной КТ.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: в случае невозможности выполнения КТ допустимо выполнение обзорной урографии.
-
Во всех случаях, когда мини-инвазивные методы (ДУВЛ, УРС, ПНЛ) не могут быть применены по техническим либо медицинским показаниям, больным рекомендуется проведение открытой или лапароскопической операции.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
-
Лапароскопическое удаление камней мочеточника рекомендуется при наличии крупных вколоченных конкрементов либо в тех случаях, когда эндоскопическая литотрипсия и ДУВЛ оказались неэффективными [268].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: пациента необходимо информировать о возможных осложнениях лапароскопических операций.
-
Рекомендуется выполнять лапароскопическую или открытую операцию по поводу конкрементов в отдельных случаях [268].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1b)
Комментарии: в случае когда ДУВЛ и УРС либо оказались неэффективными, либо имеют низкие шансы на успех.
-
Рекомендуется отдать предпочтение лапароскопическому вмешательству, при наличии соответствующего опыта, прежде чем рассматривать открытую операцию [268].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: исключения составляют сложная форма и/или локализация конкрементов почек.
4. Реабилитация
-
Рекомендуется санаторно-курортное лечение.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
5. Профилактика и диспансерное наблюдение
Естественное течение МКБ при небольших, не вызывающих обструкции и клинических проявлений, конкрементах нижней чашечки изучено недостаточно, по этой причине риск прогрессирования остается неясным. Показаниями к лечению таких камней служат рост конкремента, появление обструкции, присоединение инфекции и острая и/или хроническая боль. Риск развития почечной колики или необходимости хирургического лечения приблизительно составляет ~10–25% в год, или 48,5% в перспективе 5 лет [42]. В другом ретроспективном исследовании было показано, что у 77% пациентов с асимптоматичными камнями будет отмечена прогрессия, а 26% потребуют хирургического вмешательства [43]. В ретроспективном исследовании Hubner и Porpaczy было показано, что 83% конкрементов чашечек потребуют оперативного вмешательства в течение 5 лет после установления диагноза [44]. Inci и соавт. провели исследование камней нижней чашечки и заметили, что в течение последующих 52,3 месяцев у 9 (33,3%) пациентов наблюдался рост конкрементов, а 3 (11%) потребовалось оперативное лечение [45]. В ходе другого проспективного РКИ с периодом клинического наблюдения 2,2 года Keeley и соавт. исследовали две группы пациентов с бессимптомными конкрементами нижних чашечек <15 мм. Пациентам первой группы выполнялась ДУВЛ, а пациенты второй группы подвергались динамическому наблюдению. При оценке показателя полного отсутствия камней (stone free), симптомов, необходимости дополнительного лечения, качества жизни, функции почек и частоты госпитализации авторы не обнаружили существенной разницы между группами [46]. Osman и соавт. показали, что в течение 5 лет после проведения ДУВЛ 21,4% пациенты с небольшими резидуальными фрагментами будут нуждаться в лечении. Похожие цифры приводят и Rebuck и соавт. Несмотря на то что эти исследования включали пациентов с резидуальными камнями после ДУВЛ и УРС, они могут служить источником информации о естественном течении МКБ [47]. После удаления небольших конкрементов чашечек с помощью ДУВЛ, ЧНЛ и УРС отмечаются высокие показатели полного избавления от конкрементов и купирования боли, что свидетельствует о необходимости удаления конкрементов чашечек, сопровождаемых клиническими проявлениями [47–49].
-
Рекомендуется тактика активного наблюдения с ежегодной оценкой симптомов и состояния конкремента с помощью соответствующих методов (обзорный снимок, УЗИ, бесконтрастная КТ) в течение первых 2–3 лет, при бессимптомных конкрементах. По прошествии этого периода следует назначать лечение при условии, что пациент надлежащим образом проинформирован о возможных исходах лечения [268].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1b)
Комментарии: следует помнить, что тактика наблюдения сопряжена с более высоким риском выполнения впоследствии более инвазивных вмешательств, по этой причине она может быть рекомендована пациентам с высоким анестезиологическим риском или пациентам, стремящимся избежать оперативного лечения.
5.1 Профилактика повторных приступов почечной колики
У пациентов с конкрементами мочеточника, которые могут отойти самостоятельно, назначение НПВС в таблетированной форме или в форме суппозиториев (диклофенак**, 100–150 мг/сут в течение 3–10 дней) снижает риск повторного возникновения боли [31, 32]. Диклофенак** может негативно влиять на почечную функцию у пациентов с почечной недостаточностью [33]. Согласно результатам, двойного слепого плацебо-контролируемого исследования повторные приступы почечной колики отмечались значительно реже у пациентов, получавших НПВС (по сравнению с пациентами, не получавшими терапии) в течение первых 7 дней лечения [34]. Ежедневный прием ?-адреноблокаторов также снижает вероятность повторного эпизода почечной колики. Если обезболивание не может быть достигнуто лекарственными средствами и эффект от проводимой консервативной терапии отсутствует, необходимо прибегнуть к хирургическим методам дренирования верхних мочевыводящих путей или дезинтеграции камня. При наличии признаков пиелонефрита следует выполнить дренирование почки с помощью внутреннего мочеточникового стента или чрескожной пункционной нефростомии (ЧПНС). Различий между этими методами дренирования не выявлено, однако, по утверждению ряда авторов, при инфицированном гидронефрозе перкутанное дренирование может иметь больший успех [35, 36].
-
Рекомендуется использовать ?-адреноблокаторы и НПВС для уменьшения вероятности возникновения повторных приступов почечной колики [269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: с целью облегчения отхождения конкрементов.
5.2 Наблюдение за пациентами с конкрементами в мочеточнике
В настоящее время в литературе нет точных и убедительных данных о вероятности самостоятельного отхождения конкрементов в зависимости от их размера. В частности, вероятность отхождения конкрементов мочеточника размером <10 мм исследовалась в метаанализе у 328 больных (табл. 11) [39–41]. Исследования, включенные в метаанализ, имелют некоторые ограничения, например, в ряде исследований отсутствовал стандартный метод измерения размера конкремента, в других – не проводился анализ локализации конкремента и фактов самостоятельного отхождения конкрементов.
Таблица 11 – Вероятность отхождения камней мочеточника
|
Размер камня, мм |
Среднее время отхождения, дни |
Процент отхождения (95% ДИ) |
|
<5 (n=224) |
нет данных |
68 (46–85) |
|
>5 (n=104) |
нет данных |
47 (36–58) |
|
<2 |
31 |
нет данных |
|
2–4 |
40 |
нет данных |
|
4–6 |
39 |
нет данных |
95% конкрементов до 4 мм проходят в течение 40 дней [42].
-
Рекомендуется динамическое наблюдение пациентов с впервые диагностированным конкрементом мочеточника <10 мм при отсутствии показаний к активному удалению камня [269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: во время наблюдения таким пациентам рекомендовано назначать лекарственную терапию для облегчения отхождения камня.
6. Дополнительная информация, влияющая на течение и исход заболевания
Формирование конкрементов в мочевом тракте — патологическое состояние, которое поражает людей разных возрастных групп большинства стран мира и имеет широкую распространенность.
Таким образом, уролитиаз и рецидивный его характер, нередко тяжелые осложнения и инвалидизация пациентов имеют большое медико-социальное значение для здравоохранения в целом.
Пациенты с мочекаменной болезнью должны находиться под постоянным диспансерным наблюдением и лечиться не менее 5 лет после полного удаления камня.
Коррекция метаболических нарушений должна осуществляться урологами с подключением к лечебному процессу консультантов: эндокринологов, диетологов, гастроэнтерологов, педиатров.
Важно не только удаление конкремента из мочевого тракта, но и предотвращение рецидивов камнеобразования, назначение соответствующей терапии, направленной на коррекцию метаболических нарушений для каждого конкретного пациента.
Критерии оценки качества медицинской помощи
Критерии качества специализированной медицинской помощи взрослым при камнях в почке, мочеточнике
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
| 1 |
Выполнен общий (клинический) анализ крови развернутый |
3 |
С |
| 2 |
Выполнен общий (клинический) анализ мочи |
3 |
С |
| 3 |
Выполнен анализ крови биохимический общетерапевтический (мочевая кислота, креатинин, мочевина) |
3 |
С |
| 4 |
Выполнено бактериологическое исследование мочи с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам (при лейкоцитурии) |
3 |
С |
| 5 |
Выполнена обзорная урография (рентгенография мочевыделительной системы) и/или внутривенная урография и/или компьютерная томография почек и мочевыводящих путей с контрастированием |
3 |
С |
| 6 |
Выполнено хирургическое вмешательство, направленное на восстановление пассажа мочи и/или удаление камня (при наличии показаний) |
3 |
С |
| 7 |
Проведена терапия антибактериальными лекарственными препаратами при наличии показаний и отсутствии противопоказаний |
3 |
С |
| 8 |
Отсутствие гнойно-септических осложнений в период госпитализации |
3 |
С |
| 9 |
Отсутствие тромбоэмболических осложнений в период госпитализации |
3 |
С |
| 10 |
Отсутствие повторных вмешательств за время госпитализации |
3 |
С |
Критерии качества специализированной медицинской помощи взрослым при почечной колике
|
№ п/п |
Критерии качества |
Оценка выполнения |
|
1 |
Выполнен осмотр врачом-урологом не позднее 1 часа от момента поступления в стационар |
Да/Нет |
|
2 |
Выполнено ультразвуковое исследование почек и мочевыводящих путей и обзорная урография (рентгенография мочевыделительной системы) и/или внутривенная урография и/или компьютерная томография почек и мочевыводящих путей с контрастированием не позднее 2 часов от момента поступления в стационар |
Да/Нет |
|
3 |
Выполнено введение лекарственных препаратов группы нестероидные противовоспалительные средства или лекарственных препаратов группы наркотические анальгетики не позднее 1 часа от момента установления диагноза (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) |
Да/Нет |
|
4 |
Выполнено дренирование верхних мочевыводящих путей (при отсутствии эффекта от медикаментозной терапии в течении 6 часов) |
Да/Нет |
|
5 |
Выполнена контрольная обзорная урография (рентгенография мочевыделительной системы) (при проведении дренирования верхних мочевыводящих путей) |
Да/Нет |
|
6 |
Отсутствие острого обструктивного пиелонефрита в период госпитализации |
Да/Нет |
Список литературы
- Trinchieri A., Curhan G., Karlsen S., Jun Wu K. Epidemiology //Stone Disease / Eds J. Segura, P. Conort, S. Khoury. — Paris: Health Publications, 2003. — P. 13–30.
- Stamatelou K.K., Francis M.E., Jones C.A., Nyberg L.M. Time trends in reported prevalence of kidney stones in the United States: 1976–1994 // Kidney Int. — 2003. — Vol. 63. — P. 1817–1823.
- Allen A.R., Thompson E.M., Williams G., Watts R.W. et al. Selective renal transplantation in primary hyperoxaluria type 1 //Am. J. Kidney Dis. — 1996. — Vol. 27. P. 891–895.
- Allerheiligen D.A., Schoeber J., Houston R.E., Mohl V.K. et al. Hyperparathyroidism //Am. Fam. Physician. — 1998. — Vol. 57. — P. 1795– 1798.
- Meyer J.L. Physicochemistry of stone formation //Urolithiasis: A Medical and Surgical Reference / Eds M.I. Resnick, C.Y.C. Pak. — Philadelphia: W.B. Saunders, 1990. — P. 11–34.
- Werness P.G., Brown C.M., Smith L.H., Finlayson B. EQUIL2: a BASIC computer program for the calculation of urinary saturation // J. Urol. — 1985. — Vol. 134. — P. 1242–1244.
- Rodgers A., Allie-Hamdulay S., Jackson G. Therapeutic action of citrate in urolithiasis explained by chemical speciation: increase in pH is the determinant factor // Nephrol. Dial. Transplant. — 2006. — Vol. 21. — P. 361–369.
- Heidenreich A., Desgrandschamps F., Terrier F. Modern approach of diagnosis and management of acute ?ank pain: review of all imaging modalities //Eur. Urol. — 2002 Apr. — Vol. 41, N 4. P. 351–362.
- Kennish S.J., Bhatnagar P., Wah T.M. et al. Is the KUB radiograph redundant for investigating acute ureteric colic in the non-contrast enhanced computed tomography era? //Clin. Radiol. — 2008 Oct. — Vol. 63, N 10. P. 1131–1135.
- Ray A.A., Ghiculete D., Pace K.T. et al. Limitations to ultrasound in the detection and measurement of urinary tract calculi //Urology. — 2010 Aug. — Vol. 76, N 2. P. 295–300.
- Elicker B.M., Cypel Y.S., Weinreb J.C. IV contrast administration for CT: a survey of practices for the screening and prevention of contrast nephropathy // AJR Am. J. Roentgenol. — 2006. — Vol. 186. P. 1651–1658.
- Kim S.C., Burns E.K., Lingeman J.E. et al. Cystine calculi: correlation of CT- visible structure, CT number, and stonemorphology with fragmentation by shock wave lithotripsy //Urol. Res. — 2007 Dec. — Vol. 35, N 6. P. 319–324.
- El-Nahas A.R., El-Assmy A.M., Mansour O. et al. A prospective multivariate analysis of factors predicting stone disintegration by extracorporeal shock wave lithotripsy: the value of high-resolution noncontrast computed tomography //Eur. Urol. — 2007 Jun. — Vol. 51, N 6. — P. 1688–1693; discussion 93–94.
- Patel T., Kozakowski K., Hruby G. et al. Skin to stone distance is an indepen- dent predictor of stone-free status following shockwave lithotripsy //J. Endourol. — 2009 Sep. — Vol. 23, N 9. — P. 1383–1385.
- Zarse C.A., Hameed T.A., Jackson M.E. et al. CT visible internal stone struc- ture, but not Houns?eld unit value, of calcium oxalate monohydrate (COM) calculi predicts lithotripsy fragility in vitro //Urol. Res. — 2007 Aug. — Vol. 35, N 4. — P. 201–206.
- Schwartz B.F., Schenkman N., Armenakas N.A. et al. Imaging characteristics of indinavircalculi // J. Urol. — 1999. — Vol. 161. — P. 1085–1087.
- Sourtzis S., Thibeau J.F., Damry N. et al. Radiologic investigation of renal colic: unenhanced helical CT compared with excretory urography //AJR Am. J. Roentgenol. — 1999 Jun. — Vol. 172, N 6. — P. 1491–1494.
- Miller O.F., Rineer S.K., Reichard S.R. et al. Prospective comparison of unenhanced spiral computed tomography and intravenous urogram in the eval- uation of acute flank pain //Urology. — 1998 Dec. — Vol. 52, N 6. — P. 982– 987.
- Yilmaz S., Sindel T., Arslan G. et al. Renal colic: comparison of spiral C.T, US and IVU in the detection of ureteral calculi //Eur. Radiol. — 1998. — Vol. 8, N 2. — P. 212–217.
- Niall O., Russell J., MacGregor R. et al. A comparison of noncontrast com- puterized tomography with excretory urography in the assessment of acute ?ank pain //J. Urol. — 1999 Feb. — Vol. 161, N 2. — P. 534–537.
- Wang J.H., Shen S.H., Huang S.S. et al. Prospective comparison of unen- hanced spiral computed tomography and intravenous urography in the evaluation of acute renal colic //J. Chin. Med. Assoc. — 2008 Jan. — Vol. 71, N 1. — P. 30–36.
- Shine S. Urinary calculus: IVU vs. CT renal stone? A critically appraised topic //Abdom. Imaging. — 2008 Jan–Feb. — Vol. 33, N 1. — P. 41–43.
- Thomson J.M., Glocer J., Abbott C. et al. Computed tomography versus in- travenous urography in diagnosis of acute ?ank pain from urolithiasis: a random- ized study comparing imaging costs and radiation dose //Australas Radiol. — 2001 Aug. — Vol. 45, N 3. — P. 291–297.
- Kim S.C., Burns E.K., Lingeman J.E. et al. Cystine calculi: correlation of CT- visible structure, CT number, and stonemorphology with fragmentation by shock wave lithotripsy //Urol. Res. — 2007 Dec. — Vol. 35, N 6. — P. 319–324.
- Jellison F.C., Smith J.C., Heldt J.P. et al. E?ect of low dose radiation comput- erized tomography protocols on distal ureteral calculus detection //J. Urol. — 2009 Dec. — Vol. 182, N 6. — P. 2762–2767.
- Niemann T., Kollmann T., Bongartz G. Diagnostic performance of low-dose CT for the detection of urolithiasis: a meta-analysis //AJR Am. J. Roentgenol. — 2008 Aug. — Vol. 191, N 2. — P. 396–401.
- Phillips E., Kieley S., Johnson E.B. et al. Emergency room management of ureteral calculi: current practices //J. Endourol. — 2009 Jun. — Vol. 23, N 6. — P. 1021–1024.
- Micali S., Grande M., Sighinol? M.C. et al. Medical therapy of urolithia- sis //J. Endourol. — 2006 Nov. — Vol. 20, N 11. — P. 841–847.
- Engeler D.S., Schmid S., Schmid H.P. The ideal analgesic treatment for acute renal colic-theory and practice //Scand. J. Urol. Nephrol. — 2008. — Vol. 42, N 2. — P. 137–142.
- Shokeir A.A., Abdulmaaboud M., Farage Y. et al. Resistive index in renal colic: the e?ect of nonsteroidal antiin?ammatorydrugs //BJU Int. — 1999 Aug. — Vol. 84, N 3. — P. 249–251.
- Ebell M.H. NSAIDs vs. opiates for pain in acute renal colic //Am. Fam. Phy- sician. — 2004 Nov. — Vol. 70, N 9. — P. 1682.
- Holdgate A., Pollock T. Systematic review of the relative e?cacy of non-ste- roidal anti-in?ammatory drugs and opioids in the treatment of acute renal colic // BMJ. — 2004 Jun. — Vol. 328, N 7453. — P. 1401.
- Lee A., Cooper M.G., Craig J.C. et al. E?ects of nonsteroidal anti-in?amma- tory drugs on postoperative renal function in adults with normal renal function // Cochrane Database Syst. Rev. — 2007. — Vol. 18, Issue 2:CD002765.
- Seitz C., Liatsikos E., Porpiglia F. et al. Medical therapy to facilitate the pas- sage of stones: What Is the Evidence? //Eur. Urol. — 2009 Sep. — Vol. 56, N 3.4. — P. 55–71.
- Ramsey S., Robertson A., Ablett M.J. et al. Evidence-based drainage of in- fected hydronephrosis secondary to ureteric calculi //J. Endourol. — 2010 Feb. — Vol. 24, N 2. — P. 185–189.
- Lynch M.F., Anson K.M., Patel U. Percutaneous nephrostomy and ureteric stent insertion for acute renal deobstruction. Consensus based guidelines //Br. J. Med. Surg. Urol. — 2008 Nov. — Vol. 1, N 3. — P. 120–125.
- Pearle M.S., Pierce H.L., Miller G.L. et al. Optimal method of urgent de- compression of the collecting system for obstruction and infection due to ureteral calculi //J. Urol. — 1998 Oct. — Vol. 160, N 4. — P. 1260–1264.
- Mokhmalji H., Braun P.M., Portillo F.J. et al. Percutaneous nephrostomy ver- sus ureteral stents for diversion of hydronephrosis caused by stones: A prospective, randomized clinical trial //J. Urol. — 2001 Apr. — Vol. 165, N 4. — P. 1088–1092.
- Skolarikos A., Laguna M.P., Alivizatos G. et al. The role for active monitor- ing in urinary stones: a systematic review //J. Endourol. — 2010 Jun. — Vol. 24, N 6. — P. 923–930.
- Preminger G.M., Tiselius H.G., Assimos D.G. et al. American Urological As- sociation Education and Research, Inc; European Association of Urology. 2007 Guideline for the management of ureteral calculi //Eur. Urol. — 2007 Dec. — Vol. 52, N 6. — P. 1610–1631.
- Miller O.F., Kane C.J. Time to stone passage for observed ureteral calculi: a guide for patient education //J. Urol. — 1999 Sep. — Vol. 162, N 3. — Pt 1. — P. 688–690; discussion 690–691.
- Glowacki L.S., Beecroft M.L., Cook R.J. et al. The natural history of asymp- tomatic urolithiasis //J. Urol. — 1992 Feb. — Vol. 147, N 2. — P. 319–321.
- Burgher A., Beman M., Holtzman J.L. et al. Progression of nephrolithiasis: long-term outcomes with observation of asymptomatic calculi //J. Endourol. — 2004 Aug. — Vol. 18, N 6. — P. 534–539.
- Hubner W., Porpaczy P. Treatment of caliceal calculi //Br. J. Urol. — 1990 Jul. — Vol. 66, N 1. — P. 9–11.
- Inci K., Sahin A., Islamoglu E. et al. Prospective long-term followup of ptients with asymptomatic lower pole caliceal stones //J. Urol. — 2007 Jun. — Vol. 177, N 6. — P. 2189?2192.
- Keeley F.X. Jr, Tilling K., Elves A. et al. Preliminary results of a randomized controlled trial of prophylactic shock wave lithotripsy for small asymptomatic renal calyceal stones //BJU Int. — 2001 Jan. — Vol. 87, N 1. — P. 1–8.
- Osman M.M., Alfano Y., Kamp S. et al. 5-year-follow-up of patients with clin- ically insigni?cant residual fragments after extracorporeal shockwave lithotripsy // Eur. Urol. — 2005 Jun. — Vol. 47, N 6. — P. 860–864.
- Collins J.W., Keeley F.X. Is there a role for prophylactic shock wave lithotripsy for asymptomatic calyceal stones? //Curr. Opin. Urol. — 2002 Jul. — Vol. 12, N 4. — P. 281?286.
- Rebuck D.A., Macejko A., Bhalani V. et al. The natural history of renal stone fragments following ureteroscopy //Urology. — 2011 Mar. — Vol. 77, N 3. — P. 564–568.
- Liatsikos E.N., Katsakiori P.F., Assimakopoulos K. et al. Doxazosin for the management of distal-ureteral stones //J. Endourol. — 2007 May. — Vol. 21, N 5. — P. 538–541.
- Hollingsworth J.M., Rogers M.A., Kaufman S.R. et al. Medical therapy to fa- cilitate urinary stone passage: a meta-analysis //Lancet. — 2006 Sep. — Vol. 368, N 9542. — P. 1171–1179.
- Gravina G.L., Costa A.M., Ronchi P. et al. Tamsulosin treatment increases clinical success rate of single extracorporeal shock wave lithotripsy of renal stones // Urology. — 2005 Jul. — Vol. 66, N 1. — P. 24–28.
- Resim S., Ekerbicer H.C., Ciftci A. Role of tamsulosin in treatment of patients with steinstrasse developing after extracorporeal shock wave lithotripsy //Urol- ogy. — 2005 Nov. — Vol. 66, N 5. — P. 945–948.
- Borghi L., Meschi T., Amato F. et al. Nifedipine and methylprednisolone in facilitating ureteral stone passage: a randomized, double-blind, placebo-controlled study //J. Urol. — 1994 Oct. — Vol. 152, N 4. — P. 1095–1098.
- Porpiglia F., Destefanis P., Fiori C. et al. E?ectiveness of nifedipine and de?a- zacort in the management of distal ureter stones //Urology. — 2000 Oct. — Vol. 56, N 4. — P. 579–582.
- Dellabella M., Milanese G., Muzzonigro G. Randomized trial of the e?cacy of tamsulosin, nifedipine and phloroglucinol in medical expulsive therapy for distal ureteral calculi //J. Urol. — 2005 Jul. — Vol. 174, N 1. — P. 167–172.
- Naja V., Agarwal M.M., Mandal A.K. et al. Tamsulosin facilitates earlier clearance of stone fragments and reduces pain after shockwave lithotripsy for renal calculi; results from an open-label randomized study //Urology. — 2008 Nov. — Vol. 72, N 5. — P. 1006–1011.
- Schuler T.D., Shahani R., Honey R.J. et al. Medical expulsive therapy as an adjunct to improve shockwave lithotripsy outcomes: a systematic review and meta- analysis //J. Endourol. — 2009 Mar. — Vol. 23, N 3. — P. 387–393.
- Parsons J.K., Hergan L.A., Sakamoto K. et al. E?cacy of alpha blockers for the treatment of ureteral stones //J. Urol. — 2007 Mar. — Vol. 177, N 3. – P. 983– 987.
- Singh A., Alter H.J., Littlepage A. A systematic review of medical therapy to facilitate passage of ureteral calculi //Ann. Emerg. Med. — 2007 Nov. — Vol. 50, N 5. — P. 552–563.
- Arrabal-Martin M., Valle-Diaz de la Guardia F., Arrabal-Polo M.A. et al. Treatment of ureteral lithiasis with tamsulosin: literature review and meta- analysis //Urol. Int. — 2010. — Vol. 84, N 3. — P. 254–259.
- Lojanapiwat B., Kochakarn W., Suparatchatpan N. et al. E?ectiveness of low-dose and standard-dose tamsulosin in the treatment of distal ureteric stones: A randomized controlled study //J. Int. Med. Res. — 2008 May–Jun. — Vol. 36, N 3. — P. 529–536.
- Wang C.J., Huang S.W., Chang C.H. E?cacy of an alpha1 blocker in expulsive therapy of lower ureteral stones //J. Endourol. — 2008 Jan. — Vol. 22, N 1. — P. 41–46.
- Kaneko T., Matsushima H., Morimoto H. et al. E?cacy of low dose tamsulosin medical expulsive therapy for ureteral stones in Japanese male patients: a randomized controlled study //Int. J. Urol. — 2010 May. — Vol. 17, N 5. — P. 462–465.
- Al-Ansari A., Al-Naimi A., Alobaidy A. et al. E?cacy of tamsulosin in the managementoflowerureteralstones: arandomizeddouble-blindplacebo-controlled study of 100 patients //Urology. — 2010 Jan. — Vol. 75, N 1. — P. 4–7.
- Yilmaz E., Batislam E., Basar M.M. et al. The comparison and e?cacy of 3 di?erent alpha1-adrenergic blockers for distal ureteral stones //J. Urol. — 2005 Jun. — Vol. 173, N 6. — P. 2010–2012.
- Zehri A.A., Ather M.H., Abbas F. et al. Preliminary study of e?cacy of doxazosin as a medical expulsive therapy of distal ureteric stones in a randomized clinical trial //Urology. — 2010 Jun. — Vol. 75, N 6. — P. 1285–1288.
- Mohseni M.G., Hosseini S.R., Alizadeh F. E?cacy of terazosin as a facilitator agent for expulsion of the lower ureteral stones //Saudi Med. J. — 2006 Jun. — Vol. 27, N 6. — P. 838–840.
- Agrawal M., Gupta M., Gupta A. et al. Prospective Randomized Trial Comparing E?cacy of Alfuzosin and Tamsulosin in Management of Lower Ureteral Stones //Urology. — 2009 Apr. — Vol. 73, N 4. — P. 706–709.
- Pedro R.N., Hinck B., Hendlin K. et al. Alfuzosin stone expulsion therapy for distal ureteral calculi: a double-blind, placebo controlled study //J. Urol. — 2008 Jun. — Vol. 179, N 6. — P. 2244–2247; discussion 2247.
- Ahmed A.F., Al-Sayed A.Y. Tamsulosin versus Alfuzosin in the Treatment of Patients with Distal Ureteral Stones: Prospective, Randomized, Comparative Study //Korean J. Urol. — 2010 Mar. — Vol. 51, N 3. — P. 193–197.
- Chau L.H., Tai D.C., Fung B.T. et al. Medical expulsive therapy using alfuzosin for patient presenting with ureteral stone less than 10 mm: a prospective randomized controlled trial //Int. J. Urol. — 2011 Jul. — Vol. 18, N 7. — P. 510– 514.
- Sun X., He L., Ge W. et al. E?cacy of selective alpha1D-Blocker Naftopidil as medical expulsive therapy for distal ureteral stones //J. Urol. — 2009 Apr. — Vol. 181, N4. — P. 1716-1720.
- Zhou S.G., Lu J.L., Hui J.H. Comparing e?cacy of < (1)D-receptor antagonist naftopidil and < 1A/Dreceptor antagonist tamsulosin in management of distal ureteral stones //World J. Urol. — 2011 Dec. — Vol. 29, N 6. — P. 767–771.
- Tsuzaka Y., Matsushima H., Kaneko T. et al. Naftopidil vs silodosin in medical expulsive therapy for ureteral stones: a randomized controlled study in Japanese male patients //Int. J. Urol. — 2011 Nov. — Vol. 18, N 11. — P. 792–795.
- Itoh Y., Okada A., Yasui T. et al. E?cacy of selective alpha1A adrenoceptor antagonist silodosin in the medical expulsive therapy for ureteral stones //Int. J. Urol. — 2011 Sep. — Vol. 18, N 9. — P. 672–674.
- Porpiglia F., Ghignone G., Fiori C. et al. Nifedipine versus tamsulosin for the management of lowerureteral stones //J. Urol. — 2004 Aug. — Vol. 172, N 2. — P. 568–571.
- Ye Z., Yang H., Li H. et al. A multicentre, prospective, randomized trial: comparative e?cacy of tamsulosin and nifedipine in medical expulsive therapy for distal ureteric stones with renal colic //BJU Int. — 2011 Jul. — Vol. 108, N 2. — P. 276–279.
- Porpiglia F., Vaccino D., Billia M. et al. Corticosteroids and tamsulosin in the medical expulsive therapy for symptomatic distal ureter stones: single drug or association? //Eur. Urol. — 2006 Aug. — Vol. 50, N 2. — P. 339.
- Dellabella M/, Milanese G/, Muzzonigro G. Medical-expulsive therapy for distal ureterolithiasis: randomized prospective study on role of corticosteroids used in combination with tamsulosin simpli?ed treatment regimen and health-related quality of life //Urology. — 2005 Oct. — Vol. 66, N 4. — P. 712–715.
- Ferre R.M., Wasielewski J.N., Strout T.D. et al. Tamsulosin for ureteral stones in the emergency department: a Randomized controlled trial //Ann. Emerg. Med. — 2009 Sep. — Vol. 54, N 3. — P. 432–439.
- Hermanns T., Sauermann P., Ru?bach K. et al. Is there a role for tamsulosin in the treatment of distal ureteral stones of 7 mm or less? Results of a randomised, double-blind, placebo-controlled trial //Eur. Urol. — 2009 Sep. — Vol. 56, N 3. — P. 407–412.
- Vincendeau S., Bellissant E., Houlgatte A. et al.; Tamsulosin Study GrouP. Tamsulosin hydrochloride vsplacebo for management of distal ureteral stones: a multicentric, randomized, double-blind trial //Arch. Intern. Med. — 2010 Dec. — Vol. 170, N 22. — P. 2021–2027.
- Ochoa-Gomez R., Prieto-Diaz-Chavez E., Trujillo-Hernandez B. et al. Tamsulosin does not have greater e?cacy than conventional treatment for distal ureteral stone expulsion in Mexican patients //Urol. Res. — 2011 Dec. — Vol. 39, N 6. — P. 491–495.
- Yencilek F., Erturhan S., Canguven O. et al. Does tamsulosin change the management of proximallylocated ureteral stones? //Urol. Res. — 2010 Jun. — Vol. 38, N 3. — P. 195–199.
- Kupeli B., Irkilata L., Gurocak S. et al. Does tamsulosin enhance lower ureteral stone clearance with or without shock wave lithotripsy? //Urology. — 2004 Dec. — Vol. 64, N 6. — P. 1111–1115.
- Wang H., Liu K., Ji Z. et al. E?ect of alpha1-adrenergic antagonists on lower ureteral stones with extracorporeal shock wave lithotripsy //Asian J. Surg. — 2010 Jan. — Vol. 33, N 1. — P. 37–41.
- Zhu Y., Du?vesz D., Rovers M.M. et al. Alpha-blockers to assist stone clearance after extracorporealshock wave lithotripsy: a meta-analysis //BJU Int. — 2010 Jul. — Vol. 106, N 2. — P. 256–261.
- Hussein M.M. Does tamsulosin increase stone clearance after shockwave lithotripsy of renal stones? A prospective, randomized controlled study //Scand. J. Urol. Nephrol. — 2010 Feb. — Vol. 44, N 1. — P. 27–31.
- Singh S.K., Pawar D.S., Griwan M.S. et al. Role of tamsulosin in clearance of upper ureteral calculi after extracorporeal shock wave lithotripsy: a randomized controlled trial //Urol. J. — 2011 Winter. — Vol. 8, N 1. — P. 14–20.
- Zheng S., Liu L.R., Yuan H.C. et al. Tamsulosin as adjunctive treatment after shockwave lithotripsy in patients with upper urinary tract stones: a systematic review and meta-analysis //Scand. J. Urol. Nephrol. — 2010 Dec. — Vol. 44, N 6. — P. 425–432.
- Falahatkar S., Khosropanah I., Vajary A.D. et al. Is there a role for tamsulosin after shock wave lithotripsy in the treatment of renal and ureteral calculi? //J. Endourol. — 2011 Mar. — Vol. 25, N 3. — P. 495–498.
- John T.T., Razdan S. Adjunctive tamsulosin improves stone free rate after ureteroscopic lithotripsy of large renal and ureteric calculi: a prospective randomized study //Urology. — 2010 May. — Vol. 75, N 5. — P. 1040–1042.
- Honda M., Yamamoto K., Momohara C. et al. Oral chemolysis of uric acid stones //Hinyokika Kiyo. — 2003 Jun. — Vol. 49, N 6. — P. 307–310. [Article in Japanese]
- Chugtai M.N., Khan F.A., Kaleem M. et al. Management of uric acid stone //J. Pak. Med. Assoc. — 1992 Jul. — Vol. 42, N 7. — P. 153–155.
- Rodman J.S. Intermittent versus continuous alkaline therapy for Uric acid stones and urethral stones of uncertain composition //Urology. — 2002 Sep. — Vol. 60, N 3. — P. 378–382.
- Becker A. Uric acid stones //Nephrology. — 2007. — Vol. 12, suppl. 1. — P. S21–S25.
- Weirich W., Frohneberg D., Ackermann D. et al. Practical experiences with antegrade local chemolysis of struvite/apatite, uric acid and cystine calculi in the kidney //Urologe A. — 1984 Mar. — Vol. 23, N 2. — P. 95–98.
- El-Gamal O., El-Bendary M., Ragab M. et al. Role of combined use of potassium citrate and tamsulosin in the management of uric acid distal ureteral calculi //Urol. Res. — 2012 Jun. — Vol. 40, N 3. — P. 219–224.
- Argyropoulos A.N., Tolley D.A. Evaluation of outcome following lithotripsy // Curr. Opin. Urol. — 2010 Mar. — Vol. 20, N 2. — P. 154–158.
- Srisubat A., Potisat S., Lojanapiwat B. et al. Extracorporeal shock wave lithotripsy (ESWL) versus percutaneous nephrolithotomy (PCNL) or retrograde intrarenal surgery (RIRS) for kidney stones //Cochrane Database Syst. Rev. — 2009 Oct. — Vol. 7, Issue 4:CD007044.
- Sahinkanat T., Ekerbicer H., Onal B. et al. Evaluation of the e?ects of relationships between main spatial lower pole calyceal anatomic factors on the success of shock-wave lithotripsy in patients with lower pole kidney stones // Urology. — 2008. — Vol. 71, N 5. — P. 801–805.
- Danuser H., Muller R., Descoeudres B. et al. Extracorporeal shock wave lithotripsy of lower calyx calculi: how much is treatment outcome in?uenced by the anatomy of the collecting system? //Eur. Urol. — 2007 Aug. — Vol. 52, N 2. — P. 539–546.
- Preminger G.M. Management of lower pole renal calculi: shock wave lithotripsy versus percutaneous nephrolithotomy versus ?exible ureteroscopy // Urol. Res. — 2006 Apr. — Vol. 34, N 2. — P. 108–111.
- Pearle M.S., Lingeman J.E., Leveillee R. et al. Prospective, randomized trial comparing shock wave lithotripsy and ureteroscopy for lower pole caliceal calculi 1 cm or less //J. Urol. — 2005 Jun. — Vol. 173, N 6. — P. 2005–2009.
- Albanis S., Ather H.M., Papatsoris A.G. et al. Inversion, hydration and diuresis during extracorporeal shock wave lithotripsy: does it improve the stone-free rate for lower pole stone clearance? //Urol. Int. — 2009. — Vol. 83, N 2. — P. 211–216.
- Kosar A., Ozturk A., Serel T.A. et al. E?ect of vibration massage therapy after extracorporeal shockwave lithotripsy in patients with lower caliceal stones //J. Endourol. — 1999 Dec. — Vol. 13, N 10. — P. 705–797.
- Aboumarzouk O.M., Monga M., Kata S.G. et al. Flexible ureteroscopy and laser lithotripsy for stones >2 cm: a systematic review and meta-analysis //J. En- dourol. — 2012 Oct. — Vol. 26, N 10. — P. 1257–1263.
- Akar E.C., Knudsen B.E. Flexible Ureteroscopy Versus Percutaneous Neph- rolithotomy as Primary Treatment for Renal Stones 2 cm or Greater. — Columbus, USA: Department of Urology, Ohio State University Wexner Medical Center, 2013.
- Hyams E.S., Munver R., Bird V.G., Uberoi J. et al. Flexible ureterorenos- copy and holmium laser lithotripsy for the management of renal stone burdens that measure 2 to 3 cm: a multi-institutional experience //J. Endourol. — 2010. — Vol. 24. — P. 1583–1588.
- Hyams E.S., Shah O. Percutaneous nephrostolithotomy versus ?exible ureteroscopy/holmium laser lithotripsy: cost and outcomes analysis //J. Urol. — 2009. — Vol. 182. — P. 1012–1017.
- Breda A., Ogunyemi O., Leppert J.T., Lam J.S. et al. Flexible ureteroscopy and laser lithotripsy for single intrarenal stones 2 cm or greater — is this the new frontier? //J. Urol. — 2008. — Vol. 179. — P. 981–984.
- Takazawa R., Kitayama S., Tsujoo T. Successful outcome of ?exible ure- teroscopy with holmium laser lithotripsy for renal stones 2 cm or greater //Int. J. Urol. — 2012. — Vol. 19. — P. 264–267.
- Ricchiuti D.J., Smaldone M.C., Jacobs B.L., Smaldone A.M. et al. Staged ret- rograde endoscopic lithotripsy as alternative to PCNL in select patients with large renal calculi //J. Endourol. — 2007. — Vol. 21. — P. 1421–1424.
- De S. et al. Percutaneous nephrolithotomy versus retrograde intrarenal sur- gery: a systematic review and meta-analysis //Eur. Urol. — 2015.
- Handa R.K., Bailey M.R., Paun M. et al. Pretreatment with low-energy shock waves induces renal vasoconstriction during standard shock wave lithotripsy (SWL): a treatment protocol known to reduce SWL-induced renal injury //BJU Int. — 2009 May. — Vol. 103, N 9. — P. 1270–1274.
- Manikandan R., Gall Z., Gunendran T. et al. Do anatomic factors pose a signi?cant risk in the formation of lower pole stones? //Urology. — 2007 Apr. — Vol. 69, N 4. — P. 620–624.
- Juan Y.S., Chuang S.M., Wu W.J. et al. Impact of lower pole anatomy on stone clearance after shock wave lithotripsy //Kaohsiung J. Med. Sci. — 2005 Aug. — Vol. 21, N 8. — P. 358–364.
- Ruggera L., Beltrami P., Ballario R. et al. Impact of anatomical pielocaliceal topography in the treatment of renal lower calyces stones with extracorporeal shock wave lithotripsy //Int. J. Urol. — 2005 Jun. — Vol. 12, N 6. — P. 525–532.
- Knoll T., Musial A., Trojan L. et al. Measurement of renal anatomy for pre- diction of lower-pole caliceal stone clearance: reproducibility of di?erent param- eters //J. Endourol. — 2003 Sep. — Vol. 17, N 7. — P. 447–451.
- El-Nahas A., Ibrahim H., Youssef R., Sheir K. Flexible ureterorenoscopy versus extracorporeal shock wave lithotripsy for treatment of lower pole stones of 10–20 mm //BJU Int. — 2012. — Vol. 110, N 6. — P. 898–902.
- Hussain M., Acher P., Penev B. et al. Rede?ning the limits of ?exible ureter- orenoscopy //J. Endourol. — 2011 Jan. — Vol. 25, N 1. — P. 45–49.
- Wendt-Nordahl G., Mut T., Krombach P. et al. Do new generation ?exible ureterorenoscopes o?er a higher treatment success than their predecessors? //Urol. Res. — 2011 Jun. — Vol. 39, N 3. — P. 185–188.
- Prabhakar M. Retrograde ureteroscopic intrarenal surgery for large (1.6–3.5 cm) upper ureteric/renal calculus //Indian J. Urol. — 2010 Jan–Mar. — Vol. 26, N 1. — P. 46–49.
- Riley J.M., Stearman L., Troxel S. Retrograde ureteroscopy for renal stones larger than 2.5 cm //J. Endourol. — 2009 Sep. — Vol. 23, N 9. — P. 1395–1398.
- Aboumarzouk O.M., Kata S.G., Keeley F.X. et al. Extracorporeal shock wave lithotripsy (ESWL) versus ureteroscopic management for ureteric calculi // Cochrane Database Syst. Rev. — 2012. — Issue 5:CD006029.
- Chang C.H., Wang C.J., Huang S.W. Totally tubeless percutaneous nephrolithotomy: a prospective randomized controlled study //Urol. Res. — 2011 Dec. — Vol. 39, N 6. — P. 459–465.
- Agarwal M., Agrawal M.S., Jaiswal A. et al. Safety and e?cacy of ultrasonog- raphy as an adjunct to ?uoroscopy for renal access in percutaneous nephrolitho- tomy (PCNL) //BJU Int. — 2011 Oct. — Vol. 108, N 8. — P. 1346–1349.
- Deem S., Defade B., Modak A. et al. Percutaneous nephrolithotomy versus extracorporeal shock wave lithotripsy for moderate sized kidney stones // Urology. — 2011 Oct. — Vol. 78, N 4. — P. 739–743.
- Tiselius H.G. How e?cient is extracorporeal shockwave lithotripsy with modern lithotripters for removal of ureteral stones? //J. Endourol. — 2008 Feb. — Vol. 22, N 2. — P. 249–255.
- Elashry O.M., Elgamasy A.K., Sabaa M.A. et al. Ureteroscopic management of lower ureteric calculi: a 15-year single-centre experience //BJU Int. — 2008 Sep. — Vol. 102, N 8. — P. 1010–1017.
- Fuganti P.E., Pires S., Branco R. et al. Predictive factors for intraoperative complications in semirigid ureteroscopy: analysis of 1235 ballistic ureterolithotripsies //Urology. — 2008 Oct. — Vol. 72, N 4. — P. 770–774.
- Tugcu V., Tasci A.I., Ozbek E. et al. Does stone dimension a?ect the e?ectiveness of ureteroscopic lithotripsy in distal ureteral stones? //Int. Urol. Nephrol. — 2008. — Vol. 40, N 2. — P. 269–275.
- Hong Y.K., Park D.S. Ureteroscopic lithotripsy using Swiss Lithoclast for treatment of ureteral calculi:12-years experience //J. Korean Med. Sci. — 2009 Aug. — Vol. 24, N 4. — P. 690–694.
- Kumar V., Ahlawat R., Banjeree G.K. et al. Percutaneous ureterolitholapaxy: the best bet to clear large bulk impacted upper ureteral calculi //Arch. EsP. Urol. — 1996 Jan–Feb. — Vol. 49, N 1. — P. 86–91.
- Goel R., Aron M., Kesarwani P.K. et al. Percutaneous antegrade removal of impacted upper-ureteral calculi: still the treatment of choice in developing countries //J. Endourol. — 2005 Jan–Feb. — Vol. 19, N 1. — P. 54–57.
- Berczi C., Flasko T., Lorincz L. et al. Results of percutaneous endoscopic ureterolithotomy compared to that of ureteroscopy //J. Laparoendosc. Adv. Surg. Tech. A. — 2007 Jun. — Vol. 17, N 3. — P. 285–289.
- Sun X., Xia S., Lu J. et al. Treatment of Large Impacted Proximal Ureteral Stones: Randomized Comparison of Percutaneous Antegrade Ureterolithotripsy versus Retrograde Ureterolithotripsy //J. Endourol. — 2008 May. — Vol. 22, N 5. — P. 913–917.
- El-Nahas A.R., Eraky I., el-Assmy A.M. et al. Percutaneous treatment of large upper tract stones after urinary diversion //Urology. — 2006 Sep. — Vol. 68, N 3. — P. 500–504.
- El-Assmy A., El-Nahas A.R., Mohsen T. et al. Extracorporeal shock wave lithotripsy of upper urinary tract calculi in patients with cystectomy and urinary diversion //Urology. — 2005 Sep. — Vol. 66, N 3. — P. 510–513.
- Rhee B.K., Bretan P.N. Jr, Stoller M.L. Urolithiasis in renal and combined pancreas/renal transplant recipients //J. Urol. — 1999 May. — Vol. 161, N 5. — P. 1458–1462.
- ncbi.nlm.nih.gov/pubmed/8678608.
- Gravas S., Montanari E., Geavlete P., Onal B., Skolarikos A. et al. Postopera- tive infection rates in low risk patients undergoing percutaneous nephrolithotomy with and without antibiotic prophylaxis: a matched case control study //J. Urol. — 2012 Sep. — Vol. 188, N 3. — P. 843–847.
- Watterson J.D., Girvan A.R., Cook A.J. et al. Safety and e?cacy of holmium: YAG laser lithotripsy in patients with bleeding diatheses //J. Urol. — 2002 Aug. — Vol. 168, N2. — P. 442–445.
- Kuo R.L., Aslan P., Fitzgerald K.B. et al. Use of ureteroscopy and holmium: YAG laser in patients with bleeding diatheses //Urology. — 1998 Oct. — Vol. 52, N 4. — P. 609–613.
- Kufer R., Thamasett S., Volkmer B. et al. New-generation lithotripters for treatment of patients with implantable cardioverter de?brillator: experimental approach and review of literature //J. Endourol. — 2001 Jun. — Vol. 15, N 5. — P. 479–484.
- Rassweiler J.J., Renner C., Chaussy C. et al. Treatment of renal stones by ex- tracorporeal shockwave lithotripsy: an update //Eur. Urol. — 2001 Feb. — Vol. 39, N 2. — P. 187–199.
- Klingler H.C., Kramer G., Lodde M. et al. Stone treatment and coagulopa- thy //Eur. Urol. — 2003 Jan. — Vol. 43, N 1. — P. 75–79.
- Fischer C., Wohrle J., Pastor J. et al. Extracorporeal shock-wave lithotripsy induced ultrastructural changes to the renal parenchyma under aspirin use. Elec- tron microscopic ?ndings in the rat kidney //Urologe A. — 2007 Feb. — Vol. 46, N 2. — P. 150–155.
- Becopoulos T., Karayannis A., Mandalaki T. et al. Extracorporeal lithotripsy in patients with hemophilia //Eur. Urol. — 1988. — Vol. 14, N 4. — P. 343–345.
- Ruiz Marcellan F.J., Mauri Cunill A., Cabre Fabre P. et al. Extracorporeal shockwave lithotripsy in patients with coagulation disorders //Arch. EsP. Urol. — 1992 Mar. — Vol. 45, N 2. — P. 135–137.
- Ishikawa J., Okamoto M., Higashi Y. et al. Extracorporeal shock wave litho- tripsy in von Willebrand’s disease //Int. J. Urol. — 1996 Jan. — Vol. 3, N 1. — P. 58–60.
- Coptcoat M.J., Webb D.R., Kellet M.J. et al. The steinstrasse: a legacy of ex- tracorporeal lithotripsy? //Eur. Urol. — 1988. — Vol. 14, N 2. — P. 93–95.
- Resim S., Ekerbicer H.C., Ciftci A. Role of tamsulosin in treatment of pa- tients with steinstrasse developing after extracorporeal shock wave lithotripsy // Urology. — 2005 Nov. — Vol. 66, N 5. — P. 945–948.
- Sayed M.A., el-Taher A.M., Aboul-Ella H.A. et al. Steinstrasse after extra- corporeal shockwave lithotripsy: aetiology, prevention and management //BJU Int. — 2001 Nov. — Vol. 88, N 7. — P. 675–678.
- Goyal R., Dubey D., Khurana N. et al. Does the type of steinstrasse predict the outcome of expectant therapy? //Indian J. Urol. — 2006. — Vol. 22, N 2. — P. 135–138.
- Rabbani S.M. Treatment of steinstrasse by transureteral lithotripsy //Urol. J. — 2008 Spring. — Vol. 5, N 2. — P. 89–93.
- Al-Awadi K.A., Abdul Halim H., Kehinde E.O. et al. Steinstrasse: a comparison of incidence with and without J stenting and the e?ect of J stenting on subsequent management //BJU Int. — 1999 Oct. — Vol. 84, N 6. — P. 618–621.
- Madbouly K., Sheir K.Z., Elsobky E. et al. Risk factors for the formation of a steinstrasse after extracorporeal shock wave lithotripsy: a statistical model //J. Urol. — 2002 Mar. — Vol. 167, N 3. — P. 1239–1242.
- Hardy M.R., McLeod D.G. Silent renal obstruction with severe functional loss after extracorporeal shock wave lithotripsy: a report of 2 cases //J. Urol. — 1987 Jan. — Vol. 137, N 1. — P. 91–92.
- Wen C.C., Nakada S.Y. Treatment selection and outcomes: renal calculi // Urol. Clin. North Am. — 2007 Aug. — Vol. 34, N 3. — P. 409–419.
- Miller N.L., Lingeman J.E. Management of kidney stones //BMJ. — 2007 Mar. — Vol. 334, N 7591. — P. 468–472.
- Galvin D.J., Pearle M.S. The contemporary management of renal and ureteric calculi //BJU Int. — 2006 Dec. — Vol. 98, N 6. — P. 1283–1288.
- Ohmori K., Matsuda T., Horii Y. et al. E?ects of shock waves on the mouse fetus //J. Urol. — 1994 Jan. — Vol. 151, N 1. — P. 255–258.
- Streem S.B., Yost A. Extracorporeal shock wave lithotripsy in patients with bleeding diatheses //J. Urol. — 1990 Dec. — Vol. 144, N 6. — P. 1347–1348.
- Carey S.W., Streem S.B. Extracorporeal shock wave lithotripsy for patients with calci?ed ipsilateral renalarterial or abdominal aortic aneurysms //J. Urol. — 1992 Jul. — Vol. 148, N 1. — P. 18–20.
- Musa A.A. Use of double-J stents prior to extracorporeal shock wave lithotripsy is not bene?cial: results of a prospective randomized study //Int. Urol. Nephrol. — 2008. — Vol. 40, N 1. — P. 19–22.
- Mohayuddin N., Malik H.A., Hussain M. et al. The outcome of extracorporeal shockwavelithotripsyforrenalpelvicstonewithandwithout JJstent— acomparative study //J. Pak. Med. Assoc. — 2009 Mar. — Vol. 59, N 3. — P. 143–146.
- Ghoneim I.A., El-Ghoneimy M.N., El-Naggar A.E. et al. Extracorporeal shock wave lithotripsy in impacted upper ureteral stones: a prospective randomized comparison between stented and non-stented techniques //Urology. — 2010 Jan. — Vol. 75, N 1. — P. 45–50.
- Platonov M.A., Gillis A.M., Kavanagh K.M. Pacemakers, implantable cardioverter/de?brillators, and extracorporeal shockwave lithotripsy: evidence- based guidelines for the modern era //J. Endourol. — 2008 Feb. — Vol. 22, N 2. — P. 243–247.
- Pishchalnikov Y.A., McAteer J.A., Williams J.C. Jr. et al. Why stones break better at slow shockwave rates than at fast rates: in vitro study with a research electrohydraulic lithotripter //J. Endourol. — 2006 Aug. — Vol. 20, N 8. — P. 537– 541.
- Connors B.A., Evan A.P., Blomgren P.M. et al. Extracorporeal shock wave lithotripsy at 60 shock waves/min reduces renal injury in a porcine model //BJU Int. — 2009 Oct. — Vol. 104, N 7. — P. 1004–1008.
- Ng C.F., Lo A.K., Lee K.W. et al. A prospective, randomized study of the clinical e?ects of shock wave delivery for unilateral kidney stones: 60 versus 120 shocks per minute //J. Urol. — 2012 Sep. — Vol. 188, N 3. — P. 837–842.
- Moon K.B., Lim G.S., Hwang J.S. et al. Optimal shock wave rate for shock wave lithotripsy in urolithiasis treatment: a prospective randomized study //Korean J. Urol. — 2012 Nov. — Vol. 53, N 11. — P. 790–794.
- Yilmaz E., Batislam E., Basar M. et al. Optimal frequency in extracorporeal shock wave lithotripsy: prospective randomized study //Urology. — 2005 Dec. — Vol. 66, N 6. — P. 1160–1164.
- Semins M.J., Trock B.J., Matlaga B.R. The e?ect of shock wave rate on the outcome of shock wave lithotripsy: a meta-analysis //J. Urol. — 2008 Jan. — Vol. 179, N 1. — P. 194–197; discussion 197.
- Connors B.A., Evan A.P., Blomgren P.M. et al. E?ect of initial shock wave voltage on shock wave lithotripsy-induced lesion size during step-wise voltage ramping //BJU Int. — 2009 Jan. — Vol. 103, N 1. — P. 104–107.
- Handa R.K., McAteer J.A., Connors B.A. et al. Optimising an escalating shockwave amplitude treatment strategy to protect the kidney from injury during shockwave lithotripsy //BJU Int. — 2012 Dec. — Vol. 110, N 11. — P. E1041– E1047.
- Maloney M.E., Marguet C.G., Zhou Y. et al. Progressive increase of litho- tripter output produces better in-vivo stone comminution //J. Endourol. — 2006 Sep. — Vol. 20, N 9. — P. 603-606.
- Demirci D., So?kerim M., Yalcin E. et al. Comparison of conventional and step-wise shockwave lithotripsy in management of urinary calculi //J. Endourol. — 2007 Dec. — Vol. 21, N 12. — P. 1407–1410.
- Honey R.J., Ray A.A., Ghiculete D. et al. Shock wave lithotripsy: a random- ized, double-blind trial tocompare immediate versus delayed voltage escalation // Urology. — 2010 Jan. — Vol. 75, N 1. — P. 38–43.
- Neucks J.S., Pishchalnikov Y.A., Zancanaro A.J. et al. Improved acoustic coupling for shock wave lithotripsy //Urol. Res. — 2008 Feb. — Vol. 36, N 1. — P. 61–66.
- Logarakis N.F., Jewett M.A., Luymes J. et al. Variation in clinical outcome fol- lowing shock wave lithotripsy //J. Urol. — 2000 Mar. — Vol. 163, N 3. — P. 721–725.
- Eichel L., Batzold P., Erturk E. Operator experience and adequate anesthe- sia improve treatmentoutcome with third-generation lithotripters //J. Endourol. — 2001 Sep. — Vol. 15, N 7. — P. 671–673.
- Sorensen C., Chandhoke P., Moore M. et al. Comparison of intravenous sedation versus general anesthesia on the e?cacy of the Doli 50 lithotriptor //J. Urol. — 2002 Jul. — Vol. 168, N 1. — P. 35–37.
- Cleveland R.O., Anglade R., Babayan R.K. E?ect of stone motion on in vitro comminution e?ciency of Storz Modulith SLX //J. Endourol. — 2004 Sep. — Vol. 18, N 7. — P. 629–633.
- Bierkens A.F., Hendrikx A.J., Ezz el Din K.E. et al. The value of antibiotic prophylaxis during extracorporeal shock wave lithotripsy in the prevention of uri- nary tract infections in patients with urine proven sterile prior to treatment //Eur. Urol. — 1997 — Vol. 31, N 1. — P. 30-35.
- Deliveliotis C., Giftopoulos A., Koutsokalis G. et al. The necessity of prophy- lactic antibiotics during extracorporeal shock wave lithotripsy //Int. Urol. Neph- rol. — 1997. — Vol. 29, N 5. — P. 517–521.
- Honey R.J., Ordon M., Ghiculete D. et al. A prospective study examining the incidence of bacteriuria and urinary tract infection after shock wave lithotripsy with targeted antibiotic prophylaxis //J. Urol. — 2013 Jun. — Vol. 189, N 6. — P. 2112–2117.
- Lu Y., Tianyong F., Ping H. et al. Antibiotic prophylaxis for shock wave lithotripsy in patients with sterile urine before treatment may be unnecessary: a systematic review and meta-analysis //J. Urol. — 2012 Aug. — Vol. 188, N 2. — P. 441–448.
- Bhagat S.K., Chacko N.K., Kekre N.S. et al. Is there a role for tamsulosin in shock wave lithotripsy for renal and ureteral calculi? //J. Urol. — 2007 Jun. — Vol. 177, N 6. — P. 2185-2188.
- Hussein M.M. Does tamsulosin increase stone clearance after shockwave lithotripsy of renal stones? A prospective, randomized controlled study //Scand. J. Urol. Nephrol. — 2010 Feb. — Vol. 44, N 1. — P. 27–31.
- Maker V., Layke J. Gastrointestinal injury secondary to extracorporeal shock wave lithotripsy: a review of the literature since its inception //J. Am. Coll. Surg. — 2004 Jan. — Vol. 198, N 1. — P. 128–135.
- Kim T.B., Park H.K., Lee K.Y. et al. Life-threatening complication after extracorporeal shock wave lithotripsy for a renal stone: a hepatic subcapsular hematoma //Korean J. Urol. — 2010 Mar. — Vol. 51, N 3. — P. 212–215.
- Ng C.F., Law V.T., Chiu P.K. et al. Hepatic haematoma after shockwave lithotripsy for renal stones //Urol. Res. — 2012 Dec. — Vol. 40, N 6. — P. 785–789.
- Zekey F., Senkul T., Ates F., Soydan H. et al. Evaluation of the impact of shock wave lithotripsy on kidneys using a new marker: how do neutrophil gelatinese- associated lypocalin values change after shock wave lithotripsy? //Urology. — 2012 Aug. — Vol. 80, N 2. — P. 267–272.
- Dickstein R.J., Kreshover J.E., Babayan R.K. et al. Is a safety wire necessary during routine ?exible ureteroscopy? //J. Endourol. — 2010 Oct. — Vol. 24, N 10. — P. 1589–1592.
- Eandi J.A., Hu B., Low R.K. Evaluation of the impact and need for use of a safety guidewire during ureteroscopy //J. Endourol. — 2008 Aug. — Vol. 22, N 8. — P. 1653–1658.
- Ng Y.H., Somani B.K., Dennison A. et al. Irrigant ?ow and intrarenal pressure during ?exible ureteroscopy: the e?ect of di?erent access sheaths, working channel instruments, and hydrostatic pressure //J. Endourol. 2010 Dec. — Vol. 24, N 12. — P. 1915–1920.
- Humphreys M.R., Miller N.L., Williams J.C. Jr et al. A new world revealed: early experience with digital ureteroscopy //J. Urol. — 2008 Mar. — Vol. 179, N 3. — P. 970–975.
- Gupta P.K. Is the holmium: YAG laser the best intracorporeal lithotripter for the ureter? A 3-year retrospective study //J. Endourol. — 2007 Mar. — Vol. 21, N 3. — P. 305–309.
- Ahmed M., Pedro R.N., Kieley S. et al. Systematic evaluation of ureteral occlusion devices: insertion, deployment, stone migration, and extraction // Urology. — 2009 May. — Vol. 73, N 5. — P. 976–980.
- Rubenstein R.A., Zhao L.C., Loeb S. et al. Prestenting improves ureteroscopic stone-free rates //J. Endourol. — 2007 Nov. — Vol. 21, N 11. — P. 1277–1280.
- Song T., Liao B., Zheng S., Wei Q. Meta-analysis of postoperatively stenting or not in patients underwent ureteroscopic lithotripsy //Urol. Res. — 2012 Feb. — Vol. 40, N 1. — P. 67–77.
- Nabi G., Cook J., N’Dow J., McClinton S. Outcomes of stenting after uncomplicated ureteroscopy: systematic review and meta-analysis //BMJ. — 2007 Mar. — Vol. 334, N 7593. — P. 572.
- Moon T.D. Ureteral stenting — an obsolete procedure? //J. Urol. — 2002 May. — Vol. 167, N 5. — P. 1984.
- Geavlete P., Georgescu D., Nita G. et al. Complications of 2735 retrograde semirigid ureteroscopyprocedures: a single-center experience //J. Endourol. — 2006 Mar. — Vol. 20, N 3. — P. 179–185.
- de la Rosette J.J.M.C.H., Laguna M.P., Rassweiler J.J., Conort P. Training in Percutaneous Nephrolithotomy — A Critical Review //Eur. Urol. — 2008 Nov. — Vol. 54, N 5. — P. 994–1003.
- Allen D., O’Brien T., Tiptaft R. Glass J. De?ning the learning curve for percutaneous nephrolithotomy //J. Endourol. — 2005. — Vol. 19, N 3. — P. 279– 282.
- Tanriverdi O., Boylu U., Kendirci M., Kadihasanoglu M. The learning curve in the training of percutaneous nephrolithotomy //Eur. Urol. — 2007 Jul. — Vol. 52, N 1. — P. 206–211.
- Andonian S., Sco?one C.M., Louie M.K. et al. Does imaging modality used for percutaneous renalaccess make a di?erence? A matched case analysis //J. Endourol. — 2013 Jan. — Vol. 27, N 1. — P. 24–28.
- Hopper K.D., Sherman J.L., Luethke J.M., Ghaed N. The retrorenal colon in the supine and prone patient //Radiology. — 1987 Feb. — Vol. 162, N 2. — P. 443.
- Sherman J.L., Hopper K.D., Greene A.J., Johns T.T. The retrorenal colon on computed tomography: a normal variant //J. Comput. Assist. Tomogr. — 1985 Mar–Apr. — Vol. 9, N 2. — P. 339–341.
- De Sio M., Autorino R., Quarto G. et al. Modi?ed supine versus prone position in percutaneous nephrolithotomy for renal stones treatable with a single percutaneous access: a prospectiverandomized trial //Eur. Urol. — 2008. — Vol. 54, N 1. — P. 196–202.
- Valdivia J.G., Scarpa R.M., Duvdevani M. et al. Supine versus prone position during percutaneous nephrolithotomy: a report from the clinical research o?ce of the endourological society percutaneous nephrolithotomy global study //J. Endourol. — 2011 Oct. — Vol. 25, N 10. — P. 1619–1625.
- El-Nahas A.R., Shokeir A.A., El-Assmy A.M. et al. Colonic perforation during percutaneous nephrolithotomy: study of risk factors //Urology. — 2006 May. — Vol. 67, N 5. — P. 937–941.
- Osman M., Wendt-Nordahl G., Heger K. et al. Percutaneous nephrolithotomy with ultrasonographyguided renal access: experience from over 300 cases //BJU Int. — 2005 Oct. — Vol. 96, N 6. — P. 875–878.
- Jessen J.P., Honeck P., Knoll T. et al. Percutaneous nephrolithotomy under combined sonographic/radiologic guided puncture: results of a learning curve using the modi?ed Clavien grading system //World J. Urol. — 2013 Dec. — Vol. 31, N 6. — P. 1599–1603.
- Lopes T., Sangam K., Alken P., Barroilhet B.S. et al. The Clinical Research O?ce of the Endourological Society Percutaneous Nephrolithotomy Global Study: tract dilation comparisons in 5537 patients //J. Endourol. — 2011. — Vol. 25, N 5. — P. 755–762.
- Cormio L., Preminger G., Saussine C., Buchholz N.P. et al. Nephrostomy in percutaneous nephrolithotomy (PCNL): does size matter? Results from the Global PCNL study from the Clinical Research O?ce Endourology Society //World J. Urol. — 2013. — Vol. 31, N 6. — P. 1563–1568.
- Singh I., Singh A., Mittal G. Tubeless percutaneous nephrolithotomy: is it really less morbid? //J. Endourol. — 2008 Mar. — Vol. 22, N 3. — P. 427–434.
- Kara C., Resorlu B., Bayindir M. et al. A randomized comparison of totally tubeless and standard percutaneous nephrolithotomy in elderly patients // Urology. — 2010 Aug. — Vol. 76, N 2. — P. 289–293.
- Istanbulluoglu M.O., Ozturk B., Gonen M. et al. E?ectiveness of totally tubeless percutaneous nephrolithotomy in selected patients: a prospective randomized study //Int. Urol. Nephrol. — 2009. — Vol. 41, N 3. — P. 541–545.
- Gonen M., Cicek T., Ozkardes H. Tubeless and stentless percutaneous nephrolithotomy in patients requiring supracostal access //Urol. Int. — 2009. — Vol. 82, N 4. — P. 440–443.
- Amer Kamran T., Ahmed K., Bultitude M., Khan S. et al. Standard versus tubeless percutaneous nephrolithotomy: A Systematic Review //Urol. Int. — 2012. — Vol. 88. — P. 373-382.
- Wang J., Zhao C., Zhang C., Fan X. et al. Tubeless vs standard percutaneous nephrolithotomy: a meta-analysis //BJU Int. — 2012 Mar. — Vol. 109, N 6. — P. 918–924.
- Zhong Q., Zheng C., Zhou Y., Piao Y. et al. Total tubeless versus standard percutaneous nephrolithotomy: A Meta-Analysis //J. Endourol. 2013. — Vol. 27. — P. 420–426.
- Cogain M.R., Krambeck A.E. Advances in tubeless percutaneous nephrolithotomy and patient selection: an update //Curr. Urol. Rep. — 2013 Apr. — Vol. 14, N 2. — P. 130–137.
- Nerli R.B., Reddy M.N., Devaraju S., Hiremath M.B. Percutaneous nephrolithotomy in patients on chronic anticoagulant/antiplatelet therapy // Chonnam. Med. J. — 2012. — Vol. 48.
- de la Rosette J., Assimos D., Desai M., Gutierrez J. et al.; CROES PCNL Study GrouP. The Clinical Research O?ce of the Endourological Society Percutaneous Nephrolithotomy Global Study: indications, complications, and outcomes in 5803 patients //J. Endourol. — 2011 Jan. — Vol. 25, N 1. — P. 11–17.
- Gutierrez G., Smith A., Geavlete P., Shah H. et al. Urinary tract infections and post-operative fever in percutaneous nephrolithotomy //World J. Urol. — 2013. — Vol. 31, N 5. — P. 1135–1140.
- Gravas S., Montanari E., Geavlete P., Onal B. et al. Post-operative infection rates in low risk PCNL patients with and without antibiotic prophylaxis: A Matched Case Control Study //J. Urol. — 2012. — Vol. 188, N 3. — P. 843–847.
- Zeng G. et al. Minimally invasive percutaneous nephrolithotomy for simple and complex renal caliceal stones: a comparative analysis of more than 10 000 cases //J. Endourol. — 2013. — Vol. 27, N 10. — P. 1203–1208.
- Abdelhafez M.F. et al. Minimally invasive percutaneous nephrolitholapaxy (PCNL) as an e?ective and safe procedure for large renal stones //BJU Int. — 2012. — Vol. 110, N 11. — Pt C. — P. E1022–E1026.
- Desai J., Solanki R. Ultra-mini percutaneous nephrolithotomy (UMP): one more armamentarium //BJU Int. — 2013. — Vol. 112, N 7. — P. 1046–1049.
- Assimos D.G., Boyce W.H., Harrison L.H. et al. The role of open stone surgery since extracorporeal shock wave lithotripsy //J. Urol. — 1989 Aug. — Vol. 142, N 2. — Pt 1. — P. 263–267.
- Segura J.W. Current surgical approaches to nephrolithiasis //Endocrinol. Metab. Clin. North Am. — 1990 Dec. — Vol. 19, N 4. — P. 919–935.
- Honeck P., Wendt-Nordahl G., Krombach P. et al. Does open stone surgery still play a role in the treatment of urolithiasis? Data of a primary urolithiasis center //J. Endourol. — 2009 Jul. — Vol. 23, N 7. — P. 1209–1212.
- Bichler K.H., Lahme S., Strohmaier W.L. Indications for open stone removal of urinary calculi //Urol. Int. — 1997. — Vol. 59, N 2. — P. 102–108.
- Paik M.L., Resnick M.I. Is there a role for open stone surgery? //Urol. Clin. North Am. — 2000 May. — Vol. 27, N 2. — P. 323–331.
- Matlaga B.R., Assimos D.G. Changing indications of open stone surgery // Urology. — 2002 Apr. — Vol. 59, N 4. — P. 490–493; discussion 493–494.
- Ansari M.S., Gupta N.P. Impact of socioeconomic status in etiology and management of urinary stonedisease //Urol. Int. — 2003. — Vol. 70, N 4. — P. 255–261.
- Alivizatos G., Skolarikos A. Is there still a role for open surgery in the management of renal stones? //Curr. Opin. Urol. — 2006 Mar. — Vol. 16, N 2. — P. 106–111.
- Kerbl K., Rehman J., Landman J. et al. Current management of urolithiasis: Progress or regress? //J. Endourol. — 2002 Jun. — Vol. 16, N 5. — P. 281–288.
- Preminger G.M., Assimos D.G., Lingeman J.E. et al. Chapter 1: AUA guideline on management ofstaghorn calculi: Diagnosis and treatment recommendations //J. Urol. — 2005 Jun. — Vol. 173, N 6. — P. 1991–2000.
- Kane C.J., Bolton D.M., Stoller M.L. Current indications for open stone surgery in an endourology center //Urology. — 1995 Feb. — Vol. 45, N 2. — P. 218–221.
- Sy F.Y., Wong M.Y., Foo K.T. Current indications for open stone surgery in Sin- gapore //Ann. Acad. Med. Singapore. — 1999 Mar. — Vol. 28, N 2. — P. 241–244.
- Goel A., Hemal A.K. Upper and mid-ureteric stones: a prospective unrandomized comparison of retroperitoneoscopic and open ureterolithotomy // BJU Int. — 2001 Nov. — Vol. 88, N 7. — P. 679–682.
- Skrepetis K., Doumas K., Siafakas I. et al. Laparoscopy versus open ureterolithomy. A comparative study // Eur. Urol. — 2001. — Vol. 40, N 1. — P. 32-37.
- Al-Hunayan A., Khalil M., Hassabo M. et al. Management of solitary renal pelvic stone: laparoscopic retroperitoneal pyelolithotomy versus percutaneous nephrolithotomy //J. Endourol. — 2011 Jun. — Vol. 25, N 6. — P. 975–978.
- Skolarikos A., Papatsoris A.G., Albanis S. et al. Laparoscopic urinary stone surgery: an updated evidence based review //Urol. Res. — 2010 Oct. — Vol. 38, N 5. — P. 337–344.
- Al-Hunayan A., Khalil M., Hassabo M. et al. Management of solitary renal pelvic stone: laparoscopicretroperitoneal pyelolithotomy versus percutaneous nephrolithotomy //J. Endourol. — 2011 Jun. — Vol. 25, N 6. — P. 975–978.
- Giedelman C., Arriaga J., Carmona O. et al. Laparoscopic anatrophic nephrolithotomy: developments of the technique in the era of minimally invasive surgery //J. Endourol. — 2012 May. — Vol. 26, N 5. — P. 444–450.
- Zhou L., Xuan Q., Wu B. et al. Retroperitoneal laparoscopic anatrophic nephrolithotomy for large staghorn calculi //Int. J. Urol. — 2011 Feb. — Vol. 18, N 2. — P. 126–129.
- Fan T., Xian P., Yang L. et al. Experience and learning curve of retroperito- neal laparoscopicureterolithotomy for upper ureteral calculi //J. Endourol. — 2009 Nov. — Vol. 23, N 11. — P. 1867–1870.
- Khaladkar S., Modi J., Bhansali M. et al. Which is the best option to treat large (> 1.5 cm) miduretericcalculi? //J. Laparoendosc. Adv. Surg. Tech. A. — 2009 Aug. — Vol. 19, N 4. — P. 501-504.
- Jeong B.C., Park H.K., Byeon S.S. et al. Retroperitoneal laparoscopic ure- terolithotomy for upper ureter stones //J. Korean Med. Sci. — 2006 Jun. — Vol. 21, N 3. — P. 441–444.
- Hruza M., Zuazu J.R., Goezen A.S. et al. Laparoscopic and open stone sur- gery //Arch. Ital. Urol. Androl. 2010 Mar. — Vol. 82, N 1. — P. 64–71.
- Skrepetis K., Doumas K., Siafakas I. et al. Laparoscopic versus open ure- terolithotomy. A comparative study //Eur. Urol. — 2001 Jul. — Vol. 40, N 1. — P. 32–36; discussion 37.
- El-Feel A., Abouel-Fettouh H., Abdel-Hakim A.M. Laparoscopic transperi- toneal ureterolithotomy //J. Endourol. — 2007 Jan. — Vol. 21, N 1. — P. 50–54.
- Gaur D.D., Trivedi S., Prabhudesai M.R., Madhusudhana H.R. et al. Lap- aroscopic ureterolithotomy: technical considerations and long term follow up // BJU Int. — 2002 Mar. — Vol. 89, N 4. — P. 339–343.
- Flasko T., Holman E., Kovacs G. et al. Laparoscopic ureterolithotomy: the method of choice in selectedcases //J. Laparoendosc. Adv. Surg. Tech. A. — 2005 Apr. — Vol. 15, N 2. — P. 149–152.
- K?vikai K., Patcharatrakul S. Laparoscopic ureterolithotomy: its role and some controversial technical considerations //Int. J. Urol. — 2006 Mar. — Vol. 13, N 3. — P. 206–210.
- Wang Y., Hou J., Wen D. et al. Comparative analysis of upper ureteral stones (> 15 mm) treated with retroperitoneoscopic ureterolithotomy and ureteroscopic pneu- matic lithotripsy //Int. Urol. Nephrol. — 2010 Dec. — Vol. 42, N 4. — P. 897–901.
- Lopes Neto A.C., Korkes F., Silva J.L. 2nd et al. Prospective randomized study of treatment of large proximal ureteral stones: extracorporeal shock wave lithotripsy versus ureterolithotripsy versus laparoscopy //J. Urol. — 2012 Jan. — Vol. 187, N 1. — P. 164–168.
- Tefekli A., Tepeler A., Akman T. et al. The comparison of laparoscopic pyelo- lithotomy and percutaneous nephrolithotomy in the treatment of solitary large re- nal pelvic stones //Urol. Res. — 2012 Oct. — Vol. 40, N 5. — P. 549–555.
- de la Rosette J., Denstedt J., Geavlete P., Keeley F., Matsuda T., Pearle M., Preminger G., Traxer O. The clinical research o?ce of the endourological soci- ety ureteroscopy global study: indications, complications, and outcomes in 11885 patients; CROES URS Study Group //J. Endourol. — 2014 Feb. — Vol. 28, N 2. —P.131-139.
- T?rk C, Pet?»k A, Sarica K, Seitz C, Skolarikos A, Straub M, Knoll T. EAU Guidelines on Interventional Treatment for Urolithiasis. Eur Urol. 2016 Mar; 69(3):475-82. Epub 2015 Sep 4.
- T?rk C, Pet?»k A, Sarica K, Seitz C, Skolarikos A, Straub M, Knoll T. EAU Guidelines on Diagnosis and Conservative Management of Urolithiasis. Eur Urol. 2016 Mar; 69(3):468-74. Epub 2015 Aug 28.
Дополнительная литература
- Александров В.П., Тиктинский О.Л. и др. Особенности камнеобразования в почках у больных в семьях, отягощенных уролитиазом // Урол. и нефрол. — 1993. — № 4. — С. 16–19.
- Голованов С.А. Клинико-биохимические и физико-химические критерии течения и прогноза мочекаменной болезни: Дис. … д-ра мед. наук. — М., 2003.
- Дзеранов Н.К. Дистанционная ударно-волновая литотрипсия в лечении мочекаменной болезни у взрослых и детей: Дис. д-ра мед. наук. — М., 1994.
- Дутов В.В. Современные способы лечения некоторых форм мочекаменной болезни у детей: Дис. … д-ра мед. наук. — М., 2001.
- Лопаткин Н.А. Руководство по урологии: В 3 т. — М.: Медицина, 1998.
- Мартов А.Г. Рентгеноэндоскопические методы диагностики и лечения заболеваний почек и верхних мочевых путей: Дис. …. д-ра мед. наук. — М., 1993.
- Мартов А.Г. Чрескожное лечение нефроуролитиаза: Дис. … канд. мед. наук. — М., 1987.
- Рапопорт Л.М. Профилактика и лечение осложнений дистанционной литотрипсии: Дис. … д-ра мед. наук. — М., 1998.
- Руденко В.И. Мочекаменная болезнь — актуальные вопросы диагностики и выбор метода лечения: Дис. … д-ра мед. наук. — М., 2004.
- Румянцев А.А. Современные методы диагностики и лечения мочекаменной болезни у детей: Дис. … д-ра мед. наук. — М., 2004.
- Саенко В.С. Метафилактика мочекаменной болезни: Дис. … д-ра мед.наук. — М., 2007.
- Татевосян А.С. Диагностика и лечение местных факторов риска почечно-каменной болезни: Дис. … д-ра мед. наук. — М., 2000.
- Чиглинцев А.Ю. Факторы риска и клинико-патогенетические характеристики уролитиаза на Южном Урале: Дис. … д-ра мед. наук. — М., 2007.
- Фукс С.В. Мультиспиральная КТ в диагностике и выборе методов лечения больных нефролитиазом: Дис. … д-ра мед. наук. — М., 2003.
- Яненко Э.К. Коралловидный нефролитиаз: Дис. … д-ра мед. наук. — М., 1980.
- Auer B.L., Auer D., Rodger A.L. The e?ects of ascorbic acid ingestion on the- biochemical and physico-chemical risk factors associated with calcium oxalate kid- neystone formation // Clin. Chem. Lab. Med. — 1998. — Vol. 36. — P. 143–148.
- Arias F.F., Garcia C.E., Lovaco C.F. et al. Epidemiologia de la litiasis urinari- aen nuestra Unidad. Evolucion en el tiempo y factores predictivos. Epidemiology of urinary lithiasis in our Unit. Clinical course in time and predictive factors // Arch. Esp. Urol. — 2000. — Vol. 53, N 4. — P. 343–347.
- Ettinger B. Hyperuricosuric calcium stone disease // Kidney Stones: Medical and Surgical Management / Eds F.L. Сое, M.J. Favus, C.Y.C. Pak. — Philadel- phia: Lippincott-Raven Publishers, 1996. — P. 851–858.
- Tiselius H.-G., Ackermann D., Alken P. et al. EAU. Guidelines on urolithia- sis // Eur. Urol. —2001. — Vol. 40, N 4. — P. 362–371.
- Tiselius H.-G. Risk formulas in calcium oxalate urolithiasis // World J. Urol. — 1997. — Vol. 15. — P. 176–185.
- Tiselius H. G., Ackermann D., Alken P. et al. Guidelines on urolithiasis // Eur. Urol. — 2001. — Vol. 40. — P. 362–371.
- Segura J.W., Preminger G.M., Assimos D.G. et al. Nephrolithiasis Clinical Guidelines Panel: summary report on the management of staghorn calculi. The American Urological Association Nephrolithiasis Clinical Guidelines Panel // J. Urol. — 1997 Nov. — Vol. 158, N 5. — P. 1915–1921.
- Serrano P.A., Fernandez F.E., Burgos R.F. J. et al. Therapeutic advantages of rigid transurethral ureteroscopy in ureteral lithiasic pathology: retrospective study of 735 cases // Arch. Esp. Urol. — 2002. — Vol. 55, N 4. — P. 405–421.
- Volmer M., de Vries J.C., Goldschmidt H.M. Infrared analysis of urinarycal- culi by a single re?ection accessory and a neural network interpretation algorithm // Clin. Chem. — 2001. — Vol. 47, N 7. — P. 1287–1296.
- Hofbauer J., Hobarth K., Szabo N., Marberger M. Alkali citrate prophylaxi- sin idiopathic recurrent calcium oxalate nephrolithiasis: A prospective randomized study // Br. J. Urol. — 1994. — Vol. 73. — P. 362–365.
- Hiatt R.A., Ettinger B., Caan B. et al. Randomized controlled trial f low ani- mal protein, high ?ber diet in the prevention of recurrent calcium oxalate kidney- stones // Am. J. Epidemiol. — 1996. — Vol. 144. — P. 25–33.
- Rocco F., Mandressi A., Larcher P. Surgical classi?cation of renal calculi // Eur. Urol. — 1984. — Vol. 10. — P. 12–125.
- Marberger M., Hofbauer J. Problems and complications in stone disease // Curr. Opin. Urol. — 1994. — Vol. 4. — P. 234–238.
- Лишманов Ю.Б., Чернов В.И. Радионуклеидная диагностика для практических врачей. — Томск, 2004. — С. 160.
- Pippi Sale J.K., Cook A.O., Papanikolaou F.K. Theimportance of obtaining conjugate on renographic evaluation of large hydronefronic kidneys: an in vitro and ex vivo analisis // J. Urol. — 2008. — Vol. 180. — P. 1559–1565.
- Hindas G.O. et al. Functional signi?cance of using tissue adhesive substance in nephron-sparing: assessment by quantitative SPECT of 99mTc Dimercaptosuc- cinic acid scintigraphy // Eur. Urol. — 2007 Sep. — Vol. 52, N 3. — P. 785–789.
- auanet.org/education/guidelines/management-kidney-…
Приложение А1. Состав рабочей группы
-
Гаджиев Нариман Казиханович – врач-уролог отделения урологии клиники МЧС России, кандидат медицинских наук, член Европейской урологической ассоциации, Международного Эндоурологического общества, а также Общества по удержанию мочи.
-
Григорьев Николай Александрович — профессор, доктор медицинских наук Директор Учебного центра врачебной практики «Praxi Medica».
-
Малхасян Виген Андреевич – кандидат медицинских наук, ассистент кафедры урологии МГМСУ им. А.И. Евдокимова.
-
Семенякин Игорь Владимирович — доктор медицинских наук, ассистент кафедры урологии МГМСУ им. А.И. Евдокимова.
Конфликт интересов: Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций: специалисты, имеющие высшее медицинское образование по следующим специальностям:
-
урология;
-
терапия;
-
общая врачебная практика (семейная медицина);
-
хирургия;
-
акушерство и гинекология;
-
анестезиология-реаниматология.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1 – Уровни доказательств в соответствии с международными критериями
|
Категория |
Доказательства |
|
1A |
Мета-анализ рандомизированных контролируемых исследований |
|
1B |
По крайней мере, 1 рандомизированное контролируемое исследование |
|
2A |
По меньшей мере, 1 контролируемое исследование без рандомизации |
|
2B |
По крайней мере, 1 квази-экспериментальное исследование |
|
3 |
Описательные исследования, такие как сравнительные исследования, корреляционные исследования или «случай-контроль» исследования |
|
4 |
Отчет экспертного комитета или мнение и/или клинический опыт уважаемых авторитетов |
Таблица П2 – Уровни убедительности рекомендаций
|
Уровень |
Основания |
|
A |
Уровень доказательства 1 |
|
B |
Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1 |
|
C |
Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2 |
|
D |
Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3 |
Приложение А3. Связанные документы
-
Клинические рекомендации европейской ассоциации урологов.
-
Приказ Минздрава России от 12 ноября 2012 г. N 907н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «урология»».
-
Приказ Министерства здравоохранения РФ от 15 июля 2016 г. N 520н «Об утверждении критериев оценки качества медицинской помощи».
Приложение Б. Алгоритмы ведения пациента
Рис 1. Общий алгоритм ведения пациента с МКБ
Рис 2. Алгоритм ведения пациента с камнями почки и мочеточника
Рис 3. Алгоритм ведения пациента с почечной коликой неуточненной
Приложение В. Информация для пациентов
Пациента информируют о клинической картине МКБ, знакомят с различными методами лечения и их потенциальными результатами. Выбор метода лечения следует выполнять в результате такого собеседования после того, как пациент имел возможность задать все интересующие его вопросы.
Необходимо убедить пациента не стыдиться болезни и ознакомиться с научно-популярной литературой о МКБ.
Следует информировать пациента о симптоматике, различных осложнениях МКБ, включая инфекционные.




 Руденко В.И. Мочекаменная болезнь— актуальные вопросы диагностики и выбор метода лечения: Дис. д-ра мед.наук. — М., 2004.
Руденко В.И. Мочекаменная болезнь— актуальные вопросы диагностики и выбор метода лечения: Дис. д-ра мед.наук. — М., 2004.