Фунгостатин®
МНН: Нистатин
Производитель: Нобел Алматинская Фармацевтическая Фабрика АО
Анатомо-терапевтическо-химическая классификация: Противомикробные препараты для местного применения при заболеваниях полости рта
Номер регистрации в РК:
№ РК-ЛС-5№019093
Информация о регистрации в РК:
23.11.2018 — бессрочно
- Скачать инструкцию медикамента
Торговое название
ФУНГОСТАТИН®
Международное непатентованное название
Нистатин
Лекарственная форма
Гранулы для приготовления суспензии для местного применения 100 000 ЕД/мл 7,5 г/50 мл
Состав
Один флакон содержит
активное вещество – нистатин 1000 мг (рассчитано с учетом активности 100 000 ЕД/мл),
вспомогательные вещества: авицел CL 611, метилпарагидроксибензоат, пропилпарагидроксибензоат, кислота лимонная безводная, натрия цитрата дигидрат, натрия бензоат, целлюлоза микрокристаллическая РН 105, натрия кроскармеллоза, натрия сахарин, сахароза, повидон (ПВП K30), аэросил 200, банановый ароматизатор, спирт этиловый 96,6 %.
Описание
Гранулы желтого цвета с запахом банана.
После разведения водой образуется суспензия желтого цвета с запахом банана.
Фармакотерапевтическая группа
Стоматологические препараты. Противомикробные препараты для местного лечения заболеваний полости рта.
Код АТХ А01АВ
Фармакологические свойства
Фармакокинетика
Препарат практически не всасывается в ротовой полости и поэтому резорбтивное действие не выражено. Нистатин не обладает кумулятивными свойствами.
Фармакодинамика
Нистатин является противогрибковым антибиотиком из группы полиенов. Нистатин оказывает фунгистатическое, а в больших дозах — фунгицидное действие на патогенные грибы и, особенно, на дрожжеподобные грибы рода Candida, а также на аспергиллы. Изменяет проницаемость клеточных мембран грибов и замедляет их рост. Имеет в структуре большое количество двойных связей, обусловливающих высокую тропность вещества к стероловым образованиям цитоплазматической мембраны грибов. Вследствие этого молекула встраивается в мембрану клетки с образованием множества каналов, способствующих неконтролируемому транспорту воды, электролитов и неэлектролитов. Клетка теряет устойчивость к воздействию внешних осмотических сил и лизируется. Толерантность к нистатину чувствительных грибов развивается очень медленно. В отношении бактерий неактивен.
Показания к применению
-
кандидоз слизистой оболочки полости рта
Способ применения и дозы
Новорожденным и детям до 1 года: назначают по 2,0 мл (200000 ЕД нистатина) 4 раза в сутки после кормления. 1 мл препарата наносится на одну сторону ротовой полости, оставшийся 1 мл наносится на другую сторону с помощью мерной пипетки.
Недоношенным или ослабленным детям назначают по 1 мл (100000 ЕД нистатина) 4 раза в сутки после кормления. По 0,5 мл на каждую сторону ротовой полости.
Детям от 1 года до 6 лет – по 4 мл (400000 ЕД нистатина) 4 раза в сутки после кормления. По 2 мл на каждую сторону ротовой полости.
Детям старше 6 лет и взрослым: – по 6 мл (600000 ЕД нистатина) 4 раза в сутки между приемами пищи. По 3 мл на каждую сторону ротовой полости.
Суспензию следует держать некоторое время во рту, не проглатывая.
Курс терапии составляет 7 дней. Для предупреждения рецидива грибковой инфекции, лечение ФУНГОСТАТИНОМ следует продолжать в течение 48ч после исчезновения симптомов заболевания и получения отрицательных результатов культурального исследования.
Приготовление суспензии.
Во флакон, содержащий гранулы ФУНГОСТАТИНА, добавить небольшое количество кипячёной воды комнатной температуры, хорошо взболтать, затем довести объем суспензии водой до отметки на флаконе. Закрыть флакон крышкой, взболтать в течение нескольких минут, дать отстояться около 20 секунд. Полученная суспензия готова к употреблению. Перед каждым употреблением суспензию следует взбалтывать.
Применять строго по назначению врача.
Побочные действия
Редко
— тошнота, рвота, желудочно-кишечный дискомфорт, боль в животе,
диарея
-
раздражение и повышение чувствительности слизистой оболочки полости рта
-
аллергические реакции, включая кожную сыпь, синдром Стивенса-Джонсона
-
суперинфекция резистентными к нистатину грибами
Очень редко
-
тахикардия, бронхоспазм, гипертермия, озноб, отек лица, боль в мышцах
Противопоказания
-
гиперчувствительность к нистатину или любому вспомогательному компоненту препарата
-
острая печеночная недостаточность
-
острый панкреатит
-
язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения
-
беременность
Лекарственные взаимодействия
При одновременном применении с клотримазолом и другими противогрибковыми средствами из группы азолов снижает их эффективность.
Наблюдается усиление противогрибкового эффекта при комбинации ФУНГОСТАТИНА со следующими препаратами: тетрациклинами, рифампицинами, полимиксинами и левомицетином.
Особые указания
Препарат содержит метилпарагидроксибензоат, пропилпарагидроксибензоат, которые могут вызвать аллергические реакции (в том числе реакции гиперчувствительности замедленного типа).
Учитывая содержание сахарозы в препарате, следует соблюдать осторожность при применении пациентами, страдающими сахарным диабетом.
Период лактации
Хотя нистатин всасывается в незначительных количествах, неизвестно, выделяется ли он с грудным молоком, поэтому при необходимости применения в период лактации следует решить вопрос о прекращении грудного вскармливания.
Особенности влияния лекарственного средства на способность управлять транспортным средством и потенциально опасными механизмами
Не влияет.
Передозировка
Симптомы: тошнота, рвота.
Лечение: отмена препарата, симптоматическая терапия.
Форма выпуска и упаковка
По 7.5 г гранулы помещают во флаконы из темного стекла с меткой и укупоренные завинчивающейся полипропиленовой крышкой с контролем первого вскрытия.
1 флакон вместе с мерной пипеткой и инструкцией по медицинскому применению на государственном и русском языках помещают в картонную пачку.
Условия хранения
В сухом защищенном от света месте, при температуре не выше 25 ºС.
Хранить в недоступном для детей месте!
Хранение после приготовления суспензии
В холодильнике при температуре от 2 ° до 8 °С.
Срок хранения
4 года
Период применения приготовленной суспензии не более 10 дней.
Условия отпуска из аптек
По рецепту
Производитель
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан,
г. Алматы, ул. Шевченко 162 Е.
Владелец регистрационного удостоверения
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара):
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан, г. Алматы, ул. Шевченко 162 Е.
Номер телефона: (+7 727) 399-50-50
Номер факса: (+7 727) 399-60-60
Адрес электронной почты nobel@nobel.kz
| 943968901477976379_ru.doc | 52.5 кб |
| 300192671477977572_kz.doc | 64 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Один флакон содержит:
активное вещество — нистатин 1000.00 мг (рассчитано с учетом активности 100 000 ЕД/мл);
вспомогательные вещества: авицел CL 611, метилпарагидроксибензоат (Е218), пропилпарагидроксибензоат (Е216), кислота лимонная безводная, натрия цитрата дигидрат, натрия бензоат, целлюлоза микрокристаллическая РН 105, натрия кроскармеллоза, натрия сахарин, сахароза, повидон (ПВП K30), аэросил 200, банановый ароматизатор, спирт этиловый 96%.
Гранулы желтого цвета с запахом банана.
После разведения водой образуется суспензия желтого цвета с запахом банана.
Препараты для лечения заболеваний кожи. Противогрибковые препараты для лечения заболеваний кожи. Противогрибковые препараты для местного применения. Противогрибковые антибиотики. Нистатин.
Код АТХ D01AA01
Фармакокинетика
Препарат практически не всасывается в ротовой полости и поэтому резорбтивное действие не выражено. Нистатин не обладает кумулятивными свойствами.
Фармакодинамика
Нистатин является противогрибковым антибиотиком из группы полиенов. Нистатин оказывает фунгистатическое, а в больших дозах — фунгицидное действие на патогенные грибы и, особенно, на дрожжеподобные грибы рода Candida, а также на аспергиллы. Изменяет проницаемость клеточных мембран грибов и замедляет их рост. Имеет в структуре большое количество двойных связей, обусловливающих высокую тропность вещества к стероловым образованиям цитоплазматической мембраны грибов. Вследствие этого молекула встраивается в мембрану клетки с образованием множества каналов, способствующих неконтролируемому транспорту воды, электролитов и неэлектролитов. Клетка теряет устойчивость к воздействию внешних осмотических сил и лизируется. Толерантность к нистатину чувствительных грибов развивается очень медленно. В отношении бактерий неактивен.
— кандидоз слизистой оболочки полости рта
Готовую суспензию наносить на слизистые оболочки ротовой полости с помощью мерной пипетки.
Младенцы от 1 месяца до 2 лет- по 1 мл (100000 ЕД нистатина) 4 раза в сутки после кормления. По 0.5 мл на каждую сторону ротовой полости.
Детям от 2 до 6 лет — по 4 мл (400000 ЕД нистатина) 4 раза в сутки между приемами пищи. По 2 мл на каждую сторону ротовой полости.
Детям старше 6 лет и взрослым — по 6 мл (600000 ЕД нистатина) 4 раза в сутки между приемами пищи. По 3 мл на каждую сторону ротовой полости.
Суспензию следует держать некоторое время во рту, не проглатывая.
Курс терапии составляет 7 дней. Для предупреждения рецидива грибковой инфекции, лечение следует продолжать в течение 48 ч после исчезновения симптомов заболевания и получения отрицательных результатов культурального исследования.
Способ приготовления суспензии: во флакон содержащий гранулы добавить кипячёную охлажденную воду до метки. Взболтать до получения однородной суспензии.
Редко: тошнота, рвота, желудочно-кишечный дискомфорт, боль в животе, диарея, раздражение и повышение чувствительности слизистой оболочки полости рта, аллергические реакции замедленного типа, включая кожную сыпь, синдром Стивенса-Джонсона, суперинфекция резистентными к нистатину грибами.
Очень редко: тахикардия, бронхоспазм, гипертермия, озноб, отек лица, боль в мышцах.
— гиперчувствительность к нистатину или любому вспомогательному компоненту препарата
— острая печеночная недостаточность
— острый панкреатит
— язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения
— беременность
— дети до 1 месяца
— лица с наследственной непереносимостью фруктозы или мальабсорбцией глюкозы-галактозы
При одновременном применении с клотримазолом и другими противогрибковыми средствами из группы азолов снижает их эффективность.
Наблюдается усиление противогрибкового эффекта при комбинации Фунгостатин® со следующими препаратами: тетрациклин, рифампицин, полимиксинам и левомицетин.
Препарат содержит сахарозу. Пациенты с редкой наследственной непереносимостью фруктозы, мальабсорбцией глюкозо-галактозы или недостаточностью сукразы-изомальтазы не должны принимать этот препарат. Следует соблюдать осторожность при применении пациентами с сахарным диабетом. Фунгостатин® содержит метилпарагидроксибензоат и пропилпарагидроксибензоат, которые могут вызвать аллергические реакции (в том числе реакции гиперчувствительности замедленного типа).
Период лактации
Хотя нистатин всасывается в незначительных количествах, неизвестно, выделяется ли он с грудным молоком. Поэтому вопрос о целесообразности назначения препарата должен решаться индивидуально после консультации врача.
Симптомы: тошнота, рвота.
Лечение: отмена препарата, симптоматическая терапия.
По 7.5 г гранул помещают во флаконы из темного стекла с меткой и укупоривают завинчивающейся полипропиленовой крышкой с контролем первого вскрытия. На флакон наклеивают этикетку.
1 флакон вместе с мерной пипеткой и инструкцией по медицинскому применению на государственном и русском языках помещают в картонную пачку.
При температуре не выше 25º С в сухом, защищенном от света месте.
Хранить в недоступном для детей месте
Хранение после приготовления суспензии
В холодильнике при температуре от 2 °С до 8 °С.
4 года
Не применять после истечения срока годности
Срок хранения приготовленной суспензии не более 10 дней.
По рецепту
Производитель/Владелец регистрационного удостоверения
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан
г. Алматы, ул. Шевченко 162 Е.
Наименование, адрес и контактные данные (телефон, факс, электронная почта) организации на территории Республики Казахстан, принимающей претензии (предложения) по качеству лекарственных средств от потребителей и ответственной за пострегистрационное наблюдение за безопасностью лекарственного средства:
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан, г. Алматы, ул. Шевченко 162 Е.
Номер телефона: (+7 727) 399-50-50
Номер факса: (+7 727) 399-60-60
Адрес электронной почты nobel@nobel.kz
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.ГрибокМолочница
Содержание статьи
- Нистатин — это антибиотик или нет?
- Нистатин: для чего таблетки
- Нистатин от стоматита
- Нистатин при беременности
- Нистатин или Флуконазол: что лучше?
- Нистатин или Леворин: что лучше
- Нистатин или Пимафуцин: что лучше?
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Около 75% женщин хотя бы раз в жизни сталкивались с молочницей. В 10-20% случаев нет никаких симптомов. Однако у большинства пациенток появляются творожистые выделения и сильный зуд в области наружных половых органов.
Провизор Евгения Погорелова рассказывает о препарате Нистатин, который применяют для лечения молочницы. Из статьи вы узнаете: относится ли препарат к антибиотикам, о его показаниях, применении при беременности и отличиях от аналогов.
Нистатин — это антибиотик или нет?
Нистатин — лекарство с противогрибковым действием. По некоторым классификациям для специалистов он тоже относится к антибиотикам, так как угнетает жизнедеятельность микроорганизмов, относящихся к грибкам.
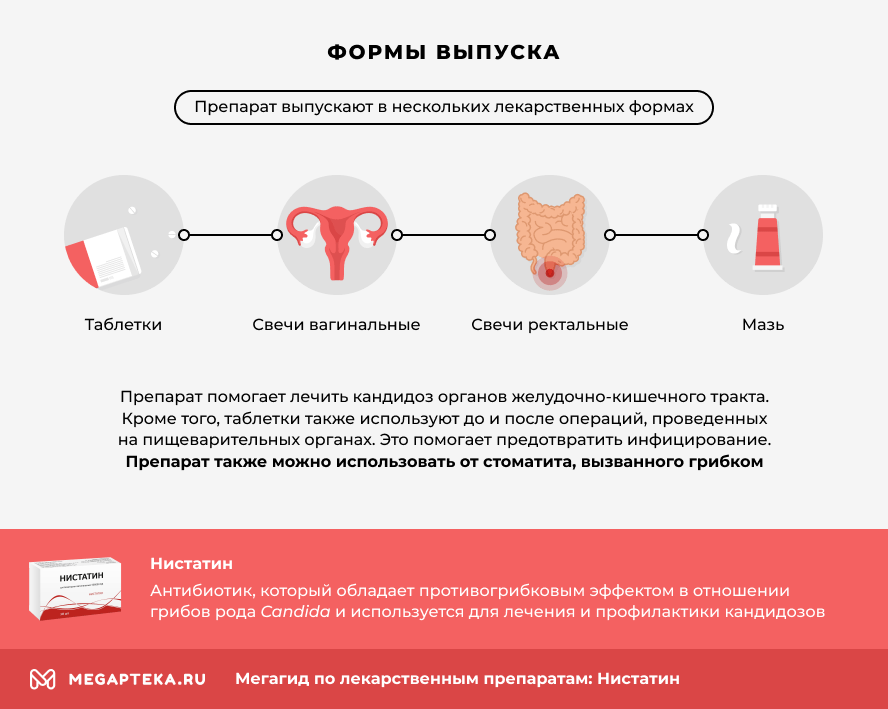
Препарат выпускают в нескольких лекарственных формах:
- Нистатин таблетки
- Свечи Нистатин вагинальные
- Нистатин ректальные свечи
- Нистатиновая мазь
Нистатин: для чего таблетки
Нистатин таблетки используют для лечения инфекций, вызванных грибком рода Candida. Их называют кандидозом. Препарат вызывает гибель микроорганизмов, поэтому уходят симптомы, вызванные инфекцией.
Таблетки Нистатин: от чего помогает
Препарат помогает лечить кандидоз органов желудочно-кишечного тракта. Кроме того, таблетки используют до и после операций, проведенных на пищеварительных органах. Это помогает предотвратить инфицирование.
Нистатин — таблетки от молочницы, но чаще для ее лечения используют вагинальные свечи. Нистатин от цистита не используют, если он не вызван грибком рода Candida. Чаще болезнь вызывает бактерия E. coli.
Нистатин от стоматита
Молочницей называют не только инфекцию влагалища. Она также может поражать слизистую оболочку рта. Она относится к органам желудочно-кишечного тракта, поэтому нистатин для полости рта используют в виде таблеток.
Нистатин при беременности
Таблетки назначают с осторожностью под контролем врача в любом триместре. Нистатин свечи вагинальные и свечи ректальные противопоказаны во время беременности. Но их применение возможно в период грудного вскармливания, так как препарат в форме свечей не выделяется с грудным молоком.
Нистатиновая мазь применяется при беременности только по решению врача. Во время лактации можно использовать, исключив нанесение на область молочных желез и получив консультацию врача.
Нистатин или Флуконазол: что лучше?
Препараты имеют разные действующие вещества, но успешно применяются при кандидозах. Нистатин от молочницы влагалища в виде свечей применять неудобно: их нужно вводить 2 раза в сутки в течение 10-14 дней. При этом, зачастую достаточно принять 1 капсулу Флуконазола, чтобы избавиться от болезни.
Флуконазол имеет больше показаний к применению. Он, в отличие от Нистатина, борется не только с грибками Candida, но и с другими видами. Нистатин таблетки можно давать детям с 13 лет, а капсулы Флуконазола — с 3-х. Оба препарата отпускаются по рецепту, поэтому что лучше для каждого конкретного пациента, должен решить врач.
Нистатин или Леворин: что лучше
Спектр действия Леворина несколько шире, чем Нистатина. Он также действует на причину кандидоза, а также на амебы, трихомонады и лейшмании. Леворин, в отличие от Нистатина, выпускается только в виде таблеток и мазей. При лечении кандидоза половых органов у женщин лучше выбрать свечи Нистатин, чтобы снизить риск побочных эффектов от таблеток Леворина.
Леворин в виде таблеток разрешен к применению у детей с 2-х лет. При необходимости применения лекарства у детей до 2-х лет, нужно консультироваться с врачом. Таким образом для детей младше 13 лет лучше выбрать Леворин.
Нистатин или Пимафуцин: что лучше?
Пимафуцин является противогрибковым средством на основе натамицина. Он эффективен в отношении грибов рода Candida, как Нистатин, а также других видов грибков. Препарат в виде свечей безопасен для беременных женщин. Для этой категории пациентов лучше использовать Пимафуцин.
Краткое содержание
- Нистатин — антибиотик с противогрибковым действием.
- Нистатин таблетки используют для лечения инфекций, вызванных грибком рода Candida.
- Препарат можно использовать от стоматита, вызванного грибком.
- Нистатин при беременности либо противопоказан, либо используется только по назначению врача. Это зависит от формы выпуска препарата.
- Для детей младше 13 лет лучше использовать Флуконазол или Леворин, чем Нистатин.
- Пимафуцин, в отличие от Нистатина, разрешен беременным женщинам.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Нистатин (Nystatin) инструкция по применению
📜 Инструкция по применению Нистатин
💊 Состав препарата Нистатин
✅ Применение препарата Нистатин
📅 Условия хранения Нистатин
⏳ Срок годности Нистатин
Описание лекарственного препарата
Нистатин
(Nystatin)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2005
года, дата обновления: 2021.02.11
Владелец регистрационного удостоверения:
Контакты для обращений:
БИОСИНТЕЗ ОАО
(Россия)
Лекарственные формы
| Нистатин |
Мазь 100 тыс.ЕД/1 г: тубы 30 г рег. №: ЛСР-008634/08 |
|
|
Супп. вагинальные 250 тыс.ЕД: 10 шт. рег. №: Р N000840/02 |
||
|
Супп. ректальные 250 тыс.ЕД: 10 шт. рег. №: Р N000840/01 |
||
|
Супп. ректальные 500 тыс.ЕД: 10 шт. рег. №: Р N000840/01 |
||
|
Супп. вагинальные 500 тыс.ЕД: 10 шт. рег. №: Р N000840/02 |
||
|
Таб., покр. пленочной оболочкой, 250 тыс.ЕД: 10 или 20 шт. рег. №: Р N000840/03 |
||
|
Таб., покр. пленочной оболочкой, 500 тыс.ЕД: 10 или 20 шт. рег. №: Р N000840/03 |
Форма выпуска, упаковка и состав
препарата Нистатин
Таблетки, покрытые оболочкой светло-желтого цвета, с зеленоватым оттенком, с легким запахом ванилина; на поперечном разрезе видны два слоя.
Вспомогательные вещества: лактоза, магния карбонат основной, ОПМЦ, кальция стеарат, крахмал картофельный, МЦ-16, титана диоксид пигментный, твин-80, тропеолин О, масло вазелиновое, ванилин.
10 шт. — упаковки ячейковые контурные.
20 шт. — банки стеклянные.
20 шт. — банки полимерные (1) — пачки картонные.
Мазь желтого или буровато-желтого цвета.
Вспомогательные вещества: ланолин безводный, вазелин медицинский.
30 г — тубы алюминиевые.
Суппозитории вагинальные желтого цвета, торпедообразной формы.
Вспомогательные вещества: пропиловый эфир пара-оксибензойной кислоты, лимонная кислота пищевая, витепсол Н-15, витепсол W-35.
5 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Суппозитории ректальные желтого цвета, торпедообразной формы.
Вспомогательные вещества: пропиловый эфир пара-оксибензойной кислоты, лимонная кислота пищевая, масло вазелиновое, витепсол Н-15, витепсол W-35.
5 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Противогрибковый препарат из группы полиенов. Связываясь со стеролами в клеточной мембране грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов клетки. Оказывает фунгистатическое действие.
Активен в отношении дрожжеподобных грибов рода Candida.
Фармакокинетика
Всасывание и распределение
После приема внутрь нистатин плохо всасывается из ЖКТ. При местном применении не всасывается в системный кровоток. Не кумулирует.
Выведение
Выводится из организма с калом.
Показания препарата
Нистатин
Для таблеток и мази
- кандидоз кожи и слизистых оболочек;
- кандидоз внутренних органов;
- профилактика кандидоза при длительной терапии противомикробными препаратами, особенно у истощенных и ослабленных пациентов.
Для суппозиториев вагинальных
- вагинальный кандидоз;
- профилактика грибковых осложнений при местной противомикробной терапии.
Для суппозиториев ректальных
- кандидоз нижних отделов кишечника;
- профилактика грибковых поражений в до- и послеоперационные периоды.
Режим дозирования
При лечении кандидоза внутренних органов Нистатин назначают внутрь независимо от приема пищи.
Взрослым назначают по 500 000 ЕД 4-8 раз/сут.
При генерализованном кандидозе назначают до 6 000 000 ЕД/сут.
Детям в возрасте 1-3 лет назначают по 250 000 ЕД 3-4 раза/сут, в возрасте старше 3 лет — по 250 000-500 000 ЕД 4 раза/сут. Продолжительность лечения — 10-14 дней. При необходимости курс лечения повторяют через неделю.
При лечении кандидоза кожи и слизистых оболочек мазь наносят тонким слоем на пораженные участки 2 раза/сут, ежедневно в течение 7-10 дней. Применение мази можно сочетать с приемом Нистатина внутрь.
Суппозитории вагинальные вводят во влагалище после гигиенических процедур по 1 суппозиторию 2 раза/сут (утром и вечером). Курс лечения – 10-14 дней.
Суппозитории ректальные вводят глубоко в прямую кишку по 1 суппозиторию 2 раза/сут (утром и вечером). Курс лечения – 10-14 дней.
При необходимости проводят повторные курсы лечения.
Побочное действие
Со стороны пищеварительной системы: при приема препарата внутрь и применении суппозиториев ректальных возможны тошнота, рвота, диарея.
Аллергические реакции: кожный зуд, озноб, повышение температуры.
Прочие: возможен риск распространения резистентных форм грибов, что требует отмены препарата.
Противопоказания к применению
- нарушения функции печени;
- панкреатит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- беременность;
- повышенная чувствительность к компонентам препарата.
Применение при беременности и кормлении грудью
Нистатин противопоказан к применению при беременности.
Применение при нарушениях функции печени
Противопоказан при нарушениях функции печени.
Применение у детей
Детям в возрасте 1-3 лет назначают по 250 000 ЕД 3-4 раза/сут, в возрасте старше 3 лет — по 250 000-500 000 ЕД 4 раза/сут. Продолжительность лечения — 10-14 дней. При необходимости курс лечения повторяют через неделю.
Особые указания
При развитии побочных реакций следует уменьшить дозу или отменить препарат.
При менструации не следует прерывать лечение суппозиториями вагинальными. При грибковых заболеваниях влагалища рекомендуется одновременное лечение полового партнера. В период лечения следует избегать половых контактов.
Передозировка
В настоящее время о случаях передозировки препарата Нистатин не сообщалось.
Лекарственное взаимодействие
При одновременном применении нистатина и клотримазола активность последнего снижается.
Условия хранения препарата Нистатин
Список Б. Препарат в форме таблеток следует хранить в сухом, защищенном от света месте при температуре 18°-20°C.
Препарат в форме мази, суппозиториев вагинальных и суппозиториев ректальных следует хранить в сухом, защищенном от света месте при температуре не выше 5°C.
Срок годности препарата Нистатин
Срок годности препарата в форме таблеток, суппозиториев вагинальных, суппозиториев ректальных – 2 года, срок годности препарата в форме мази – 3 года.
Условия реализации
Препарат отпускается по рецепту.
БИОСИНТЕЗ ОАО
(Россия)
|
БИОСИНТЕЗ ОАО 440033 Пенза, Дружбы ул. 4 |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Молочница во рту у взрослых: симптомы, лечение
Из этой статьи Вы узнаете:
- что такое кандидоз полости рта,
- как выглядит молочница на языке у взрослых,
- эффективные таблетки против молочницы,
- причины молочницы во рту у грудничка.
Молочница во рту – это разновидность грибковой инфекции, при которой слизистая оболочка полости рта поражается дрожжеподобными грибами рода Candida (прежде всего – видом Candida albicans). Основной симптом молочницы – появление на слизистой оболочке белесоватого налета в виде хлопьев, напоминающих хлопья снега или творога. Молочница может возникать на слизистой оболочке языка, щек, твердого и мягкого неба, миндалинах, небных дужках, а также в уголках рта.
Термин «молочница» является лишь просторечным выражением, и в стоматологии для обозначения этого заболевания принять использовать профессиональный термин – кандидоз полости рта. Чаще всего это заболевание развивается на фоне сниженного иммунитета, причем в равной степени как у мужчин, так и у женщин. Кандидоз во рту может развиться и у грудничков, причем чаще всего это происходит на 4 неделе с момента рождения (редко – на 1 неделе, либо у детей старше 6 месяцев).
Молочница во рту: фото
Важно понимать, что молочница во рту у взрослых или у младенцев – это не какое-то банальное грибковое поражение слизистой, которое можно где-то «подхватить» и потом легко вылечиться. Грибы рода Candida являются «условно-патогенными микроорганизмами» и вызывают инфекцию полости рта – только при наличии у «хозяина» предрасполагающего состояния. Т.е. дрожжеподобные грибы являются частью нормальной микрофлоры полости рта человека, никогда не проявляя в большинстве случаев своих патогенных свойств.
И если оральный кандидоз все же возникает – чаще всего это является маркером серьезных (еще не диагностированных) заболеваний, патологии иммунной системы. Если до 1980 года молочница во рту возникала преимущественно только – либо у слишком молодых, либо у пожилых пациентов, то сейчас в связи с широкой распространенностью иммунодефицитных состояний (при сахарном диабете, лейкемии, ВИЧ/ СПИД), в связи с широким применением подавляющих иммунитет лекарственных препаратов – кандидоз характерен для любого возраста.
Кандидоз полости рта: причины
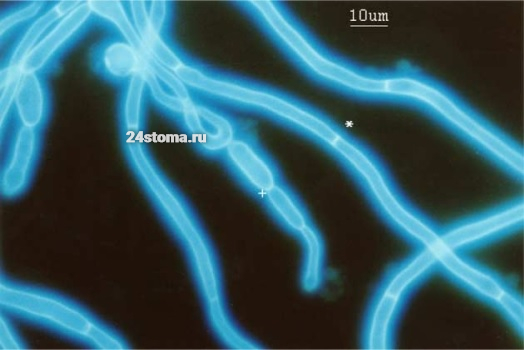
Существуют много подвидов грибов рода Candida. Раньше кандидоз во рту примерно в 80% случаев вызывался именно видом Candida albicans (C.albicans), и лишь в остальных случаях – более патогенными видами C.glabrata, C.krusei, C.tropicalis. Сейчас C.albicans является причиной кандидоза лишь у 50% пациентов, т.е. причинами кандидоза все чаще становятся наиболее агрессивные виды грибов Candida, которые проявляют устойчивость ко многим противогрибковым препаратам.
Грибы рода Candida под микроскопом –
Мы уже сказали, что главная причина появления молочницы во рту – это ослабленный иммунитет. Например, это характерно для очень раннего или наоборот очень пожилого возраста. Это характерно для пациентов, которые принимают системные антибиотики, кортикостероидные препараты. Это характерно и для пациентов с иммунодефицитными состояниями – пациентов с сахарным диабетом, болезнями крови (нейтропения, анемия), дисбиозом кишечника, а также для пациентов с ВИЧ/ СПИД (у последних оральный кандидоз диагностируется в 90% случаев). В группе риска находятся пациенты с онкологией, в том числе после перенесенной химио- и лучевой терапии), а также женщины, принимающие оральные контрацептивы.
Молочница во рту у грудничка (новорожденного) – чаще всего связана с наличием у женщины не диагностированного вагинального кандидоза, который по статистике есть у не менее чем 25-30% беременных женщин. И чаще всего заражение новорожденного происходит именно при его прохождении через родовые пути. Молочница у детей во рту может быть также связана и с грудным вскармливанием, если соски женщины колонизированы грибами рода Candida. Инфицирование может произойти даже просто из-за того, что вы попробовали еду ребенка его ложкой или поцеловали ребенка в губы.
Подробнее о некоторых причинах развития молочницы –
- После приема антибиотиков –
в полости рта в норме содержится очень много видов микроорганизмов, которые не только сосуществуют, но и сдерживают рост друг друга. Прием антибиотиков широкого спектра действия устраняет некоторые виды бактерий в полости рта, чем нарушает сбалансированный состав микрофлоры. Исчезновение или уменьшение некоторых видов бактерий может привести к росту грибов рода Candida.
- На фоне приема кортикостероидов –
у пациентов с сахарным диабетом применение ингаляционных кортикостероидов может вызвать молочницу полости рта. По статистике молочница встречается примерно 5-10% взрослых и у 1% детей, использующих ингаляционные кортикостероиды. В тех случаях, когда причиной молочницы являются ингаляционные стероиды – кандидозные поражения обычно имеют вид эритемы (покраснения), а не хлопьев снега.Кандидозные поражения появляется именно на тех участках слизистой оболочки, с которыми контактировал стероид (как правило, это спинка языка, небо). По этой причине пациентам, принимающим такие лекарства, рекомендуется споласкивать рот водой после каждого использования кортикостероидов.
- Диета –
исследования показывают, что диета с высоким содержанием углеводов также предрасполагает к оральному кандидозу, и поэтому очень важно у таких пациентов исключить употребление сладкого, включая сахаросодержащие напитки. Исследования показывают, что рост Candida и ее адгезия к слизистой – заметно усиливаются в присутствии сахаров (глюкозы, галактозы, сахарозы).Также нужно учитывать, что недоедание может приводить к недостатку в организме железа, витамина B12, фолиевой кислоты, что также является предрасполагающим фактором к оральному кандидозу.
- Прием оральных контрацептивов –
систематическое использование контрацептивных средств (содержащих эстрогены, прогестин) приводит к увеличению концентрации глюкозы в крови, слюне, вагинальном секрете. Следствием этого является рост как частоты носительства Candida, так заболеваемость кандидозом слизистой оболочки полости рта, влагалища и т.д.
- Курение и другие факторы –
среди остальных факторов могут быть курение, эндокринные расстройства (например, сахарный диабет), наличие определенных заболеваний слизистой оболочки полости рта, таких как плоский лишай и лейкоплакия. Часто оральный кандидоз возникает у пациентов со складчатым языком или после пирсинга языка.
- У пациентов со съемными протезами –
чаще всего у пациентов со съемными протезами кандидоз возникает из-за недостаточной гигиены протеза. В этом случае протез оказывается покрыт биопленкой, содержащей большое количество грибов рода Кандида. В это же время съемный протез при жевании всегда трется о слизистую оболочку протезного ложа, снижая ее барьерные свойства (это облегчает проникновение грибковой микрофлоры в глубь слизистой оболочки). По этой причине дезинфекция протеза является очень важной частью профилактики и лечения орального кандидоза у лиц со съемными зубными протезами.Предрасполагающим фактором может быть, если пациент не снимает свой протез на время сна. В этом случае слизистая оболочка оказывается постоянно лишена кислорода и омывания слюной, что создает предпосылки для размножения бактерий и грибов. Другой причиной может являться то, что протез плохо подходит к тканям протезного ложа (например, потому что вышел его срок службы), и поэтому он травмирует слизистую оболочку. Такие микротравмы слизистой также способствуют началу развития орального кандидоза.
- Хроническая сухость полости рта –
уменьшение количества слюны и содержания в ней различных ферментов и антител является важным предрасполагающим фактором развития орального кандидоза. Постоянную сухость в полости рта стоматологи называют термином «ксеростомия». Ее лечение представляет из себя большую проблему в стоматологии.
- Плохая гигиена полости рта –
невылеченные кариозные зубы и нерегулярная чистка зубов повышают риск развития кандидоза. Инфекция в кариозных дефектах, мягкий микробный зубной налет, твердые зубные отложения – ухудшают местный иммунитет слизистой оболочки полости рта. Из-за этого грибы рода Candida начинают активно размножаться и могут внедряться вглубь слизистой оболочки полости рта.
- Оральный кандидоз у младенца –
в очень молодом возрасте иммунная система еще не развивается полностью. Острый псевдомембранозный кандидоз встречается у примерно 5% новорожденных. Виды Candida приобретаются из вагинального канала матери во время родов. В раннем возрасте иммунная система еще не развивается полностью и поэтому у младенцев нет индивидуального иммунного ответа на грибы рода Candida (младенческие антитела к грибкам обычно поставляются с материнским грудным молоком).
Почему кандидоз не развивается у людей с хорошим иммунитетом:
Пациенты с хорошо или удовлетворительно работающей иммунной системой – практически никогда не болеют молочницей полости рта (даже при наличии грибов рода Candida на слизистой оболочке полости рта). Профилактика кандидоза в норме обеспечивается функциями врожденного иммунного ответа, и прежде всего – от эффективности процесса фагоцитоза (24stoma.ru). Напомним, что фагоцитоз представляет собой процесс поглощения и переваривания инфекционных агентов клетками иммунной системы – прежде всего профессиональными фагоцитами (макрофаги, нейтрофилы).
Развитию кандидоза будет способствовать и низкая опсонизирующая активность клеток крови (опсонизация – это процесс адсорбции на поверхности инфекционных агентов антител и факторов комплемента, что позволяет усилить фагоцитоз). Угрозу развития грибковой инфекции повышает функциональная недостаточность Т- и В-клеточного звеньев иммунитета, низкий уровень медиаторов иммунного ответа (γ-интерферон, интерлейкина-1α, фактор некроза опухоли α). Помочь определить дефекты иммунной системы позволит консультация иммунолога + проведение общего анализа крови с расширенной лейкоцитарной формулой и иммунограмма.
Молочница во рту: симптомы
Когда возникает молочница во рту у взрослых – симптомы могут сильно отличаться от пациента к пациенту. Дело в том, что молочница полости рта (оральный кандидоз) бывает четырех основных видов, каждому из которых присущи характерные особенные симптомы. Выделяют следующие 4 основные формы этого заболевания:
- острый псевдомембранозный кандидоз,
- острый или хронический атрофический кандидоз,
- хронический гиперпластический кандидоз.
Ниже мы разберем особенности каждой формы, но, не смотря на отличия в симптоматике, их лечение будет проводится практически одинаково.
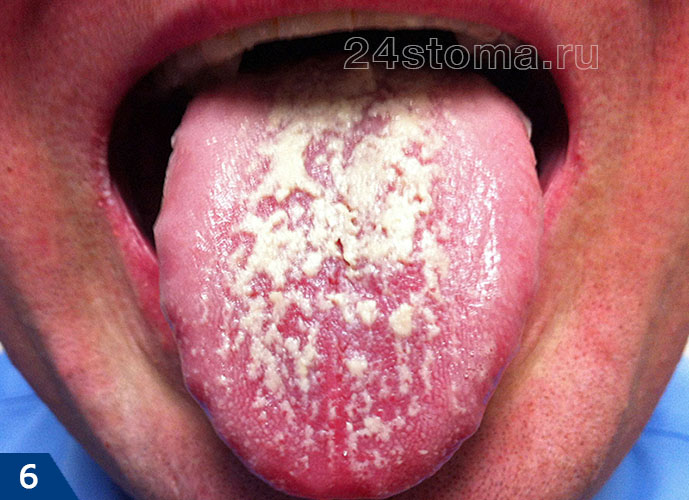
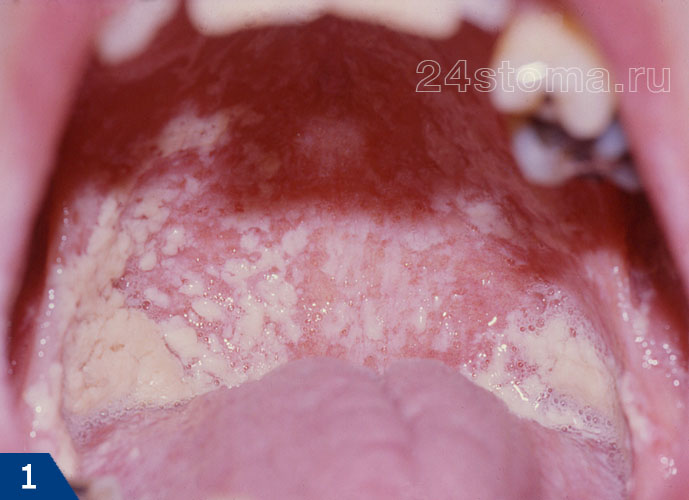
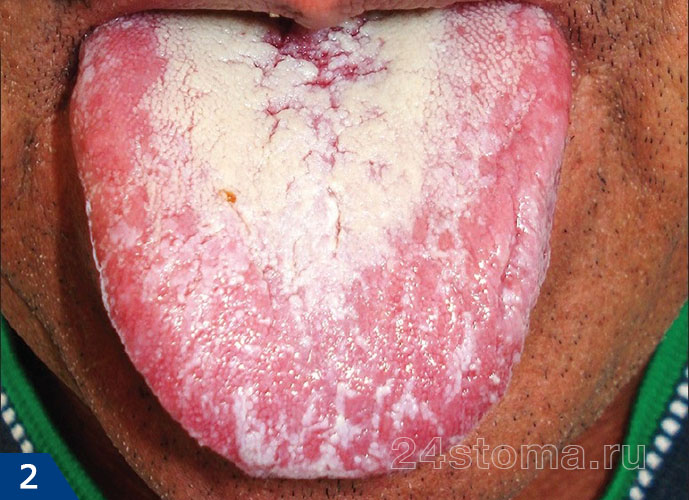
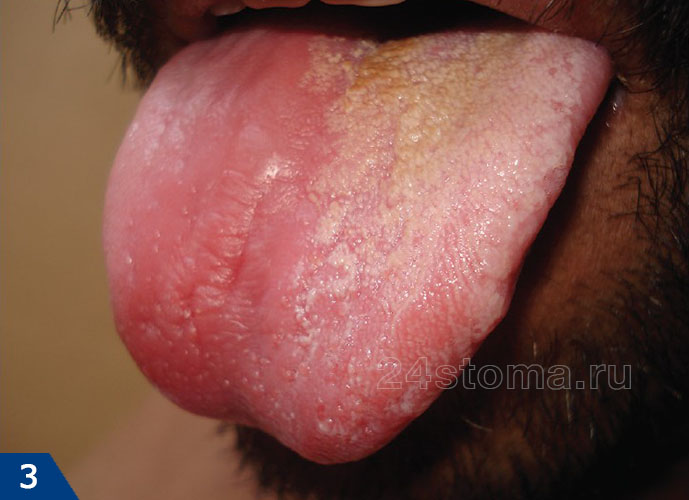
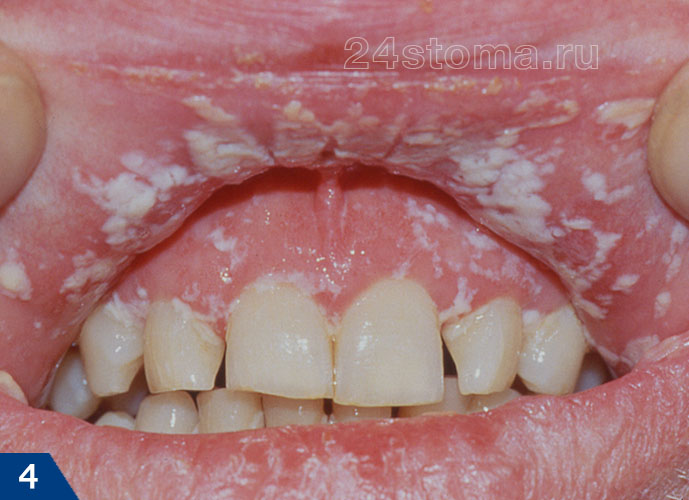
1) Острый псевдомембранозный кандидоз –
Эта форма молочницы полости рта обычно протекает бессимптомно. Может присутствовать только дискомфорт из-за наличия белых пленок или бляшек, возвышающихся над слизистой полости рта (рис.4-6). При легком течении бляшки являются единичными, легко снимаются при соскабливании, и в этом случае под ними обнаруживается ярко-красная слизистая оболочка.
При тяжелом течении – бляшки, увеличиваясь в размерах, сливаются друг с другом, что приводит к поражению почти всей слизистой оболочки. Когда бляшки утолщаются – их становится очень трудно соскоблить. Этот тип кандидоза часто развивается у младенцев, у пациентов после приема антибиотиков, кортикостероидов либо иммунодепрессантов, у пациентов с нарушенным иммунным статусом (на фоне лейкоза, ВИЧ).
Псевдомембранозный кандидоз (рис.4-6) –
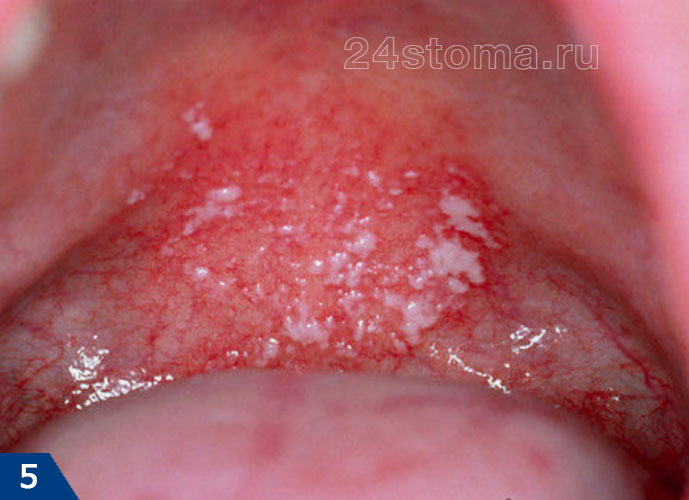
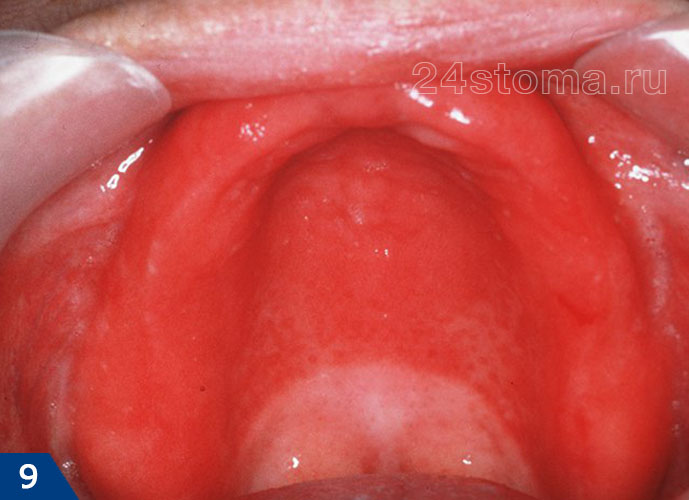
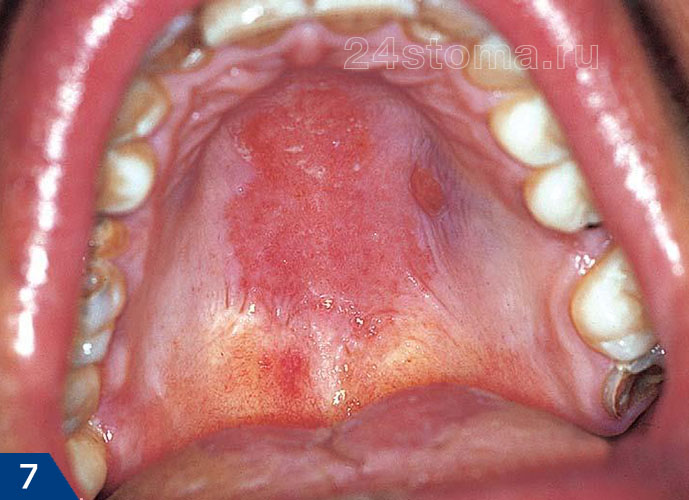
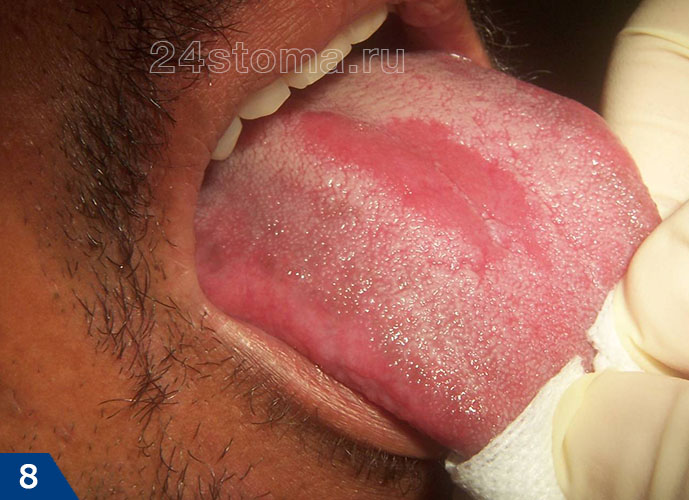
2) Острый и хронический атрофический кандидоз –
При остром атрофическом кандидозе пациент может чувствовать, что рот был ошпарен горячей жидкостью. При этом белый налет и бляшки тут отсутствуют, а слизистая оболочка имеет ярко-красный цвет. Еще один возможный симптом – это металлический, кислотный, соленый или горький вкус во рту, а также сухость полости рта. Чаще всего острый атрофический кандидоз развивается после приема антибиотиков широкого спектра действия или ингаляционных кортикостероидов.
При хроническом атрофическом кандидозе также наблюдается покраснение слизистой оболочки, чувством жжения. Чаще всего эта форма молочницы полости рта возникает у пациентов со съемными зубными протезами, и поэтому ее иногда еще называют протезным стоматитом. В некоторых классификациях атрофический кандидоз также могут называть термином «эритематозный» (от слова «эритема» – покраснение).
Как выглядит атрофический кандидоз (рис.7-9) –
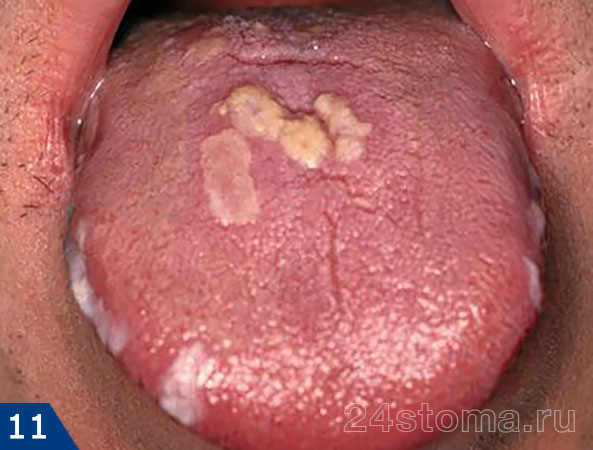
3) Хронический гиперпластический кандидоз –
Встречается в основном только у взрослых и достаточно редко (по отношению к другим формам кандидоза частота его возникновения – не более 5%). Чаще всего возникает на слизистой оболочке щек, вблизи углов рта, на спинке языка, а также мягком небе. Характеризуется появлением белых бляшек, которые растут и со временем сливаются, постепенно приобретая желтоватый цвет. В выраженной стадии поверхность бляшек становится грубой, узловатой.
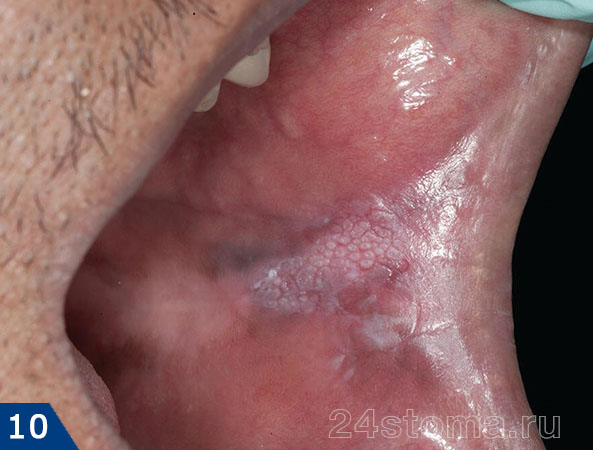
От псевдомембранозного кандидоза гиперпластический отличается тем, что бляшки в данном случае уже не получается удалить осторожным соскобом. Чаще всего гиперпластический кандидоз возникает у курящих мужчин среднего возраста, а типичная локализация процесса – слизистая оболочка в области уголков рта (комиссур), а также на языке. В клиническом исследовании («Candidal leukoplakia and carcinoma. A possible relationship» Cawson, Binnie) – обнаружено, что гиперпластический кандидоз имеет тенденцию трансформироваться в рак. Т.е. его можно расценивать как предраковое заболевание.
Важно: большинство типов орального кандидоза безболезненны, и проявляются только наличием поражений на слизистой оболочке полости рта, иногда может присутствовать чувство жжения. Именно поэтому кандидоз иногда может быть неправильно диагностирован как «синдром жжения».
Для постановки правильного диагноза очень важно проведение цитологического исследования налета, взятого со слизистой оболочки полости рта. Это тем более важно, т.к. очень часто обильное скопление негрибковой микрофлоры (особенно на языке) – может напоминать грибковое поражение слизистой оболочки.
Осложнения кандидоза полости рта (у детей и взрослых) –
Очень часто взрослые прибегают к самолечению, что зачастую приводит лишь к распространению грибковой инфекции. Кандидоз во рту может быстро распространиться на пищевод, вызвав эзофагит (проявляется болезненностью при прохождении пищи по пищеводу, что ощущается как боли в груди). Процесс может распространиться и на гортань, симптомом чего может стать появившаяся охриплость голоса.
Также невылеченный вовремя оральный кандидоз может привести к распространению процесса на кожные покровы (хронический кожно-слизистый кандидоз), что преимущественно возникает у пациентов с патологией иммунной системы, а именно с дефектами в функционировании Т-лимфоцитов, при нейтропении. Отсутствие лечения или несвоевременное лечение гиперпластической формы кандидоза – может привести к развитию рака в полости рта. Если же возникла молочница во рту у грудничка – самым частым осложнением является пеленочный дерматит (появление на теле ребенка кандидозной сыпи).
Препараты против молочницы –
Выше мы уже говорили, что кандидоз полости рта все реже вызывается подвидом Candida albicans, который достаточно хорошо реагирует на противогрибковую терапию. Все чаще у пациентов высеваются наиболее патогенные агрессивные виды грибов рода Candida – такие как C.glabrata, C.krusei и C.tropicalis, которые не только проявляют устойчивость ко многим противогрибковым препаратам, но и чаще создают микробные ассоциации с другими микроорганизмами (стафилококками, стрептококками и др.). Все это осложняет лечение молочницы во рту, а также способствует развитию рецидивов.
Поэтому самое важное, что нужно сделать прежде чем лечить молочницу во рту у взрослых – необходимо провести цитологическое исследование. Оно не только позволит подтвердить диагноз «оральный кандидоз», но и определить чувствительность выделенных у конкретного пациента грибов рода Candida – к основным противогрибковым препаратам. Именно системные противогрибковые препараты будут являться основой терапии орального кандидоза – особенно тяжелых форм и форм умеренной тяжести. Терапия легких первичных формы заболевания может быть проведена с использованием средств для местного применения.
Как лечить кандидоз во рту –
Статья носит только ознакомительный характер, и мы призываем вас не заниматься самолечением, не смотря на то, что некоторые противогрибковые препараты все же имеют безрецептурный отпуск. Начинать нужно с микробиологического исследования, а также обязательно еще и теста на ВИЧ-инфекцию.
Микробиологическое исследование –
перед началом приема противогрибковых препаратов очень важно выполнить микробиологическое исследование (посев материала из вашей полости рта – с выявлением количества Candida, а также определением чувствительности Candida к основным противогрибковым препаратам). Обращаем ваше внимание, что анализ должен обязательно включать в себя – не только чувствительность к препаратам, но и количество грибов рода Candida.
Последнее позволит отличить острое или хроническое грибковое поражение от банального носительства и, таким образом, подтвердить диагноз. Для определения чувствительности к противогрибковым препаратам различные лаборатории могут использовать разные методы. Самый дешевый и неточный – это тест российского производства с определением чувствительности к 6 противогрибковым препаратам диско-диффузионным методом (с использованием дисков производства НИЦФ, Россия). Лучше всего, если чувствительность к препаратам анализируется на анализаторе VITEK, Франция.
Лечение кандидоза полости рта занимает в среднем 12-15 дней (до полного исчезновения симптомов заболевания). Однако у пациентов с хронически кандидозом, у которых имеют место уже неоднократные рецидивы – потребуется проведение еще и поддерживающих курсов терапии. При распространенном процессе лечение заболевания должно проводиться стоматологом – в сотрудничестве с врачами других специальностей (терапевтом, гинекологом, врачом-микологом).
1) Местное лечение при легкой первичной форме заболевания –
За рубежом существует большое количество препаратов для лечения легких форм орального кандидоза, предназначенных для местного применения в полости рта. Это и специальные мукоадгезивные таблетки с Миконазолом по 50 мг, которые принимаются всего 1 раз в день. Это и пастилки для рассасывания с Клотримазолом по 10 мг, которые растворяются в полости рта примерно за 20 минут и должны приниматься 5 раз в день. Это и специальная пероральная суспензия Нистатина 100 000 Единиц/ мл, которая принимается по 5 мл 4 раза в день (такая суспензия держится в полости рта несколько минут, а потом проглатывается).
Но всех этих препаратов в России нет (хотя некоторые из них будут вам доступны, например, если вы живете в Украине). Но давайте посмотрим, что доступно для жителей России, и мы начнем с самого простого.
1) Первый вариант – таблетки с Нистатином по 500 000 ЕД, которые можно применять для рассасывания – по 1 таб. 4 раза в день, т.е. примерно каждые 6 часов. Для детей разовая дозировка будет 125 тыс. ЕД или 250 тыс. ЕД – в зависимости от возраста, а схема приема будет аналогичной. Нистатин не всасывается через слизистую оболочку полости рта и в ЖКТ, но имеет неприятный вкус, а также изредка может вызывать тошноту, рвоту и диарею. Кроме того, это рецептурный препарат, который должен применяться только по назначению врача.
2) Еще один противогрибковый препарат для местного применения в полости рта – это «Амфотерицин B», который продается во флаконах по 50 мг (для приготовления суспензии). Этот препарат является более эффективным аналогом нистатина. Обычно он применяется для в/в введения при тяжелых системных формах кандидоза. Однако существует большое количество исследований, а также клинической практики – когда суспензия использовалась для применения в полости рта. Нужно сказать, что «Амфотерицин B» (также как и Нистатин) – вообще практически не всасывается в ЖКТ или через слизистую оболочку полости рта. Суспензия применяется 3 раза в день (каждый раз флакон 50 мг разводится 5 мл раствора). Помните, что это также рецептурный препарат, который должен применяться только по назначению врача.
3) Наверное, лучший вариант – это препарат «Дифлюкан порошок», который содержит флуконазол и предназначен для приготовления суспензии. После разведения – 1 мл суспензии будет содержать 10 мг флуконазола. При эритематозной (атрофической) форме кандидоза нужно применять по 50 мг 1 раз в сутки – в течение 7-14 дней, но при псевдомембранозном или гиперпластическом кандидозе – дозировка уже по 100 мг 1 раз в сутки. Суспензию нужно несколько минут подержать в полости рта (прополоскать), после чего проглотить. Один флакон стоит от 500 рублей, а хватит его на 7 применений по 50 мг.
При условии что грибы рода Candida у пациента одинаково чувствительны ко всем 3 препаратам – суспензия флуканазола будет эффективнее нистатина (т.к. последний имеет плохую адгезию к слизистой оболочке полости рта), и показывать такую же эффективность как суспензия Амфотерицина. Учтите, что препарат Дифлюкан порошок для приготовления суспензии – это тоже только рецептурный препарат, который не предназначен для самолечения и должен применяться только по назначению врача.
Дополнительная местная терапия –
В качестве дополнительной местной терапии могут применяться растворы для полосканий полости рта, а также противогрибковые препараты в форме гелей (для нанесения на пораженные участки слизистой оболочки полости рта).
- лучше всего – антисептик раствор Хлоргексидина 0,2%,
- слабый эффект могут оказать и теплые содовые полоскания,
- гель с миконазолом (для аппликаций на слизистую полости рта).
Причем, использовать антисептик Хлоргексидин в дополнение к терапии противогрибковыми средствами – настоятельно рекомендуется при развитии кандидоза на фоне ношения съемных протезов, а также на фоне неудовлетворительной гигиены полости рта.
2) Системная терапия при умеренном и тяжелом оральном кандидозе –
Первой линией препаратов при молочнице во рту у взрослых (при оральном кандидозе средней и тяжелой степени) – является таблетированный флуконазол. Он обладает тем преимуществом, что в отличие от нистатина и амфотерецина, во-первых, он хорошо всасывается в кишечнике, а во-вторых – он в больших количествах проникает в слюну. Перед началом приема препарата или в первые дни приема – очень важно обратиться к стоматологу и удалить все над- и поддесневые зубные отложения, которые в том числе являются резервуарами грибов рода Candida в полости рта.
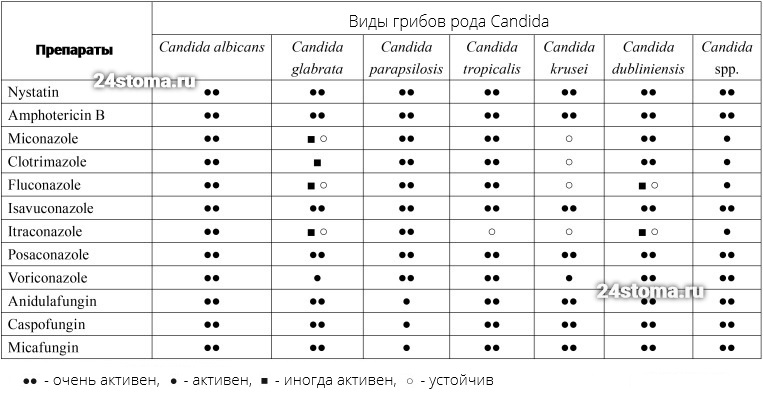
Тоже самое касается и пациентов со съемными протезами, у которых также потребуется провести ультразвуковую чистку сохранившихся зубов, а также выполнить профессиональную дезинфекцию протеза. Что еще важно знать. Выше мы уже говорили, что грибы рода Candida достаточно часто демонстрируют устойчивость к флуконазолу (особенно у пациентов с неоднократными рецидивами молочницы). Например, если Candida albicans демонстрирует хорошую чувствительность к флуконазолу, то виды грибов C. glabrata и C. krusei – демонстрируют устойчивость примерно в 35% и 75% случаях, соответственно.
Поэтому терапию флуконазолом стоит начинать только после микробиологического исследования – посев материала из вашей полости рта и выявление чувствительности грибковой флоры к основным противогрибковым препаратам. Если исследование показало чувствительность ваших грибов Candida к флуконазолу – он принимается в дозировке 150 мг 1 раз в день (курс лечения 7-14 дней). Если же речь идет о лечении очередного рецидива кандидоза полости рта, то потребуется еще и супрессивная терапия. Это означает после окончания основного курса лечения – вы должны будете продолжить прием флуконазола по 100 мг 3 раза в неделю. Длительность курса супрессивной терапии определяет врач.
При устойчивости Candida к флуконазолу –
При нечувствительности к флуконазолу назначается прежде всего Итраконазол в капсулах (принимается только по назначению врача – как правило по 200 мг один раз в день, длительность терапии обычно 28 дней). Это рецептурный препарат, который в силу побочных эффектов не подходит для самолечения, и поэтому должен применяться только при назначении врачом. Среди других препаратов, которые можно использовать при резистентности к флуконазолу – это Вориконазол, Позаконазол, Изавуконазол.
Кстати, прописанная в инструкции к Итраконазолу базовая дозировка 100 мг в день – намного менее эффективна, чем дозировка 200 мг в день. Это подтверждается клиническими исследованиями, и особенно это касается пациентов с ослабленным иммунитетом и при наличии агрессивных подвидов грибов рода Candida – таких как C.glabrata и C.krusei. Тоже самое касается и длительности применения. Например, в инструкции к интраконазолу написано только про 15 дней терапии (а не 28 дней), но при ослабленном иммунитете, либо при наличии агрессивных штаммов Candida – такая длительность лечения с высокой вероятностью приведет к развитию рецидивов кандидоза в уже в ближайшем будущем.
Таблица 1 – «Устойчивость противогрибковых препаратов к разным видам грибов рода Candida».
Важные моменты в лечении орального кандидоза –
Есть несколько проблем лечения кандидоза любой локализации. Первая проблема заключается в том, что грибы рода Candida могут располагаться не только на поверхности эпителиальных клеток слизистой оболочки, но и способны прорастать внутрь эпителиальных клеток. В этом случае мукополисахаридная мембрана клетки-хозяина будет защищать грибы не только от фагоцитов (которые должны находить, поглощать и переваривать инфекционные агенты), но и в определенной степени и от противогрибковых препаратов. В этом случае могут потребоваться более высокие дозировки препаратов и более длительные курсы лечения (включающие в том числе и супрессивную терапию).
Другая проблема может заключаться в недостаточности иммунного ответа (например незавершенный фагоцитоз грибов рода Candida). При отсутствии иммунокоррекции при помощи иммуномодуляторов – это резко повышает риск развития хронического кандидоза и последующих рецидивов. Из иммуномодуляторов можно порекомендовать рецептурный препарат «Циклоферон» (в виде в/м инъекций), но его нужно использовать только после рекомендации врача. При необходимости небольшой коррекции иммунного статуса – можно использовать Циклоферон в таблетках.
Очень важно проводить лечение при одновременной санации полости рта, т.е. нужно вылечить все кариозные зубы, очаги хронического воспаления в полости рта, удалить зубные отложения. Если мягкий микробный зубной налет и твердые зубные отложения не были удалены – это означает, что очень скоро возникнет новый рецидив орального кандидоза. Кроме того, пациентов со съемными протезами – важно научить регулярно проводить дезинфекцию протезов, а также заменить его, если вышел срок его службы. Бесполезно будет лечить оральный кандидоз у пациентов, зубной протез которых по прежнему будет являться источником инфекции.
Для курильщиков очень важно сократить в этом случае кратность потребления никотина, а лучше отказаться от него. Если кандидоз возник на фоне применения ингаляционных стероидов (у астматиков) – нужно рассказать пациенту о необходимости промывания полости рта водой после распыления стероида. На время лечения также очень важно снизить количество употребляемых углеводов, а желательно и совсем отказаться от сладкого и сахаросодержащих напитков. Пациентам с сухостью полости рта важно начать применять специальные препараты, для того чтобы поддерживать слизистую полости рта в увлажненном состоянии.
Большую помощь в лечении и профилактике кандидоза и стоматита могут оказать зубные пасты, содержащие лактоферрин, лактопероксидазу, лизоцим, оксидазу глюкозы. Такие пасты повышают местный иммунитет полости рта, и снижают риск развития стоматита и кандидоза. Например, такие пасты есть среди линейки зубных паст SPLAT.
Диета при кандидозе во рту
Пациенты с кандидозом в полости рта должны изменить свой пищевой рацион, снизив употребление простых углеводов. К последним относятся сахар, сладкие фрукты и ягоды, кондитерские изделия, мед, яблоки, виноград, белокочанная капуста, бобовые и такие напитки как молоко, квас, пиво. Это связано с тем, что дрожжеподобные грибы могут использовать в качестве питания только углеводы.
Второй момент – нужно увеличить количество потребляемых продуктов, которые способны подавить развитие Candida. Рост грибов позволяют сдержать натуральные йогурты, содержащие живые молочнокислые культуры, а также продукты с естественной противогрибковой активностью (чеснок, прополис, острый красный перец).
Молочница во рту у детей: причины
Первая встреча ребенка с грибами рода Candida может происходить не только в первые часы и дни его жизни, но и еще в период внутриутробного развития (возможность внутриутробного инфицирования плода подтверждена обнаружением Candida в околоплодной жидкости, плаценте, оболочках пуповины). Данные показывают, что инфицирование плода чаще всего возникает у тех женщин, которые длительно использовали внутриматочные контрацептивы. Причем, если ребенок рождается недоношенным, то кандидоз может приобрести системный характер с неблагоприятным прогнозом.
Однако чаще всего инфицирование новорожденных происходит во время прохождения через родовые пути женщин, страдающих вагинальным кандидозом (по статистике это заболевание диагностируется минимум у 25-30% женщин на последней трети беременности, а по некоторым данным даже до 86%). Статистика показывает, что при наличии Candida во влагалище беременных женщин – происходит инфицирование грибами порядка 70-85% новорожденных. Также статистика показывает, что дети, родившиеся от женщин с острым или хроническим вагинальным кандидозом, заболевают кандидозом в 20 раз чаще – чем родившиеся от здоровых женщин, являющихся только только носителями грибов рода Candida.
Инфицирование детей более старшего возраста происходит «через рот» или контактно-бытовым путем. Например, грибы Candida могут попадать в организм ребенка со слизистой оболочки рта родителей (например, вы поцеловали ребенка в губы или попробовали еду его ложкой). Передача грибковой инфекции может произойти и с кожи соска при кормлении, либо с кожи рук при уходе за малышом. Кроме того высокая обсемененность грибами рода Candida имеет место быть у молочных продуктов (в первую очередь это творожные сырки, творог, сметана), а также овощей и фруктов.
Candida может попадать в организм ребенка и с предметов домашнего обихода, к которым прикасались носители инфекции. Поэтому очень важно поддерживать хорошие санитарные условия в доме, где находится новорожденный. Когда ребенок уже является носителем грибов рода Candida – спровоцировать развитие молочницы полости рта может прием антибиотиков.
Почему возникает молочница во рту у грудничка?
Одной из причин является несовершенство барьерной функции кожи и слизистой оболочек у новорожденных, что способствует прикреплению и инвазии грибов рода Candida вглубь тканей. Другие причины касаются того, что у новорожденных детей снижена активность содержащихся в слюне «лизоцима» и «аполактоферрина» (в норме они обладают противогрибковой активностью). Кроме того, наличие «физиологического дисбиоза» кишечника у новорожденных также способствует уязвимости слизистых оболочек – по отношению к любой условно-патогенной инфекции (к грибам рода Candida в частности).
Мы сознательно не приводим препараты для лечения молочницы во рту у детей, чтобы избежать попыток самолечения со стороны родителей. Дозировки противогрибковых препаратов подбираются детям строго индивидуально, с учетом массы тела, распространенности и тяжести грибкового поражения, сопутствующих заболеваний. Неправильные дозировки у детей могут привести к серьезным побочных эффектам.
Важно: ну и напоследок хочется сказать, что если ваш оральный кандидоз склонен к регулярным рецидивам, то лучше всего пройти полное обследование организма (первичным резервуаром грибов Candida чаще всего является ЖКТ). Кроме того, кандидоз может быть маркером одного из тяжелых заболеваний, о котором вы можете даже не подозревать. Это могут быть заболевания крови, эндокринные нарушения, заболевания ЖКТ, это может быть признаком онкологии или ВИЧ/ СПИД. Надеемся, что наша статья на тему: Молочница во рту у взрослых симптомы, лечение – оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи,
2. На основе личного опыта работы врачом-стоматологом,
3. National Library of Medicine (USA),
4. «Актуальные проблемы кандидоза» (врач-миколог Федотов В.П.)
5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).