Домашняя реабилитация при спастическом парезе по программе iGSC «I-CAN»
Автор статьи: к.м.н. Мокиенко О.А., Мендалиева А.С.
Основной проблемой амбулаторного этапа двигательной реабилитации является сложность обеспечения пациентов непрерывной, комплексной и интенсивной программой восстановительного лечения. Необходимость инвалидизированному пациенту преодолевать расстояние до медицинского учреждения и отсутствие постоянного контроля со стороны медперсонала снижают его мотивацию либо увеличивают риск самостоятельного подбора неэффективных или даже опасных упражнений и техник массажа. Также следует выделить проблему обеспечения пациента адекватной двигательной реабилитацией после инъекции ботулинического токсина, то есть проблему недостаточного использования «терапевтического окна», предоставляемого ботулинотерапией в течение 3-4 месяцев.
Применение французской программы домашней реабилитации iGSC «I-CAN» («Я МОГУ») решает многие проблемы внестационарного этапа реабилитации, способствует увеличению мотивации и вовлечённости пациента в интенсивный восстановительный процесс и, тем самым, повышает эффективность его реабилитации.
Программа разработана французским профессором Жаном Мишелем Грасье при поддержке компании Ипсен, производителя ботулинического токсина Диспорт.
Суть домашней реабилитации по программе «iGSC I-CAN»
Программа создана для двигательной реабилитации после инсульта, травмы головного мозга (черепномозговой травмы), после операции на головном мозге, при рассеянном склерозе: при наличии в клинической картине спастического пареза одной или нескольких конечностей.
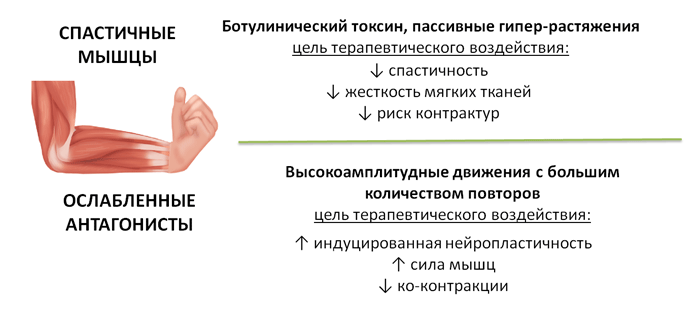
У программы две точки приложения: на мышцы со спастикой и на их ослабленные антагонисты (мышцы с парезом). Гиперактивность спастических мышц снижается или блокируется на фоне упражнений на пассивное гипер-растяжение и/или за счёт эффекта ботулинического токсина, что делает возможным включать в программу интенсивный тренинг с высокоамплитудными движениями для ослабленных паретичных мышц (Рис. 1).
Рис. 1. Две точки приложения программы iGSC «I-CAN»
Условиями программы являются ежедневное выполнение упражнений, выбранных специалистом по двигательной реабилитации, и ведение дневника по данной программе.
- Всего программа включает:
- 24 вида упражнений на пассивное растяжение различных групп мышц (со спастичностью) верхней и нижней конечности;
- 23 вида активных упражнений для различных групп мышц верхней и нижней конечности;
- 3 вида функциональных упражнений для нижних конечностей.
Специалист по двигательной реабилитации подбирает наиболее подходящие для конкретного пациента упражнения и их интенсивность. Изначально пациент выполняет упражнения под контролем специалиста, а затем самостоятельно с возможным дистанционным контролем. В помощь пациенту: видеоинструкции, электронный или бумажный дневник, печатный иллюстрированный материал.
Данные по эффективности программы домашней реабилитации iGSC «I-CAN»
Результаты двух проспективных кинических исследований программы свидетельствуют о её эффективности даже в резидуальном восстановительном периоде (то есть, когда с момента инсульта прошло более года).
В исследовании с участием 14 пациентов с хроническим гемипарезом (в среднем 52 мес после инсульта) после 9 месяцев ежедневных тренировок в рамках программы наблюдалось увеличение комфортной скорости ходьбы на 49% и максимальной скорости ходьбы на 65% [1].
В другом исследовании было показано, что у пациентов с хроническим гемипарезом (n=16, более 1 года после инсульта) через 1, 2 и 3 года тренировок в рамках программы наблюдалось значительное увеличение угла разгибания в суставах (р < 0,05) и снижение спастичности [2].
Ниже на видео представлены результаты работы по программе направленной самореабилитации пациента клиники Ренейро. Благодаря его высокой мотивации, правильно подобранному комплексу упражнений и ежедневной работе по программе iGSC I-CAN он смог увеличить не только длину шага, улучшить баланс своего тела, но и увеличить скорость ходьбы.
Видео 1. Восстановление ходьбы после инсульта с помощью программы I-CAN у пациента клиники Ренейро (врач — Мендалиева А.С.). 3 видео в динамике
Пояснения к видео. На первой консультации мы столкнулись со следующими проблемами: укорочение длины шага, ходьба осуществлялась приставными шагами, нарушение баланса (вес всего тела он переносил на здоровую сторону). В результате этих нарушений скорость ходьбы была достаточно ниже нормы. Через месяц после занятий по программе I-CAN, подобранных врачом ЛФК клиники Ренейро, мы отметили у него увеличение длины шага, а также улучшение баланса тела. Скорость ходьбы незначительно, но увеличилась. Через 6 месяцев занятий пациент продемонстрировал значительное увеличение длины шага и скорости ходьбы, улучшение баланса тела. Это позволило ему стать более свободным от помощи окружающих, самостоятельным в ежедневных делах и активным в его социальной жизни.
Организация реабилитации по программе
Врач индивидуально подбирает упражнения и устанавливает их интенсивность (количество повторов, длительность в день), а также обучает пациента правильной технике их выполнения. На это, по опыту клиники Ренейро, требуется всего 2-4 занятия. Затем пациент выполняет упражнения самостоятельно в домашних условиях. Поэтому программа также имеет название «Программа направленной самореабилитации». Немаловажно, что подобная организация процесса реабилитации значительно снижает её стоимость.
В руководстве к программе подробно описана методика упражнений для каждой мышцы/группы мышц и их обоснование. Выбор упражнений может меняться со временем. Авторы программы разъясняют для пациента: «Каждое упражнение должно быть сложным. Если упражнение со временем становится лёгким – это, с одной стороны, означает, что заметен прогресс в тренировках, с другой – что данное упражнение стало малоэффективным для тренировки мозга. Лечащему врачу в таком случае следует увеличить уровень сложности, подобрав другие упражнения».
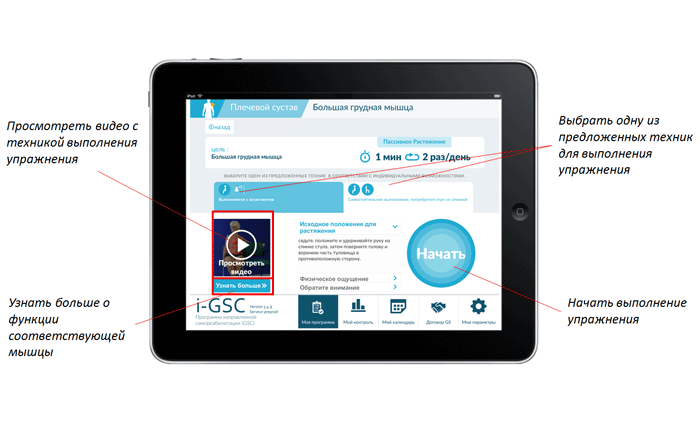
Для удобства разработаны специальное мобильное приложение (Рис. 2) и печатное изданиес описанием концепции программы и упражнений на простом, понятном для пациентов языке. В материалах описан смысл каждого упражнения, то есть, когда в повседневной жизни необходимо каждое тренируемое в рамках программы движение.
Пациент может вести дневник реабилитации с помощью приложения или используя шаблон дневника в печатном издании.
Рис. 2. Мобильное приложение для пациента.
Специалисты по двигательной реабилитации клиники Ренейро придерживаются следующих общих принципов работы с программой iGSC «I-CAN»:
- первые занятия должны проходить под контролем специалиста, контрольные встречи необходимо проводить через 1-2 недели;
- для поддержания мотивации и вовлеченности пациента необходимо подбирать те упражнения, от проведения которых можно в первую очередь ожидать результат;
- необходимо соблюдение цикла «пассивное растяжение – активное движение – пассивное растяжение»;
- необходимо постепенное увеличение продолжительности занятий;
- обязательно ведение дневника занятий;
- направление пациента к специалисту по ботулинотерапии при наличии показаний.
Показаниями к применению ботулинического токсина (БТА) в двигательной реабилитации являются: спастичность от 2 баллов по модифицированной шкале Эшворта, ограничивающая функционирование, уход и самообслуживание; вызванный спастичностью болевой синдром.
Безусловно, при спастическом парезе программа будет более эффективна, если применяется в комплексе с ботулинотерапией. Но так как, по тем или иным причинам, не всегда ботулинотерапия проводится своевременно, мы рекомендуем начинать применение программы I-CAN уже до инъекции: необходимо с первых дней приучить пациента к ежедневным занятиям, ведению дневника, все это повышает его дисциплину и мотивацию.
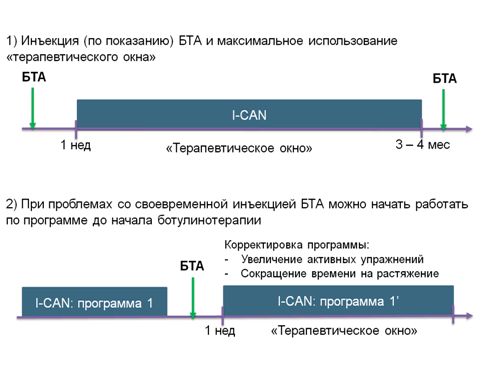
С течением времени программа может претерпевать ряд изменений, в зависимости от прогресса в занятиях. И если пациент получает инъекцию ботулинического токсина, программа также изменяется (Рис.3): сокращается время, затрачиваемое на растяжения спазмированных мышц, увеличивается время для активных упражнений, и в целом само время общей нагрузки.
Рис. 3. Два варианта выстраивания программы I-CAN, в зависимости от своевременности начала ботулинотерапии.
Ошибки при работе с программой I-CAN
Хотя программа разработана для самостоятельного выполнения, несколько занятий в начале работы с программой должны проводиться строго под контролем специалиста. Это условие описано в руководстве к данной программе, а также подкреплено нашим личным опытом.
По нашим наблюдениям, 100% пациентов, которые начинали заниматься по программе самостоятельно, неверно выбирают интенсивность и очередность упражнений. При этом 60-80% выбранных ими упражнений проводятся с неверной техникой выполнения.
Ниже приведены примеры ошибок и их корректировка врачом клиники Ренейро.
Видео 2. Выполнение на первый взгляд простого упражнения «сесть-встать» (упражнение № 18): неправильная опора на больную ногу, неправильный перенос веса тела.
Видео 3. Для более эффективного выполнением упражнения на пассивное растяжение большой грудной мышцы (упражнение №21) необходимо сперва достичь максимального разгибания в локтевом суставе.
Видео 4. При выполнении упражнения №22 для тернировки б. грудной мышцы пациент вовлекает корпус тела. Упражнение необходимо делать,
выполняя только активное отведение плеча.
После корректировки интенсивности, набора упражнений и техники, эффективность программы заметно улучшается. Как правило, достаточно 2-4 занятий со специалистом для подбора индивидуальной программы тренировок по iGSC I-CAN и обучения пациента правильной технике. Далее пациенты вполне самостоятельно выполняют упражнения дома в течение нескольких месяцев, а затем приезжают для фиксации достигнутых успехов.
Мнение специалиста клиники Ренейро
Мендалиева А.С.
Врач – невролог, врач ЛФК и спортивной медицины
«У меня только положительный опыт работы с программой I-CAN.
Я рекомендую сначала оценивать двигательный дефицит пациента с помощью теста Френчай, 10-метрового теста ходьбы и качественной оценки ходьбы, с записью на видеокамеру. Затем на основании проведённого тестирования оценивать необходимость ботулинотерапии и составлять индивидуальную программу упражнений.
Программа разработана очень грамотно и значительно повышает вовлеченность пациентов в реабилитацию и их мотивацию, что сказывается на эффективности восстановительного лечения! Это легко отследить, повторно записав выполнение теста Френчай и ходьбу пациента на камеру через несколько месяцев тренировок».
27.08.2017


Источники:
1. S.Alkandari. P042-EN Annals of Physical and Rehabilitation Medicine 54 S (2011) e228-e244
2. M. Pradines. Congress on NeuroRehabilitation and Neural Repair 21 and 22 May 2015 in Maastricht, The Netherlands
Мендалиева А.С.
Клиника «Ренейро», Москва, Россия
Программа домашней реабилитации GSC «I-CAN» в сочетании с ботулинотерапией в двигательной реабилитации пациентов со спастическим парезом
Авторы:
Мокиенко О.А., Мендалиева А.С.
Показать как цитировать
Мокиенко О.А., Мендалиева А.С. Программа домашней реабилитации GSC «I-CAN» в сочетании с ботулинотерапией в двигательной реабилитации пациентов со спастическим парезом. Журнал неврологии и психиатрии им. С.С. Корсакова.
2019;119(3):127‑132.
Mendalieva AS, The GSC I-CAN home rehabilitation program in combination with botulinotherapy in motor rehabilitation of patients with spastic paresis. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2019;119(3):127‑132. (In Russ.).
https://doi.org/10.17116/jnevro2019119031127
Основными, или базовыми, методами двигательной реабилитации пациентов со спастическим парезом в результате инсульта или черепно-мозговой травмы являются лечебная физкультура (ЛФК, физическая терапия) и локальная антиспастическая терапия [1, 2].
Физические упражнения в рамках ЛФК направлены прежде всего на стимуляцию процессов нейропластичности, т. е. реорганизации коры головного мозга путем обеспечения повторяющегося, адекватного и интенсивного модулирующего воздействия. Упражнения в рамках ЛФК-комплекса, применяющиеся в двигательной реабилитации, основаны на понимании физиологии нервной системы, механизмов индуцированной нейропластичности, принципов моторного контроля и двигательного обучения. Некоторые дополнительные подходы в рамках ЛФК-комплекса, такие как пассивная гимнастика, лечение положением, пассивное растяжение, силовые тренировки, предназначены в основном для модулирования процессов в тканях паретичной конечности — в качестве профилактики вторичных осложнений, сохранения функции и физических свойств мышц и суставов [1—3].
Применение локальной антиспастической терапии в виде инъекций препарата ботулинического токсина типа, А (БТА) нацелено на уменьшение степени спастичности для восстановления пассивной или активной функции конечности, облегчения ухода и самообслуживания, снижения ассоциированного со спастичностью болевого синдрома. Период действия БТА составляет в среднем 3—4 мес. Данное «терапевтическое окно» следует использовать для реализации интенсивных методов физической реабилитации на фоне снижения спастичности [2, 4, 5].
Однако большую часть времени пациент со спастическим парезом проводит вне стационара. Большая часть «терапевтического окна» ботулинотерапии также приходится на внестационарный этап двигательной реабилитации. Сложность обеспечения пациентов непрерывной комплексной и интенсивной программой восстановительного лечения на амбулаторном этапе на настоящее время остается существенной проблемой организации двигательной реабилитации. Применение программы «I-CAN» («Я МОГУ») решает многие проблемы внестационарного этапа реабилитации и способствует соблюдению таких ее ключевых принципов, как регулярность и адекватная интенсивность занятий, постепенное увеличение сложности, а также активное вовлечение пациента в восстановительный процесс.
Состав программы GSC «I-CAN»
В состав программы «I-CAN» (Ипсен Комплексная прогрАмма для лечения пациеНтов со спастическим парезом) входят 3 основных компонента: 1) качественная клиническая оценка состояния пациента и постановка индивидуальных целей лечения в соответствии с ожиданиями пациента; 2) эффективное введение необходимой дозы препарата БТА (диспорт) в таргетные группы мышцы, исходя из целей лечения и с соблюдением необходимой частоты инъекционных сессий; 3) программа направленной самореабилитации GSC (Guided Self-Rehabilitation Contracts), которая позволяет обеспечивать партнерство между мультидисциплинарной командой специалистов и пациентами. Таким образом, программа «I-CAN» представляет собой комплексный пациент-ориентированный подход в лечении пациентов со спастичностью.
Особый интерес в рамках «I-CAN» представляет программа направленной самореабилитации GSC. В основе программы лежит систематический подход, направленный на дифференцированную работу с мышцами-антагонистами. Для мышц со спастичностью, находящихся в укороченном состоянии и подверженных риску развития контрактур, предусмотрены упражнения длительного растяжения, которые при наличии показаний должны сочетаться с инъекциями локальных антиспастических препаратов БТА. Для мышц-антагонистов спастичным предусмотрена интенсивная программа упражнений с совершением широко-амплитудных быстрых движений без посторонней помощи или же попытки совершать такие движения, когда они невозможны. В общей сложности программа GSC «I-CAN» включает 24 упражнения на пассивное растяжение и 23 активных упражнения для различных групп мышц верхней и нижней конечностей, а также 3 функциональных упражнения: приседание на стул, ходьба широкими шагами и быстрая ходьба [6]. Интенсивность и состав программы для каждого пациента подбирается индивидуально и меняется с течением времени. Программу разработали специалисты университетской клиники им. Анри Мондора (Франция) во главе с проф. Ж.-М. Грасье [7, 8].
Упражнения на растяжение основаны на пассивном придании конечности определенного положения, при котором происходит максимальное растяжение спастичных мышц. Регулярные упражнения на пассивное растяжение спастических мышц используются для профилактики развития контрактур, сохранения длины мягких тканей, кратковременного снижения степени спастичности. Поддержание длины мягких тканей также обеспечивает основу для применения активных методов двигательной реабилитации [6, 9, 10]. Было показано, что упражнения на самостоятельное растяжение спастических мышц в течение 30 мин в день способствуют постепенному удлинению мышц, уменьшению их жесткости и чувствительности мышечных веретен [11]. Программа составлена таким образом, что за пассивным растяжением отдельной мышцы со спастичностью следует активное упражнение для ее антагониста.
Активные упражнения в рамках программы направлены на стимуляцию процессов нейропластичности за счет совершения повторных высокоамплитудных движений [6]. В исследованиях на животных было показано, что для реорганизации первичной моторной коры необходимо совершать конечностью 400 повторов функционального движения в день, а также, что 60 повторов в день для этого недостаточно [12, 13]. В то же время опытным путем исследователи из США и Канады установили, что в реальной клинической практике как стационарной, так и амбулаторной двигательной реабилитации не более 51% пациентов отрабатывают функциональные движения, и в среднем за одну тренировку совершается всего лишь 32 повтора таких движений [14, 15]. Программа GSC позволяет приблизить интенсивность ежедневных тренировок к той, что согласно вышеприведенным работам необходима для индуцированной нейропластичности и восстановления моторного контроля. По нашему опыту, пациенты в среднем достигают 200—300 повторов каждого из рекомендованных движений в рамках программы при условии адекватного лечения спастичности со своевременным применением препарата БТА при наличии показаний.
Также считается, что за счет восстановления реципрокного торможения активные упражнения с быстрыми высокоамплитудными движениями способствуют устранению феномена ко-контракции, т. е. непроизвольного сокращения антагонистов при попытке выполнить движение [6, 16—18].
Кроме того, оригинальная программа предусматривает некий психологический компонент — условный договор между специалистом и пациентом, в соответствии с которым пациент обязуется ежедневно заниматься и вести дневник реабилитации. Этот принцип отражен в названии программы: «GSC», или «Guided self-rehabilitation contract» — «Договор о направленной самореабилитации» [7]. Автором также разработано подробное руководство для пациентов с описанием концепции программы и техники упражнений на простом, понятном для пациентов языке, существует мобильное приложение, содержащее видеоинструкции для каждого упражнения и позволяющее программировать план занятий, контролировать их исполнение [6].
Таким образом, упражнения программы GSC направлены на основные компоненты патологического процесса: парез, спастичность и мышечную контрактуру (на этапе спастической миопатии), а подробное руководство и мобильное приложение с видеоинструкциями позволяют пациенту выполнять упражнения самостоятельно в домашних условиях.
Данные об эффективности программы
Так как программа «I-CAN» была разработана в начале 2000-х годов, а международное распространение получила лишь в 2016 г., применяясь до этого лишь во Франции, на настоящее время опубликованы данные нескольких клинических исследований на ограниченном числе пациентов. В настоящее время проводится слепое рандомизированное контролируемое сравнительное исследование эффективности программы GSC и стандартной клинической практики ведения пациентов на внестационарном этапе, а также завершено международное, с участием России, клиническое исследование эффекта совместного применения абоботулотоксина (препарат диспорт) и программы GSC. Во всех исследованиях, проведенных и текущих, эффективность метода оценивается у пациентов в резидуальном восстановительном периоде (при давности спастического пареза более 12 мес).
Первая опубликованная работа была посвящена оценке изменения скорости ходьбы на фоне ботулинотерапии и применения программы GSC [19]. В исследовании с участием 14 пациентов (средняя давность инсульта 52 мес) после 9 мес ежедневных тренировок в рамках программы GSC на фоне 3 последовательных циклов инъекций ботулотоксина в нижние конечности наблюдали увеличение комфортной скорости ходьбы на 49% и максимальной скорости ходьбы на 65% (p<0,01). Авторы сделали вывод, что вопреки распространенному мнению, пациенты с хроническим гемипарезом после инсульта могут значительно увеличить скорость ходьбы при совместном применении ботулотоксина и программы GSC.
В другом сравнительном проспективном исследовании 12 пациентов с гемипарезом (средняя давность инсульта 77 мес) и без выраженных нарушений когнитивной функции были обследованы дважды с интервалом в 8 нед, в течение которых не назначали ботулинотерапию [20]. При этом 6 пациентов в дополнение к стандартной физической терапии в среднем 2 ч в неделю самостоятельно выполняли упражнения в рамках GSC не менее 3 ч в неделю. В течение 8 нед среднее значение комфортной скорости ходьбы увеличилось в группе GSC с 0,77 до 0,88 м/с (+14%), а в группе стандартной терапии с 0,68 до 0,69 м/с (+1,4%); p<0,01 между группами. В группе GSC диапазон пассивной дорсифлексии (тыльное сгибание в голеностопном суставе, XV1 по шкале Тардье) увеличился на 3,3° при согнутом и на 5,5° при разогнутом коленном суставе, в группе стандартной терапии данные показатели уменьшились на 0,6° и 4,6° соответственно (статистически незначимо). Диапазон активной дорсифлексии при разогнутом коленном суставе в группе GSC увеличился на 8,2%, а в группе сравнения уменьшился на 8% (статистически незначимо). Авторы сделали вывод, что в резидуальном восстановительном периоде после инсульта самостоятельное выполнение упражнений программы GSC в дополнение к стандартной физической терапии может увеличить скорость ходьбы.
В недавно опубликованной работе M. Pradines и соавт. [21] представили результаты ретроспективного исследования эффективности годового курса упражнений, направленных на самостоятельное растяжение мышц нижних конечностей, в рамках GSC. За год наблюдения было проведено 6 клинических оценок, включающих объем пассивного движения (показатель XV1 по шкале Тардье), коэффициент укорочения, 10-метровый тест ходьбы, а также скорость передвижения в естественной среде. За коэффициент укорочения было принято отношение разницы между выявляемой и нормальной амплитудой пассивного движения к нормальной амплитуде пассивного движения (C=(Xn—XV1)/Xn, где XV1 = объем пассивного движения у пациента; Xn = объем движения в норме). За значимое изменение объема пассивного движения применяли увеличение угла более чем на 5° для подошвенных сгибателей и более чем на 10° для более проксимальных мышц. Авторы оценили изменения коэффициента укорочения и пассивного движения в мышцах, подверженных и не подверженных растяжению, а также оценили корреляцию между средним значением объема пассивного движения для 6 мышц и скоростью передвижения.
В наблюдение вошло 27 клинических случаев: 18 пациентов с гемипарезом и 9 — с парапарезом, давность пареза на момент начала наблюдения у всех пациентов составляла более 1 года. Через 1 год регулярных самостоятельных занятий в рамках программы GSC для 47% мышц, подвергшихся растяжению, наблюдали значимое увеличение объема пассивного движения по сравнению с 14% мышц, не подвергшихся регулярному растяжению (p<0,0001). Коэффициент укорочения C уменьшился на 31% в мышцах, включенных в программу растяжения, по сравнению с уменьшением данного показателя на 7% в мышцах сравнения (p<0,0001). Средняя скорость ходьбы увеличилась на 41% (p<0,0001): с 0,81 м/с до 1,15 м/с. Из 12 пациентов 8 (67%), которые были изначально сильно ограничены в передвижении или не могли самостоятельно выходить из дома, перешли в категорию более высокой функциональной независимости и мобильности. У пациентов с гемипарезом наблюдали тенденцию к корреляции между значениями объема пассивного движения и скоростью передвижения (r=0,44; p=0,09). Авторы сделали вывод о целесообразности назначения и мониторинга выполнения упражнений на самостоятельное пассивное растяжение мышц нижних конечностей по программе GSC, так как это может увеличить растяжимость мышц при давности спастического пареза более 1 года.
В недавно завершенном международном клиническом исследовании (протокол «ENGAGE», ClinicalTrials.gov ID: NCT02969356) оценивали эффект совместного применения ботулинотерапии (диспорт, 1500 ЕД) и программы GSC в отношении восстановления активной функции верхней или нижней конечности. Доза препарата была разделена между верхней и нижней конечностью, причем в случае необходимости инъекции в верхнюю конечность максимальная доза составляла не более 1000 Е.Д. Исследование проводили в 20 клинических центрах Франции, России, Чехии и США. В исследование были включены 157 взрослых пациентов с давностью очагового повреждения головного мозга более 12 мес, оценкой по модифицированной шкале Френчай от 2 до 7 баллов (при первичной цели лечения, связанной с верхней конечностью) или максимальной скоростью ходьбы от 0,2 до 1,4 м/с (при первичной цели лечения, связанной с нижней конечностью). Результаты исследования будут опубликованы в скором времени и дадут клиницистам ответы на вопросы, могут ли индивидуальные программы самореабилитации, такие как GSC, в сочетании с ботулинотерапией обеспечить улучшение активной функции в резидуальном восстановительном периоде и насколько пациенты готовы придерживаться подобной программы [22].
В настоящее время во Франции проводится многоцентровое рандомизированное слепое контролируемое исследование, в котором сравнивается эффективность программы GSC с эффективностью стандартной клинической практики ведения пациентов на внестационарном этапе в течение двухлетнего периода наблюдения (протокол «Neurorestore», ClinicalTrials.gov ID: NCT02202954) [23]. Протокол исследования подразумевает участие 124 пациентов, перенесших инсульт и находящихся в резидуальном восстановительном периоде. Первичные конечные точки исследования: скорость ходьбы (10-метровый тест) и балл по модифицированной шкале Френчай.
Общие принципы организации работы с программой
Первые несколько занятий по программе проводятся под контролем специалиста. При подборе индивидуальной программы упражнений и режима их дозирования специалист учитывает степень двигательного дефицита, выраженность спастичности, утомляемость, психологические особенности пациента и др. Для поддержания мотивации и вовлеченности пациента сначала рекомендуется подбирать те упражнения, от проведения которых в первую очередь можно ожидать результат. Далее продолжительность занятий по программе увеличивается. Автор программы разъясняет пациенту: «Каждое упражнение должно быть сложным. Если упражнение со временем становится легким — это, с одной стороны, означает, что заметен прогресс в тренировках, с другой — что данное упражнение стало малоэффективным для тренировки мозга. Лечащему врачу в таком случае следует увеличить уровень сложности, подобрав другие упражнения» [6]. После того, как пациент обучился правильной технике выполнения упражнений (по нашему опыту, для этого достаточно 3—4 очно контролируемых занятий), пациент может выполнять упражнения полностью самостоятельно с периодическим контролем 1 раз в несколько месяцев.
Также возможно проведение групповых занятий. С. Gault-Colas и соавт. [24] описывают опыт проведения 69 групповых занятий по программе GSC, отдельно по верхней конечности и отдельно по нижней. Во время таких занятий в группах пациентов по 4—5 человек отрабатывалась прежде всего техника упражнений под контролем специалиста, поэтому длительность каждого упражнения была сокращена в 3—5 раз по сравнению с режимом выполнения упражнений самостоятельно в домашних условиях. На занятиях также присутствовали родственники и ухаживающие лица. Группы, как правило, были гомогенны в отношении возраста, диагноза, приверженности занятиям. Авторы показали, что благодаря периодическому проведению таких групповых занятий увеличилась мотивация пациентов, их приверженность программе, а также улучшилась техника выполнения упражнений и динамика восстановления. Согласно опросникам подавляющее большинство пациентов (94%) выразили удовлетворенность таким форматом и желание приходить на занятия повторно, осознали преимущества качественной и интенсивной работы, а также отметили увеличение вовлеченности родственников и ухаживающих лиц в их восстановительный процесс.
Важно отметить, что ботулинотерапия является неотъемлемым компонентом программы при наличии спастичности от 2 баллов по модифицированной шкале Эшворта, ограничивающей функционирование, уход и самообслуживание, при ассоциированном со спастичностью болевым синдром [2, 4, 25]. Широкий спектр зарегистрированных таргетных мышц верхней и нижней конечностей у препарата диспорт позволяет официально проводить инъекции для достижения разнообразных целей лечения взрослых пациентов. Однако в реальной клинической практике инъекция БТА не всегда предшествует началу работы по программе GSC. В таких случаях не стоит откладывать занятия по программе, так как необходимо с первых дней акцентировать внимание пациента на необходимости проведения ежедневных занятий. Кроме этого, ведение дневника и регулярной отчетности приводит к повышению самодисциплины и мотивации пациента. И если пациент позже получает инъекцию БТА, программа, как правило, изменяется: за счет действия ботулотоксина сокращается время растяжения тех мышц, которые находились в гипертонусе, увеличивается время для активных упражнений, и в целом само время общей нагрузки.
Данная форма самореабилитации подразумевает участие пациентов в программе GSC в домашних условиях с возможностью контроля регулярности занятий врачом (тренером, консультантом), следовательно, стоит также отметить снижение «нагрузки» на специалистов амбулаторного звена, а также, возможно, и прямых затрат на годовое лечение и реабилитацию пациента с синдромом постинсультной спастичности. Для более детального анализа эффективности программы с экономической позиции требуется проведение дополнительных исследований.
Собственный опыт применения программы «I-CAN»
В клинике амбулаторной и домашней двигательной реабилитации «Ренейро» мы предлагаем программу пациентам со спастическим парезом в результате очагового повреждения головного мозга без выраженного когнитивного дефицита, суставных контрактур, мотивированных и намеренных самостоятельно выполнять упражнения в домашних условиях. Зачастую такие пациенты и так самостоятельно выполняют определенные упражнения, найденные в открытых источниках или подобранные самостоятельно. Но многие из этих упражнений, не назначенных и не контролируемых специалистом, способствуют усилению синдрома спастичности, развитию компенсаторных движений или закреплению патологических двигательных стереотипов, либо просто оказываются неэффективными.
Рассмотрим клинический случай ведения пациента по программе GSC «I-CAN» в течение 12 мес.
Мужчина, 55 лет, перенес геморрагический инсульт в базальных ядрах справа со смещением влево срединных структур с прорывом крови в желудочковую систему. Давность инсульта на момент обращения — 10 мес. В острейшем периоде сформировалась левосторонняя гемиплегия, в раннем восстановительном периоде — левосторонний спастический гемипарез. В прошлом работал резчиком по стеклу, женат. При первом визите в клинику отмечена высокая степень мотивации, пациент активно участвует в процессе воспитания внуков. Пациенту проведена комплексная диагностическая оценка с использованием шкалы Фугл—Мейера (раздел для оценки двигательной функции руки), модифицированной шкалы Френчай, с измерением объема активного движения в суставах, качественным и количественным анализом ходьбы. Ввиду проживания в 100 км от Москвы изначально пациент посещал клинику 1 раз в месяц для контроля техники выполнения упражнений и корректировки интенсивности программы, затем очные визиты требовались 1 раз в полгода. Первый цикл инъекций ботулотоксина пациент получил спустя 1,5 года после инсульта, к этому времени он ежедневно занимался по программе GSC «I-CAN» в течение 8 мес. Всего на момент последнего визита пациент получил 2 цикла инъекций в мышцы верхней конечности (инъекции проводились в стационаре). Динамика восстановления двигательной функции за период наблюдения 12 мес представлена на рисунке.
За период наблюдения у пациента отмечено улучшение функции верхней конечности, что отражает увеличение общего балла по соответствующему разделу шкалы Фугл—Мейера на 63%. При этом в течение первых 6 мес на фоне регулярных занятий по программе GSC значение данного показателя увеличилось с 30 до 42 баллов, а после проведения двух циклов инъекции БТА — до 49 баллов.
Значительное увеличение активного разгибания в локтевом суставе, с 100˚ до 170˚, произошло только после двух циклов БТА в соответствующие мышцы.
Также на фоне регулярных занятий по программе GSC отмечено увеличение скорости ходьбы. Время, затрачиваемое на перемещение с комфортной скоростью зала ЛФК с возвращением в исходную точку (2 длины зала), за 12 мес наблюдения уменьшилось с 48 до 20 мин, т. е. на 58%. Время, затрачиваемое на перемещение в естественной среде на фиксированное расстояние, снизилось на 55%, с 60 до 27 мин.
Таким образом, пациенты со спастическим парезом проводят основную часть времени вне стационара. Большая часть «терапевтического окна» ботулинотерапии также приходится на амбулаторный этап двигательной реабилитации. Поэтому организация процесса реабилитации на данном этапе играет ключевую роль в восстановлении. Программа домашней самореабилитации GSC «I-CAN» способна решить основные проблемы двигательной реабилитации для пациентов со спастическим парезом. В программе GSC могут принять участие пациенты без грубых когнитивных нарушений, намеренных самостоятельно выполнять упражнения в домашних условиях, даже в резидуальном восстановительном периоде. Ботулинотерапия является неотъемлемым компонентом программы при наличии спастичности от 2 баллов по модифицированной шкале Эшворта, ограничивающей функционирование, уход и самообслуживание, при ассоциированном со спастичностью болевым синдром.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Мокиенко Олеся Александровна — e-mail: lesya.md@yandex.ru; https://orcid.org/0000-0002-7826-5135
Мендалиева Айнагуль Сансысбаевна — https://orcid.org/0000-0003-4943-4486
*e-mail: lesya_md@yandex.ru
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Штоколок В.С.
1
Ямалетдинова Г.А.
1
1 НОУ ВПО «Гуманитарный университет»
В статье рассмотрена программа двигательной самореабилитации больных при травмах позвоночника с повреждением спинного мозга на основе персонального тренинга в домашних условиях. Представлены разработанные варианты распределения двигательной нагрузки в течение отдельного занятия, дня и недельного цикла с учетом возраста и двигательных возможностей больного. Программа представлена как краткое изложение содержания обучения больного предстоящим действиям самореабилитации в процессе индивидуальных, теоретических, методических и практических занятий. Эффективность разработанной программы двигательной самореабилитации доказывают результаты проведенного исследования: опорная функция поврежденных нижних конечностей в показателях экспериментальной группы возросла более чем на 200%; позитивные сдвиги произошли и в физической работоспособности в экспериментальной группе, прирост результатов составил до 195%, и т.д. Результаты эксперимента доказывают эффективность предложенной программы двигательной самореабилитации больных с травмами позвоночника с повреждением спинного мозга после выписки из стационара на основе персонального тренинга.
персональный тренинг
травмы позвоночника и спинного мозга
программа двигательная самореабилитация
1. Дубровский В.И. Лечебная физическая культура (кинезотерапия): учеб. для студ. высш. учеб, заведений. Изд. 2-е, стер. / В.И. Дубровский. – М.: Гуманит. изд. центр ВЛАДОС, 2001. – 608 с.
2. Плаксина О.И. Специфика реабилитационной работы в Велнес-центрах для больных остеопорозом / О.И. Плаксина // Российский человек в разломе эпох: QUO VADIS: мат. XV Международ. науч.-практ. конф. 26–27 апреля 2012 г. докл. / Под ред. Л.А. Закса, Г.А. Ямалетдиновой и др. – Т. 2. – Екатеринбург: Гуманитарный ун-т, 2012. — С. 820, с. 746–750.
3. Попов С.Н. Лечебная физическая культура: Учеб. для студ. высш. учеб. заведений / С.Н. Попов, Н.М. Валеев, Т.С. Гарасева и др. / Под ред. С.Н. Попова. – М.: Академия, 2004. – 416 с.
4. Правосудова В.П. Учебник инструктора по лечебной физической культуре: учебник для институтов физ. культ. / Под ред. В. П. Правосудова. – М.: Физкультура и спорт, 1980. – 415 с.
5. Штоколок В.С. Алгоритмы выполнения физических упражнений больным при вялом периферическом параличе конечностей в домашних условиях / В.С. Штоколок, Г.А. Ямалетдинова // Инновационные фитнес-технологии в физическом воспитании и спорте детей и подростков: Материалы Всероссийской научно-практической конференции 21–22 ноября 2013 г. Тула: изд-во ТГПУ им. Л.Н. Толстого. – С. 206–213.
6. Штоколок В.С. Участие в силовом марафоне как способ реабилитации и интеграции инвалидов с травмами опорно-двигательного аппарата в современное общество / В. С. Штоколок, Г.А. Ямалетдинова // Педагогическое образование в России». – 2014 . – № 9. – С. 106–108.
Повышение эффективности восстановления больных с травмами позвоночника и спинного мозга после выписки из стационара является одной из центральных проблем современной реабилитации и имеет не только медицинское, но и социальное значение, так как травмируются в основном люди трудоспособного возраста. Значительная часть из них в дальнейшем становится инвалидами.
На этапе нахождения в стационаре реабилитацией больного занимается группа квалифицированных специалистов: врачей, массажистов, специалистов по ЛФК, физиотерапевтов. После выписки из стационара продолжение полноценной реабилитации является затруднительным в силу объективных причин: отсутствия отлаженной системы реабилитации после выписки из стационара; недостаточного количества учреждений, осуществляющих мероприятия по восстановлению больных; отсутствия необходимого количества специалистов по реабилитации. Кроме этого, процесс реабилитации больных, получивших травмы позвоночника с повреждением спинного мозга, характеризуется длительностью от 2-3 месяцев до нескольких лет, что требует значительных экономических затрат на проведение реабилитационных мероприятий. Для решения проблемы, связанной с организацией реабилитации больных после выписки из стационара, предлагается осуществление самостоятельных занятий на основе персонального тренинга в домашних условиях.
Цель исследования
Разработка программы двигательной самореабилитации больных при травмах позвоночника в грудном и поясничном отделах с повреждением спинного мозга после выписки из стационара.
Методы исследования
Нами применялись следующие методы исследования: теоретический анализ и обобщение данных научно-методической литературы; изучение опыта работы инструктора-методиста ЛФК по теме исследования; опрос больных; педагогическое наблюдение за процессом физической реабилитации; антропометрические измерения; медико-биологические; биохимические методы исследования; педагогическое тестирование; педагогический эксперимент; психофизиологическое тестирование; методы математической статистики.
Двигательная самореабилитация должна обеспечить восстановление должного психофизиологического состояния и уровня физического развития больного, а также отражать теоретико-методическую и физическую подготовленность. Для реализации поставленных задач исследования занятия с больными проводилось по разработанной нами программе «Обучение двигательной самореабилитации больных при травмах позвоночника в грудном и поясничном отделах с повреждением спинного мозга после выписки из стационара на основе персонального тренинга» (табл. 1).
Программа представлена как краткое изложение содержания обучения больного предстоящим действиям самореабилитации в процессе индивидуальных, теоретических, методических и практических занятий с учетом силовых и координационных способностей парализованных нижних конечностей, степени развития групп мышц, участвующих в вертикализации, а также с учетом объема и интенсивности физической нагрузки.
При составлении программы двигательной самореабилитации на основе персонального тренинга необходимо учитывать следующие индивидуальные особенности больного: возраст, тяжесть травмы позвоночника с повреждением спинного мозга, вторичные нарушения деятельности органов и систем организма, способность выполнения физических упражнений и приемов лечебного самомассажа, а также давность полученной травмы и уровень физической подготовленности больного.
Таблица 1
Программа индивидуальных занятий по двигательной самореабилитации больных после выписки из стационара
|
№ п/п |
Наименование занятий |
Всего (часов) |
Периоды реабилитации (этапы) |
|||||
|
1 |
2 |
3 |
4 |
5 |
6 |
|||
|
I |
Теоретические (беседы) |
20 |
10 |
2 |
2 |
2 |
2 |
2 |
|
II |
Методические |
10 |
5 |
1 |
1 |
1 |
1 |
1 |
|
III |
Практические |
156 |
13 |
13 |
26 |
26 |
26 |
52 |
|
IV |
Контрольные |
10 |
5 |
1 |
1 |
1 |
1 |
1 |
|
Теория (опрос) |
7 |
2 |
1 |
1 |
1 |
1 |
1 |
|
|
Методика (компьютерный тест, опрос, пробы) |
7 |
2 |
1 |
1 |
1 |
1 |
1 |
|
|
Практика (тесты) |
8 |
2 |
2 |
2 |
2 |
|||
|
Итого |
218 |
39 |
21 |
32 |
34 |
32 |
60 |
Теоретические индивидуальные занятия с больным и его близкими проводятся на начальном этапе реализации программы двигательной самореабилитации и включают в себя сведения об изменениях, происходящих в организме больного, применение методов контроля и самоконтроля в процессе проведения занятий, организацию здорового стиля жизни больного, возможные реакции организма на физическую нагрузку, а также особенности коррекции содержания занятий при ухудшении функционального состояния больного и правила ведения дневника самоконтроля.
Методические занятия проводятся после теоретических, задачами методических занятий являются: ознакомление с особенностями выполнения комплексов физических упражнений разной направленности, самомассажа, гидропроцедур и разработка специального питания.
Практические занятия реализуются после теоретических и методических занятий.
Распределение двигательной нагрузки в зависимости от сохранившихся двигательных возможностей больного в течение недельного цикла планируется в трех вариантах.
Первый вариант. При способности к перемещению без посторонней помощи и возможности выполнения самообслуживания применяется следующая организация занятий больных.
Занятия проводятся 3 раза в неделю. Лечебная гимнастика в сочетании с самомассажем и гидропроцедурами осуществляется в следующей последовательности:
- прогревание соответствующего сегмента позвоночника;
- массаж спины;
- прогревание парализованной конечности;
- выполнение массажа здоровой конечности;
- выполнение массажа парализованной конечности;
- выполнение лечебной гимнастики;
- комплекс физических упражнений, направленный на формирование и закрепление навыка правильной осанки;
- комплекс физических упражнений, направленный на восстановление координации движений;
- комплекс физических упражнений, направленный на восстановление утраченных функций пораженной руки.
Направленность физических упражнений в процессе тренировочных занятий в течение недели распределяется следующим образом:
Понедельник: мышцы ног + мышцы пресса;
Среда: мышцы рук;
Пятница: мышцы спины.
Второй вариант. Последовательность выполнения комплексов физических упражнений лечебной гимнастики данного варианта предназначена для организации занятий больных трудоспособного возраста, которые имеют значительные ограничения в передвижении (используют инвалидную коляску). В данном случае занятия проводятся ежедневно.
Ежедневная последовательность выполнения комплексов лечебной гимнастики в сочетании с самомассажем и гидропоцедурами включает:
1) самомассаж груди и живота;
2) дыхательные упражнения;
3) прогревание соответствующего сегмента позвоночника и верхних конечностей (при наличии вялого паралича верхних конечностей);
4) массаж спины и верхних конечностей;
5) выполнение активных физических упражнений для укрепления мышечного корсета и увеличения подвижности позвоночника;
6) дыхательные упражнения;
7) прогревание соответствующего сегмента позвоночника и нижних конечностей;

9) выполнение самомассажа нижних конечностей;
10) выполнение пассивных упражнений (для сохранения эффекта после выполнения самомассажа и пассивных упражнений необходимо надеть на больного теплые шерстяные или хлопковые штаны и носки);
11) дыхательные упражнения за 1-2 ч до сна.
Кроме вышеуказанных мероприятий, больному, в течение дня необходимо лежать на боку и животе [5].
Третий вариант занятия предназначен для больных пожилого возраста. Реабилитационные мероприятия осуществляются аналогично алгоритму занятий больных трудоспособного возраста, но с важным дополнением трудотерапией.
На ранних этапах двигательной самореабилитации у лиц пожилого возраста трудотерапия носит психологический характер [1]. Продолжительность занятий трудотерапией возрастает от 2-3 до 10-15 мин 2-3 раза в день. Не допускается значительное утомление при проведении трудотерапии [1]. Абсолютные противопоказания к трудотерапии — острое лихорадочное состояние [2].
Также значительное место отводится физическим упражнениям с сопротивлением. Это связано с тем, что одним из серьезных последствий травмы позвоночника является развитие остеопороза. Остеопороз — заболевание, при котором минеральная плотность костной ткани снижается, тем самым повышается риск переломов костей [2].
Применение силовых упражнений показано при остеопорозе, а физические упражнения с сопротивлением являются фундаментальной частью программы при его лечении [2]. Занятия по разработанной программе предполагали не только восстановление утраченных функций, но и возвращение испытуемого в социальную среду через подготовку и участие в силовых видах спорта [6].
Результаты исследования и их обсуждение
С целью проверки эффективности разработанной программы двигательной самореабилитации проведен формирующий эксперимент. В опытно-экспериментальном исследовании приняли участие 79 человек от 40 до 73 лет, которые имели I или II группу инвалидности. У 60% испытуемых причиной развития заболевания являлись различные травмы, преимущественно дорожно-транспортные, и падение с высоты. У 30% — кисты различной этиологии. В остальных случаях причинами заболевания были процессы сосудистой этиологии в области позвоночника (время с момента получения травмы не больше 4 месяцев). Больные были разделены на контрольную группу (в ее состав вошли больные с периферическим параличом нижних конечностей (39 человек), занятия с ними проводились на основе комплекса рекомендаций, выдаваемых больным при выписке из стационара) и экспериментальную группу (40 человек, занятия в данной группе проводились по разработанной нами методике двигательной самореабилитации).
Как видно из приведенных выше данных, состав обследуемой группы был неоднородным в клиническом и возрастном аспектах, что, естественно, сказывалось на методике организации исследования и его результатах.
Оценивание результатов эксперимента осуществлялось по показателям, характеризующим психофизиологическое состояние (физическое развитие, психоэмоциональное состояние и результаты биохимических исследований крови), физическое здоровье, работоспособность и физическую подготовленность больных. К концу исследования в экспериментальной группе наблюдалась положительная динамика по всем показателям, а в контрольной — их незначительное улучшение или ухудшение.
Исследования показали, что до начала эксперимента большинство таких показателей у больных экспериментальной и контрольной групп существенно не отличалось (p>0,05). К концу эксперимента произошли явные изменения в показателях антропометрии и функциональной подготовленности. Наибольший прирост результатов наблюдается в показателях экспериментальной группы, характеризующих силу мышц поврежденных нижних конечностей (более 200%).
Эффективность занятий по разработанной программе двигательной самореабилитации подтверждают результаты биохимических исследований крови. В начале эксперимента количество больных с уровнем гемоглобина в крови выше 100 г/л в контрольной и экспериментальной группах составило более половины. По окончании эксперимента в контрольной группе уровень гемоглобина выше 100 г/л был у 75%, а в экспериментальной — у 100% больных. В начале занятий уровень мочевины в крови выше нормы выявлен у большинства испытуемых. При завершении занятий в экспериментальной группе количество больных с уровнем мочевины выше нормы составило 2,5%, в контрольной — 45%. Эти данные подтверждают эффективность, предложенной нами методики двигательной самореабилитации.
Для определения психологического состояния больных применялись следующие информативные тесты: для определения самооценки тревожности — шкала оценки уровня реактивной и личной тревожности (Ч.Д. Спилберг, Ю.Л. Ханин), тест Люшера — для определения психоэмоционального состояния.
К концу исследования результаты в экспериментальной группе значительно улучшились. Если вначале уровень тревожности оценивался как высокий, то к концу эксперимента тревожность определялась как умеренная и составила 41,43 и 39,45 балла соответственно в экспериментальной и контрольной группах при норме 31-45 баллов. Отклонения от уровня умеренной тревожности требуют особого внимания.
Также проводили исследование психоэмоционального состояния больных с помощью теста Люшера. После окончания эксперимента в контрольной группе преобладал пессимистический настрой, а в экспериментальной группе больные стали ощущать себя более уверенными, стали ставить перед собой цели на перспективу, стремиться к преодолению болезни.
Позитивные сдвиги произошли в показателях физической работоспособности. Исходные низкие показатели обосновываются длительной гиподинамией вследствие полученной травмы, а также последствиями паралича нижних конечностей. К концу эксперимента в обеих группах при выполнении теста «Подъем туловища до угла 90° от поверхности пола» наблюдалась положительная динамика по всем исследуемым показателям. В экспериментальной группе произошли более значительные изменения в исследуемых показателях (до 195,47%). В контрольной группе прирост значительно меньше, но тоже имеет положительную динамику (29,17 %). Результаты выполнения теста «Ползание на животе» также имеют положительную динамику: в экспериментальной группе до 41,88%, в контрольной — незначительное улучшение до 8,12%.
Выводы
Таким образом, занятия по предложенной программе двигательной самореабилитации способствовали нормализации деятельности внутренних органов и систем, восстановлению утраченных функций организма, улучшению психологического состояния больных. Больные стали строить планы на будущее, у них появилась уверенность в успехе реабилитационных мероприятий.
Рецензенты:
Бобылев Б.Г., д.п.н, профессор ФГБОУ ВПО «Государственный университет — учебно-научно-производственный комплекс» , г. Орёл;
Макеева В.С., д.п.н, профессор, заведующая кафедрой «Туризм, рекреация и спорт» ФГБОУ ВПО «Государственный университет — учебно-научно-производственный комплекс», г. Орёл.
Библиографическая ссылка
Штоколок В.С., Ямалетдинова Г.А. ПРОГРАММА ДВИГАТЕЛЬНОЙ САМОРЕАБИЛИТАЦИИ БОЛЬНЫХ ПРИ ТРАВМАХ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА С УЧЕТОМ ИХ ВОЗРАСТА И ДВИГАТЕЛЬНЫХ ВОЗМОЖНОСТЕЙ // Современные проблемы науки и образования. – 2015. – № 3.
;
URL: https://science-education.ru/ru/article/view?id=20301 (дата обращения: 22.04.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
ОСНОВЫ ИНТЕНСИВНОЙ САМОРЕАБИЛИТАЦИИ
Библиотека

ОСНОВЫ ИНТЕНСИВНОЙ САМОРЕАБИЛИТАЦИИ
Качесов В.А. Основы интенсивной самореабилитации / В.А. Качесов.—М.: Издательская группа «БДЦ-ПРЕСС», 2007. — 174 с.
Резюме. На примере практического опыта автором изложена технология интенсивной реабилитации пострадавших с травмой позвоночника в остром и отдаленном периодах после травмы, представлены оригинальные сведения о патогенетическом обосновании реабилитационных мероприятий. Книга является продолжением известной монографии автора «Основы интенсивной реабилитации. Травма позвоночника и спинного мозга» и рекомендуется больным, их родственникам, врачам-реабилитологам, травматологам и нейрохирургам.
Скачать PDF