Укажите регион, чтобы мы точнее рассчитали условия доставки
Начните вводить название города, страны, индекс, а мы подскажем
Например:
Москва,
Санкт-Петербург,
Новосибирск,
Екатеринбург,
Нижний Новгород,
Краснодар,
Челябинск,
Кемерово,
Тюмень,
Красноярск,
Казань,
Пермь,
Ростов-на-Дону,
Самара,
Омск
Чтобы оплатить услуги НПЦ ЛИМФА, пожалуйста,
аккуратно заполните форму и нажмите кнопку оплатить.
Нажимая кнопку оплатить Вы подтверждаете свое согласие с условиями договора-оферты и политикой обработки персональных данных.
8 800 3333 961
(звонок по России бесплатный)
+7 495 646 17 86
8 800 3333 961
(звонок по России бесплатный)
+7 495 646 17 86
Записаться на консультацию
врача-лимфолога
Для записи заполните форму ниже и нажмите кнопку «Записаться».
Мы свяжемся с вами в ближайшее время!
Нажимая кнопку «Записаться», вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности.
Как победить лимфедему?
Книга для пациентов о том, как справиться с лимфедемой (лимфостазом) или не допустить его.
Вы узнаете:
— как работает лимфатическая система
— почему возникает лимфедема (лимфостаз)
— какая диагностика нужна
— какие существуют на данный момент методы лечения
— как управлять лимфедемой в повседневной жизни
Скачайте бесплатно книгу «Как победить лимфедему?»
Чтобы скачать книгу заполните форму ниже и нажмите кнопку «Отправить»
Нажимая на кнопку Вы соглашаетесь с политикой по обработке персональных данных.
Благодарности
Первое издание этой книги появилось после того, как прошла юбилейная 40-я школа пациентов «ЖИЗНЬ С ЛИМФЕДЕМОЙ». Сейчас прошло уже более 150 мероприятий в десятках городов России и СНГ. Благодаря этому проекту помощь получили более 3000 человек, и я надеюсь, что еще многие примут в нем участие. Живого общения текстом не заменишь, но для пациентов, которые не могут приехать, эта книга должна стать наставником и помощником. Второе издание было полностью переработано, т. к. за 4 года появились новые знания, результаты, опыт.
Всем врачам и пациентам, которые приглашали нас проводить школы в других городах – моя огромная благодарность. Без вашей поддержки тысячи людей оставались бы без понимания того, как бороться с лимфедемой.
БЕЗ ЭТИХ ЛЮДЕЙ КНИГА НЕ УВИДЕЛА БЫ СВЕТ:
Вера Сергеевна Макарова – моя мама и человек, который посвятил себя помощи больным лимфедемой и привез в Россию из Германии методику, позволяющую детям и взрослым бороться с этим тяжелым недугом и выходить победителями из схватки с ним.
Академику РАЕН Юрию Евгеньевичу Выренкову – за помощь и поддержку в моих начинаниях и профессору Бексолтану Махарбековичу Уртаеву, который продолжает меня поддерживать по настоящее время.
Вступление
Дорогие друзья!
На данный момент в России сложилась тяжелая ситуация с диагностикой и лечением такого заболевания, как лимфедема. В медицинских вузах об этом заболевании не говорят, а о лимфатической системе практически не упоминают. Естественно, что из-за этого врачи ничего не знают о лимфатических отеках и их лечении. Чаще всего путь, который приходится проходить пациенту с жалобами на отек руки или ноги, до постановки правильного диагноза следующий: терапевт (педиатр) – хирург или ортопед – сосудистый хирург. Как правило, еще онкологи могут поставить диагноз лимфостаз своим пациентам, т. к. часто сталкиваются с таким осложнением противоопухолевого лечения. Весь этот путь занимает много времени, а отек все увеличивается. Итак, диагноз поставлен. Что дальше? А дальше врач говорит, что с этим надо жить, что дальше будет только хуже… Что надо носить компрессионный трикотаж (гольфы, чулки или рукав с перчаткой) и пить препараты Флебодиа или Детралекс… Предлагает купить аппарат для пневмомассажа (лимфопресс) или пройти курс пневмокомпрессии на базе лечебного учреждения… На этом все. Состояние постепенно ухудшается, но врачи не говорят ничего нового. Говорят – ТЕРПИ.
ЗНАКОМАЯ СИТУАЦИЯ??? А что дальше? Если терпеть, то начинаются необратимые изменения кожи и подкожной жировой клетчатки, появляются рожистые воспаления, начинается истечение лимфы, грибковые заболевания, бородавки и папилломы… Становится все хуже и хуже…
СТОП! ТАК НЕЛЬЗЯ!
ЭТО НЕ ДОЛЖНО ПРОДОЛЖАТЬСЯ!!!
Для того чтобы устранить сложившийся информационный вакуум, была создана школа пациентов «ЖИЗНЬ С ЛИМФЕДЕМОЙ», по материалам которой написана эта книга. Вы держите в руках руководство для пациента «Как победить лимфедему?».
Из этой книги вы узнаете:
• Как работает лимфатическая система.
• Почему возникает лимфедема.
• Как ставится диагноз, и могут ли навредить лишние обследования.
• Какие существуют методы лечения лимфедем, какие из них эффективны, а какие вредны.
• Как удержать достигнутый за время лечения результат.
• Как не допустить развития осложнений.
• И главное, КАК ЖИТЬ С ЛИМФЕДЕМОЙ.
Читая книгу, обязательно выписывайте все вопросы, которые у вас возникают. Для этого мы сделали для вас специальную страницу, а потом присылайте их мне на mig@limpha.ru, и я обязательно на них отвечу.
Полезного чтения!!!
Глава 1
Что такое лимфатическая система?
Все мы знаем, что у человека есть кровеносная система и что она из себя представляет. От сердца идут артерии, по ним к органам поступает кровь. И чем дальше они идут, тем меньше становятся, постепенно распадаясь на мельчайшие сосудики, которые называются капиллярами. По артериальным сосудам идет кровь, богатая кислородом, которым она снабжает клетки нашего организма. Также она к ним доставляет различные вещества – чтобы клетки могли питаться, работать, взаимодействовать с остальным организмом. Стенка артериального капилляра, если сказать упрощенно, представляет собой решето: со множеством отверстий, через которые могут пройти частички только с соответствующим им размером. Из артериальных капилляров в межклеточное пространство выходят молекулы веществ, и вместе с ними выходит определенный объем жидкости. Мы возьмем этот объем за 100 %.
По мере того как кровь отдает кислород, артериальные капилляры становятся венозными. Другими словами, артериальные капилляры отличаются от венозных количеством кислорода: в первых кислорода много, а во вторых – мало. Венозные капилляры постепенно объединяются и превращаются в вены, по которым кровь возвращается обратно в сердце. (Рис. 1)
Рис. 1. Артериальные и венозные капилляры. 1 – артериола, 2 – капилляры, 3 – клетки организма, 4 – венула
Венозные отделы капилляров имеют такое же строение, как и артериальные, то есть представляют собой «решето». Поэтому обратно из межклеточного пространства в них могут вернуться частицы только определенного (небольшого) размера, а крупные молекулы (например, крупнодисперсные белки) не могут пройти. Вместе с теми веществами, которые смогли вернуться в венозный отдел капилляра, возвращается 90 % поступившей в межклеточное пространство жидкости. А оставшиеся 10 % ее объема остаются вместе с крупными белками в межклеточном пространстве, которые, как магнит, удерживают воду рядом с собой. Если бы на этом все остановилось, то в межклеточном пространстве постоянно накапливались бы жидкость, крупные белки и различные другие вещества и структуры. Соответственно, объем межклеточного пространства постоянно бы увеличивался. Мы бы с вами увеличивались на 3–4 килограмма в день… Но с нами этого не происходит, т. к. в нашем организме существует лимфатическая система.
Система эта удивительная. И если в нашей кровеносной системе есть насос – сердце, есть круги кровообращения, то лимфатическая система начинается в межклеточном пространстве практически из ниоткуда – с образования лимфатических капилляров. (Рис. 2, Рис. 3)
Рис. 2. Круги кровообращения и лимфатическая система. 1 – малый круг кровообращения, 2 – большой круг кровообращения, 3 – артериальное русло, 4 – венозное русло, 5 – лимфатическая система. Стрелками указано направление тока жидкости
Рис. 3. Лимфатический капилляр. 1 – лимфатический капилляр, 2 – венула, 3 – артериола, 4 – клетки организма, 5 – кровеносные капилляры. Стрелками указано направление тока жидкости
Что же из себя представляют лимфатические сосуды и в чем их отличительные особенности?
Если стенки кровеносных сосудов по своей структуре напоминают решето, то стенка инициального (начального) лимфатического сосуда или лимфатического капилляра выглядит как черепичка: одна клеточка немного заходит на другую. К каждой клетке лимфатического капилляра крепятся «тросики» – якорные филаменты. Они прикрепляются к каркасу межклеточного пространства. (Рис. 4)
По артериальным капиллярам доставляется не только кислород и вода в межклеточное пространство, но и все необходимые питательные и строительные вещества для клеток нашего организма (глюкоза, аминокислоты). Питательные вещества попадают в клетки. В них происходят различные процессы обмена, построения новых компонентов и т. д., то есть идет переработка питательных веществ. Потом продукты обмена (то есть те вещества, которые клетке уже не нужны, и те, которые она сама синтезировала) попадают обратно в межклеточное пространство. Это уже другие вещества, которые могут быть такого же размера, а могут быть больше, в зависимости от того, какие вещества производит данный тип клеток.
Когда объем межклеточного пространства увеличивается, «тросики» натягиваются и клетки лимфатического сосуда немного расходятся. Образуются щели, в которые могут попасть уже крупные белки, оставшиеся 10 % жидкости, а также вирусы, бактерии, грибы, мертвые и опухолевые клетки. То есть в лимфатический капилляр собирается все, что невозможно вывести из межклеточного пространства с помощью кровеносных сосудов. (Рис. 5)
Рис. 4. Строение лимфатического капилляра. 1 – эндотелиальная клетка, 2 – поддерживающие якорные филаменты, 3 – направление тока лимфы, 4 – входные клапаны
Рис. 5. Лимфообразование. 1 – артериальные и венозные капилляры, 2 – начальный лимфатический капилляр, 3 – клетки организма, 4 – питательные вещества, 5 – продукты обмена, 6 – бактерии, 7 – опухолевые клетки
О книге «Как победить лимфедему?»
Первое издание этой книги появилось, после того, как прошла юбилейная 40-я школа пациентов «ЖИЗНЬ С ЛИМФЕДЕМОЙ» в 2014 году. Сейчас прошло уже более 150 мероприятий в десятках городов России и СНГ. Благодаря этому проекту помощь получили более 3000 человек. Для пациентов, которые не могут посетить школы, эта книга должна стать наставником и помощником. Второе издание было полностью переработано, т.к. за 4 года появились новые знания, результаты, опыт. В нее включена самая актуальная информация по диагностике и лечению лимфедемы. За основу взяты последние европейские и международные консенсусы, разработанные лимфологами со всего мира.
Произведение относится к жанру Здоровье и красота. На нашем сайте можно скачать книгу «Как победить лимфедему?» в формате fb2, rtf, epub, pdf, txt или читать онлайн. Рейтинг книги составляет 5 из 5. Здесь так же можно перед прочтением обратиться к отзывам читателей, уже знакомых с книгой, и узнать их мнение. В интернет-магазине нашего партнера вы можете купить и прочитать книгу в бумажном варианте.
Дата публикации 12 марта 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Лимфостаз, или лимфедема — это избыточное накопление богатой белком жидкости в тканях.
Нарушенная функция лимфатических сосудов нарушает дренажную функцию лимфатической системы, которая является так же частью системы кровообращения, как артериальная и венозная. Лимфатические сосуды удаляют избыток жидкости из тканей и переносят ее обратно в кровоток. Кроме того, в лимфатической системе происходит созревание иммунных клеток, и таким образом, она представляет собой один из самых основных защитных систем всего организма. Лимфатические капилляры, расположенные в дерме, представляют собой сплетения, которые сливаются в лимфатические сосуды в подкожной клетчатке, в конечном счете, идут к более глубокой системе и грудному протоку. Лимфедема может быть как первичной, так и вторичной. Независимо от этиологии, клинически данное состояние характеризуется хроническим отеком, локализованной болью, атрофическими изменениями кожи и вторичными инфекциями.[1]
Лимфедема в соответствии с этиологией делится на первичную (наследственную) или вторичную (приобретенную). Первичная лимфедема достаточна редка и является результатом генетических мутаций, которые приводят к недоразвитию лимфатических сосудов и недостаточности лимфатической дренажной функции.
Первичная лимфедема может быть изолированной болезнью или частью комплексного синдрома. Большинство случаев первичной лимфедемы наследуются по аутосомно-доминантному признаку с неполной пенетрацией и переменной экспрессией генов. Почти 30% пациентов с первичной лимфедемой имеют идентифицируемые генетические мутации, часто в сигнальном варианте для эндотелиального фактора роста C.[2] Установлено, что более 20 генов связаны с лимфатическими аномалиями при первичной лимфедеме. Однако существует высокая степень генетической гетерогенности.[3] Первичная лимфедема часто встречается именно в нижних конечностях, и лишь в редких случаях это может появиться на гениталиях или верхних конечностях. Заболеваемость у женщин встречается в два раза чаще, чем у мужчин.[4]
В зависимости от возраста первичная лимфедема подразделяется на 3 вида:
- врожденная лимфедема (проявляется при или вскоре после рождения);
- пубертатная лимфедема;
- поздняя лимфедема, которая появляется в конце жизни.
Вторичная лимфедема встречается гораздо чаще, чем первичная. Она возникает из-за повреждения или обструкции ранее нормальных лимфатических сосудов при различных заболеваниях, рецидивирующих инфекциях, травмах, хирургических вмешательствах, ожирении или вследствие злокачественных процессов и их лечении, таких как лучевая терапия.[5] Лимфедема может возникать при хронические венозной гипертензии и венозных язвах, что связано с нарушенной лимфатической функцией при данной патологии. У пациентов с хроническими заболеваниями вен в 20% случаев также имеется вторичное лимфатическое поражение вследствие жидкостной перегрузки.[6] Таким образом, флеболимфедема относится к лимфедеме, вызванной хронической венозной недостаточностью. Вторичная лимфедема также может быть связана с генетической предрасположенностью.[7]
Инфекционные заболевания. Лимфатический филяриоз (также известный как слоновость) является наиболее распространенной причиной вторичной лимфедемы во всем мире. Это приобретенная инфекция, вызванная личинкой комара Wuchereria bancrofti. Она заражает людей, которые проживают или прибывают в районы, эндемичные по данному заболеванию, главным образом в странах Африки к югу от Сахары и в Индии. Личинки взрослого червя высаживаются на кожу человека москитами. Затем данные личинки мигрируют в лимфатические сосуды, вызывая обструкцию лимфатических протоков. Герпетическая инфекция также может, хотя и редко, вызывать лимфедему. Рецидивирующий целлюлит и рожистое восполение тоже приводят к повреждению кожных лимфатических протоков и могут быть причиной односторонней лимфедемы.[8]
Венерическая лимфогранулема — заболевание, передающееся половым путем, вызванное хламидиозом, может быть причиной лимфедемы наружных половых органов. Пораженные туберкулезом лимфатические узлы шеи являются гораздо менее распространенной причиной лимфедемы.[9]
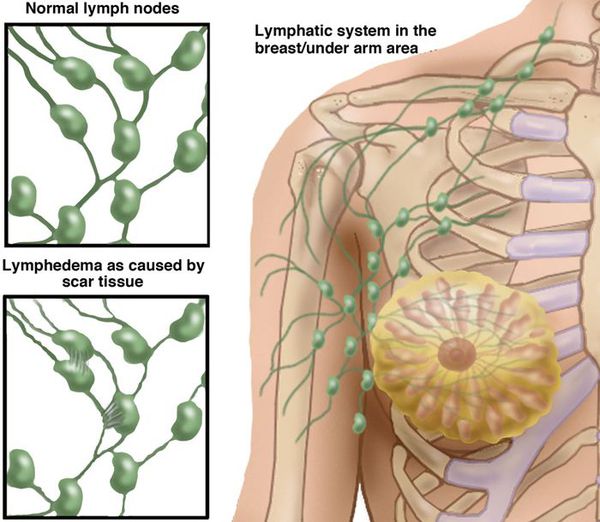
Хирургическое удаление лимфоузлов во время мастэктомии при раке молочной железы или лечении меланомы приводит к нарушению лимфатической дренажной функции. Радиационная терапия, которая приводит к практически необратимому повреждению интрадермальных лимфатических сосудов и узловому фиброзу. Вышеуказанная посттерапевтическая лимфедема, обычно проявляется хроническим односторонним отеком. Однако вмешательства на предстательной железе и шейки матки могут вызывать двусторонние отеки.[10]
Подокониоз является причиной неинфекционной слоновости, вызванной хроническим повреждением стоп, при длительной ходьбе босиком по глинистой почве, содержащей кремнезем. Это вторая по частоте причина тропической лимфедемы во всем мире. Поглощенные через кожу минеральные частицы индуцируют воспаление лимфатических сосудов и вызывают субэндотелиальный лимфатический отек и обструкцию сосудов. Подокониоз является эндемическим заболеванием в высокогорьях тропической Африки, Северной Индии и Центральной Америки.[11]
Морбидное ожирение является одним из главных факторов риска развития вторичной лимфедемы. Увеличение количества жировой ткани в зависимых областях вызывает обструкцию лимфатических сосудов. Снижение физической активности у пациентов с ожирением является усугубляющим фактором.[12]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы лимфостаза
Изменения кожных покровов. Лимфедема может быть односторонней или двусторонней. Пациенты часто жалуются на чувство тяжести и дискомфорт в пораженной конечности, особенно в конце дня. Преходящий незначительный отек является ранним симптомом лимфедемы. Со временем кожа приобретает ямочную текстуру по типу «апельсиновой корки». По мере прогрессирования заболевания кожа становится более текстурной и грубой из-за ее утолщения и фиброза. Стойкий, непродавливаемый и непроходящий отек указывает на необратимую стадию лимфедемы. Невозможность ущипнуть складку кожи у основания второго пальца (знак Стеммера) крайне патогномонична для хронической лимфедемы. Кроме того, для лимфедемы характерен такой симптом, как отек тыльной части стопы, который носит название «буйволиный горб».
С течением времени развивается слоновость. Кожа над пораженным участком имеет бородавчатый гиперкератотический или »мшистый» внешний вид. Кожа при хронической лимфедеме обычно имеет трещины, изъязвления с явлениями рецидивирующего целлюлита. Характерно выделение прозрачной светло-желтой жидкости (лимфоррея). Импетиго также является распространенным проявлением.
В более редких случаях пациенты с длительно существующей лимфедемой имеют риск развития кожной ангиосаркомы. Эта агрессивная опухоль обычно представляет собой красновато-фиолетовые пятна или узелки, которые могут увеличиваться, изъязвляться и в редких случаях метастазировать. На ранних стадиях лимфедема может быть трудно отличима от других распространенных причин отека конечностей, таких как верикозная болезнь, липедема и морбидное ожирение. Отек при хронической венозной недостаточности может имитировать раннюю стадию лимфедемы. Хотя в обоих случаях отеки неспадающие и очень похожи, венозный отек обычно ассоциируется с другими клиническими проявлениями заболеваний вен, такими как варикозное расширение вен, гиперпигментация, липодерматосклероз и наличие венозных язв. Более того, венозный отек купируется после поднятия конечности. При хронической венозной недостаточности отеки обычно связаны с увеличением капиллярного гидростатического давления. При лимфедеме оно, как правило, нормальное, и поэтому подъем ног не приводит к уменьшению отека. Это и является основным отличием от хронической венозной недостаточности.[13]
Липедема, также известная как липоматоз нижних конечностей, является хроническим прогрессирующим расстройством жировой ткани. Она часто ошибочно диагностируется как первичный лимфостаз. Липедема почти исключительно характерна для женщин и чаще всего возникает через несколько лет после наступления полового созревания. Проявляется как двустороннее симметричное накопление подкожного жира, преимущественно в нижних конечностях, с небольшими гематомами и тенденцией к прогрессирующему отеку ног. Одна из отличительных особенностей заключается в том, что отек резко прекращается на уровне лодыжек. Легкие гематомы связаны с повышенной хрупкостью капилляров в жировой ткани.[14]
Патогенез лимфостаза
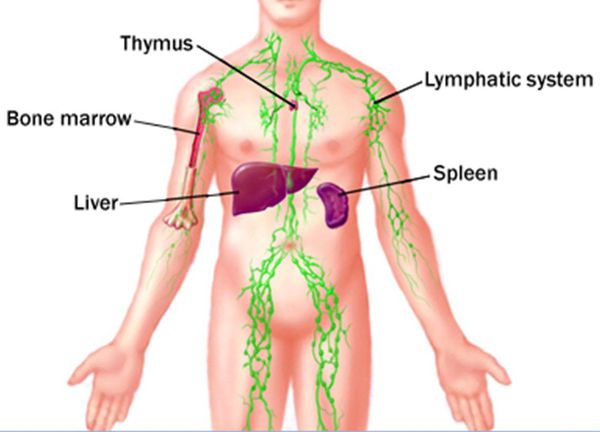
Лимфатическая система состоит из следующих лимфатических органов: лимфатические узлы, миндалины, тимус и селезенка. Все они связаны через сеть лимфатических сосудов, которые проходят параллельно венозной сосудистой сети.
Лимфатическая система имеет три основных функции: дренаж избыточной интерстициальной жидкости, абсорбция жира и иммунный контроль. Интерстициальная жидкость относится к части жидкости, которая выходит из капилляров в межтканевые пространства. Большее количество интерстициальной жидкости (90%) повторно поглощается за счет венозной микроциркуляции и возвращается обратно в кровоток. Оставшаяся часть (10%) межтканевой жидкости имеет относительно высокую концентрацию белка и дренируется лимфатическими капиллярами. Когда эта интерстициальная жидкость входит в лимфатические капилляры, она уже называется лимфой. Затем лимфа переносится через собирающие лимфатические сосуды, фильтруемые через лимфатические узлы, и в конечном счете, в точку рядом с правым предсердием. Нормальный лимфатический ток равен 2-3 литрам в день. В отличие от лимфатических капилляров, собирающие лимфатические сосуды имеют гладкую мускулатуру в их стенках и, следовательно, способны сжимать и продвигать лимфатическую жидкость проксимально.
Нарушение проходимости, вызванное обструкцией или лимфатической гипоплазией, приводит к накоплению интерстициальной жидкости и отеку тканей, известному как лимфедема. Последующее снижение содержания напряжения кислорода в тканях приводит к хроническому воспалению и реактивному фиброзу тканей.
Лимфатическая система выполняет также иммунную функцию посредством циркуляции различных антигенов и антител. Кожа имеет обширное присутствие лимфатических капилляров. Пациенты с лимфедемой склонны к рецидивирующим инфекциям кожи из-за накопления периферических тканевых антигенов в ней, что приводит к хроническому воспалению и последующему фиброзу мягких тканей.[15]
Классификация и стадии развития лимфостаза
Большинство членов Международного Общества Лимфологов в целом полагаются на трехступенчатую шкалу классификации лимфедем, увеличение номера определяет стадию 0 (или Ia), которая дает отсылку к скрытому или субклиническому состоянию, где отек еще не проявляется, несмотря на поврежденную лимфодинамику и тонкие механизмы нарушений в тканях (жидкость/состав) и уже видимые клинические изменения в субъективных специфических симптомах. Это состояние может существовать длительное время, как месяцы, так и годы, прежде чем появляется отек (стадии I-III).
Стадия I представляет собой раннее накопление жидкости с относительно высоким содержанием белка (например, по сравнению с «венозным» отеком) и проявляется отеком, который уменьшается при подъеме конечности. В эту стадию может иметь место питтинг (след от надавливания). Кроме того в данную стадию происходит увеличение различных пролиферирующих клеток.
Стадия II: возвышенное положение конечности не приводит к снижению отека тканей, что проявляется вышеуказанным питтингом. Поздний этап второй стадии характеризуется стойким отеком, гиперплазией жировой ткани и фиброзом.
Стадия III включает лимфостатическую слоновость, где питтинг может отсутствовать. Кроме того, выявляются трофические нарушения кожи, такие изменения, как акантоз, отложение жира и фиброза, бородавчатые разрастания. Эти стадии относятся только к физическому состоянию конечностей. Более подробная и всеобъемлющая классификация должна быть сформулирована в соответствии с пониманием патогенетического механизма лимфедемы (например, с точки зрения генеза и степени лимфангиодисплазии, нарушений лимфатического потока, дисфункции лимфатических узлов, как на основании анатомических визуальных особенностей, так и посредством физиологических и визуализационных методов диагностики). Также немаловажным является исследование лежащих в основе патогенеза лимфедемы генетических нарушений, которые постепенно выясняются специалистами в этой области. Недавние публикации, объединяющие как физические (фенотипические) результаты с функциональной лимфатической визуализацией (по лимфангиосцинтиграфии (LAS) на данный момент) могут дать прогноз о будущей эволюции классификации данного заболевания.
В дополнение стоит отметить, что включение генотипической информации, которая сейчас доступна даже при текущем скрининге, даст в будущем ценную информацию для предварительной постановки диагноза и классификации пациентов с периферической (и иной) лимфедемой. На каждой стадии может быть использована простая классификация, хотя и ограниченная, но тем не менее функциональная оценка тяжести заболевания с использованием простого измерения объема конечностей.
Минимальная степень лимфедемы характеризуется <20% увеличением объема конечности, умеренная степень это увеличение на 20-40% в объеме, тяжелая — > 40% объема. Клиницисты также включают такие факторы, как экстенсивность, наличие приступов, воспаление и другие дескрипторы или их индивидуальные определения степени тяжести. Некоторые врачи полагаются на классификацию по потере трудоспособности, согласно нормам Всемирной Организации Здравоохранения. Вопросы качества жизни (социальные, эмоциональные, физические недостатки и т. д.) также могут рассматриваться отдельными врачами для установления стадии заболевания.[16]
Осложнения лимфостаза
Основным осложнением лимфедемы являются часто встречающиеся множественные кожные язвы. Пациенты с лимфедемой восприимчивы к рецидивирующим инфекциям мягких тканей, таких как целлюлит и рожистое воспаление. Основной причиной целлюлита является инфицирование пациента стрептококком группы А. Каждый эпизод целлюлита приводит к дополнительному повреждению лимфатической системы, что способствует ухудшению состояние пациента.[17][18]
Такое грибковое заболевание, как дермотофития стоп, чрезвычайно распространено у пациентов с лимфостазом вследствие хронических межпальцевых мацераций. Кроме того, у данных пациентов имеется 10%-ный риск развития ангиосаркомы. Причем это характерно для пациентов с хронической лимфедемой длительностью 10 лет. Синдром Стюарта-Тревиса относится именно к кожной ангиосаркоме, развивающейся у пациентов с постмастэктомической лимфедемой. Ангиосаркома является высокоагрессивной злокачественной опухолью с чрезвычайно негативным прогнозом и 5-летней выживаемостью менее 10%.
В периодической медицинской литературе были сообщения и о других злокачественных опухолях, которые также ассоциированы с лимфедемой: плоскоклеточная карцинома, базально-клеточная карцинома, кожная лимфома, меланома и саркома Капоши.[19][20] Несмотря на распространенность специфических онкологических заболеваний у этих пациентов, до сих пор не удалось установить четкую причинно-следственную связь между лимфедемой и развитием опухолей. Одним из возможных объяснений может быть нарушение местного иммунного ответа в лимфедематозной конечности.[21]
Кроме того, важными осложнениями являются психосоциальная стигматизация и снижение самооценки, которые считаются распространенными среди пациентов с лимфостазом из-за нарушения подвижности, затруднениями в подборе одежды, деформаций конечностей и гениталий.[22] Резюмируя вышесказанное, можно констатировать, что хронический отек нижних или верхних конечностей вызывает дискомфорт и утрату полноценного функционального состояния пораженного органа. Рецидивирующие бактериальные и грибковые инфекции достаточно распространены при лимфедеме. Рецидивирующий целлюлит и лимфангиты способствуют прогрессированию повреждения всей лимфатической системы. Часто возникают трофические хронические трудноизлечимые язвы. Кожная ангиосаркома является редким и часто летальным осложнением, основным морфологическим признаком которого является появление красно-фиолетовых пятен. Серьезные психосоциальные последствия могут иметь место из-за стойких косметических нарушений и ограничения качества жизни пациентов с лимфостазом.
Диагностика лимфостаза
Лимфедема — это прежде всего клинический диагноз, и поэтому тщательный сбор анамнеза и физикальное обследование играют неоценимую роль. Поздние стадии лимфостаза могут быть диагностированы клинически без помощи дополнительных методов. Однако на ранних стадиях заболевания, сопутствующие состояния, такие как ожирение, липодистрофия и венозная недостаточность, могут осложнить постановку правильного диагноза, поэтому дополнительные методы обследования могут быть крайне необходимы. Существует много диагностических инструментов для оценки лимфатической функции. Но решение использовать любой из них должно основываться на состоянии пациента. Ранняя диагностика лимфостаза важна, потому что это значительно увеличивает успех терапии.[23]
Сбор анамнеза и физикальный осмотр
Анамнез должен включать возраст начала заболевания, семейную историю лимфостаза, наличие в анамнезе различных травм, инфекций, онкозаболеваний, сердечной патологии, гипотиреоза, гипоальбуминемии, сепсиса, венозной недостаточности или лимфатической обструкции. Кроме того, значимым фактом анамнеза являются перенесенная лучевая терапия на паховых/подмышечных областях, лимфаденэктомия, а также путешествие в районы, эндемичные по филяриозу. Лимфостаз нижней конечности обычно проявляется как отек на дорсальной поверхности стопы и пальцев с характерным тупым «квадратным» внешним видом. Лимфедема начинается обычно с отека дистальной части конечности, а затем отек прогрессирует проксимально. Кожаная или ямочная текстура кожи (феномен апельсиновой корки) и знак Копоши-Стеммера (невозможность ущипнуть складки кожи на дорсальной поверхности основания второго пальца) являются характерными признаками хронического лимфостаза. На поздних стадиях кожа на пораженном участке становится гиперкератотической, развиваются папулы, бляшки и узелки с выраженным фиброзом.
Визуализационные методики
В большинстве случаев использование различных методов визуализации не требуется для постановки диагноза. Однако они могут быть использованы для подтверждения диагноза и оценки степени поражения лимфатической системы для определения наиболее оптимальной терапевтической тактики.
- Лимфосцинтиграфия — это стандартный инструментальный метод формирования изображения лимфатической системы для подтверждения диагноза лимфедемы. Это самый рутинный и часто используемый метод исследования для оценки лимфатической функции. Визуализируя лимфатическую сосудистую сеть, лимфосцинтиграфия позволяет обнаруживать аномалии развития лимфатической системы.[24] Чувствительность и специфичность данного метода для выявления лимфедемы — примерно 73% и 100% соответственно.[25] Несмотря на неоспоримые преимущества, лимфосцинтиграфия трудозатратна и технически сложна ввиду отсутствия специального радиологического оборудования во многих клиниках.
- Магнитно-резонансная томография (МРТ) не является ни чувствительной, ни специфичной методикой визуализации для диагностики лимфедемы. Однако МРТ позволяет исключить другие причины отека конечностей и обструкции лимфопротоков, таких как образования мягких тканей, в том числе рак. МРТ также может быть использовано для оценки наличия жидкости и ее характера в мягких тканях конечностей, что помогает отличить лимфедему от других форм отеков.[26]
- Кроме того, дополнительными методами диагностики лимфостаза могут быть ультразвуковое исследование, которое позволяет исключить венозную патологию и иногда обнаружить признаки филяриоза;
- биоимпедансная спектроскопия, которая дает информацию о количестве межтканевой жидкости в пораженной конечности.
Также используются и методы лабораторной диагностики, оценивающие функцию печени и почек. Гистологические исследования имеют низкую чувствительность и специфичность для постановки диагноза лимфостаза.[24]
Лечение лимфостаза
К сожалению, лимфостаз является неизлечимым заболеванием. С другой стороны, эффективное лечение при данной патологии доступно. Два основных направления лечения включают нехирургические и хирургические варианты. Основу нехирургических методов лечения лифедемы составляют полная деконгестивная (противоотечная) терапия, компрессионная терапия, современные методы аппаратной пневмокомпрессии и специальные упражнения. Эти методы лечения эффективны главным образом на ранней стадии лимфедемы. Сегодня существует глобальная тенденция к хирургическому вмешательству и хирургическим методам, включая физиологические и восстановительные методы.[27]
Нехирургическое лечение
Обучение пациентов самоконтролю является одновременно решающим и обязательным фактором для эффективного лечения лимфостаза. Основными принципами самоконтроля являются уход за кожей, выполнение лифодренажного массажа своими силами, контроль за правильным положением повязок и одежды, правильное питание, физические упражнения и контроль веса.
Полная деконгестивная или противоотечная терапия. Полная противоотечная терапия считается золотым стандартом при лечении лимфедемы и включает в себя две фазы: редуктивную (фаза 1) и фазу поддержания (фаза 2). Данная терапия включает в себя ручной лимфодренаж, компрессионную терапию, физические упражнения, уход за кожей, а затем ношение компрессионного трикотажа. Хотя это безопасно и эффективно, но для большинства пациентов это затратно и требует много времени и наличия квалифицированных врачей для контроля качества выполняемых процедур.[28]
Ручной лимфодренаж отличается от стандартного массажа тем, что он ориентирует лимфедематозную жидкость на правильное функционирование лимфатических узлов. Кохрановское исследование показало его значимую эффективность в сочетании с компрессионной терапией, особенно у пациентов с начальными формами лимфостаза. Внешняя компрессия важна на всех этапах лечения лимфедемы. Эффективность компрессионной терапии одной или в сочетании с ручным лимфодренажным массажем доказана многочисленными рандомизированными клиническими исследованиями.
Компрессия достигает нескольких целей: улучшение лимфатического и венозного оттока, уменьшение накопления продуктов белкового обмена тканей, правильное формирование конечности, стойкий контроль объема конечности, поддержание целостности кожных покровов и защита конечности от потенциальной травмы.[29] В ряде рандомизированных исследований также сообщалось, что низкоуровневая лазерная терапия улучшает измеряемые физические параметры, а также субъективные критерии оценки боли у пациентов с лимфостазом. Лазерная терапия увеличивает лимфатический дренаж, стимулируя образование новых лимфатических сосудов, улучшая лимфатическую моторику и предотвращая образование фиброзной ткани. Обычно данный метод используется в комбинации с остальными нехирургическими методами.[30] Кроме того, в консервативной комплексной терапии лимфостаза применяются аппаратные методы пневмокомпрессии, специальные упражнения. Эффективно показал себя метод подъема ног для физического увеличения лимфатического оттока, особенно на ранних стадиях заболевания. Снижение массы тела и гигиена кожи играют важную роль на всех стадиях заболевания. Медикаментозная терапия диуретиками и бензопиронами не показала своей эффективности в исследованиях по лечению лимфостаза.
Хирургическое лечение
Различные хирургические методы были опробованы на протяжении многих лет в прошлом. Однако большинство этих методов были отвергнуты из-за их крайней неэффективности. Лишь несколько хирургических подходов являются по-прежнему жизнеспособными. Они применимы при тяжелой слоновости и массивной локальной лимфедеме, особенно когда консервативная терапия безуспешна.
Существуют следующие основные подходы к хирургическому лечению лимфедемы:
- Дебуляция (уменьшение жидкости и ткани, или циторедукция);
- Реконструктивные подходы (восстановление функции лимфатической системы).
Дебуляция — резекция избыточной лимфедематозной ткани. При этом нормальные ткани, которые по-прежнему дренируются компетентной лимфатической системой, остаются нетронутыми, после чего область покрывается кожными аутотрансплантатами. Наиболее часто используемым методом является метод Чарльза и процедура Томпсона.
К реконструктивному подходу относятся два микрохирургических метода лечения, которые показали многообещающие результаты: создание лимфовенозных анастомозов и реваскуляризация лимфатических узлов. Однако хирургическое лечение имеет ограничения. Слабое заживление ран остается самым главным фактором. Дополнительные хирургические риски включают сенсоневральные повреждения, гипертрофическое рубцевание, некроз трансплантата, экзофитный кератоз и рецидив лимфедемы.
Прогноз. Профилактика
Недавнее обнародование списка факторов риска вторичной лимфедемы по типу «это делать, а это не делать» в значительной степени анекдотично и недостаточно исследовано. Хотя некоторые предостережения основаны на вполне надежных физиологических принципах (например, избегать чрезмерного нагревания заинтересованной конечности или для предотвращения заражения), другие менее поддерживаются.
Следует отметить, что большинство опубликованных исследований по частоте возникновения вторичной лимфедемы сообщают о менее чем 50% вероятности развития лимфедемы. Поэтому стандартное использование некоторых из этих методов профилактики для «предотвращения» лимфедемы может быть неприемлемым и, вероятно, подвергает пациентов ненужной терапии. Многие методы профилактики не имеют под собой доказательной базы и не продемонстрировали четко определенные риски и профилактические меры.
Если диагноз лимфедемы неясен или нуждается в более четком определении прогноза, то рекомендовано обратиться за консультацией к клиническому лимфологу или в специализированный лимфологический центр, если он доступен. В редких случаях хроническая лимфедема может привести к кожной ангиосаркоме, известной как синдром Стюарта-Тревиса. Прогноз данного осложнения неблагоприятный, средняя выживаемость пациентов составляет примерно 19 месяцев после постановки диагноза.