Ведение родов
Версия: Клинические протоколы МЗ РК — 2022 (Казахстан)
Категории МКБ:
Роды одноплодные, самопроизвольное родоразрешение (O80)
Разделы медицины:
Акушерство и гинекология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» января 2023 года
Протокол №177
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ВЕДЕНИЕ РОДОВ
Физиологические роды
– это роды одним плодом в сроке гестации 37 недель 0 дней – 42 недели, которые начались спонтанно, низкого риска в начале и в течение всего родового процесса, при которых ребенок родился спонтанно в затылочном предлежании, после родов родильница и новорожденный находятся в удовлетворительном состоянии.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2018 год (пересмотр 2022 год).
Сокращения, используемые в протоколе:
Пользователи протокола: акушеры-гинекологи, неонатологи, акушерки, врачи скорой помощи
Категория пациентов: роженицы и родильницы.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-15]
Диагностические критерии:
наличие регулярной родовой деятельности (не менее 2 схваток за 10 минут);
при влагалищном исследовании – структурные изменения шейки матки и/или открытие маточного зева.
Жалобы: схваткообразные боли внизу живота (не менее 2 схваток за 10 минут).
Анамнез: количество, течение предыдущих родов, осложнения послеродового периода, наличие или отсутствие, анте- или интранатальных потерь плода.
Физикальное обследование:
пальпаторное определение регулярных сокращений матки (не менее двух схваток за 10 минут продолжительностью 20 секунд и более);
определение ее эмоциональных и психологических потребностей;
определение высоты стояния дна матки, положения и предлежания плода;
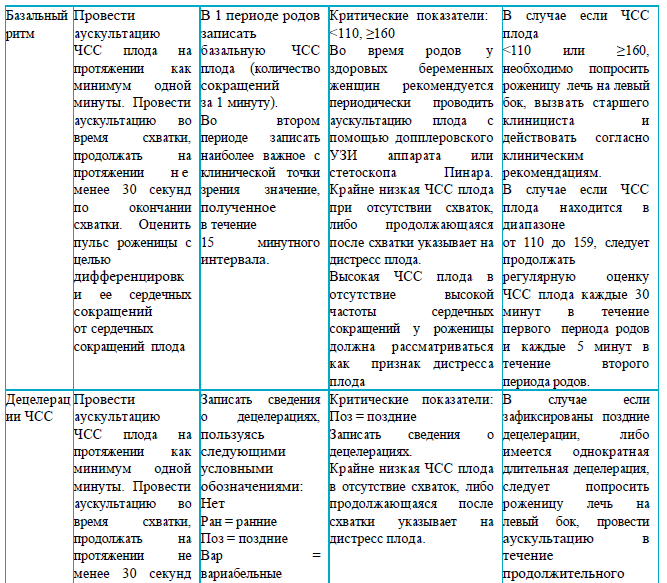
выслушивание сердцебиения плода (в случае если ЧСС плода находится в диапазоне от 110 до 159, следует продолжать регулярную оценку ЧСС плода каждые 30 минут в течение первого периода родов и каждые 5 минут в течение второго периода родов, аускультацию проводить во время схватки, продолжать на протяжении не менее 30 секунд по окончании схватки).
влагалищное исследование (после получения согласия, обеспечения конфиденциальности и комфорта) на предмет структурных изменений шейки матки;
измерение АД каждые 4 часа, (при гипертензии через 1 час);
измерение пульса – каждые 30 минут;
измерение температуры тела каждые 4 часа;
контроль частоты и объем мочеиспускания (самоконтроль роженицы);
оценка боли, испытываемой роженицей, включая ее желание применить один из методов обезболивания; помочь справиться с болевыми ощущениями – одна из основных задач медицинского персонала во время родов (Приложение 1);
обсуждение с роженицей метод ведения 3-го периода с предоставлением полной устной и письменной информации о потенциальных преимуществах и недостатков активной и выжидательной тактики ведения последового периода.
Лабораторные исследования:
общий анализ крови;
определение группы крови и резус фактор.
Инструментальные исследования: КТГ – с целью мониторинга за состоянием внутриутробного плода.
Показания для проведения КТГ плода.
роды с рубцом на матке (предшествующее кесарево сечение, миомэктомия);
преэклампсия;
индукция родов;
переношенная беременность (более 42 недель и 1 день);
длительный безводный период;
сахарный диабет, гестационный сахарный диабет;
резус — конфликтная беременность;
показания, связанные с соматическими заболеваниями матери.
Со стороны плода:
аускультативные нарушения при выслушивании сердцебиения плода;
внутриутробная задержка роста плода;
преждевременные роды;
маловодие, многоводие;
многоплодие;
нарушение маточно-плодово-плацентарного кровотока по данным допплерометрии;
подозрительная или патологическая кардиотокограмма в антенатальном периоде;
мекониальное окрашивание околоплодных вод;
тазовое предлежание плода.
Состояния, связанные с течением родов:
стимуляция родовой деятельности окситоцином;
эпидуральная анестезия;
вагинальное кровотечении во время родов;
гипертермия матери (38 и выше);
появление мекония в водах в процессе родов.
Таблица 1. Оценка параметров КТГ
При нормальном типе кардиотокограммы во время родов запись осуществляется каждые 3 часа по 30-40 мин. и при любом вмешательстве, направленном на изменение маточной активности, или, при появлении вышеперечисленных показаний.
При подозрительном типе КТГ запись производится непрерывно до нормализации показателей или усугубления патологических изменений.
При патологическом типе КТГ необходимо принять решение о способах и методах родоразрешения в течение 20-25 мин.
Оценка параметров КТГ:
«Нормальная» – все четыре параметра КТГ находятся в пределах нормы.
«Подозрительная КТГ» – один параметр находится в подозрительной категории, а остальные – в нормальной.
«Патологическая КТГ» – два и более параметров КТГ находятся в подозрительной категории или один и более параметров – в патологической категории. Не учитывая акцелерации.
Показания для консультации специалистов: нет.
Диагностический алгоритм:
Диагностика (скорая помощь)
Перечень основных диагностических мероприятий.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
сбор жалоб, анамнеза заболевания и жизни;
физикальное обследование (АД, пульс, температура тела).
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации:
сбор жалоб, анамнеза заболевания и жизни;
физикальное обследование (АД, пульс, определение сокращений матки; определение положения и предлежания плода, выслушивание сердцебиения плода);
оценка схваток;
влагалищное исследование;
измерение температуры тела
общий анализ крови;
определение группы крови и резус- принадлежность роженицы;
определение группы крови новорожденного
определение резус-принадлежность новорожденного от резус отрицательной матери.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
Дифференциальный диагноз: нет.
Дополнительные методы исследования: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-20]:
Цели лечения: обеспечение безопасности для роженицы и ребенка во время родов при минимально возможном вмешательстве в физиологический процесс.
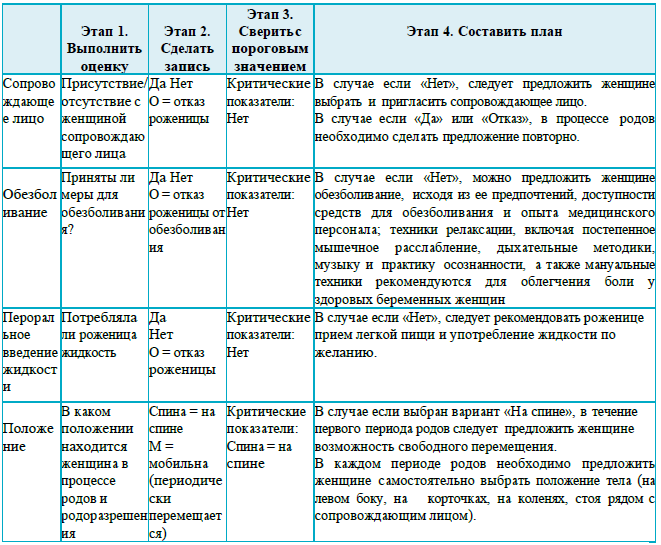
Карта наблюдения, маршрутизация пациента (схемы, алгоритмы): ведение партограммы (Приложение 2).
Тактика ведения родов:
Первоначальная оценка состояния роженицы:
выслушивание показаний роженицы, определение ее эмоциональных и психических потребностей и осмотр ее медицинской карты;
физикальное обследование роженицы (температура тела, пульс, артериальное давление, продолжительность, сила и частота схваток);
определение высоты стояния дна матки, положение плода в матке и предлежание плода;
определение характера влагалищных выделений (кровянистые выделения, амниотическая жидкость);оценка боли, испытываемой роженицей, включая ее желание применить один из методов обезболивания. Помочь роженице справиться с болевыми ощущениями – одна из основных задач медицинского персонала во время родов (Приложение 1).
выслушивание сердцебиения плода (в случае если ЧСС плода находится в диапазоне от 110 до 159, следует продолжать регулярную оценку ЧСС плода каждые 30 минут в течение первого периода родов и каждые 5 минут в течение второго периода родов, аускультацию проводить во время схватки, продолжать на протяжении не менее 30 секунд по окончании схватки).
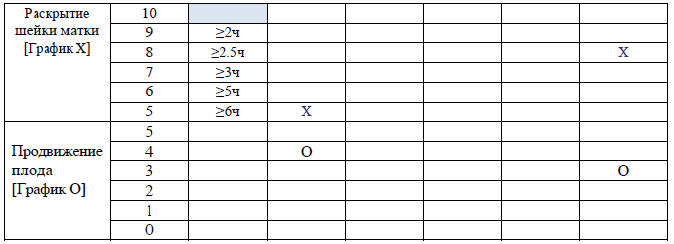
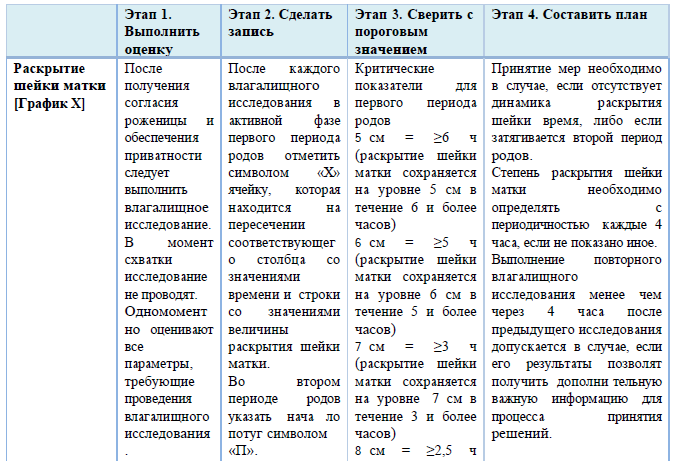
графическое ведение записи родов (партограмма) должно быть использовано, как только установлена активная фаза первого периода родов (раскрытие шейки матки 5 см и более). Партограмма используется для ведения первого и второго периода родов.
Первый период родов – время от начала регулярных схваток до полного открытия шейки матки.
латентная фаза первого периода родов длится до раскрытия 5 см;
активная фаза первого периода родов длится с момента открытия шейки матки 5 см (включительно) до полного открытия шейки матки.
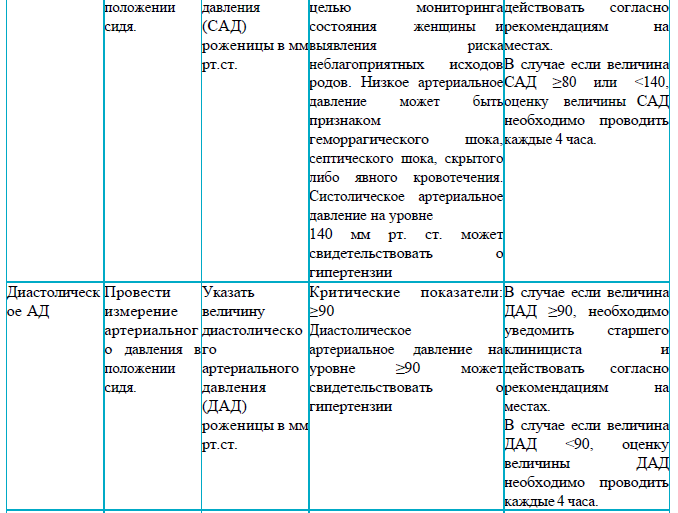
Показания для вызова врача при ведении родов акушеркой:
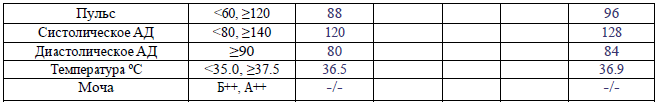
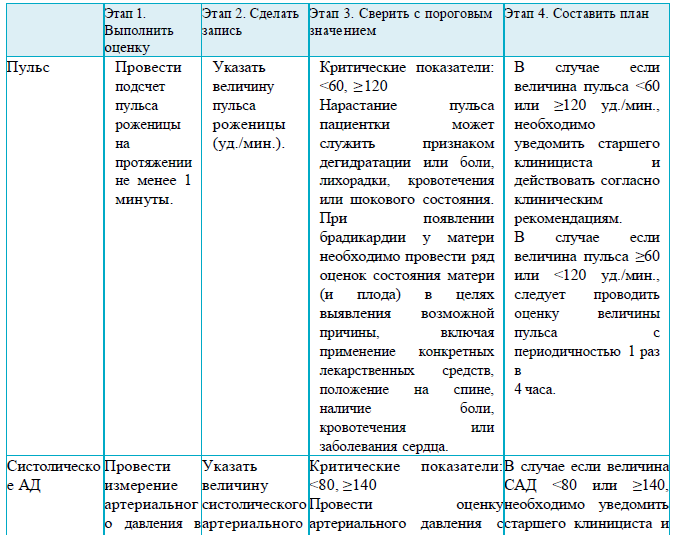
пульс матери < 60 или ≥120;
САД менее <80 или ≥ 140, ДАД ≥90;
температура менее <35 или ≥37,5;
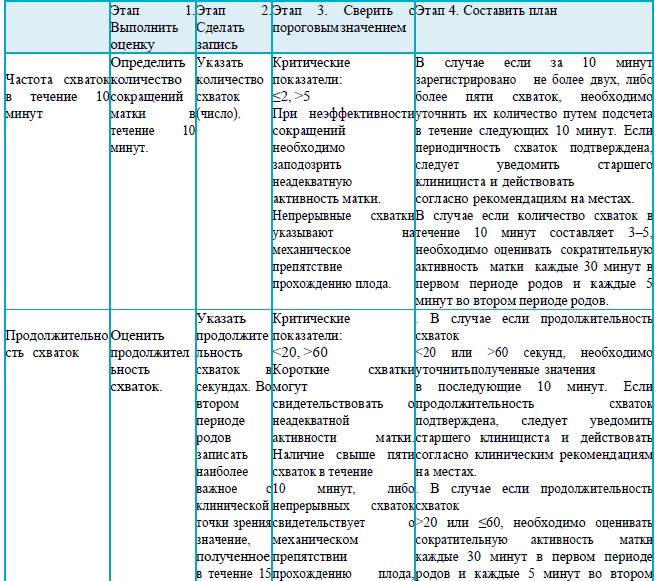
в случае, если за 10 минут зарегистрировано менее 2 или более 5 схваток;
в случае, если продолжительность схваток < 20 или > 60 секунд;
тахикардия плода выше 160 ударов в минуту и брадикардии ниже 110 ударов в минуту;
изменение характера околоплодных вод – зеленые, геморрагические;
появление кровянистых выделений из половых путей;
появление головных болей, головокружения, боли в эпигастрии, тошноты, рвоты, мелькании мушек перед глазами.
Второй период родов – время от полного раскрытия шейки матки до рождения плода.
Пассивная фаза второго периода родов:
обнаружение полного раскрытия шейки матки до активных потуг.
Активная фаза второго периода родов:
с начала потуг до изгнания плода.
Предложены следующие временные критерии продолжительности активной фазы второго периода родов:
у первородящих до 3 часов
у повторнородящих до 2 часов
Критические показатели для второго периода родов ≥3 ч у нерожавших; ≥2 ч у повторнородящих
Рекомендации по наблюдению во втором периоде родов:
Наблюдения акушерки за роженицей во втором периоде родов включают (все наблюдения регистрируются в партограмме):
ежечасное измерение артериального давления и пульса;
измерение температуры тела
влагалищное исследование, предлагаемое ежечасно в активной фазе второго периода родов;
документирование частоты схваток каждые полчаса;
аускультация сердцебиения плода должна проводиться каждые 5 минут (аускультацию проводить во время схватки, продолжать на протяжении не менее 30 секунд по окончании схватки). Пульс матери должен прощупываться в случае подозрения на фетальную брадикардию/любые аномалии ЧСС плода для различия между двумя сердцебиениями.
контроль за частотой опорожнения мочевого пузыря;
постоянное удовлетворение эмоциональных и физиологических потребностей женщины.
NB! Необходимо постоянно учитывать положение женщины, потребность в питье, облегчение боли в течение второго периода.
Помощь во втором периоде родов:
рождение ребенка может происходить в любом положении, которая выбрала сама женщина (нежелательно — положение на спине);
потуги регулируются самой роженицей;
если потуги неэффективны могут применяться поддержка, изменение позы, опорожнение мочевого пузыря и поощрение;
в потужном периоде необходимо проводить аускультацию сердцебиения плода в течение одной минуты – каждые 5 минут или после каждой потуги на протяжении не менее 30 секунд по окончании схватки
эпизиотомия должна проводиться при оперативных вмешательствах или угрожающем состоянии плода;
должна быть проведена эффективная инфильтративная анальгезия до выполнения эпизиотомии (р-р лидокаина 2% – 2,0 мл или р-р прокаина 0,5% – 10 мл);
после рождения головки, проверить, нет ли обвития пуповиной, при тугом обвитии пересечь пуповину между 2-мя зажимами, при нетугом – ослабить натяжение пуповины и дождаться следующей потуги.
Третий период родов охватывает промежуток времени между рождением ребенка и выделением последа.
Активное ведение 3-го периода:
после рождения переднего плечика в/м вводят 10 ЕД окситоцина (или 5 ЕД окситоцина в/в)
Рождение плаценты с помощью контролируемых тракций за пуповину:
не раньше, чем через 1 минуту после рождения ребенка, наложите зажим на пуповину ближе к промежности;
держите пережатую пуповину в слегка натянутом состоянии одной рукой;
положите другую руку непосредственно над лобком женщины и, стабилизируйте матку, отводя ее от лона во время контролируемого потягивания за пуповину (поможет избежать выворота матки);
дождитесь сильного сокращения матки (2-3 минуты). Как только почувствуете, что матка сократилась (округлилась, стала плотной) или пуповина удлинилась, очень осторожно потяните на себя вниз пуповину (тракция) для рождения плаценты. Не ждите признаков отделения плаценты, прежде чем начать потягивание за пуповину. Одновременно продолжайте отводить матку другой рукой (контртракция) в направлении противоположном потягиванию за пуповину;
если плацента не опускается в течение 30-40 секунд во время контролируемой тракции, прекратите тянуть за пуповину и дождитесь очередного сокращения матки.
если нужно, переложите зажим как можно ближе к промежности по мере того, как пуповина удлиняется.
во время следующего сокращения матки повторите контролируемую тракцию за пуповину с одновременной контртракцией в противоположную сторону.
NB! Никогда не проводите тракцию за пуповину (потягивание) без применения контртракций (отведения) хорошо сократившейся матки!
при рождении плаценты тонкие плодные оболочки могут оборваться. Держите плаценту обеими руками и осторожно скручивайте плодные оболочки пока не родятся (осмотрите внимательно плаценту, чтобы убедится в ее целостности).
Массаж матки:
сразу после рождения последа проведите массаж матки через переднюю брюшную стенку пока матка не сократится.
Контроль за тонусом матки проводится:
каждые 15 минут в течение первого часа;
каждые 30 минут в течении второго часа;
каждый час в течении третьего и четвертого часа после родов;
затем каждые четыре часа в течении 24 часов после родов.
Просьбы женщин с низким риском послеродового кровотечения, о физиологическом ведении третьего периода родов должны быть удовлетворены.
Переход от физиологического ведения к активному ведению третьего периода родов показан в случае:
кровотечения;
задержки отделения плаценты в течение часа;
желания женщины искусственно ускорить третий период.
Потягивание пуповины/пальпация матки должны проводиться только после введения окситоцина, как составляющей части активного ведения родов.
Показания к осмотру шейки матки:
кровотечение;
инструментальные роды;
быстрые или стремительные роды.
Наблюдения акушерки за женщиной в третьем периоде родов должны включать:
оценку общего физического состояния, показатели гемодинамики и цвет кожных покровов;
характер и количество выделений из влагалища.
Длительный третий период:
третий период родов диагностируется как длительный, если не завершен в течение 30 минут после рождения ребенка с активным ведением родов и 60 минут с физиологическим ведением.
Рекомендации по лечению при задержке отхождения плаценты:
всегда должен быть внутривенный доступ у женщин с задержкой отхождения плаценты. Внутривенное вливание окситоцина должно применяться для помощи рождения плаценты.
если плацента не отделяется в течение 30 минут после инъекции окситоцина, или начинается кровотечение, женщине необходимо произвести ручное удаление плаценты, после предоставления информации.
Показания для вызова врача (в случае, если роды ведет акушерка)
при неэффективности активного ведения 3-го периода родов, отсутствии признаков отделения и выделения последа в течение 30 минут активного ведения;
при отрыве пуповины;
при дефекте последа;
при кровотечении;
разрывы мягких родовых путей, требующие ушивания;
ухудшении состояния родильницы
Немедикаментозное лечение:
Уменьшение болевых ощущений может быть достигнуто применением немедикаментозного лечения: душ и ванна, музыка, проведение массажа, акупунктура, специальное дыхание в сочетании с релаксацией, психологическая поддержка, участие членов семьи (семейно- ориентированные партнерские роды), а также информирование роженицы о ходе родов.
Медикаментозное лечение [16-20]
Медикаменты, используемые для ведения родов:
Утеротоники: окситоцин 10 ЕД после рождения переднего плечика внутримышечно (или 5 ЕД внутривенно) для сокращения матки после рождения ребенка, 20 ЕД в пупочную вену на 20 мл 0,9% раствора натрия хлорида (при задержке отхождения плацента).
Новорожденный с геморрагической болезнью.
Гемостатические препараты: фитоменадион раствор для внутримышечного введения 10 мг/мл, 1 мл.
NB! Фитоменадион новорожденным применятся в педиатрической дозировке 2 мг / 0,2 мл.
Новорожденным для профилактики геморрагических заболеваний – внутримышечно 0,5 – 1 мг однократно в течение первого часа после рождения;
для лечения 1 мг внутримышечно в день в течение 3-4 дней (в увеличенных дозах в случае непрямых антикоагулянтов у матери).
Недоношенные новорожденные со сроком гестации менее 36 недель и весом 2500 грамм и более: 1 мг внутримышечно однократно в течение первого часа после рождения.
Недоношенные новорожденные со сроком гестации менее 36 недель беременности и весом менее 2500 грамм: из расчета 0,4 мг/кг внутримышечно однократно в течение первого часа после рождения.
Количество и частота последующих доз должны быть основаны на состоянии коагулограммы.
Перечень основных лекарственных средств (имеющих 100% вероятность применения)
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): применяются в зависимости от клинической ситуации и группы риска.
Другие виды лечения: нет.
Хирургическое вмешательство:
Восстановление целостности мягких родовых путей при травме, вызванной либо разрывом.
Дальнейшее ведение [1-9, 20]:
Профилактические мероприятия: профилактика послеродового кровотечения – активное ведение 3 периода родов, профилактика конъюнктивита новорожденных, профилактика геморрагической болезни новорожденного.
После родов: При резус отрицательной крови у матери и резус-положительном факторе у новорожденного, отсутствии титра антител у матери, следует ввести матери анти-D-иммуноглобулин человека дозировкой 300 мкг внутримышечно в течение 72 часов после определения. При резус отрицательной принадлежности крови матери и отца, профилактика иммуноглобулином не проводится.
Дальнейшее ведение включает первый патронаж родильницы проводится в первые 3 суток после выписки из роддома.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: удовлетворительное состояние родильницы и новорожденного.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: регулярная родовая деятельность.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2022
- 1) Рекомендации ВОЗ по уходу в интранатальный период для формирования положительного опыта родов: улучшение здоровья и благополучия матерей и новорожденных. 2018 https://apps.who.int/iris/bitstream/handle/10665/272449/WHO-RHR-18.12-rus.
2) Ayres-de-Campos D. Arulkumaran S for the FIGO Intrapartum Fetal Monitoring Expert Consensus Panel FIGO consensus guidelines on intrapartum fetal monitoring introduction. Int J GynecolObster2015; 131:3 — 4, Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00392-6/pdf [accessed 10.08.16].
3) Ayres-de-Campos D. Arulkumaran S for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: physiology of fetal oxygenation and the main goals of intrapartum fetal monitoring. Int J GynecolObster2015; 131:5 — 8, Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00393-8/pdf[accessed 10.08.16].
4) Lewis D. Downe. S for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: intermittent auscultation. Int J GynecolObster2015; 131:9–12. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00394-X/pdf [Accessed 10. August 2016].
5) Ayres-de-Campos D, Spong CY, ChandraharanE for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: cardiotocography. Int J GynecolObster 2015;131(1):13 – 24. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00395-1/pdf [Accessed 10. August 2016].
6) Visser GHAAyres-de-Campos D for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: adjunctive technologies. Int J GynecolObster2015;131:25 – 9. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00396-3/pdf [accessed 10.08/16].
7) Дональд Гибб., Сабаратнам Арулкумаран. Основы кардиотокографии. Теоретические и клинические аспекты. Перевод с английского четвертого издания. -М: Литосфера, 2019. – 323с.
Петрухин В.А., Новикова С.В., Кузин В.Ф. Кaрдиотокография. Метод оценки функционального состояния плода во время беременности и в родах. – М.: МЕДпресс – информ, 2020. – 76с.
9) BNF 80 September 2020- March 2021 10) U.S. Food and Drug Administration 2022 — https://www.fda.gov/media/71502/download
11) WHO Model List of Essential Medicines – 22nd List (2021)
12) Vimal Scott Kapoor, Jennifer R Evans, S Swaroop Vedula Interventions for preventing ophthalmia neonatorum. Cochrane Database of Systematic Reviews. Version published: 21 September 2020. https://doi.org/10.1002/14651858.CD001862.pub4
13) Ayres-de-Campos D. Arulkumaran S for the FIGO Intrapartum Fetal Monitoring Expert Consensus Panel FIGO consensus guidelines on intrapartum fetal monitoring introduction. Int J Gynecol Obster 2015;131:3 — 4, Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00392-6/pdf [accessed 10.08.16].
14) Ayres-de-Campos D. Arulkumaran S for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: physiology of fetal oxygenation and the main goals of intrapartum fetal monitoring. Int J Gynecol Obster 2015;131:5 — 8, Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00393-8/pdf [accessed 10.08.16].
14) Lewis D. Downe. S for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: intermittent auscultation. Int J Gynecol Obster 2015;131:9 – 12. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00394-X/pdf [Accessed 10. August 2016].
15) Ayres-de-Campos D, Spong CY, Chandraharan E for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: cardiotocography. Int J Gynecol Obster 2015;131(1):13 – 24. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00395-1/pdf [Accessed 10. August 2016].
16) Visser GHA Ayres-de-Campos D for the FIGO Intrapartum Fetal Monitoring Expert Consensus. Panel FIGO consensus guidelines on intrapartum fetal monitoring: adjunctive technologies. Int J Gynecol Obster 2015;131:25 – 9. Online. Available: http:// www.ijgo. Org/article/S0020-7292(15)00396-3/pdf [accessed 10.08/16].
17) National Institute for Health and Care Excellence ( NICE). Intrapartum care for healthy women and their babies. NACE clinical guideline 190; December 2014. Available: https://www/nice.org.uk/guidance/cg190/resources/intrapartum-care-for-healthy-women-end-babies-35109866447557 [accessed 10.08.16].
18) Дональд Гибб., Сабаратнам Арулкумаран. Основы кардиотокографии. Теоретические и клинические аспекты. Перевод с английского четвертого издания. -М: Литосфера, 2019. – 323с.
19) Петрухин В.А., Новикова С.В., Кузин В.Ф. Кардиотокография. Метод оценки функционального состояния плода во время беременности и в родах. – М.: МЕДпресс – информ, 2020. – 76с.
20) Партограмма ВОЗ: руководство для пользователя, 2022
- 1) Рекомендации ВОЗ по уходу в интранатальный период для формирования положительного опыта родов: улучшение здоровья и благополучия матерей и новорожденных. 2018 https://apps.who.int/iris/bitstream/handle/10665/272449/WHO-RHR-18.12-rus.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Исенова Сауле Шайкеновна – доктор медицинских наук, профессор, акушер-гинеколог, заведующая кафедрой акушерства и гинекологии НАО «Казахский национальный медицинский университет им. С.Д. Асфендиярова»
2) Аимбетова Алия Робертовна – доктор медицинских наук, акушер-гинеколог Центра молекулярной медицины.
3) Лившиц Нина Викторовна – врач функциональной диагностики, ТОО «Институт репродуктивной медицины»
4) Акшалова Асель Талгатбековна – доктор философии (PhD) по специальности «Медицина», АО «Научный центр акушерства, гинекологии и перинатологии» врач-клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент: Бапаева Гаури Биллахановна – доктор медицинских наук, профессор, директор департамента женского здоровья Национальный Научный Центр материнства и детства КФ «University Medical Center»
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Немедикаментозное обезболивание:
Уменьшение болевых ощущений может быть достигнуто применением немедикаментозных методов обезболивания (душ и ванна, музыка, проведение массажа, специальное дыхание в сочетании с релаксацией), психологическая поддержка женщины и семьи, информирование о процессе родов.
Ингаляционное обезболивание:
Во всех родильных отделениях должен быть смесь кислорода и закиси азота 50:50, т.к. он может облегчить боль при родах, но женщин следует проинформировать, что он может вызвать тошноту и головокружение.
Регионарное обезболивание:
Прежде чем остановить свой выбор на эпидуральной анальгезии, женщина должна быть проинформирована о возможном риске, преимуществах и о возможных последствиях родов.
Информация об эпидуральной анальгезии должна включать следующие пункты:
обеспечивает более эффективное обезболивание;
связана с более длительным вторым периодом родов и с увеличением риска вагинальных инструментальных родов;
не связана с продолжительными болями в спине;
не связана с увеличением вероятности кесарева сечени;
будет сопровождаться более интенсивным наблюдением и внутривенным введением;
роженицам, желающим получить регионарную анальгезию, не нужно в этом отказывать, включая женщин с сильными болями в латентной фазе родов;
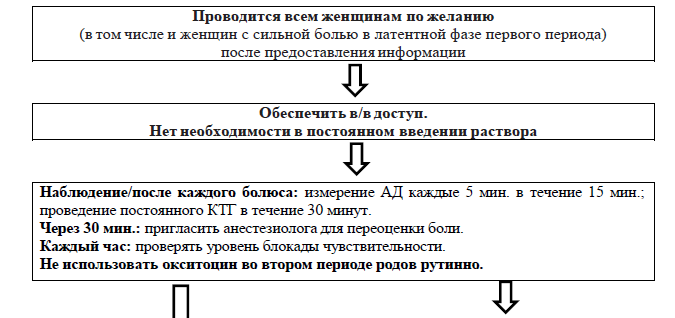
во время применения регионарной анальгезии или после дальнейших болюсных введений артериальное давление должно измеряться каждые пять минут в течение 15 минут;
при подтверждении полного раскрытия шейки матки у женщин с эпидуральной анальгезией, если женщина не испытывает позыва к потугам или не видна головка младенца, следует задерживать потуги по крайней мере на 1 час или больше при желании женщины, после чего потуги по время схваток должны активно поощряться;
окситоцин не должен использоваться в обычном порядке во время второго периода родов у женщин, получивших регионарную анальгезию;
рекомендуется проведение непрерывной кардиотокограммы в течение минимум 30 минут во время введения регионарной анальгезии и после введения каждого последующего болюса 10 мл и более.
Основные рекомендации по уходу и поддержке в родах.
На протяжении всего периода родов медицинские работники должны оказывать полноценную эмоциональную, психологическую и физическую помощь женщине и ее семье или помощникам.
Чтобы наладить контакт с роженицей, мед. работнику, осуществляющему уход в родах, необходимо:
приветствовать, представиться женщине;
поддержать спокойную обстановку;
уважать личное пространство роженицы;
предоставить информацию о течении родов, предполагаемых манипуляциях;
предоставить информацию о методах обезболивания родов;
оповестить женщину о передаче своих функций по уходу другому медицинскому работнику, в случае возникновения необходимости дополнительной консультации или в случае окончании смены.
Клиническое вмешательство не должно предлагаться или советоваться, в случае, если роды проходят нормально и женщина, и ребенок находятся в хорошем состоянии.
Обстановка индивидуальной родовой палаты должна быть приближенной к домашней.
Поступающую на роды роженицу принимает дежурная акушерка родильного блока, которая должна: представиться, познакомить с основными принципами ведения родов, предложить роды с партнером, измерить температуру тела, пульс, АД; с началом родовой деятельности – вести партограмму.
Переход от периодической аускультации к непрерывному КТГ у женщин низкого риска рекомендуется по следующим основаниям:
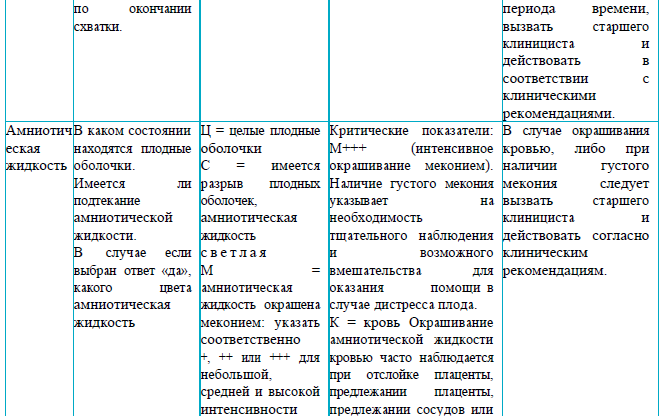
значительное загрязнение меконием амниотической жидкости, также такой переход следует рассмотреть при легком загрязнении меконием амниотической жидкости;
аномальная частота сердечных сокращений плода, обнаруженная при периодической аускультации (менее 110 ударов в минуту; более 160 ударов в минуту; любая децелерация после схваток);
материнская пирексия (определяемая как 38,0°C единично или 37,5°C дважды с разрывом в 2 часа);
кровотечение, начавшееся в родах;
использования окситоцина для усиления родовой деятельности;
по просьбе роженицы.
Первичный уход за новорожденным:
Уход осуществляется акушеркой, принимавшей роды или совместно с детской медсестрой.
Первые два часа ребенок находится в постоянном контакте «кожа к коже» с матерью.
При появлении признаков готовности предоставить новорожденному возможность самостоятельно начать грудное вскармливание.
Первое консультирование по грудному вскармливанию проводит акушерка.
Измерять температуру тела ребенка электронным термометром через 30 минут и к концу 2-го часа от момента родов (норма 36,5 – 37,5°C).
Профилактическое закладывание 1% тетрациклиновой мази в глаза новорожденного проводится в конце 1-го часа после рождения.
Использовать домашнюю одежду для новорожденного.
Взвешивание и измерение ребенка проводится к концу второго часа с соблюдением всех правил тепловой защиты.
Осмотр неонатолога рекомендуется в конце 2-го часа, после чего ребенка переодевают в чистую и сухую одежду распашонки и ползунки.
Для профилактики геморрагической болезни новорожденного ввести фитоменадион в/м 10 мг однократно (возможно пероральное применение препарата согласно инструкции).
Через 2 часа при отсутствии осложнений родильница с новорожденным переводятся в послеродовую палату.
Обезболивание
Предложите помощь и поддержку.
Предложите ей прибегнуть в аналгезии на любом этапе родов.
Комплекс мер по обезболиванию
Для снятия боли предложите проведение родов в воде.
Поддержите женщину в применении техники дыхания/расслабления, массажа и музыки.
Обеспечить доступ для смеси кислорода и закиси азота.
Объясните, что:
– Они обеспечивают временное обезболивание.
– Закись азота может вызвать у женщин тошноту и головокружение.
Перед выбором эпидуральной анестезии
Сообщите женщине, что эпидуральная анестезия:
– Проводится только в родильных отделениях.
– Обеспечивает наиболее эффективное обезболивание, чем опиоиды.
– Увеличивает длительность второго периода родов и повышает вероятность влагалищных инструментальных родов.
– Не приводит к длительным болям в пояснице.
– Не приводит к увеличению длительности первого периода родов и не повышает вероятность кесарева сечения.
– Введение опиоидов в большом объеме может вызвать проблемы с дыхательной системой у ребенка и вызвать у него сонливость.
Регионарная анестезия
(Регионарная анестезия проводится только в родильных отделениях, анестезиологом)
Приложение 2
Ведение партограммы
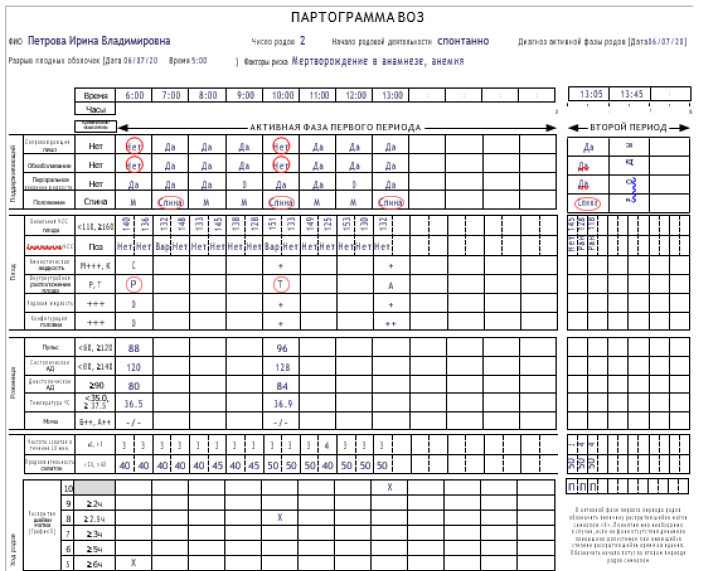
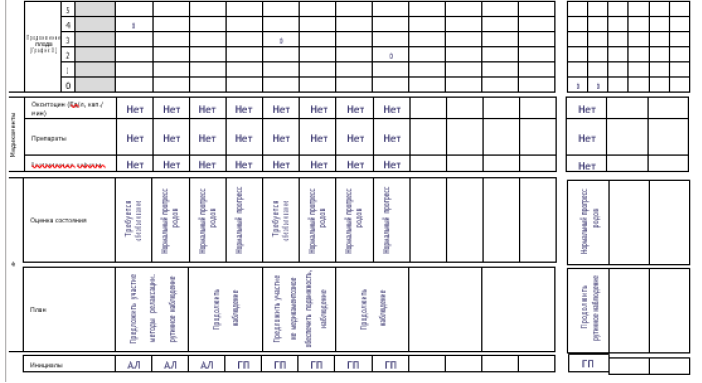
1. Партограмма – это графическое отображение результатов динамического наблюдения во время родов за процессом раскрытия шейки матки и продвижения головки плода, родовой деятельностью, состоянием роженицы и плода в 1 и 2 периоде родов.
Информацию необходимо вносить в партограмму о состоянии женщины и плода, а также о ходе родов следует с начала активной фазы первого периода родов (раскрытие шейки матки 5 см или более), независимо от числа родов и состояния оболочек. Хотя заполнение партограммы не проводят в латентной фазе родов, однако рекомендуется в латентной фазе проводить мониторинг, оказание необходимой помощи и содействия беременной и плоду.
Структура партограммы
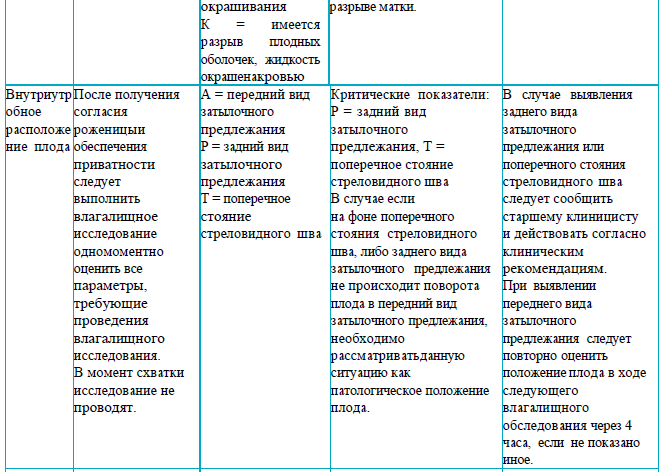
Партограмма представлена семью разделами:
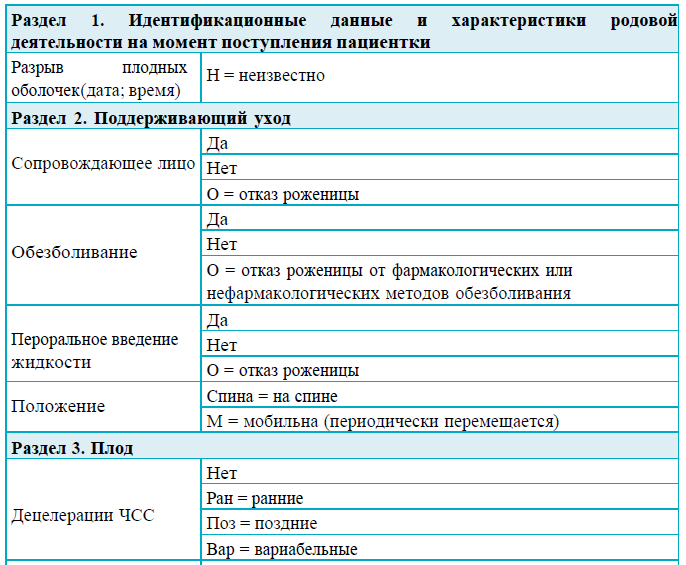
1. Идентификационные данные и характеристики родовой деятельности на момент поступления пациентки
2. Поддерживающий уход
3. Оказание помощи ребенку
4. Оказание помощи матери
5. Ход родов
6. Введение лекарственных средств
7. Совместное принятие решений
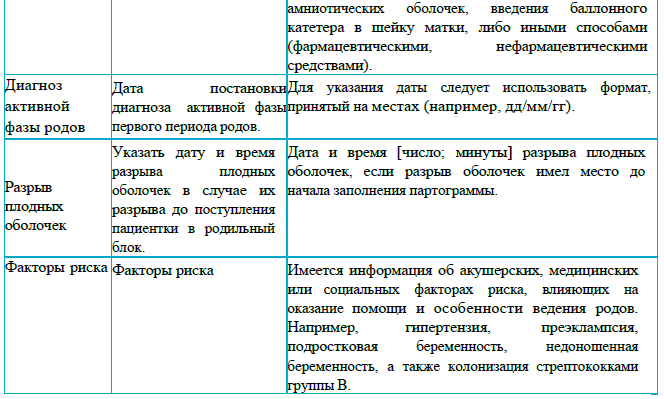
В разделе 1 указывают полное имя женщины, а также: число родов, начало родовой деятельности (самостоятельное/индуцированное), дата постановки диагноза активной фазы родов, дата и время разрыва оболочек, факторы риска. Этот раздел следует заполнить информацией, полученной при подтверждении диагноза активной фазы родов.
Порядок заполнения раздела 1.
Рекомендации для заполнения раздела 1
В разделах 2–7 после поступления роженицы в родильный блок необходимо заполнить информацию по всем разделам. Для продолжения наблюдений, сделанных в первом периоде родов, в партограмме предусмотрен раздел для второго периода родов.
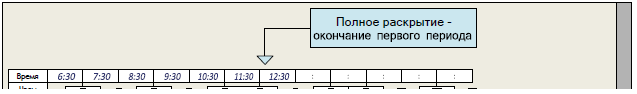
Порядок указания времени в партограмме
Как указано в примере выше, в случае если первую оценку состояния проводят в 6:30, а вторую и третью оценку состояния выполняют спустя 4 часа и по показаниям, все эти сведения необходимо внести в соответствующие столбцы. В случае если в 12:30 произошло полное раскрытие маточного зева, указание времени следует продолжать в ячейках, соответствующих второму периоду родов.
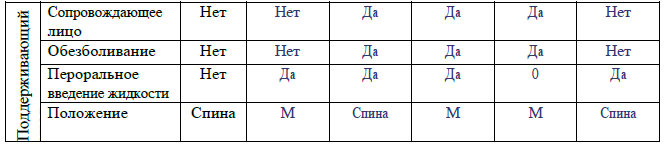
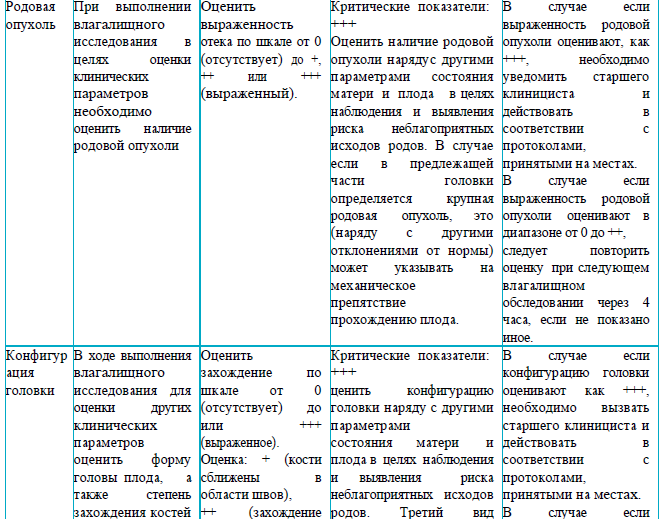
Раздел 2
Рекомендации для заполнения раздела 2 партограммы
Раздел 3
Рекомендации для заполнения раздела 3 партограммы
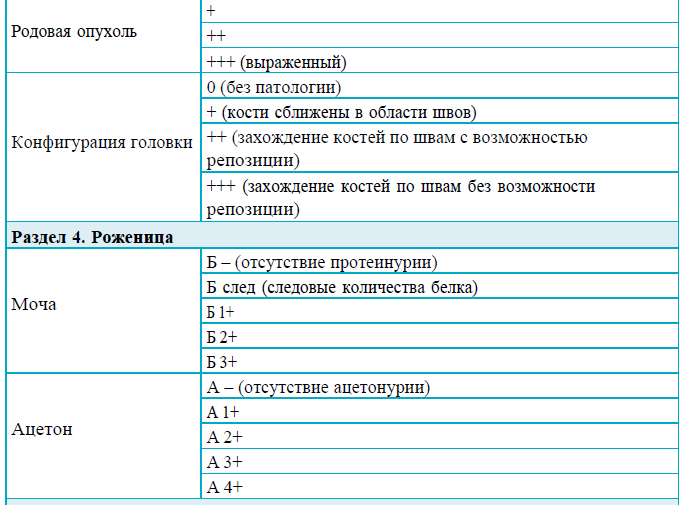
Раздел 4
Рекомендации для заполнения раздела 4 партограммы
Раздел 5
Рекомендации для заполнения раздела 5 партограммы
Раздел 6
Рекомендации для заполнения раздела 6 партограммы
Раздел 7
Рекомендации для заполнения раздела 7 партограммы
Сокращения для записи нечисловых величин
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Роды — физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери.
Врач, фельдшер или акушерка скорой и неотложной медицинской помощи (СиНМП) могут столкнуться с любым периодом родового акта: раскрытия, изгнания, последовым и ранним послеродовым периодом.
Медработник должен уметь диагностировать периоды родов, оценить их физиологическое или патологическое течение, выяснить состояние плода, выбрать рациональную тактику ведения родов и раннего послеродового периода, провести профилактику кровотечения в последовом и раннем послеродовом периоде, уметь оказать акушерское пособие при головном предлежании.
Роды вне стационара чаще всего возникают при недоношенной беременности или при доношенной беременности у многорожавших женщин. В таких случаях они протекают, как правило, стремительно.
Различают преждевременные, срочные и запоздалые роды.
Роды, наступившие при сроке беременности от 22 до 37 недель беременности, в результате чего рождаются недоношенные дети, считаются преждевременными. Недоношенные дети характеризуются незрелостью, масса их тела колеблется от 500 до 2500 г, длина от 19–20 до 46 см.
Роды, наступившие при сроке беременности 40 ± 2 нед и заканчивающиеся рождением живого доношенного плода с массой тела примерно 3200–3500 г и длиной от 46 см, считаются срочными.
Роды, наступившие при сроке беременности свыше 42 нед и закончившиеся рождением плода с признаками переношенности (плотные кости черепа, узкие швы и роднички, выраженное слущивание эпителия, сухость кожных покровов), считаются переношенными. Роды переношенным плодом характеризуются высоким процентом родового травматизма.
Различают роды физиологические и патологические. Осложненное течение родов развивается у беременных с экстрагенитальной патологией, отягощенным акушерско-гинекологическим анамнезом или патологическим течением беременности.
Лечебно-тактические мероприятия для работников СиНМП
- Решить вопрос о возможности транспортировки роженицы в родильный дом.
- Оценить данные общего и акушерского анамнеза: количество беременностей и родов в анамнезе, их течение, наличие осложнений.
- Определить течение настоящей беременности: угроза прерывания беременности, общая прибавка в весе, динамика артериального давления, изменения в анализах крови (по данным обменной карты).
- Проанализировать данные общего объективного исследования.
- Оценить период родов: начало схваток, их регулярность, продолжительность, интенсивность, болезненность. Провести 4 приема наружного исследования и определить высоту стояния дна матки, положение и позицию плода, характер предлежащей части и ее отношение к плоскости входа в малый таз (подвижна над входом в таз, фиксирована малым сегментом, большим сегментом во входе в таз, в полости малого таза, на тазовом дне). Произвести аускультацию плода.
- Оценить характер выделений: наличие кровянистых выделений, подтекание околоплодных вод, наличие в них мекония.
- При необходимости произвести влагалищное исследование.
- Поставить диагноз родов:
- первые или повторные;
- срочные, преждевременные или запоздалые;
- период родов — раскрытия, изгнания, последовый;
- характер излития околоплодных вод — преждевременное, раннее, своевременное;
- осложнения беременности и родов;
- особенности акушерско-гинекологического анамнеза;
- сопутствующая экстрагенитальная патология.
- При наличии условий и возможностей транспортировки — госпитализация в акушерский стационар.
При отсутствии возможности транспортировки роженицы в родильный дом следует приступить к ведению родов. Женщине ставится очистительная клизма, сбриваются волосы на лобке, наружные половые органы обмываются кипяченой водой с мылом, производится смена постельного белья, под которое подкладывается клеенка, готовится самодельный польстер — маленькая подушка, обернутая в несколько слоев простыней (желательно стерильной). Польстер в родах подкладывается под таз роженицы: благодаря возвышенному положению открывается свободный доступ к промежности.
С момента полного или почти полного раскрытия шейки матки начинается поступательное движение плода по родовому каналу (биомеханизм родов). Биомеханизм родов — это совокупность поступательных и вращательных движений, которые производит плод, проходя по родовому каналу.
Первый момент — при развивающейся родовой деятельности головка вставляется одним из косых размеров входа в малый таз: при первой позиции — в правом косом, при второй — в левом косом размере. Стреловидный шов располагается в одном из косых размеров, ведущей точкой является малый родничок. Головка находится в состоянии умеренного сгибания.
Второй момент — внутренний поворот головки (ротация). В состоянии умеренного сгибания в одном из косых размеров головка проходит широкую часть полости малого таза, начиная внутренний поворот, который заканчивается в узкой части малого таза. В результате головка плода из косого размера переходит в прямой.
Поворот головки завершается, когда она достигает полости выхода из малого таза. Головка плода устанавливается стреловидным швом в прямом размере: начинается третий момент биомеханизма родов.
Третий момент — разгибание головки. Между лонным сочленением и подзатылочной ямкой головки плода образуется точка фиксации, вокруг которой происходит разгибание головки. В результате разгибания последовательно рождаются темя, лоб, лицо и подбородок. Головка рождается малым косым размером, равным 9,5 см, и окружностью 32 см, ему соответствующим.
Четвертый момент — внутренний поворот плечиков и наружный поворот головки. После рождения головки происходит внутренний поворот плечиков и наружный поворот головки. Плечики плода производят внутренний поворот, в результате которого они устанавливаются в прямом размере выхода малого таза таким образом, что одно плечико (переднее) располагается под лоном, а другое (заднее) обращено к копчику.
Родившаяся головка плода поворачивается затылком к левому бедру матери (при первой позиции) или к правому бедру (при второй позиции).
Между передним плечом (в месте прикрепления дельтовидной мышцы к плечевой кости) и нижним краем лона образуется точка фиксации. Происходит сгибание туловища плода в грудном отделе и рождение заднего плечика и ручки, после чего легко рождается остальная часть туловища.
Поступательное движение головки плода в конце второго периода родов становится заметным на глаз: обнаруживается выпячивание промежности, увеличивающееся с каждой потугой, вследствие чего промежность становится более обширной и несколько цианотичной. Задний проход также начинает выпячиваться и зиять, половая щель раскрывается и на высоте одной из потуг из нее показывается самый нижний отрезок головки, в центре которого находится ведущая точка. С окончанием потуги головка скрывается за половой щелью, а при новой потуге вновь появляется: начинается врезывание головки, указывающее на то, что внутренний поворот головки заканчивается и начинается ее разгибание.
Вскоре после окончания потуги головка не уходит обратно за половую щель: она видна как во время потуги, так и вне последней. Такое состояние называется прорезыванием головки. Прорезывание головки совпадает с третьим моментом биомеханизма родов — разгибанием. К концу разгибания головки значительная ее часть уже выходит из-под лонной дуги. Затылочная ямка находится под лонным сочленением, а теменные бугры плотно охвачены сильно растянутыми тканями, образующими половую щель.
Наступает самый болезненный, хотя и кратковременный, момент родов: при потуге через половую щель проходят лоб и лицо, с которых соскальзывает промежность. Этим заканчивается рождение головки. Последняя совершает свой наружный поворот, за головкой следуют плечики и туловище. Новорожденный делает свой первый вдох, издает крик, двигает конечностями и начинает быстро розоветь.
В этом периоде родов ведется наблюдение за состоянием роженицы, за характером родовой деятельности, сердцебиением плода. Сердцебиение необходимо выслушивать после каждой потуги; следует обращать внимание на ритм и звучность тонов сердца плода. Необходимо следить за продвижением предлежащей части — при физиологическом течении родов головка не должна стоять в одной плоскости малого таза более 2 ч, а также за характером выделений из половых путей (в период раскрытия и изгнания кровянистых выделений из половых путей не должно быть).
Как только головка начинает врезываться, то есть в тот момент, когда при появлении потуги она появляется в половой щели, а с окончанием потуги уходит во влагалище, надо быть готовым к приему родов. Роженицу помещают поперек кровати, ее голову — на прикроватный стул, под таз подкладывают самодельный польстер. Под голову и плечи роженицы кладут еще одну подушку: в полусидячем положении легче тужиться.
Наружные половые органы повторно обмывают теплой водой с мылом, обрабатывают 5%-ным раствором йода. Задний проход закрывают стерильной ватой или пеленкой.
Принимающий роды тщательно моет с мылом руки и обрабатывает их дезинфицирующим раствором; целесообразно использовать стерильный одноразовый акушерский комплект.
Прием родов заключается в оказании акушерского пособия.
При головном предлежании акушерским пособием в родах называется совокупность последовательных манипуляций, направленных как на содействие физиологическому механизму родов, так и на предупреждение травматизма матери и плода.
Как только головка врежется в половую щель и будет сохранять такое положение и вне схватки, начинается прорезывание головки. С этого момента врач или акушерка, стоящая справа от роженицы, боком к ее голове, ладонью правой руки с широко отведенным большим пальцем обхватывает промежность, покрытую стерильной салфеткой, через которую старается при схватке задержать преждевременное разгибание головки, способствуя этим выхождению затылка из-под симфиза. Левая рука остается «наготове» на случай, если бы поступательное движение головки оказалось чрезмерно сильным и одна правая рука не смогла бы удержать ее. Как только подзатылочная ямка подойдет под лонную дугу (принимающий роды ощущает затылок в ладони), а с боков прощупываются теменные бугры, приступают к выведению головки. Роженицу просят не тужиться; ладонью левой руки обхватывают вышедшую часть головки, а ладонью правой руки с отведенным большим пальцем обхватывают промежность и медленно, как бы снимая ее с головки (с лица), одновременно другой рукой бережно приподнимают головку кверху — при этом над промежностью сначала показывается лоб, затем нос, рот и, наконец, подбородок. Непременно нужно выводить головку до тех пор, пока промежность «не сойдет» с подбородка, т. е. пока подбородок не выйдет наружу. Все это проделывается обязательно вне схватки, так как при схватке медленно вывести головку очень трудно, а при быстром выведении рвется промежность. В этот момент из ротика плода следует отсосать вытекающую слизь, так как ребенок может сделать первый вдох, вследствие чего слизь может попасть в дыхательные пути и вызвать асфиксию.
После рождения головки пальцем проводят по шее плода до плеча: проверяют, не обвилась ли пуповина вокруг шеи. Если имеется обвитие пуповины, петлю последней осторожно снимают через головку.
Родившаяся головка обычно поворачивается затылком в сторону бедра матери; иногда наружный поворот головки задерживается. Если показаний к немедленному окончанию родов не имеется (внутриутробная асфиксия плода, кровотечение), не следует торопиться: надо дождаться самостоятельного наружного поворота головки — в таких случаях женщину просят потужиться, при этом головка поворачивается затылком в сторону бедра матери и переднее плечико подходит под лоно.
Если переднее плечико не подошло под лоно, оказывают помощь: повернувшуюся головку захватывают между обеими ладонями — с одной стороны за подбородок, а с другой — за затылок или кладут ладони на височно-шейные поверхности и осторожно, легко вращают головку затылком в сторону позиции, одновременно бережно оттягивая ее книзу, подводя переднее плечико под лонное сочленение.
Далее обхватывают головку левой рукой так, что ладонь ее ложится на нижнюю щечку и приподнимают головку, а правой рукой, подобно тому, как это делали при выведении головки, осторожно сдвигают промежность с заднего плечика.
Когда оба плечика вышли, осторожно обхватывают младенца за туловище в области подмышечных впадин и, приподнимая кверху, извлекают полностью из родовых путей.
Принцип «защиты промежности» при переднем виде затылочного предлежания заключается в том, чтобы не допустить преждевременного разгибания головки; только после того, когда выйдет затылок и подзатылочная ямка упрется в лунную дугу, медленно выпускают головку над промежностью — это важное условие для сохранения целости промежности и рождения головки наименьшим размером — малым косым. Если головка будет прорезываться в половой щели не малым косым размером (при затылочном предлежании), легко может произойти ее разрыв.
С техникой и методикой проведения родов нередко может быть связана родовая травма новорожденного (внутричерепные кровоизлияния, переломы).
Если акушерское ручное пособие при прорезывании головки проводить грубо (или принимающий роды давит пальцами на головку), это может привести к указанным осложнениям. Во избежание подобных осложнений рекомендуется устранить чрезмерное противодавление растягивающейся промежности на головку плода, для чего применяют операцию рассечения промежности — перинео- или эпизиотомию.
Акушерское ручное пособие при прорезывании головки должно быть всегда максимально бережным. Оно имеет целью прежде всего помочь рождению здорового ребенка, не причиняя ему никакой травмы, и одновременно сохранить по возможности целость тазового дна. Только так нужно понимать термин «защита промежности».
Сразу же после рождения головки из верхних частей глотки и ноздрей необходимо отсосать слизь и околоплодные воды с помощью заранее прокипяченной резиновой груши. Для избежания аспирации содержимым желудка у новорожденного сначала очищают глотку, а затем — нос.
Родившегося младенца кладут между ног матери на стерильные пеленки, накрывают сверху еще одной, чтобы не допустить переохлаждения. Производится осмотр и оценка ребенка по методу Апгар сразу при рождении и через 5 мин (табл.). Метод оценки состояния плода по Апгар позволяет произвести быструю предварительную оценку по пяти признакам физического состояния новорожденного: частоты сердцебиения — при помощи аускультации; дыхания — при наблюдении за движениями грудной клетки; цвета кожи младенца — бледный, цианотичный или розовый; мышечного тонуса — по движению конечностей и рефлекторной активности при пошлепывании по подошвенной стороне ступни.

Количество баллов от 7 до 10 (10 баллов указывает на наилучшее из возможных состояний младенца) не требует реанимационных мероприятий.
Количество баллов от 4 до 6 свидетельствует о том, что эти дети цианотичны, имеют аритмичное дыхание, ослабленный мышечный тонус, повышенную рефлекторную возбудимость, частоту сердцебиения свыше 100 уд/ мин и могут быть спасены.
Количество баллов от 0 до 3 указывает на наличие тяжелой асфиксии. Такие дети при рождении должны быть отнесены к числу нуждающихся в немедленной реанимации.
0 баллов соответствует понятию «мертворожденный».
Оценка через 1 мин после рождения (или раньше) должна выявить младенцев, которые нуждаются в оказании им немедленной помощи, оценка через 5 мин коррелирует с показателями неонатальной заболеваемости и смертности.
После появления первого крика и дыхательных движений, отступив 8–10 см от пупочного кольца, пуповину обрабатывают спиртом и между двумя стерильными зажимами рассекают и перевязывают толстым хирургическим шелком, тонкой стерильной марлевой тесемкой. Культя пуповины смазывается 5%-ным раствором йода, а затем на нее накладывают стерильную повязку. Нельзя пользоваться для перевязки пуповины тонкой ниткой — она может прорезать пуповину вместе с ее сосудами. Тут же на обе ручки ребенка надевают браслетки, на которых обозначены его пол, фамилия и имя матери, дата рождения и номер истории родов.
Дальнейшая обработка новорожденного (кожа, пуповина, профилактика офтальмобленореи) производится только в акушерском стационаре, в условиях максимальной стерильности для профилактики возможных инфекционных и гнойно-септических осложнений. Кроме того, неумелые действия при вторичной обработке пуповины могут вызвать трудноостановимое кровотечение после отсечения пуповины от пупочного кольца.
Роженице выводят мочу с помощью катетера и приступают к ведению третьего — последового — периода родов.
Ведение последового периода
Последовый период — время от рождения ребенка до рождения последа. В течение этого периода происходит отслойка плаценты вместе с ее оболочками от маточной стенки и рождение плаценты с оболочками — последа.
При физиологическом течении родов в первые два их периода (раскрытия и изгнания) отслойки плаценты не бывает. Последовый период продолжается в норме от 5 до 20 мин и сопровождается кровотечением из матки. Через несколько минут после рождения ребенка возникают схватки и, как правило, кровянистые выделения из половых путей, указывающие на отслойку плаценты от стенок матки. Дно матки находится выше пупка, а сама матка вследствие тяжести отклоняется вправо или влево; одновременно отмечается удлинение видимой части пуповины, что заметно по перемещению зажима, наложенного на пуповину около наружных половых органов. После рождения последа матка приходит в состояние резкого сокращения. Дно ее находится посередине между лоном и пупком и пальпируется как плотное, округлое образование. Количество теряемой крови в последовом периоде обычно не должно превышать 100–200 мл.
После рождения последа родившая женщина вступает в послеродовый период. Теперь она называется родильницей.
Ведение последового периода родов консервативное. В это время нельзя ни на минуту отлучаться от роженицы. Нужно следить, все ли благополучно, т. е. нет ли кровотечения — как наружного, так и внутреннего; необходим контроль за характером пульса, общим состоянием роженицы, за признаками отделения плаценты; следует вывести мочу, поскольку переполненный мочевой пузырь препятствует нормальному течению последового периода. Во избежание осложнений не допускается производить наружный массаж матки, потягивать за пуповину, что может привести к нарушениям физиологического процесса отделения плаценты и возникновению сильного кровотечения.
Вышедшее из влагалища детское место (плацента с оболочками и пуповиной) тщательно осматривается: оно раскладывается плашмя материнской поверхностью кверху. Обращается внимание, все ли дольки плаценты вышли, нет ли добавочных долек плаценты, полностью ли выделились оболочки. Задержка в матке частей плаценты или ее дольки не дает возможности матке хорошо сократиться и может стать причиной гипотонического кровотечения.
Если не хватает плацентарной дольки или ее части и имеется кровотечение из полости матки, следует тотчас же произвести ручное обследование стенок полости матки и удалить рукой задержавшуюся дольку. Недостающие оболочки, если нет кровотечения, можно не удалять: обычно они в первые 3–4 дня послеродового периода выходят самостоятельно.
Родившийся послед обязательно должен быть доставлен в акушерский стационар для тщательной оценки его целости врачом-акушером.
После родов производят туалет наружных половых органов, их дезинфекцию. Осматриваются наружные половые органы, вход во влагалище и промежность. Имеющиеся ссадины и трещины обрабатываются йодом; разрывы должны быть зашиты в условиях стационара.
Если имеется кровотечение из мягких тканей, необходимо наложение швов до транспортировки в акушерский стационар или наложение давящей повязки (кровотечение из разрыва промежности, области клитора), возможна тампонада влагалища стерильными марлевыми салфетками. Все усилия при данных манипуляциях должны быть направлены на срочную доставку родильницы в акушерский стационар.
После родов родильницу следует переодеть в чистое белье, уложить на чистую постель, накрыть одеялом. Необходимо следить за пульсом, артериальным давлением, состоянием матки и характером выделений (возможно кровотечение); следует напоить женщину горячим чаем или кофе. Родившийся послед, родильницу и новорожденного необходимо доставить в акушерский стационар.
А. З. Хашукоева, доктор медицинских наук, профессор
З. З. Хашукоева, кандидат медицинских наук
М. И. Ибрагимова, кандидат медицинских наук
М. В. Бурденко, кандидат медицинских наук
РГМУ, Москва
25.05.2018
≈ 12 мин время прочтения
Что нужно знать о родах
Содержание
-
Как понять, что роды скоро начнутся
-
На какие этапы делится родовой процесс
-
Как начинаются роды
-
Активная фаза начала родов
-
Эпидуральная анестезия при родах
-
Потуги, рождение ребенка и плаценты
-
Роды окончены — что дальше?
-
Эпизиотомия: когда и зачем ее делают
-
Когда проводят кесарево сечение
-
Совместные роды
Как проходят роды, подготовка к родам: с чего начинается родовой процесс, через какие этапы проходит мама и малыш, как долго длятся схватки, на что обращают внимание врачи и что происходит после родов.
Как понять, что роды скоро начнутся
Вы ждете малыша? Поздравляем! Одно из важнейших событий в жизни уже близко, и многие мамы напрасно волнуются, ожидая сильной боли или переживая за сам процесс. Ваш организм специально создан для родов и полностью готов к ним. А опытные врачи позаботятся о вас, их знания, умения и внимание помогут малышу появиться на свет.
Но все же интересно, в какой именно день на нашей планете станет на одного человека больше. Как рассчитать дату родов? Примерная дата предполагаемых родов известна каждой будущей маме с самого начала, с того момента, как ее рассчитывает доктор. Но нужно знать, что роды могут наступить начиная с полной 37-й до конца 42-й недели, то есть в среднем беременность длится от 260 до 293 суток, так что наверняка «тот самый» день никому не может быть известен, кроме разве что самого малыша.
Как узнать, что роды приближаются? Можно выделить косвенные признаки, но помните, что все индивидуально.
- Опущение живота. У тех, кто ждет первого ребенка, живот опускается за 2 – 4 недели до родов; у мам, которые рожают не в первый раз, — накануне. Происходит это потому, что малыш ощущает готовность к появлению на свет и меняет положение в животе, занимая предлежащей частью (то есть той, которая теперь расположена внизу матки) место в малом тазу. Пупок при этом выпячивается.
- Уходит изжога. Благодаря этому уходит ощущение давления на диафрагму, дышать становится легче, проходят симптомы изжоги и отрыжки.
- Учащение позывов и изменение стула. Вместе с тем позывы в туалет учащаются, и примерно за неделю до родов стул становится жидким — из-за давления плода на прямую кишку и действия активизирующихся гормонов на кишечник.
- Боли внизу спины. Могут возникнуть тянущие болезненные, иногда похожие на схватки ощущения в области промежности и таза из-за давления и растяжения тканей крестца. В этот период будущей маме может быть некомфортно ходить и сидеть и во время сна трудно найти удобную позу. Могут ощущаться «ложные» схватки, но если они нерегулярны и промежуток между ними не сокращается, то говорить о начале родов рано.
- Отсутствие аппетита. Чаще всего перед родами будущим мамам не хочется даже любимой еды. Как правило, за 1 – 2 недели до момента рождения ребенка беременные теряют до 2 кг — за счет лишней жидкости. Так организм готовится к родам, когда маме понадобится дополнительная пластичность и легкость.
- Изменчивое настроение. Гормонов выделяется все больше, и настроение беременной женщины меняется час от часа. Периоды, когда будущая мама активна и жизнерадостна, сменяются желанием уединиться и побыть в тишине.
- Малыш шевелится меньше. В его новом положении — как правило, головкой вниз — ему неудобно двигаться.
- Слизистые выделения. Шейку матки во время беременности закрывает слизистая пробка, и незадолго до рождения малыша она отходит. Это может произойти и прямо перед родами, и в начале родов, и за 1 – 2 недели до них. Она густая, прозрачная, слегка желтоватая, часто с примесью крови. Это нормально, однако, если выделения кровяные, нужно как можно скорее отправиться к врачу, чтобы убедиться, что осложнений нет, или оперативно с ними разобраться.
Не всем известно, что воды могут подтекать или отойти и до родов.
Некоторые неприятные ощущения могут вызывать дискомфорт и портить настроение, но постарайтесь сконцентрироваться на радостном предвкушении: все это временные явления, и к тому же совсем скоро вы впервые встретитесь с малышом!
На какие этапы делится родовой процесс
Первый период родов. Начало родов наступает, как только начинаются регулярные схватки, между которыми проходит все меньше времени. Многие будущие мамы замечают появление нерегулярных «ложных» схваток после 30-й недели беременности. Если вы беспокоитесь по этому поводу, достаточно посетить врача, чтобы удостовериться, что они ложные. В любом случае помните, что лишь регулярность схваток говорит о наступлении родов.
На начальном этапе постепенно раскрывается шейка матки; в конце она должна быть раскрыта на 10 – 12 см.
Начальный этап состоит из двух фаз:
- Латентная фаза — сначала шейка открывается на 2 – 3 см со скоростью 0,35 – 0,5 см в час;
- Активная фаза — скорость раскрытия шейки увеличивается до 1 – 2 см в час, но в конце, когда шейка матки почти полностью раскрылась, немного падает: организм готовится ко второму периоду родов.
В среднем раскрытие занимает 9 – 12 часов.
Второй период родов — это схватки с момента раскрытия матки до рождения ребенка.
Третий период родов — это время между рождением ребенка и рождением «последа» — плаценты и плодных оболочек.
Как беременность, так и роды всегда протекают индивидуально. В среднем процесс родов занимает от 10 до 20 часов. Но одни женщины рожают гораздо дольше, а другие, наоборот, быстрее. Считается, что у будущих мам, которые рожают вагинально впервые, роды занимают больше времени.
Как начинаются роды
Роды начинаются со схваток: регулярные сокращения матки ведут к раскрытию шейки матки и рождению ребенка. Схватки ощущаются так: живот словно каменеет, сжавшись в комочек, а через несколько секунд расслабляется.
Самые первые схватки можно пропустить, не заметив их: чаще всего они почти не чувствуются; затем ощущения от схваток меняются: становятся сильнее, и в тот момент, когда они происходят, появляются тянущие боли внизу живота или в пояснице. После эти ощущения уходят — до новой схватки.»
Как правило, ранние схватки не слишком болезненны, но может оказаться и по-другому. В этом случае сообщите о своих неприятных ощущениях врачу, чтобы он помог вам справиться с ними.
Как долго длятся схватки?
Промежуток между схватками в начале родов составляет 10 – 12 минут (иногда — 5 – 6), и длятся они по несколько секунд. Постепенно они начинают возникать каждые 3 – 5 минут, их продолжительность также увеличивается до 40 – 60 секунд.
Как правило, этот период длится от 6 до 12 часов. Иногда предродовые схватки продолжаются долго, более суток, и будущая мама может устать от них, что не очень способствует нормальным родам. В таком случае нужно проконсультироваться с врачом, который при необходимости поможет в этой ситуации.
Когда отходят воды?
Роды могут начинаться с излития околоплодных вод. Они могут и сразу отойти полностью, и изливаться небольшими порциями. В любом случае после этого нужно показаться врачу, чтобы он, оценив ваше состояние, решил, готовы ли вы к родам или нужно подождать еще. Чаще всего воды бесцветные, с мелкими белыми хлопьями — это смазка плода. Если они зеленые или желтые, нужно посоветоваться с доктором.
Как правило, воды изливаются в большом количестве (около 250 – 300 мл) или — в другом случае — постоянно, с момента начала процесса, и это сложно не заметить.
Перепутать воды с выделениями, которые тоже становятся более заметными и водянистыми к концу беременности, нельзя: выделения могут появиться утром, и затем в течение дня их нет, в отличие от вод, которые текут постоянно. Если вы сомневаетесь, не стесняйтесь посоветоваться с врачом.
Когда ехать в роддом?
Вот вопрос, который волнует многих будущих мам. Общая рекомендация — отправляться туда нужно, когда не только стали регулярными схватки, но и промежутки между ними составляют 7 – 8 минут.
До этого времени вы можете и походить, и принять теплую ванну или немного поспать между схватками.
Но при желании можете поехать в роддом и раньше. Первый период родов считается завершенным, когда шейка матки раскрылась до 4 – 6 см и продолжает раскрываться. Если этот «показатель» будет меньше 3 см, вас могут не принять в роддоме и отправить обратно домой.
Как вести себя во время начала родов
Не стоит нервно отсчитывать время с секундомером, это лишь утомит вас. Не важно, сколько продлится начальный процесс родов. Настройтесь на то, чтобы роды шли столько, сколько нужно. Достаточно обращать внимание на длительность схваток и промежутки время от времени. Как правило, схватки сами подскажут вам, когда родовой процесс активизировался.
- Самое главное для вас — экономить силы и больше отдыхать. Старайтесь поспать между схватками.
- Пейте достаточно жидкости и ходите в туалет чаще, даже если не очень хочется: полный мочевой пузырь мешает матке сокращаться, а у ребенка остается меньше места для движения, которое ему предстоит.
- Если вы беспокоитесь, лучше всего сделать расслабляющие упражнения, посмотреть кино или почитать книгу.
Активная фаза начала родов
Схватки становятся сильнее, дольше и чаще, вам уже сложно разговаривать, когда они происходят. Шейка матки активно раскрывается. Если схватки стали болезненными, в течение часа происходили каждые 5 минут, нужно ехать в больницу не откладывая. Эта фаза родов длится в среднем 5 – 8 часов. Если вы рожаете впервые или ребенок крупный, она займет больше времени, а если вы приняли окситоцин или у вас были вагинальные роды до этого, то процесс пройдет быстрее и вряд ли займет больше часа.
Что делать в этот момент
В это время можно ходить, но, скорее всего, вы захотите опираться на что-то во время схваток. Если вы устали, можете отдохнуть, лежа на левом боку. Можно принять душ, теплую ванну или попросить сделать вам легкий массаж.
- Когда шейка матки раскрылась до 8 – 10 см, начинается самая активная часть родов. Схватки все сильнее, идут каждые 2 – 3 минуты и длятся минуту или дольше.
- Между схватками вы можете ощущать дрожь и озноб, а во время схваток — жар.
- Ребенок перемещается в область таза, если он не сделал этого раньше, и появляется ощущение давления на прямую кишку и желание тужиться.
- Чаще всего в этот момент появляются кровяные выделения — не волнуйтесь, это нормально.
- Нередко возникает ощущение тошноты.
Перед началом родов многие (но не все) врачи просят женщину сделать клизму. Это добровольная процедура, но будущие мамы часто соглашаются, потому что тогда им не нужно будет волноваться о том, что они опорожнят кишечник во время родов, хотя это совершенно нормально. А значит, они смогут чувствовать себя комфортнее во время потуг. Лучше посоветоваться с врачом заранее и выбрать более подходящий вам план действий.
Многие женщины в этой фазе родов обращаются к обезболиванию, например к эпидуральной анестезии.
Однако есть немало способов для расслабления и обезболивания, так как во многом боль вызвана страхом, а не реальным физическим процессом.
Вот несколько приемов:
- Попросите сделать вам легкий массаж;
- Поищите более комфортное положение тела;
- Сделайте прохладный или теплый компресс на лоб;
- Возможно, вам захочется тишины, и общение не понадобится, так как схватки отнимают все ваше внимание; но может быть, у вас возникнет желание получить поддержку от доулы — вашей помощницы в родах, о которой мы расскажем подробнее ниже, — а также от отца ребенка или другого близкого человека;
- Сосредоточьтесь на том, что с каждой схваткой вы помогаете малышу родиться.
Эпидуральная анестезия при родах
Если вам сделали эпидуральную анестезию, по медицинским показаниям или по вашему желанию, давление будет ощущаться меньше. Этот процесс занимает от нескольких минут до нескольких часов.
- Эта процедура распространена повсеместно и считается безопасной, осложнения бывают очень редко, лишь в 1 случае из 80 000.
- Такая анестезия делается в области поясницы с помощью специальной иглы и тонкого катетера, в который лекарство подается примерно каждые 30 минут.
- Как правило, после этого будущая мама способна ходить, но иногда ноги могут на время потерять чувствительность, и тогда ей придется прилечь.
Каковы преимущества анестезии? Благодаря ей будущая мама, как правило, не чувствует боли.
Минусы состоят в том, что роды проходят медленнее, в 1 из 20 случаев анестезия не действует, а также возможны осложнения. Считается, что влияние анестезии на малыша минимально, если не возникает осложнений.
Как правило, врачи рекомендуют воздержаться от эпидуральной анестезии, но порог чувствительности у каждой женщины разный, и, если сильный страх и боль нарастают и вам не удается с ними справиться, врач назначит вам эту процедуру.
Потуги, рождение ребенка и плаценты
Как только шейка матки полностью раскрыта, ребенок начинает продвижение по родовому каналу. В этот момент схватки происходят реже, чтобы вы успели отдохнуть между ними. Многие мамы считают, что этот период, несмотря на то что он основной — именно сейчас малыш появится на свет, — переносится легче. Другим необходимость тужиться кажется не самой приятной.
Матка сокращается, и ребенок ощущает давление. С каждой потугой он продвигается по родовому каналу. Сейчас вам не нужно специально ничего делать, вы просто тужитесь с каждой схваткой, стараясь максимально расслабиться в перерывах. Однако во многих больницах врачи просят будущую маму тужиться специально: тут все индивидуально, потому стоит заранее обсудить с доктором, как лучше себя вести, и выбрать тот способ, который вам ближе.
Если вам сделали эпидуральную анестезию, вы не ощущаете сокращения матки так явно, то здесь стоит довериться врачу, который будет говорить вам, когда тужиться.
- Само рождение малыша может быть быстрым, особенно если это не первые ваши вагинальные роды, или медленным. С каждой схваткой ребенок будет все ближе к выходу из родового канала.
- В этот момент женщине часто хочется поменять позу, чтобы найти самую удобную, однако не всегда в больнице есть такая возможность.
- Наконец, когда очередная схватка закончится, головка малыша (как правило, ребенок рождается именно головкой вперед, хотя это вовсе не обязательно) постепенно покажется и совсем скоро появится на свет.
- Сейчас будущей маме хочется тужиться еще сильнее, и с каждой схваткой головку видно все лучше, а мышцы промежности растягиваются и может ощущаться жжение в этой области (между анусом и влагалищем).
- В это время врач подскажет вам, когда тужиться меньше или остановиться, чтобы головка малыша могла выйти из вагины. Важно постараться позволить головке проходить медленно и плавно, чтобы не произошло разрыва промежности.
- Как только головка появляется на свет, врач проверяет, не опутала ли пуповина шею малыша. Если так получилось, то пуповину постараются убрать с шеи или разрежут в случае необходимости.
- Затем врач подскажет, когда нужно тужиться, чтобы ребенок плавно вышел из родового канала.
Как только малыш родится, его высушат полотенцем, удалят изо рта и носа лишнюю слизь. Если есть возможность, врач положит вашего сына или дочь к вам на грудь, чтобы вы могли полюбоваться своим сокровищем. Вас накроют одеялом: сейчас новорожденному нужно тепло.
Врач перережет пуповину, а вас будут переполнять эмоции и огромное облегчение от того, что роды закончились. И хотя вы очень устанете, спать вам в этот момент, возможно, даже не захочется.
Как долго продолжается второй период родов? От нескольких минут до нескольких часов. Без эпидуральной анестезии, как правило, этот этап занимает около часа для женщины, рожающей впервые, и около 20 минут, если это не первые роды.
Осталось совсем немного. Спустя всего несколько минут после рождения малыша схватки начинаются снова. Первые несколько схваток отделяют плаценту от стенок матки. Врач подскажет, когда нужно тужиться. Как правило, плацента рождается после одной схватки, это не больно и занимает 5 – 10 минут.
Роды окончены — что дальше?
Поздравляем маму и ее малыша! После того как плацента покинула матку, вы почувствуете, что живот стал твердым: это сократилась матка. Врач будет проверять, чтобы убедиться, что она остается в этом положении. Это важно для того, чтобы кровеносные сосуды, которые связывали плаценту и матку, могли сузиться и кровотечение остановилось.
- Доктор проверит, вся ли плацента вышла, и сделает осмотр, чтобы убедиться, что не нужно накладывать швы на промежность. В случае необходимости вам сделают локальную анестезию. Если вам делали эпидуральную анестезию, анестезиолог подойдет к вам, чтобы удалить катетер со спины. Это занимает одну секунду и совсем не больно.
- Если вы планируете грудное вскармливание, сейчас можно сделать первую попытку. Правда, и вы, и ваш кроха должны быть к этому готовы. Не все новорожденные имеют такое желание в первые минуты после появления на свет, но попробуйте подержать малыша у соска. Большинство детей начинает сосать грудь в первый час после рождения. Раннее приложение к груди помогает новорожденному, и для мамы это тоже полезно: кормление способствует выработке окситоцина, того же гормона, который вызывает схватки, а сейчас помогает вашей матке оставаться в сокращенном положении. Если этого не происходит, врач даст вам окситоцин и все наладится в любом случае.
- В это время схватки продолжаются, но почти неощутимо. Если это ваш первый ребенок, вы можете почувствовать только несколько схваток. Если же у вас уже есть дети, то схватки могут продолжаться время от времени в течение 1 – 2 дней. Ощущаются они как менструальная боль, и, если она слишком сильная, попросите у врача безопасное обезболивающее. Вы можете ощущать слабость или озноб — это абсолютно нормально и скоро пройдет.
Если роды прошли без проблем и малышу не нужен специальный уход, попросите врача оставить вас с ребенком, сейчас ваше время!
Эпизиотомия: когда и зачем ее делают
Так называется небольшой надрез в области промежности и задней стенки влагалища, чтобы головка малыша могла появиться на свет. Это достаточно распространенная процедура, и до родов врач не может сказать, понадобится ли она. Перечислим случаи, когда доктор может решить, что ее нужно делать:
- Если есть признаки, что связки промежности недостаточно эластичны и существует угроза разрывов. Тогда 2 – 3-сантиметровый разрез — меньшее из зол, потому что разрыв может быть длиннее и заживляться не так быстро.
- Если есть опасение, что головка малыша может быть травмирована. Так может оказаться, если голова ребенка по размеру намного больше входа во влагалище или если малыш во время родов двигается тазом вперед.
- Если роды проходят стремительно.
- В случае если заметен отек промежности — такое бывает, когда схватки недостаточно сильные или если они длятся гораздо дольше ожидаемого.
- Когда женщине не удается пережидать потуги и ткани вынужденно расширяются слишком быстро.
- Если состояние женщины требует более быстрого появления малыша на свет (например, высокое давление, сильная близорукость или другие факторы).
- Когда врачу нужно наложить специальные инструменты, чтобы помочь малышу родиться: это могут быть акушерские щипцы или вакуум-экстрактор. Опытный специалист сможет оценить, действительно ли это необходимо, безопасно ли это для ребенка и какой способ правильнее.
Мышцы промежности могут быть недостаточно гибкими в следующих случаях:
- Если это первые роды женщины, которая старше 35 лет;
- Если промежность расположена высоко, то есть расстояние между задним проходом и влагалищем больше 7 – 8 см;
- В случае если на промежности есть рубцы;
- Когда акушер недостаточно защитил промежность при выведении головки и плечиков ребенка.
Как делают эпизиотомию?
Анестезия при этой процедуре обычно не применяется, но женщина не чувствует боли, потому что сейчас в этих тканях недостаточное кровоснабжение и отсутствует чувствительность.
Разрез чаще всего выполняют, когда головка показывается наружу; делают это ножницами.
После рождения малыша врач наложит швы с анестезией с использованием хирургической нити, которая рассасывается сама, так что снимать швы не нужно.
Шов заживает, как правило, в течение 4 – 5 недель, если соблюдать рекомендации врача (постельный режим, кормление грудью в положении лежа, легкая диета) и осуществлять уход за швом. После того как прекратились лохии (выделения после родов) и шов зажил, если вы готовы, можно заниматься спортом и сексом. Сначала могут возникать неприятные ощущения, но со временем они уйдут.
Что можно сделать, чтобы уменьшить риск эпизиотомии:
- Следует делать массаж промежности 2 – 3 раза в неделю, начиная примерно с 36-й недели беременности — желательно с применением специального масла. Техника проста: нужно неглубоко ввести пальцы во влагалище и надавливать по направлению к анусу.
- Полезны и упражнения Кегеля — сокращение интимных мышц и мышц ануса в различном темпе. Почитайте о них в специальном материале.
- Постараться быть спокойной и терпеливой во время родов, насколько у вас это получится.
Когда проводят кесарево сечение
Статистика последних десятилетий говорит о том, что во всем мире кесарево сечение делают все чаще. По данным ВОЗ, эта операция по медицинским показаниям должна назначаться не чаще чем в 15 % случаев. Но в реальности это число намного выше (в ряде европейских стран — почти половина всех родов).
Кесарево сечение — это медицинская операция, во время которой роды происходят хирургическим путем, через разрез на матке. Этот способ известен еще со времен Древнего Рима. Но условия, в которых проводится операция, конечно, заметно изменились с тех пор. Все проходит довольно быстро и, как правило, занимает лишь час. Именно последний факт нередко имеет решающее значение, когда женщины делают выбор в пользу кесарева сечения «по желанию»: кто-то опасается многочасовых схваток, кто-то боится разрывов и растяжения матки и т. п.
Но все же кесарево сечение — это не косметическая процедура. По медицинским показаниям оно назначается только в том случае, если есть угроза жизни и здоровью мамы или малыша. По сравнению с естественными родами риски и для женщины, и для младенца в случае кесарева сечения в разы выше.
Когда кесарево сечение проводится планово, по назначению врача?
- Слишком узкий таз женщины и/или слишком крупный плод;
- Предлежание плаценты (плацента закрывает вход в матку);
- Рубцы на матке от прежних операций, угроза разрывов;
- Многоплодная беременность;
- Целый ряд заболеваний, не связанных с беременностью (сердечно-сосудистые заболевания, опасность отслойки сетчатки, варикозная болезнь, вирусные заболевания мочевыводящих путей и др.).
Когда кесарево сечение проводится экстренно уже после начала схваток?
- Когда роды проходят слишком долго или родовая активность внезапно прекращается;
- При острой кислородной недостаточности и проблемах с сердцебиением у ребенка;
- При преждевременной отслойке плаценты;
- Если есть опасность разрыва матки.
Что следует знать, если вам назначено кесарево сечение?
- Доктор, наблюдающий вашу беременность, скорее всего, еще во время первых осмотров сообщит о необходимости проведения операции. Особенно если у вас уже есть история операций на матке или наличествуют хронические болезни.
- Сама операция чаще всего назначается на конец третьего триместра беременности — на 38 – 39-ю неделю. Кесарево сечение в большинстве случаев проводится под местным наркозом (эпидуральная или спинальная анестезия). Так у вас с большой вероятностью будет возможность приложить ребенка к груди сразу после родов.
- Работа хирургов скрыта от роженицы при помощи небольшой шторки. И лишь после того, как врач извлечет ребенка через разрез на матке (в большинстве случаев горизонтальный), вы сможете увидеть своего кроху.
Что следует принять во внимание, если вы задумываетесь о проведении кесарева сечения без серьезных медицинских оснований?
- Вероятность развития осложнений как у матери, так и у малыша намного выше. Вам предстоит более долгое восстановление после родов: пока заживает шов, маме требуется постоянная помощь.
- Возможны затруднения с налаживанием грудного вскармливания.
- Негативные для малыша эффекты анестезии и антибиотиков, полученных во время операции.
- Сложности с восстановлением детородной функции: исследования показывают, что кесарево сечение может затруднять возникновение следующей беременности.
Если вам предстоит кесарево сечение по медицинским показаниям, помните, что это — жизненная необходимость для вашего крохи, и вы все делаете правильно. Если же вы выбираете операцию, руководствуясь неуверенностью и страхами, возможно, стоит пересмотреть ситуацию еще раз.
У многих будущих мам периодически возникает состояние тревоги. Справившись с ней, вы наверняка поверите в силы собственного тела. Ведь если вам доступны естественные роды — стоит обязательно воспользоваться этим шансом.
Как вам может помочь доула
Мы уже говорили о том, что справиться с эмоциями во время родов может помочь доула. Так называют помощницу, которая готовит женщину к рождению ребенка (иногда еще до зачатия), сопровождает ее при родах и помогает наладить контакт с малышом сразу после его появления на свет. Быть доулой — работа, требующая в первую очередь призвания, а затем уже специального обучения и подготовки. Школы доул в разных странах объединены в сообщество: в нем обмениваются знаниями, проводят встречи и конференции, празднуют Международный день доул и обучают «новичков».
И хотя эта профессия существует столько же, сколько и само человечество, нынешнее движение доул возникло в ответ на запросы современных городских жительниц. Ведь, к сожалению, процесс родов в городских условиях обезличивается.
У доулы может отсутствовать медицинское образование (наличие своих детей тоже не обязательно), поскольку она не вмешивается в сам процесс родов и не привносит собственный опыт в личный процесс женщины.
Как вам может помочь доула
- Обеспечить информационную поддержку. Женщина в любой момент знает, что с ней происходит, на каком этапе процесса она находится, что предстоит дальше, как к этому подготовиться.
- Поддержать эмоционально. В родах легко испугаться и сникнуть, но помощница «вливает» в рожающую женщину силы и энтузиазм, разделяет с ней эмоции и делится своей уверенностью.
- Обеспечить соблюдение желаний женщины. Если женщина готовилась к определенному плану родов и хотела, например, обойтись без стимуляции и обезболивания, эти намерения могут быть легко забыты под давлением специалистов в клинике. В этот момент доула может «поделиться» с будущей мамой своей настойчивостью и выступить ее представителем в переговорах с врачами, для того чтобы они с большим уважением отнеслись к желаниям роженицы. Если маме хочется, чтобы малыша положили ей на живот, чтобы дождались окончания пульсации пуповины, позволили приложить ребенка к груди и побыть с ним столько, сколько это будет необходимо, доула придет на помощь. В этот момент собственных сил у мамы может и не хватить на то, чтобы настоять на своем, а доула напоминает ей и врачам, что не стоит торопиться.
- Позаботиться о женщине. У каждой доулы есть свой репертуар способов обезболивания родов и проживания схваток и потуг. Кто-то применяет массаж, кто-то — ароматерапию, кто-то «пропевает» вместе с женщиной схватки. Кроме этого, есть множество двигательных и дыхательных техник, несколько облегчающих роды. Доулы помогают женщинам обезболивать схватки естественными способами, наполняя этот процесс радостью, предвкушением, любопытством и уверенностью.
Доулы не врачи, и сами они роды не принимают. Но любая из них владеет соответствующей техникой и готова включиться, если по каким-то причинам врачи не успевают.
Совместные роды
Хотелось бы также рассказать вам о том, что такое «совместные роды», при которых отец малыша находится в палате с будущей мамой и участвует в процессе появления на свет своего ребенка, в случае если в данной больнице это разрешено.
Конечно, все советы тут в той или иной степени субъективны. Только будущие мама и папа смогут взвесить все «за» и «против», разобраться, важно ли им это, готовы ли они к этому, и принять решение.
- Главное здесь — ощущение будущей мамы, все зависит от того, насколько это комфортно для нее. Если она чувствует неловкость, это может привести к затруднению родов, так что данный аспект действительно важен.
- В то же время, если отец не готов к этому, не стоит его принуждать. Ведь для будущего папы такой опыт может стать не только окрыляющим и укрепляющим любовь к жене и ребенку, но и травмирующим. Не каждый мужчина готов к таким сильным эмоциональным переживаниям. И вовсе не обязательно он будет настолько «хладнокровен», чтобы помогать будущей маме успокоиться, — может оказаться и наоборот.
- Не стоит игнорировать и возможность того, что отношение мужчины к матери ребенка как к сексуальному объекту может пострадать. Пускай это и покажется «неправильным», однако статистика говорит о том, что значительное число мужчин после совместных родов обращалось за помощью к сексопатологу.
В то же время если будущие родители сознательно принимают решение о совместных родах и готовы к ним, то этот опыт может стать одним из самых ярких и эмоциональных в жизни.
Желаем вам легких и счастливых родов!
Статья на нашем канале Яндекс Дзен
36 неделя беременности
На 36-й неделе беременности вес ребенка составляет приблизительно 2,6 кг, а рост — почти 47 см. Ежедневно ваш малыш прибавляет около 28 г.
37 неделя беременности
На 37-й неделе беременности рост вашего малыша уже около 48 см, а вес — примерно 2800 г. Каждый день ребенок набирает по 30 г, половина из которых — подкожный жир.
38 неделя беременности
38-я неделя беременности вполне может быть временем появления на свет вашего малыша. На этом сроке ребенок уже считается доношенным: в среднем его рост составляет 50 – 51 см, а вес — от 3000 до 3200 г.
39 неделя беременности
На 39-й неделе беременности ребенок считается полностью доношенным, потому что к этому сроку у него сформировались все жизненно необходимые органы и системы.
40 неделя беременности
На 40-й неделе беременности плод продолжает расти и набирать вес. На этом сроке его длина составляет 53 – 54 см, а масса тела — примерно 3500 г.
41 неделя беременности
Идет 41-я неделя беременности, вы с воодушевлением ждете начала родов, а предвестников все нет. Не надо паниковать: вероятнее всего, изначально был неправильно определен срок, а может, ваш малыш решил не торопиться и подольше побыть в уютном мамином животике. Поговорите об этом с врачом — консультация специалиста поможет вам успокоиться и объективно оценить ситуацию.
Список использованной литературы
- Истратова Е. А. Страхи будущих мам, или Как справиться с трудностями беременности. Москва: Издательство «Мир и образование», 2014 . — 288 с.
- Грентли Дик-Рид. Роды без страха. Москва: Издательство «Столица-Принт», 2005— 304 с.
- Корсак В. С., Громыко Ю. Л. Беременность и роды без страха и боли: советы врача. Москва: Издательство «Специальное Издательство Медицинских Книг», 2016 — 144 с.


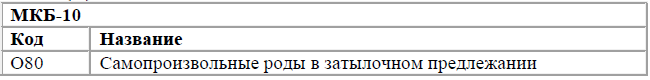
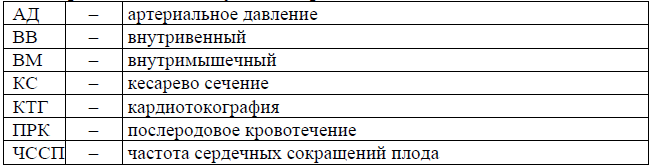
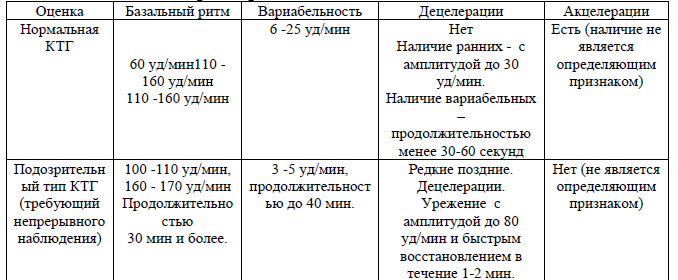
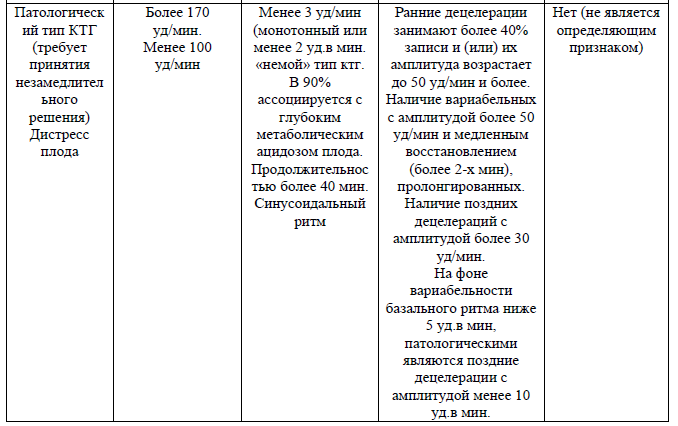
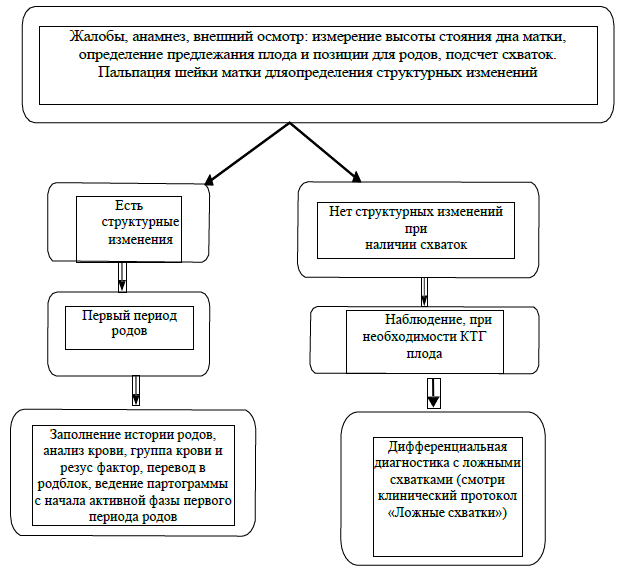
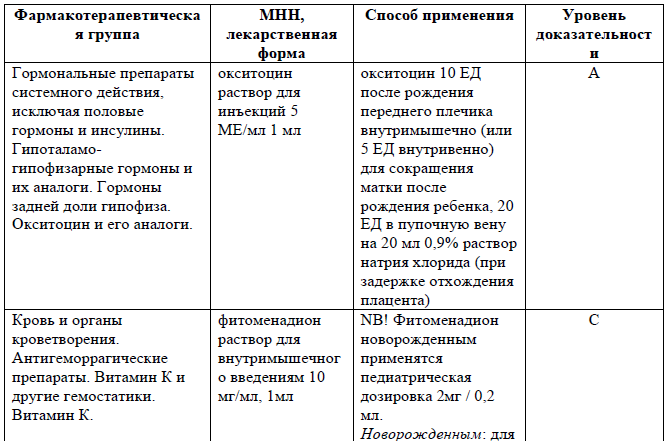

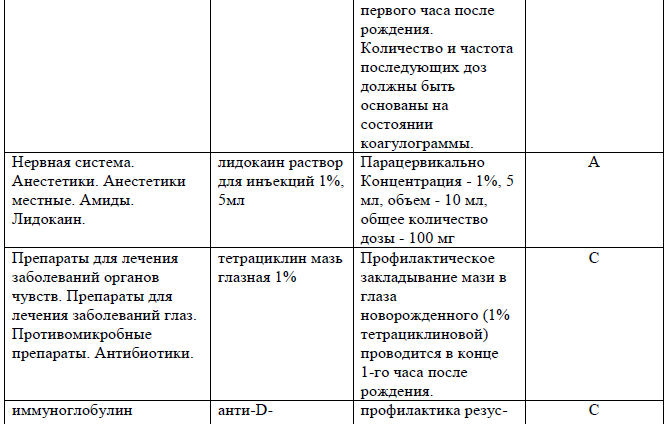

 Петрухин В.А., Новикова С.В., Кузин В.Ф. Кaрдиотокография. Метод оценки функционального состояния плода во время беременности и в родах. – М.: МЕДпресс – информ, 2020. – 76с.
Петрухин В.А., Новикова С.В., Кузин В.Ф. Кaрдиотокография. Метод оценки функционального состояния плода во время беременности и в родах. – М.: МЕДпресс – информ, 2020. – 76с.