Джес® (Yaz®) инструкция по применению
📜 Инструкция по применению Джес®
💊 Состав препарата Джес®
✅ Применение препарата Джес®
📅 Условия хранения Джес®
⏳ Срок годности Джес®
Описание лекарственного препарата
Джес®
(Yaz®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для печатного издания справочника Видаль 2023 года.
Дата обновления: 2023.01.09
Владелец регистрационного удостоверения:
Контакты для обращений:
БАЙЕР АГ
(Германия)
Код ATX:
G03AA12
(Дроспиренон и этинилэстрадиол)
Лекарственная форма
| Джес® |
Таб., покр. пленочной оболочкой, 3 мг+0.02 мг: 28 или 84 шт. в компл. с блоком наклеек д/оформления календаря приема рег. №: ЛСР-008842/08 |
Форма выпуска, упаковка и состав
препарата Джес®
Таблетки, покрытые пленочной оболочкой (с действующими веществами) светло-розового цвета, круглые, двояковыпуклые; на одной стороне таблетки в правильном шестиграннике выгравировано «DS»; (24 шт. в блистере).
Вспомогательные вещества: лактозы моногидрат — 48.18 мг, крахмал кукурузный — 28 мг, магния стеарат — 0.8 мг.
Состав оболочки: лак розовый — 3 мг или альтернативно: гипромеллоза 5 cP — 1.5168 мг, тальк — 0.3036 мг, титана диоксид — 1.1748 мг, краситель железа оксид красный — 0.0048 мг.
Таблетки, покрытые пленочной оболочкой (плацебо) белого цвета, круглые, двояковыпуклые; на одной стороне таблетки в правильном шестиграннике выгравировано «DP»; (4 шт. в блистере).
Вспомогательные вещества: лактозы моногидрат — 23.205 мг, целлюлоза микрокристаллическая — 54.21 мг, магния стеарат — 0.585 мг.
Состав оболочки: гипромеллоза 5 cP — 1.01 мг, тальк — 0.2 мг, титана диоксид — 0.79 мг.
28 шт. (24 активные таблетки и 4 таблетки плацебо) — блистеры (1) — книжки-раскладушки (1) в комплекте с самоклеящимся календарем приема — пленка×.
28 шт. (24 активные таблетки и 4 таблетки плацебо) — блистеры (1) — книжки-раскладушки (3) в комплекте с самоклеящимся календарем приема — пленка×.
× На прозрачную пленку наносится упаковочный стикер.
Фармакологическое действие
Джес® — комбинированный гормональный контрацептивный препарат с антиминералокортикоидным и антиандрогенным действием.
Контрацептивный эффект комбинированных пероральных контрацептивов (КОК) основан на взаимодействии различных факторов, наиболее важными из которых являются подавление овуляции и изменения в эндометрии.
При правильном применении индекс Перля (число беременностей на 100 женщин в год) составляет менее 1. При пропуске таблеток или неправильном применении индекс Перля может возрастать.
У женщин, принимающих КОК, менструальный цикл становится более регулярным, реже наблюдаются болезненные менструации, уменьшается интенсивность и продолжительность кровотечения, что снижает риск развития анемии. Применение КОК с более высокой дозой эстрогена (50 мкг этинилэстрадиола) снижает риск развития рака эндометрия и яичников, неизвестно, относится ли это также и к низкодозированным КОК.
Дроспиренон, содержащийся в препарате Джес®, обладает антиминералокортикоидным действием. Предупреждает увеличение массы тела и появление отеков, связанных с вызываемой эстрогенами задержкой жидкости, что обеспечивает хорошую переносимость препарата. Дроспиренон оказывает положительное воздействие на предменструальный синдром (ПМС). Показана клиническая эффективность препарата Джес® в облегчении симптомов тяжелой формы ПМС, таких как выраженные психоэмоциональные нарушения, нагрубание молочных желез, головная боль, боль в мышцах и суставах, увеличение массы тела и другие симптомы, ассоциированные с менструальным циклом.
Дроспиренон также обладает антиандрогенной активностью и способствует уменьшению акне (угрей), жирности кожи и волос (себореи). Это действие дроспиренона подобно действию естественного прогестерона, вырабатываемого организмом.
Дроспиренон не обладает андрогенной, эстрогенной, глюкокортикоидной и антиглюкокортикоидной активностью. Все это в сочетании с антиминералокортикоидным и антиандрогенным действием обеспечивает дроспиренону биохимический и фармакологический профиль, сходный с естественным прогестероном.
В сочетании с этинилэстрадиолом дроспиренон демонстрирует благоприятный эффект на липидный профиль, характеризующийся повышением ЛПВП.
Фармакокинетика
Дроспиренон
Всасывание
При приеме внутрь дроспиренон быстро и почти полностью абсорбируется. После однократного приема внутрь Cmax дроспиренона в плазме крови достигается примерно через 1-2 ч и составляет около 38 нг/мл. Биодоступность — 76-85%. Прием пищи не влияет на биодоступность дроспиренона.
Распределение
После приема внутрь наблюдается двухфазное снижение концентрации дроспиренона в плазме крови, с T1/2, соответственно, 1.6±0.7 ч и 27±7.5 ч. Дроспиренон связывается с сывороточным альбумином и не связывается с глобулином, связывающим половые гормоны (ГСПГ), или кортикостероид-связывающим глобулином (КСГ). Лишь 3-5% от общей концентрации вещества в плазме крови присутствует в качестве свободного гормона. Индуцированное этинилэстрадиолом повышение ГСПГ не влияет на связывание дроспиренона белками плазмы. Средний кажущийся Vd составляет 3.7±1.2 л/кг.
Равновесная концентрация. Во время циклового приема максимальная Css дроспиренона в плазме достигается между 7 и 14 днем лечения и составляет приблизительно 70 нг/мл. Отмечалось повышение концентрации дроспиренона в плазме крови примерно в 2-3 раза (за счет кумуляции), что обуславливалось соотношением T1/2 в терминальной фазе и интервала дозирования.
Метаболизм
После приема внутрь дроспиренон экстенсивно метаболизируется. Большинство метаболитов в плазме представлены кислотными формами дроспиренона. Дроспиренон также является субстратом для окислительного метаболизма, катализируемого изоферментом цитохрома Р450 CYP3A4.
Выведение
Скорость метаболического клиренса дроспиренона в плазме крови составляет 1.5±0.2 мл/мин/кг. В неизмененном виде дроспиренон выводится только в следовых количествах. Метаболиты дроспиренона выводятся через кишечник и почками в соотношении примерно 1.2:1.4. T1/2 составляет приблизительно 40 ч.
Фармакокинетика у особых групп пациенток
Нарушения функции почек. Css дроспиренона в плазме крови у женщин с почечной недостаточностью легкой степени тяжести (КК 50-80 мл/мин) были сравнимы с соответствующими показателями у женщин с нормальной функцией почек (КК >80 мл/мин). У женщин с почечной недостаточностью средней степени тяжести (КК 30-50 мл/мин) концентрация дроспиренона в плазме крови была в среднем на 37% выше, чем у женщин с нормальной функцией почек. Лечение дроспиреноном хорошо переносилось во всех группах. Прием дроспиренона не оказывал клинически значимого влияния на концентрацию калия в плазме крови. Фармакокинетика дроспиренона не изучалась у пациенток с почечной недостаточностью тяжелой степени.
Нарушения функции печени. Дроспиренон хорошо переносится пациентками с печеночной недостаточностью легкой или средней степени тяжести (класс В по шкале Чайлд-Пью). Фармакокинетика дроспиренона не изучалась у пациенток с печеночной недостаточностью тяжелой степени.
Этинилэстрадиол
Всасывание
После приема внутрь этинилэстрадиол быстро и полностью абсорбируется. Cmax в плазме крови после однократного приема внутрь достигается через 1-2 ч и составляет около 88-100 пг/мл. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма при «первом прохождении» через печень составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других участников исследования подобных изменений не отмечалось.
Распределение
Концентрация этинилэстрадиола в плазме крови снижается двухфазно, терминальная фаза характеризуется Т1/2, составляющим приблизительно 24 ч. Этинилэстрадиол в значительной степени, но не специфически, связывается с сывороточным альбумином (примерно 98.5%) и вызывает возрастание концентраций ГСПГ в плазме. Кажущийся Vd составляет около 5 л/кг.
Равновесная концентрация. Css достигается в течение 2-й половины цикла приема препарата, причем концентрация этинилэстрадиола в плазме крови увеличивается примерно в 1.5-2.3 раза.
Метаболизм
Этинилэстрадиол подвергается значительному первичному метаболизму в кишечнике и печени. Этинилэстрадиол и его окислительные метаболиты первично конъюгированы с глюкуронидами или сульфатом. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Выведение
Этинилэстрадиол практически не выводится в неизмененном виде. Метаболиты этинилэстрадиола выводятся почками и через кишечник в соотношении 4:6. T1/2 метаболитов составляет примерно 24 ч.
Показания препарата
Джес®
- контрацепция;
- контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести;
- контрацепция и лечение тяжелой формы предменструального синдрома.
Режим дозирования
Как принимать препарат Джес®
Таблетки следует принимать в порядке, указанном стрелками на упаковке, ежедневно приблизительно в одно и то же время, с небольшим количеством воды. Таблетки принимают без перерыва в приеме. Следует принимать по 1 таб./сут последовательно в течение 28 дней. Прием таблеток из каждой последующей упаковки следует начинать на следующий день после приема последней таблетки из предыдущей упаковки. Кровотечение «отмены», как правило, начинается на 2-3 день после начала приема не содержащих гормоны (белых) таблеток и может еще не завершиться до начала приема таблеток из следующей упаковки. Прием таблеток из новой упаковки всегда нужно начинать в один и тот же день недели, а кровотечения «отмены» будут наступать примерно в одни и те же дни каждого месяца.
Как начинать прием препарата Джес®
При отсутствии приема каких-либо гормональных контрацептивных препаратов в предыдущем месяце
Прием препарата Джес® следует начинать в первый день менструального цикла (т.е. в первый день менструального кровотечения), в этом случае дополнительных мер контрацепции не требуется. Допускается начало приема на 2-5 день менструального цикла, но в этом случае рекомендуется дополнительно использовать барьерный метод контрацепции в течение первых 7 дней приема таблеток из первой упаковки.
При переходе с других комбинированных контрацептивных препаратов (КОК, контрацептивного вагинального кольца или контрацептивного трансдермального пластыря)
Предпочтительно начинать прием препарата Джес® на следующий день после приема последней таблетки, содержащей гормоны, из предыдущей упаковки, но ни в коем случае не позднее следующего дня после обычного перерыва в приеме таблеток, содержащих гормоны, или после приема последней таблетки, не содержащей гормоны.
Прием препарата Джес® следует начинать в день удаления вагинального кольца или пластыря, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
При переходе с контрацептивных препаратов, содержащих только гестагены («мини-пили», инъекционные формы, имплантат), или с высвобождающего гестаген внутриматочного контрацептива
Женщина может перейти с «мини-пили» на препарат Джес® в любой день (без перерыва); с имплантата или внутриматочного контрацептива с гестагеном — в день его удаления; с инъекционного контрацептива — в день, когда должна быть сделана следующая инъекция. Во всех случаях необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток.
После аборта в I триместре беременности
Женщина может начинать прием препарата немедленно после самопроизвольного или медицинского аборта в I триместре беременности. При соблюдении этого условия женщина не нуждается в дополнительных мерах контрацепции.
После родов (при отсутствии грудного вскармливания) или прерывания беременности во II триместре
Прием препарата можно начинать на 21-28 день после самопроизвольного или медицинского аборта или после родов, при отсутствии грудного вскармливания. Если прием начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если половой контакт уже имел место, до начала приема препарата Джес® должна быть исключена беременность или необходимо дождаться первой менструации.
Прекращение приема препарата Джес®
Прекратить прием препарата можно в любое время. Если женщина не планирует беременность или женщине противопоказана беременность, потому что она принимает потенциально опасные для плода препараты, следует обсудить с врачом другие методы контрацепции.
Если женщина планирует беременность, рекомендуется прекратить прием препарата и подождать естественного менструального кровотечения, и уже потом пытаться забеременеть. Это поможет более точно рассчитать срок беременности и время родов.
Инструкция по обращению с упаковкой препарата Джес®
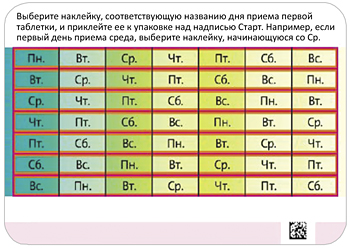
В упаковку препарата Джес® вклеен блистер, в котором содержатся 24 таблетки, содержащие гормоны (светло-розовые) и 4 не содержащие гормоны (белые) таблетки (последний ряд). В упаковку также вложен самоклеящийся календарь приема, состоящий из 7 самоклеящихся полосок с отмеченными на них названиями дней недели. Необходимо выбрать ту полоску, где первым указан тот день недели, в который планируется начинать прием таблеток. Например, если женщина начинает прием таблеток в среду, нужно использовать полоску, которая начинается со «Ср.» (см. рис. 1).
Рис. 1
Полоску наклеивают вдоль верхней части упаковки так, чтобы обозначение первого дня находилось над той таблеткой, на которую направлена стрелка с надписью «Старт» (рис. 2).
Рис. 2
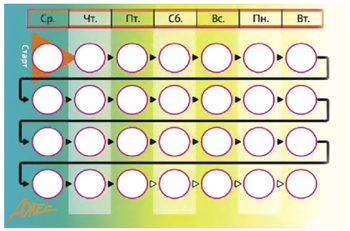
Таким образом, будет видно, в какой день недели следует принять каждую таблетку (рис. 3).
Рис. 3
Прием пропущенных таблеток
Пропуск таблеток, не содержащих гормоны (белых), можно игнорировать. Тем не менее, их следует выбросить, чтобы случайно не продлить период приема таблеток, не содержащих гормоны (белых). Следующие рекомендации относятся только к пропуску таблеток, содержащих гормоны (светло-розовых):
Если опоздание в приеме препарата составило менее 24 ч, контрацептивная защита не снижается. Женщина должна принять пропущенную таблетку как можно скорее, а следующие таблетки принимать в обычное время.
Если опоздание в приеме таблеток составило более 24 ч, контрацептивная защита может быть снижена. Чем больше таблеток пропущено, и чем ближе пропуск таблеток к фазе приема не содержащих гормоны (белых) таблеток, тем выше вероятность беременности.
При этом можно руководствоваться следующими двумя основными правилами:
- прием препарата никогда не должен быть прерван более чем на 7 дней (следует обратить внимание на то, что рекомендуемый интервал приема не содержащих гормоны (белых) таблеток составляет 4 дня);
- для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы требуются 7 дней непрерывного приема таблеток.
Если опоздание в приеме содержащих гормоны (светло-розовых) таблеток составило более 24 ч, необходимо придерживаться следующих рекомендаций:
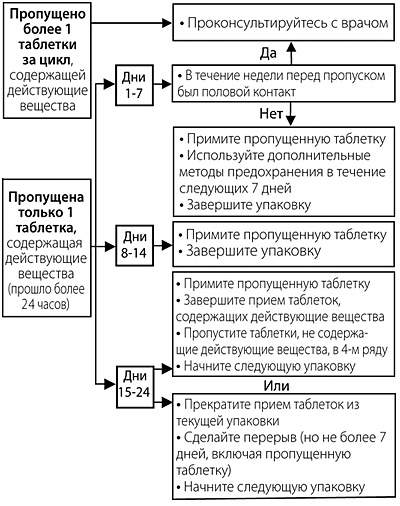
При пропуске в период с 1-го по 7-й день приема таблеток
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время. Кроме того, в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение 7 дней перед пропуском таблетки, следует учесть возможность наступления беременности.
При пропуске в период с 8-го по 14-й день приема таблеток
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время.
При условии, что женщина принимала таблетки правильно в течение 7 дней, предшествующих первой пропущенной таблетке, нет необходимости в использовании дополнительных мер контрацепции. В противном случае, а также при пропуске двух и более таблеток, необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение 7 дней.
При пропуске в период с 15-го по 24-й день приема таблеток
Риск снижения надежности неизбежен из-за приближающегося периода приема не содержащих гормоны (белых) таблеток. Нужно строго придерживаться одного из двух следующих вариантов. При этом, если в течение 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, нет необходимости применять дополнительные контрацептивные методы. В противном случае, женщине необходимо применять первую из следующих схем и дополнительно использовать барьерный метод контрацепции (например, презерватив) в течение 7 дней.
- Женщина должна принять последнюю пропущенную таблетку как можно скорее, как только вспомнит (даже если это означает прием двух таблеток одновременно). Следующие таблетки принимают в обычное время, пока не закончатся содержащие гормоны (светло-розовые) таблетки в упаковке. 4 не содержащие гормоны (белые) таблетки следует выбросить и незамедлительно начинать прием таблеток из следующей упаковки. Кровотечение «отмены» маловероятно пока не закончатся содержащие гормоны (светло-розовые) таблетки во второй упаковке, но могут отмечаться «мажущие» выделения и/или «прорывные» кровотечения во время приема таблеток.
- Женщина может также прервать прием содержащих гормоны (светло-розовых) таблеток из текущей упаковки. Затем она должна сделать перерыв не более 4 дней, включая дни пропуска таблеток, и затем начинать прием препарата из новой упаковки.
Если женщина пропускала прием содержащих гормоны (светло-розовых) таблеток и во время приема не содержащих гормоны (белых) таблеток кровотечение «отмены» не наступило, необходимо исключить беременность.
Для удобства данная информация представлена на упаковке в виде следующей схемы:
Допускается принимать не более 2 таблеток в один день.
Рекомендации при желудочно-кишечных расстройствах
При тяжелых желудочно-кишечных расстройствах всасывание может быть неполным, поэтому следует принять дополнительные контрацептивные меры.
Если в течение 3-4 ч после приема содержащей гормоны (светло-розовой) таблетки была рвота или диарея, следует ориентироваться на рекомендации при пропуске таблеток. Если женщина не хочет менять свою обычную схему приема и переносить начало менструации на другой день недели, следует принять дополнительную содержащую гормоны (светло-розовую) таблетку.
Отсрочка начала кровотечения «отмены»
Для того, чтобы отсрочить начало кровотечения «отмены», необходимо продолжить дальнейший прием таблеток из новой упаковки препарата, пропустив прием таблеток, не содержащих гормоны (белых) из текущей упаковки. Таким образом, цикл может быть продлен по желанию на любой срок, пока не закончатся содержащие гормоны (светло-розовые) таблетки из второй упаковки, то есть примерно на 3 недели позже обычного. Если планируется более раннее начало очередного цикла, нужно в любой момент завершить прием содержащих гормоны (светло-розовых) таблеток из второй упаковки, выбросить оставшиеся гормоносодержащие таблетки и начинать прием не содержащих гормоны (белых) таблеток — максимально в течение 4 дней, а затем начинать прием содержащих гормоны (светло-розовых) таблеток из новой упаковки. В этом случае примерно через 2-3 дня после приема последней гормоносодержащей таблетки из предыдущей упаковки должно начаться кровотечение «отмены». На фоне приема препарата из второй упаковки у женщины могут отмечаться «мажущие» выделения и/или «прорывные» маточные кровотечения. Далее регулярный прием препарата возобновляется после окончания периода приема не содержащих гормоны (белых) таблеток.
Как изменять день начала кровотечения «отмены»
Для того, чтобы перенести начало кровотечения «отмены» на другой день недели, женщине следует сократить следующий период приема не содержащих гормоны (белых) таблеток на желаемое количество дней. Чем короче интервал, тем выше риск, что у нее не будет кровотечения «отмены», и в дальнейшем будут «мажущие» выделения и/или «прорывные» кровотечения во время приема таблеток из следующей упаковки.
Применение препарата в особых клинических группах
Девочки-подростки. Препарат Джес® показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пациентки пожилого возраста. Не применимо. Препарат Джес® не показан после наступления менопаузы.
Пациентки с нарушением функции печени. Препарат Джес® противопоказан женщинам с острыми или хроническими заболеваниями печени тяжелой степени, печеночной недостаточностью (до нормализации показателей функции печени) (см. также разделы «Противопоказания» и «Фармакокинетика»).
Пациентки с нарушением функции почек. Препарат Джес® противопоказан женщинам с почечной недостаточностью тяжелой степени или с острой почечной недостаточностью (см. также разделы «Противопоказания» и «Фармакокинетика»).
Побочное действие
Сообщалось о следующих наиболее распространенных нежелательных реакциях (НР) у женщин, применяющих препарат Джес® по показаниям “Контрацепция” и “Контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести”: тошнота, боль в молочной железе, нерегулярные маточные кровотечения, кровотечения из половых путей неуточненного генеза. Данные НР встречались более чем у 3% женщин. У пациенток, применяющих препарат Джес® по показанию “Контрацепция и лечение тяжелой формы предменструального синдрома” сообщалось о следующих наиболее распространенных НР (более чем у 10% женщин): тошнота, боль в молочной железе, нерегулярные маточные кровотечения.
Серьезными нежелательными реакциями являются АТЭ и ВТЭ.
Ниже в таблице 1 приведена частота НР, о которых сообщалось в ходе клинических исследований препарата Джес® по показаниям “Контрацепция” и “Контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести” (N=3565), “Контрацепция и лечение тяжелой формы предменструального синдрома” (N=289). В пределах каждой группы НР представлены в порядке уменьшения их тяжести. По частоте они разделяются следующим образом: часто (>1/100 и <1/10), нечасто (>1/1000 и <1/100) и редко (>1/10000 и <1/1000). Для дополнительных НР, выявленных только в процессе пострегистрационных наблюдений, и для которых оценку частоты возникновения провести не представлялось возможным, указано «частота неизвестна».
Таблица 1. Частота НР в клинических исследованиях препарата Джес®
* Частота нерегулярных кровотечений уменьшается по мере увеличения длительности приема препарата Джес®.
Дополнительную информацию о ВТЭ и АТЭ, мигрени, раке молочной железы (РМЖ) и фокальной нодулярной гиперплазии печени см. также в разделах «Противопоказания» и «Особые указания».
Дополнительная информация
Ниже перечислены серьезные НР, встречающиеся у женщин на фоне приема КОК:
Опухоли
- частота диагностирования РМЖ у женщин, принимающих КОК, несколько повышена. В связи с тем, что РМЖ отмечается редко у женщин до 40 лет, увеличение числа диагнозов РМЖ у женщин, принимающих КОК, является незначительным по отношению к общему риску этого заболевания;
- опухоли печени (доброкачественные и злокачественные).
Другие состояния
- гипертриглицеридемия (повышенный риск панкреатита во время приема КОК);
- повышение АД;
- состояния, развивающиеся или ухудшающиеся во время приема КОК, но их связь не доказана: желтуха и/или зуд, связанный с холестазом; холелитиаз; порфирия; системная красная волчанка; гемолитико-уремический синдром; хорея Сиденхема; герпес во время беременности; снижение слуха, связанное с отосклерозом;
- у женщин с наследственным ангионевротическим отеком прием эстрогенов может вызывать или усугублять его симптомы;
- нарушения функции печени;
- болезнь Крона, язвенный колит;
- хлоазма.
Взаимодействие
Взаимодействие КОК с другими лекарственными препаратами (индукторами ферментов) может привести к «прорывным» кровотечениям и/или снижению контрацептивной эффективности (см. раздел «Лекарственное взаимодействие»).
Противопоказания к применению
Препарат препарата Джес® противопоказан при наличии следующих заболеваний/состояний/факторов риска:
- венозный тромбоз или тромбоэмболия (ВТЭ), в т.ч. тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА), в настоящее время или в анамнезе;
- артериальный тромбоз или тромбоэмболия (АТЭ), в т.ч. инфаркт миокарда и инсульт; продромальные состояния (транзиторная ишемическая атака, стенокардия);
- выявленная наследственная или приобретенная предрасположенность к ВТЭ или АТЭ, включая резистентность к активированному протеину С, гипергомоцистеинемию, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт);
- наличие выраженных или множественных факторов риска ВТЭ или АТЭ (см. раздел «Особые указания») или наличие одного из таких серьезных факторов риска, как:
- сахарный диабет с диабетической ангиопатией;
- неконтролируемая артериальная гипертензия;
- тяжелая дислипопротеинемия.
- объемные оперативные вмешательства с длительной иммобилизацией или обширная травма;
- печеночная недостаточность, острые или хронические заболевания печени тяжелой степени (до нормализации показателей функции печени);
- наличие опухолей печени (доброкачественные или злокачественные) в настоящее время или в анамнезе;
- наличие гормонозависимых злокачественных заболеваний, в т.ч. половых органов и молочной железы, или подозрение на них;
- мигрень с очаговой неврологической симптоматикой в настоящее время или в анамнезе;
- кровотечение из половых путей неясной этиологии;
- хроническая почечная недостаточность тяжелой степени или острая почечная недостаточность;
- беременность, в т.ч. предполагаемая;
- период грудного вскармливания;
- совместное применение с противовирусными препаратами прямого действия, содержащими омбитасвир, паритапревир, дасабувир или комбинацию этих веществ;
- гиперчувствительность к дроспиренону, этинилэстрадиолу или какому-либо из вспомогательных веществ препарата.
В случае выявления или развития впервые какого-либо из этих заболеваний/состояний или факторов риска на фоне применения препарата, следует немедленно прекратить прием препарата.
С осторожностью
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения КОК, в т.ч. препарата Джес®, в каждом случае индивидуально:
- факторы риска развития тромбоза и тромбоэмболии (курение; тромбозы, инфаркт миокарда или нарушение мозгового кровообращения в возрасте менее 50 лет у кого-либо из ближайших родственников; ожирение; дислипопротеинемия; контролируемая артериальная гипертензия; мигрень; неосложненные пороки клапанов сердца; нарушение сердечного ритма);
- другие заболевания, при которых могут отмечаться нарушения периферического кровообращения (сахарный диабет; системная красная волчанка; гемолитико-уремический синдром; болезнь Крона и язвенный колит; серповидно-клеточная анемия; флебит поверхностных вен);
- наследственный ангионевротический отек;
- гипертриглицеридемия;
- заболевания печени легкой и средней степени тяжести в анамнезе при нормальных показателях функциональных проб печени;
- заболевания, впервые возникшие или усугубившиеся при беременности или на фоне предыдущего приема половых гормонов (например, желтуха, холестаз, холелитиаз, отосклероз с ухудшением слуха, порфирия, герпес беременных, хорея Сиденхема);
- послеродовый период.
Применение при беременности и кормлении грудью
Беременность
Применение препарата противопоказано при беременности и в период грудного вскармливания. Исследования на животных показали неблагоприятное влияние препарата во время беременности и лактации, что не позволяет исключить подобное воздействие на плод или новорожденного у человека.
В случае диагностирования беременности на фоне применения препарата следует немедленно прекратить его прием. Обширные эпидемиологические исследования не выявили риска дефектов развития у детей, рожденных женщинами, получавшими половые гормоны до беременности, или наличия тератогенного действия при случайном приеме КОК, в т.ч. комбинации дроспиренон+этинилэстрадиол, в ранние сроки беременности. Имеющиеся данные о приеме препарата дроспиренон+этинилэстрадиол во время беременности ограничены, что не позволяет сделать какие-либо выводы о негативном влиянии препарата на беременность, здоровье плода и новорожденного. В настоящее время какие-либо значимые эпидемиологические данные отсутствуют.
Период грудного вскармливания
Прием препарата в период грудного вскармливания противопоказан, т.к. КОК могут уменьшать количество молока и изменять его состав. Небольшое количество половых гормонов и/или их метаболитов может проникать в грудное молоко и влиять на здоровье ребенка.
Применение при нарушениях функции печени
Препарат противопоказан при: печеночной недостаточности и тяжелых заболеваниях печени (до тех пор пока печеночные тесты не нормализуются); опухолях печени (доброкачественные или злокачественные) в настоящее время или в анамнезе.
С осторожностью: заболевания печени легкой и средней степени тяжести в анамнезе при нормальных показателях функциональных проб печени.
Применение при нарушениях функции почек
Препарат Джес® противопоказан женщинам с почечной недостаточностью тяжелой степени или с острой почечной недостаточностью.
Применение у детей
Детям и подросткам препарат Джес® показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Применение у пожилых пациентов
Не применимо. Препарат Джес® не показан после наступления менопаузы.
Особые указания
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения КОК в каждом индивидуальном случае и обсудить его с женщиной до того, как она решит начать прием препарата. В случае утяжеления, усиления или первого проявления любого из этих состояний или факторов риска, женщина должна проконсультироваться со своим врачом, который может принять решение о необходимости отмены препарата.
Риск развития ВТЭ и АТЭ
Результаты эпидемиологических исследований указывают на наличие взаимосвязи между применением КОК и повышением частоты развития ВТЭ и АТЭ (таких как ТГВ, ТЭЛА, инфаркт миокарда, цереброваскулярные нарушения). Данные заболевания отмечаются редко.
Повышенный риск присутствует после первоначального применения КОК или возобновления применения после перерыва между приемами препарата в 4 недели и более. Данные крупного проспективного исследования показывают, что этот повышенный риск присутствует преимущественно в течение первых 3 месяцев. КОК, содержащие в качестве прогестагенного компонента левоноргестрел, норгестимат или норэтистерон, имеют самый низкий риск развития ВТЭ. Риск ВТЭ при приеме других КОК, включая комбинацию дроспиренон+этинилэстрадиол, может в 2 раза превышать риск развития данного осложнения. Выбор в пользу КОК с более высоким риском развития ВТЭ может быть сделан только после консультации с женщиной, позволяющей убедиться, что она полностью понимает риск ВТЭ, связанный с приемом комбинации дроспиренон+этинилэстрадиол, влияние препарата на существующие у нее факторы риска и то, что риск развития ВТЭ максимален в первый год приема таких препаратов.
Общий риск ВТЭ у пациенток, принимающих низкодозированные КОК (<0.05 мг этинилэстрадиола), в 2-3 раза выше, чем у небеременных пациенток, которые не принимают КОК, тем не менее, этот риск остается более низким по сравнению с риском ВТЭ при беременности и родах.
ВТЭ может угрожать жизни или привести к летальному исходу (в 1-2% случаев).
ВТЭ, проявляющаяся как ТГВ или ТЭЛА, может произойти при применении любых КОК.
Крайне редко при применении КОК возникает тромбоз других кровеносных сосудов, например, печеночных, брыжеечных, почечных, мозговых вен и артерий или сосудов сетчатки глаза.
Симптомы ТГВ включают: односторонний отек нижней конечности или вдоль вены на нижней конечности, боль или дискомфорт в нижней конечности только в вертикальном положении или при ходьбе, локальное повышение температуры в пораженной нижней конечности, покраснение или изменение окраски кожных покровов на нижней конечности.
Симптомы ТЭЛА: затрудненное или учащенное дыхание, внезапный кашель, в т.ч. с кровохарканием, острая боль в грудной клетке, которая может усиливаться при глубоком вдохе, чувство тревоги, сильное головокружение, учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, одышка, кашель) являются неспецифическими и могут быть истолкованы неверно как признаки других, более часто встречающихся и менее тяжелых состояний/заболеваний (например, инфекция дыхательных путей).
АТЭ может привести к инсульту, окклюзии сосудов или инфаркту миокарда. Симптомы инсульта: внезапная слабость или потеря чувствительности лица, конечностей, особенно с одной стороны тела, внезапная спутанность сознания, проблемы с речью и пониманием, внезапная одно- или двухсторонняя потеря зрения, внезапное нарушение походки, головокружение, потеря равновесия или координации движений, внезапная, тяжелая или продолжительная головная боль без видимой причины, потеря сознания или обморок с приступом судорог или без него. Другие признаки окклюзии сосудов: внезапная боль, отечность и незначительная синюшность конечностей, симптомокомплекс «острый живот».
Симптомы инфаркта миокарда включают: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди, в руке или за грудиной, дискомфорт с иррадиацией в спину, челюсть, гортань, руку, желудок, холодный пот, тошнота, рвота или головокружение, выраженная слабость, чувство тревоги или одышка, учащенное или нерегулярное сердцебиение.
АТЭ может угрожать жизни или привести к летальному исходу.
У женщин с сочетанием нескольких факторов риска или высокой выраженностью одного из них следует рассматривать возможность их взаимоусиления. В подобных случаях степень повышения риска может оказаться более высокой, чем при простом суммировании факторов. В этом случае прием препарата Джес® противопоказан (см. раздел «Противопоказания»).
Риск развития тромбоза (венозного и/или артериального) и тромбоэмболии повышается:
- с возрастом;
- у курящих (с увеличением количества сигарет или повышением возраста риск нарастает, особенно у женщин старше 35 лет);
при наличии:
- ожирения (ИМТ более чем 30 кг/м2);
- указаний в семейном анамнезе (например, при наличии в семейном анамнезе венозного или артериального тромбоза/тромбоэмболии у близких родственников или родителей в возрасте менее 50 лет). В случае наследственной или приобретенной предрасположенности женщина должна быть осмотрена соответствующим специалистом для решения вопроса о возможности приема КОК;
- в случае длительной иммобилизации, серьезного хирургического вмешательства, любой операции на нижних конечностях, в области таза или нейрохирургического оперативного вмешательства, обширной тяжелой травмы. В этих ситуациях следует прекратить прием КОК (в случае планируемой операции, по крайней мере, за 4 недели до нее) и не возобновлять его в течение 2 недель после окончания иммобилизации. Временная иммобилизация (например, авиаперелет длительностью более 4 ч) может также являться фактором риска развития ВТЭ, особенно при наличии других факторов риска.
- дислипопротеинемии;
- артериальной гипертензии;
- мигрени;
- заболеваний клапанов сердца;
- фибрилляции предсердий.
Примерно у 9-12 из 10000 женщин, принимающих КОК, содержащие дроспиренон, может развиться ВТЭ в течение года, тогда как для КОК, содержащих левоноргестрел, этот показатель составил около 6 из 10000 женщин.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии ВТЭ остается спорным.
Следует учитывать повышенный риск развития тромбоэмболий в послеродовом периоде.
Нарушения периферического кровообращения также могут отмечаться при сахарном диабете, системной красной волчанке, гемолитико-уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или язвенный колит) и серповидно-клеточной анемии.
Увеличение частоты и тяжести мигрени во время применения КОК (что может предшествовать цереброваскулярным нарушениям) является основанием для немедленного прекращения приема этих препаратов.
К биохимическим показателям, указывающим на наследственную или приобретенную предрасположенность к венозному или артериальному тромбозу, относятся: резистентность к активированному белку С, гипергомоцистеинемия, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт).
При оценке соотношения риска и пользы следует учитывать, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск тромбоза. Также следует учитывать, что риск тромбозов и тромбоэмболий при беременности выше, чем при приеме низкодозированных КОК (<0.05 мг этинилэстрадиола).
Опухоли
Наиболее существенным фактором риска развития рака шейки матки, является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении КОК, однако связь с приемом КОК не доказана. Сохраняются противоречия относительно того, в какой степени эти находки связаны со скринингом на предмет патологии шейки матки или с особенностями полового поведения (более редкое применение барьерных методов контрацепции).
Мета-анализ 54 эпидемиологических исследований показал, что имеется несколько повышенный относительный риск развития РМЖ, диагностированного у женщин, принимающих КОК в настоящее время (относительный риск 1.24). Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема этих препаратов. В связи с тем, что РМЖ отмечается редко у женщин до 40 лет, увеличение числа диагнозов РМЖ у женщин, принимающих КОК в настоящее время или принимавших недавно, является незначительным по отношению к общему риску этого заболевания. Наблюдаемое повышение риска может быть следствием более ранней диагностики РМЖ у женщин, применяющих КОК, их биологическим действием или комбинацией обоих факторов. У женщин, применявших КОК, выявляются более ранние стадии РМЖ, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения КОК наблюдалось развитие доброкачественных, а в крайне редких случаях — злокачественных опухолей печени, которые в отдельных случаях приводили к угрожающему жизни внутрибрюшному кровотечению. В случае появления сильных болей в области живота, увеличения печени или признаков внутрибрюшного кровотечения это следует учитывать при проведении дифференциального диагноза.
Опухоли могут угрожать жизни или привести к летальному исходу.
Другие состояния
Клинические исследования показали отсутствие влияния дроспиренона на концентрацию калия в плазме крови у больных с почечной недостаточностью легкой и средней степени тяжести. Существует теоретический риск развития гиперкалиемии у больных с нарушением функции почек при изначальной концентрации калия на верхней границе нормы, одновременно принимающих лекарственные средства, приводящие к задержке калия в организме. У женщин с повышенным риском развития гиперкалиемии рекомендуется определять концентрацию калия в плазме крови во время первого цикла приема препарата Джес®.
У женщин с гипертриглицеридемией (или наличием этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема КОК.
Хотя небольшое повышение АД было описано у многих женщин, принимающих КОК, клинически значимые повышения отмечались редко. Тем не менее, если во время приема КОК развивается стойкое клинически значимое повышение АД, прием КОК следует прекратить и начать лечение артериальной гипертензии. Прием КОК может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения АД.
Следующие состояния, как сообщалось, развиваются или ухудшаются как во время беременности, так и при приеме КОК, но их связь с приемом КОК не доказана: желтуха и/или зуд, связанный с холестазом; холелитиаз; порфирия; системная красная волчанка; гемолитико-уремический синдром; хорея Сиденхема; герпес во время беременности; снижение слуха, связанное с отосклерозом. Также описаны случаи ухудшения течения эндогенной депрессии, эпилепсии, болезни Крона и язвенного колита на фоне применения КОК.
У женщин с наследственными формами ангионевротического отека экзогенные эстрогены могут вызывать или ухудшать симптомы ангионевротического отека.
Острые или хронические нарушения функции печени могут потребовать отмены КОК до тех пор, пока показатели функциональных проб печени не вернутся в норму. Рецидивирующая холестатическая желтуха, которая развивается впервые во время беременности или предыдущего приема половых гормонов, требует прекращения приема КОК.
Хотя КОК могут оказывать влияние на инсулинорезистентность и толерантность к глюкозе, нет необходимости изменения дозы гипогликемических препаратов у пациенток с сахарным диабетом, применяющих низкодозированные КОК (<0.05 мг этинилэстрадиола). Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема КОК.
Иногда может развиваться хлоазма, особенно у женщин с наличием в анамнезе хлоазмы беременных. Женщины со склонностью к хлоазме во время приема КОК должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Лабораторные тесты
Прием КОК может влиять на результаты некоторых лабораторных тестов, включая показатели функции печени, почек, щитовидной железы, надпочечников, концентрацию транспортных белков в плазме крови, показатели углеводного обмена, параметры коагуляции и фибринолиза. Изменения обычно не выходят за границы нормальных значений. Дроспиренон увеличивает активность ренина плазмы и альдостерона, что связано с его антиминералокортикоидным действием.
Медицинские осмотры
Перед началом или возобновлением применения препарата Джес® необходимо ознакомиться с анамнезом жизни, семейным анамнезом женщины, провести тщательное общемедицинское (включая измерение АД, ЧСС, определение ИМТ) и гинекологическое обследование (включая обследование молочной железы и цитологическое исследование эпителия шейки матки), исключить беременность. Объем дополнительных исследований и частота контрольных осмотров определяется индивидуально. Обычно контрольные обследования следует проводить не реже 1 раза в 6 месяцев.
Следует предупредить женщину, что КОК не предохраняют от ВИЧ-инфекции (СПИД) и других заболеваний, передающихся половым путем.
Снижение эффективности
Эффективность КОК может быть снижена в следующих случаях: при пропуске содержащих гормоны (светло-розовых) таблеток, при рвоте и диарее или в результате лекарственного взаимодействия.
Недостаточный контроль менструального цикла
На фоне приема КОК могут отмечаться нерегулярные кровотечения («мажущие» кровянистые выделения и/или «прорывные» кровотечения), особенно в течение первых месяцев применения. Поэтому оценка любых нерегулярных кровотечений должна проводиться только после периода адаптации, составляющего около 3 циклов приема препарата.
Если нерегулярные кровотечения повторяются или развиваются после предшествующих регулярных циклов, следует провести тщательное диагностическое обследование для исключения злокачественных новообразований или беременности.
У некоторых женщин во время перерыва в приеме содержащих гормоны (светло-розовых) таблеток может не развиться кровотечение «отмены». Если препарат принимался согласно указаниям, маловероятно, что женщина беременна. Тем не менее, если до этого препарат принимался нерегулярно, или если отсутствуют подряд два кровотечения «отмены», до продолжения приема препарата должна быть исключена беременность. Особое значение это имеет для женщин, принимающих сопутствующие препараты с тератогенным действием. И хотя наступление беременности на фоне регулярного приема препарата Джес® маловероятно, при малейшем подозрении на беременность должен быть выполнен тест на беременность.
Влияние на способность к управлению транспортными средствами и механизмами
Не выявлено.
Передозировка
Данные о передозировке препарата Джес® отсутствуют.
Симптомы: тошнота, рвота, у девочек-подростков при случайном приеме — кровянистые выделения из влагалища до наступления менархе.
Лечение: специфического антидота нет, следует проводить симптоматическое лечение.
Лекарственное взаимодействие
Влияние других лекарственных средств на препарат Джес®
Возможно взаимодействие с лекарственными средствами, индуцирующими микросомальные ферменты, в результате чего может увеличиваться клиренс половых гормонов, что, в свою очередь, может приводить к «прорывным» маточным кровотечениям и/или снижению контрацептивного эффекта.
Индукция микросомальных ферментов печени может наблюдаться уже через несколько дней совместного применения. Максимальная индукция микросомальных ферментов печени обычно наблюдается в течение нескольких недель. После отмены препарата индукция микросомальных ферментов печени может сохраняться в течение 4 недель.
Краткосрочная терапия
Женщинам, которые получают лечение такими препаратами в дополнение к препарату Джес®, рекомендуется использовать барьерный метод контрацепции или выбрать иной негормональный метод контрацепции. Барьерный метод контрацепции следует использовать в течение всего периода приема сопутствующих препаратов, а также в течение 28 дней после их отмены. Если применение препарата-индуктора микросомальных ферментов печени необходимо продолжить после того как закончен прием содержащих гормоны (светло-розовых) таблеток, следует пропустить прием не содержащих гормоны (белых) таблеток и начинать прием таблеток препарата Джес® из новой упаковки.
Долгосрочная терапия
Женщинам, длительно принимающим препараты-индукторы микросомальных ферментов печени, рекомендуется использовать другой надежный негормональный метод контрацепции.
Средства, увеличивающие клиренс препарата Джес® (ослабляющие эффективность путем индукции ферментов): фенитоин, барбитураты, примидон, карбамазепин, рифампицин, бозентан, лекарственные средства для лечения ВИЧ-инфекции (ритонавир, невирапин и эфавиренз) и, возможно, также окскарбазепин, топирамат, фелбамат, гризеофульвин, а также препараты, содержащие зверобой продырявленный.
Средства с различным влиянием на клиренс препарата Джес®: при совместном применении с препаратом Джес® многие ингибиторы протеазы ВИЧ или вируса гепатита С и ненуклеозидные ингибиторы обратной транскриптазы могут как увеличивать, так и уменьшать концентрацию эстрогенов или прогестинов в плазме крови. В некоторых случаях такое влияние может быть клинически значимо.
Средства, снижающие клиренс КОК (ингибиторы ферментов): сильные и умеренные ингибиторы CYP3A4, такие как противогрибковые препараты группы азолов (например, итраконазол, вориконазол, флуконазол), верапамил, антибиотики группы макролидов (например, кларитромицин, эритромицин), дилтиазем и грейпфрутовый сок могут повышать плазменные концентрации эстрогена или прогестагена, или их обоих.
Было показано, что эторикоксиб в дозах 60 и 120 мг/сут при совместном приеме с КОК, содержащими 0.035 мг этинилэстрадиола, повышает концентрацию этинилэстрадиола в плазме крови в 1.4 и 1.6 раза соответственно.
Влияние препарата Джес® на другие лекарственные препараты
КОК могут влиять на метаболизм других препаратов, что приводит к повышению (например, циклоспорин) или снижению (например, ламотриджин) их концентрации в плазме крови и тканях.
In vitro дроспиренон способен слабо или умеренно ингибировать ферменты цитохрома P450 CYP1A1, CYP2C9, CYP2C19 и CYP3A4.
На основании исследований взаимодействия in vivo у женщин-добровольцев, принимавших омепразол, симвастатин или мидазолам в качестве маркерных субстратов, можно заключить, что клинически значимое влияние 3 мг дроспиренона на метаболизм лекарственных препаратов, опосредованный ферментами цитохрома P450, маловероятно.
In vitro этинилэстрадиол является обратимым ингибитором CYP2C19, CYP1A1 и CYP1A2, а также необратимым ингибитором CYP3A4/5, CYP2C8 и CYP2J2. В клинических исследованиях назначение гормонального контрацептива, содержащего этинилэстрадиол, не приводило к какому-либо повышению или приводило лишь к слабому повышению концентраций субстратов CYP3A4 в плазме крови (например, мидазолама), в то время как плазменные концентрации субстратов CYP1A2 могут возрастать слабо (например, теофиллин) или умеренно (например, мелатонин и тизанидин).
Фармакодинамическое взаимодействие
Было показано, что совместное применение этинилэстрадиолсодержащих препаратов и противовирусных препаратов прямого действия, содержащих омбитасвир, паритапревир, дасабувир или их комбинацию, ассоциируется с повышением концентрации АЛТ более чем в 5 раз по сравнению с ВГН у здоровых и инфицированных вирусом гепатита C женщин (см. раздел «Противопоказания»).
Другие формы взаимодействия
У пациенток с ненарушенной функцией почек сочетанное применение дроспиренона и ингибиторов АПФ или НПВП не оказывает значимого эффекта на концентрацию калия в плазме крови. Тем не менее, сочетанное применение препарата Джес® с антагонистами альдостерона или калийсберегающими диуретиками не изучено. В таких случаях концентрацию калия в плазме крови необходимо контролировать в течение первого цикла приема препарата (см. раздел «Особые указания»).
Условия хранения препарата Джес®
Препарат следует хранить в недоступном для детей месте при температуре не выше 30°С.
Срок годности препарата Джес®
Срок годности — 5 лет. Не применять по истечении срока годности.
Условия реализации
Препарат отпускают по рецепту.
Контакты для обращений
БАЙЕР АГ
(Германия)

|
|
Организация, принимающая |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Анабелла®
(САНОФИ РОССИЯ, Россия)
Видора®
(ZENTIVA, Чешская Республика)
Видора® микро
(ZENTIVA, Чешская Республика)
Делсия®
(SUN PHARMACEUTICAL INDUSTRIES, Индия)
Джейна®
(SUN PHARMACEUTICAL INDUSTRIES, Индия)
Димиа®
(GEDEON RICHTER, Венгрия)
Изнель 30
(LUPIN, Индия)
Лея®
(САНОФИ РОССИЯ, Россия)
Мидиана®
(GEDEON RICHTER, Венгрия)
Модэлль® ПРО
(Teva Pharmaceutical Industries, Израиль)
Все аналоги

22.09.2022
Описание препарата Джес® Плюс (набор таблеток, покрытых пленочной оболочкой, 3 мг+0.02 мг+0.451 мг) основано на официальной инструкции, утверждено компанией-производителем в 2022 году
Дата согласования: 22.09.2022
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Заказ в аптеках Москвы
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Состав
| Таблетки, покрытые пленочной оболочкой | 1 комплект |
| 1 активная комбинированная таблетка содержит | |
| ядро | |
| действующие вещества: | |
| дроспиренон (микронизированный) | 3,000 мг |
| этинилэстрадиола бетадекс клатрат (микронизированный) | 0,020 мг |
| (в пересчете на этинилэстрадиол) | |
| кальция левомефолат (Метафолин®) (микронизированный) | 0,451 мг |
| вспомогательные вещества: лактозы моногидрат — 45,329 мг; целлюлоза микрокристаллическая — 24,800 мг; кроскармеллоза натрия — 3,200 мг; гипролоза (5 сР) — 1,600 мг; магния стеарат — 1,600 мг | |
| оболочка пленочная: лак розовый — 2,0000 мг или (альтернативно): гипромеллоза (5 сР) — 1,0112 мг, макрогол 6000 — 0,2024 мг; тальк — 0,2024 мг; титана диоксид — 0,5580 мг; краситель железа оксид красный — 0,0260 мг | |
| 1 вспомогательная витаминная таблетка содержит | |
| ядро | |
| действующее вещество: | |
| кальция левомефолат (Метафолин®) (микронизированный) | 0,451 мг |
| вспомогательные вещества: лактозы моногидрат — 48,349 мг; целлюлоза микрокристаллическая — 24,800 мг; кроскармеллоза натрия — 3,200 мг; гипролоза (5 сР) — 1,600 мг; магния стеарат — 1,600 мг | |
| оболочка пленочная: лак светло-оранжевый — 2,0000 мг или (альтернативно): гипромеллоза (5 сР) — 1,0112 мг, макрогол 6000 — 0,2024 мг; тальк — 0,2024 мг; титана диоксид — 0,5723 мг; краситель железа оксид желтый — 0,0089 мг; краситель железа оксид красный — 0,0028 мг |
Описание лекарственной формы
Таблетки с комбинацией действующих веществ: круглые двояковыпуклые, покрытые пленочной оболочкой розового цвета, на одной стороне с тиснением «Z+» в правильном шестиугольнике.
Вспомогательные таблетки: круглые двояковыпуклые, покрытые пленочной оболочкой светло-оранжевого цвета, на одной стороне с тиснением «М+» в правильном шестиугольнике.
Фармакологическое действие
Фармакологическое действие
—
контрацептивное.
Фармакодинамика
Джес® Плюс — низкодозированный монофазный пероральный комбинированный эстроген-гестагенный контрацептивный препарат, состоящий из таблеток, содержащих гормоны и кальция левомефолат, и вспомогательных таблеток, содержащих только кальция левомефолат.
Контрацептивный эффект комбинированных пероральных контрацептивных препаратов (КОК) основан на взаимодействии различных факторов, наиболее важными из которых являются подавление овуляции, повышение вязкости секрета шейки матки и изменения в эндометрии.
У женщин, принимающих КОК, менструальный цикл становится более регулярным, уменьшаются болезненность, интенсивность и продолжительность менструальноподобных кровотечений, в результате чего снижается риск железодефицитной анемии. Имеются также данные о снижении риска рака эндометрия и яичников.
Дроспиренон, входящий в в состав препарата Джес® Плюс, обладает антиминералокортикоидной активностью и способствует предупреждению гормонозависимой задержки жидкости, что может проявляться в снижении массы тела и уменьшении вероятности появления периферических отеков, что обеспечивает хорошую переносимость препарата. Дроспиренон оказывает положительное воздействие на предменструальный синдром (ПМС). В сочетании с этинилэстрадиолом дроспиренон демонстрирует благоприятный эффект на липидный профиль, характеризующийся повышением липопротеинов высокой плотности. Дроспиренон также обладает антиандрогенной активностью и способствует уменьшению акне (угри), жирности кожи и волос (себорея). Эти особенности дроспиренона следует учитывать при выборе контрацептива женщинам с гормонозависимой задержкой жидкости, а также женщинам с акне и себореей. Дроспиренон не обладает андрогенной, эстрогенной, глюкокортикоидной и антиглюкокортикоидной активностью. Все это в сочетании с антиминералокортикоидным и антиандрогенным действием обеспечивает дроспиренону биохимический и фармакологический профиль, сходный с естественным прогестероном.
При правильном применении препарата индекс Перля (показатель, отражающий число беременностей у 100 женщин, применяющих контрацептив в течение года) составляет менее 1. При пропуске таблеток или неправильном применении индекс Перля может возрастать.
Кислотная форма кальция левомефолата по своей структуре идентична естественному L-5-метилтетрагидрофолату (L-5-метил-ТГФ), основной фолатной форме, содержащейся в пище. Средняя концентрация L-5-метил-ТГФ в плазме крови людей, не использующих пищу, обогащенную фолиевой кислотой, составляет около 15 нмоль/л.
Левомефолат, в отличие от фолиевой кислоты, является биологически активной формой фолата, благодаря чему он усваивается лучше, чем фолиевая кислота. Дефицит фолатов коррелирует с повышенным риском развития дефектов нервной трубки плода. Прием левомефолата кальция рекомендован женщинам до беременности для удовлетворения повышенной потребности в фолатах на ранних стадиях беременности. Для достижения оптимального уровня фолатов может потребоваться несколько недель.
Фармакокинетика
Дроспиренон
Абсорбция. При приеме внутрь дроспиренон быстро и почти полностью абсорбируется. После однократного приема внутрь максимальная концентрация (Cmax) дроспиренона в плазме крови, равная 38 нг/мл, достигается через 1–2 ч. Прием пищи не влияет на его биодоступность, которая колеблется от 76 до 85%.
Распределение. После перорального приема наблюдается двухфазное снижение уровня препарата в сыворотке с периодом полувыведения (T1/2) соответственно (1,6±0,7) и (27±7,5) ч. Дроспиренон связывается с альбумином плазмы крови и не связывается с глобулином, связывающим половые гормоны (ГСПГ) или кортикостероидсвязывающим глобулином (КСГ). Лишь 3–5% от общей концентрации вещества в сыворотке присутствует в качестве свободного гормона. Индуцированное этинилэстрадиолом повышение ГСПГ не влияет на связывание дроспиренона белками плазмы крови. Средний кажущийся объем распределения (Vd) составляет (3,7±1,2) л/кг.
Метаболизм. После перорального приема дроспиренон интенсивно метаболизируется. Большинство метаболитов в плазме представлены кислотными формами дроспиренона. Дроспиренон также является субстратом для окислительного метаболизма, катализируемого изоферментом CYP3А4.
Выведение. Скорость метаболического клиренса дроспиренона в плазме крови составляет (1,5±0,2) мл/мин/кг. В неизмененном виде дроспиренон экскретируется только в следовых количествах. Метаболиты дроспиренона экскретируются через желудочно-кишечный тракт (ЖКТ) и почки в соотношении примерно 1,2:1,4. T1/2 метаболитов — около 40 ч.
Равновесная концентрация (Css). Во время первого курсового применения препарата Css дроспиренона в плазме крови около 70 нг/мл достигается через 8 дней после начала применения препарата. Отмечалось повышение концентрации дроспиренона в плазме крови примерно в 2–3 раза (за счет кумуляции), что обусловливалось соотношением T1/2 в терминальной фазе и интервала дозирования. Дальнейшее увеличение концентрации дроспиренона в плазме крови отмечается через 1–6 курсов применения препарата, после чего увеличение концентрации не наблюдается.
Нарушение функции почек. Исследования показали, что концентрация дроспиренона в плазме крови женщин с почечной недостаточностью легкой степени (клиренс креатинина (Cl креатинина) — 50–80 мл/мин) при достижении равновесного состояния и у женщин с нормальной функцией почек (Cl креатинина — более 80 мл/мин) сопоставимы. Тем не менее у женщин с почечной недостаточностью средней степени тяжести (Cl креатинина — 30–50 мл/мин) средняя концентрация дроспиренона в плазме крови была на 37% выше, чем у пациенток с нормальной функцией почек. Не отмечено изменения концентрации калия в плазме крови при применении дроспиренона.
Фармакокинетика дроспиренона не изучалась у пациенток с почечной недостаточностью тяжелой степени.
Нарушение функции печени. У женщин с печеночной недостаточностью средней степени тяжести (класс В по шкале Чайлд-Пью) AUC сопоставима с соответствующим показателем у здоровых женщин с близкими значениями Cmax в фазах абсорбции и распределения. T1/2 дроспиренона у больных с печеночной недостаточностью средней степени тяжести оказался в 1,8 раза выше, чем у здоровых добровольцев с сохранной функцией печени.
У больных с печеночной недостаточностью средней степени тяжести отмечено снижение клиренса дроспиренона около 50% по сравнению с женщинами с сохранной функцией печени, при этом не отмечено различий в концентрации калия в плазме крови в изучаемых группах. Не отмечено изменений концентрации калия даже в случае сочетания факторов, предрасполагающих к его повышению (сопутствующий сахарный диабет или лечение спиронолактоном).
Фармакокинетика дроспиренона не изучалась у пациенток с печеночной недостаточностью тяжелой степени.
Этническая принадлежность. Не установлено влияние этнической принадлежности (исследование проведено на когортах женщин европеоидной расы и японок) на параметры фармакокинетики дроспиренона и этинилэстрадиола.
Этинилэстрадиол
Абсорбция. После приема внутрь этинилэстрадиол быстро и полностью абсорбируется. Cmax — около 33 пг/мл — достигается в течение 1–2 ч после однократного приема внутрь. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма первого пассажа составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других испытуемых подобных изменений не отмечалось.
Распределение. Концентрация этинилэстрадиола в плазме крови снижается двухфазно, T1/2 этинилэстрадиола во второй фазе составляет около 24 ч. Этинилэстрадиол неспецифически, но прочно связывается с альбумином плазмы крови (около 98,5%) и индуцирует повышение концентрации в плазме ГСПГ. Предполагаемый Vd составляет около 5 л/кг.
Метаболизм. Этинилэстрадиол подвергается значительному первичному метаболизму в кишечнике и печени. Этинилэстрадиол и его окислительные метаболиты первично конъюгированы с глюкуронидами или сульфатом. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Выведение. Этинилэстрадиол практически не выводится в неизмененном виде. Метаболиты этинилэстрадиола выводятся почками и через кишечник в соотношении 4:6. T1/2 метаболитов составляет примерно 24 ч.
Css. Css достигается во второй половине цикла приема препарата, концентрация этинилэстрадиола в плазме крови увеличивается примерно в 1,4–2,1 раза.
Кальция левомефолат
Абсорбция. После приема внутрь кальция левомефолат быстро абсорбируется и включается в пул фолатов организма. После однократного приема внутрь 0,451 мг кальция левомефолата через 0,5–1,5 ч Cmax становится на 50 нмоль/л выше исходной концентрации.
Распределение. Фармакокинетика фолатов имеет двухфазный характер: определяется пул фолатов с быстрым и медленным метаболизмом. Пул с быстрым метаболизмом, вероятно, представляют вновь поступившие в организм фолаты, что согласуется с T1/2 кальция левомефолата, который составляет около 4–5 ч после его однократного приема внутрь в дозе 0,451 мг. Пул с медленным метаболизмом отражает превращение полиглутамата фолата, T1/2 которого составляет около 100 дней. Поступающие извне фолаты и фолаты, проходящие кишечно-печеночный цикл, обеспечивают поддержание постоянной концентрации L-5-метил-ТГФ в организме.
L-5-метил-ТГФ представляет основную форму существования фолатов в организме, в которой они доставляются к периферическим тканям для участия в клеточном фолатном метаболизме.
Метаболизм. L-5-метил-ТГФ представляет основную фолатную транспортируемую форму в плазме крови. При сравнении 0,451 мг кальция левомефолата и 0,4 мг фолиевой кислоты были установлены сходные механизмы метаболизма и для других значимых фолатов. Коферменты фолатов вовлечены в 3 основные сопряженные цикла метаболизма в цитоплазме клеток. Эти циклы необходимы для синтеза тимидина и пуринов, предшественников дезоксирибонуклеиновой (ДНК) и рибонуклеиновой (РНК) кислот, а также для синтеза метионина из гомоцистеина и превращения серина в глицин.
Выведение. L-5-метил-ТГФ выводится почками в неизмененном виде и виде метаболитов, а также через ЖКТ.
Css. Равновесное состояние L-5-метил-ТГФ в плазме крови после приема внутрь 0,451 мг кальция левомефолата достигается через 8–16 недель и зависит от его исходной концентрации. В эритроцитах Css достигается в более поздние сроки из-за продолжительности жизни эритроцитов, которая составляет около 120 дней.
Показания
контрацепция, в первую очередь у женщин с симптомами гормонозависимой задержки жидкости в организме;
контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести;
контрацепция у женщин с дефицитом фолатов;
контрацепция и лечение тяжелой формы предменструального синдрома.
Противопоказания
Препарат Джес® Плюс противопоказан при наличии какого-либо из состояний/заболеваний/факторов риска, перечисленных ниже. Если какие-либо из этих состояний/заболеваний развиваются впервые на фоне приема, препарат должен быть немедленно отменен:
тромбоз (венозный и артериальный) и тромбоэмболия (в т.ч. тромбоз глубоких вен (ТГВ), тромбоэмболия легочной артерии (ТЭЛА), инфаркт миокарда, инсульт), цереброваскулярные нарушения — в настоящее время или в анамнезе;
состояния, предшествующие тромбозу (в т.ч. транзиторные ишемические атаки, стенокардия) в настоящее время или в анамнезе;
выявленная приобретенная или наследственная предрасположенность к венозному или артериальному тромбозу, включая резистентность к активированному протеину С, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, гипергомоцистеинемия, антитела к фосфолипидам (антитела к кардиолипину, волчаночный антикоагулянт);
наличие высокого риска венозного или артериального тромбоза (см. «Особые указания»);
мигрень с очаговыми неврологическими симптомами в настоящее время или в анамнезе;
панкреатит с выраженной гипертриглицеридемией в настоящее время или в анамнезе;
сахарный диабет с сосудистыми осложнениями;
печеночная недостаточность, тяжелые острые или тяжелые хронические заболевания печени (до нормализации печеночных проб);
совместное применение с противовирусными препаратами прямого действия (ПППД), содержащими омбитасвир, паритапревир, дасабувир или комбинацию этих веществ (см. «Взаимодействие»);
тяжелая и/или острая почечная недостаточность;
опухоли печени (доброкачественные или злокачественные) в настоящее время или в анамнезе;
выявленные гормонозависимые злокачественные новообразования (в т.ч. половых органов или молочной железы) или подозрение на них;
кровотечение из влагалища неясного генеза;
беременность или подозрение на нее;
период грудного вскармливания.
повышенная чувствительность или непереносимость дроспиренона, этинилэстрадиола, кальция левомефолата или любого из вспомогательных веществ препарата Джес® Плюс;
редкая наследственная непереносимость лактозы, дефицит лактазы или глюкозо-галактозная мальабсорбция (препарат Джес® Плюс содержит лактозу).
С осторожностью
Следует оценивать потенциальный риск и ожидаемую пользу применения препарата Джес® Плюс в каждом индивидуальном случае при наличии следующих заболеваний/состояний и факторов риска:
факторы риска развития тромбоза и тромбоэмболий: курение, ожирение, дислипопротеинемия, контролируемая артериальная гипертензия, мигрень без очаговой неврологической симптоматики, неосложненные пороки клапанов сердца, наследственная предрасположенность к тромбозу (тромбозы, инфаркт миокарда или нарушение мозгового кровообращения в возрасте менее 50 лет у кого-либо из ближайших родственников);
другие заболевания, при которых могут отмечаться нарушения периферического кровообращения: сахарный диабет без сосудистых осложнений, системная красная волчанка (СКВ), гемолитико-уремический синдром, болезнь Крона и язвенный колит, серповидноклеточная анемия (СКА), флебит поверхностных вен;
наследственный ангионевротический отек;
гипертриглицеридемия;
заболевания печени легкой и средней степени тяжести в анамнезе при нормальных показателях функциональных проб печени;
заболевания, впервые возникшие или усугубившиеся во время беременности или на фоне предыдущего приема половых гормонов (в т.ч. желтуха и/или зуд, связанные с холестазом, холелитиаз, отосклероз с ухудшением слуха, порфирия, герпес беременных, хорея Сиденгама);
послеродовый период.
Применение при беременности и кормлении грудью
Беременность. Препарат противопоказан во время беременности. Если беременность выявляется во время приема препарата Джес® Плюс, прием препарата должен быть немедленно прекращен.
Имеющиеся данные о применении препарата Джес® Плюс во время беременности ограничены и не позволяют сделать какие-либо выводы о негативном влиянии препарата на беременность, здоровье плода и новорожденного ребенка. В то же время, обширные эпидемиологические исследования не выявили повышенного риска дефектов развития у детей, рожденных женщинами, принимавшими КОК до беременности, или тератогенного действия в случаях приема КОК по неосторожности в ранние сроки беременности. Конкретных эпидемиологических исследований в отношении препарата Джес® Плюс не проводилось.
Период грудного вскармливания. Препарат противопоказан в период грудного вскармливания. Прием препарата может уменьшать количество грудного молока и изменять его состав, поэтому применение препарата Джес® Плюс противопоказано до прекращения грудного вскармливания. Небольшое количество половых гормонов и/или их метаболитов может проникать в грудное молоко и оказывать влияние на здоровье ребенка.
Способ применения и дозы
Как и когда принимать таблетки
Внутрь, в порядке, указанном на упаковке, каждый день в одно и то же время, не разжевывая, запивая небольшим количеством воды.
Принимают по 1 таблетке в день, непрерывно, в течение 28 дней. Прием таблеток из следующей упаковки начинается сразу после завершения приема таблеток из предыдущей.
Кровотечение «отмены», как правило, начинается на 2–3-й день после начала приема неактивных таблеток и может еще не завершиться до начала приема таблеток из следующей упаковки.
Прием таблеток из первой упаковки препарата Джес® Плюс
Когда никакое гормональное противозачаточное средство не применялось в предыдущем месяце. Прием препарата Джес® Плюс следует начать в первый день менструального цикла, т.е. в первый день менструального кровотечения. В этот день необходимо принять одну розовую (содержащая гормоны) таблетку, которая промаркирована соответствующим днем недели.
Затем следует принимать таблетки по порядку. Допускается начинать прием препарата на 2–5-й день менструального цикла, но в этом случае в течение первых 7 дней приема розовых таблеток необходимо использовать дополнительно барьерный метод контрацепции (например, презерватив).
При переходе с других комбинированных контрацептивных препаратов (КОК, контрацептивное вагинальное кольцо или контрацептивный пластырь). Предпочтительно начать прием препарата Джес® Плюс на следующий день после приема последней таблетки, содержащей гормоны, из упаковки предыдущего КОК, но ни в коем случае не позднее следующего дня после обычного 7-дневного перерыва (для препаратов, содержащих 21 таблетку) или после приема последней таблетки, несодержащей гормонов (для препаратов, содержащих 28 таблеток в упаковке). Начинать прием препарата Джес® Плюс следует после обычного перерыва в приеме активных таблеток в случае перехода с контрацептивных препаратов с пролонгированным режимом применения. Прием препарата Джес® Плюс следует начинать в день удаления вагинального кольца или пластыря, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
При переходе с контрацептивов, содержащих только гестагены (мини-пили, инъекционные формы, имплантат), или с внутриматочной терапевтической системы с высвобождением гестагена. Перейти с мини-пили на препарат Джес® Плюс можно в любой день (без перерыва), с имплантата или внутриматочного контрацептива с гестагеном — в день их удаления, с инъекционного контрацептива — в день, когда должна быть сделала следующая инъекция. Во всех случаях в течение первых 7 дней приема препарата Джес® Плюс необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив).
После аборта (в т.ч. самопроизвольного) в I триместре беременности. Начать прием препарата можно немедленно. При соблюдении этого условия дополнительных мер контрацепции не требуется.
После родов (при отсутствии грудного вскармливания) или прерывания беременности во II триместре. Рекомендуется начать прием препарата на 21–28-й день после родов или аборта (в т.ч. самопроизвольного) во II триместре беременности. Если прием препарата начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если половой контакт имел место, до начала приема препарата Джес® Плюс должна быть исключена беременность.
Как обращаться с упаковкой препарата Джес® Плюс
В раскладывающуюся упаковку препарата Джес® Плюс вклеен блистер, содержащий 24 розовые таблетки и 4 вспомогательные (светло-оранжевые) таблетки (нижний ряд). Упаковка также содержит блок наклеек, состоящий из 7 самоклеящихся полосок с отмеченными на них названиями дней недели, необходимый для оформления календаря приема. Необходимо выбрать полоску, где первым указан тот день недели, в который начинается прием таблеток. Например, если начало приема таблеток приходится на среду, следует использовать полоску, которая начинается со «Ср.» (рисунок 1).
Рисунок 1.
Полоску наклеивают вдоль верхней части упаковки так, чтобы обозначение первого дня находилось над той таблеткой, на которую направлена стрелка с надписью «Старт» (рисунок 2).
Рисунок 2.
Теперь видно, в какой день недели следует принять каждую таблетку (рисунок 3).
Рисунок 3.
Прием пропущенных таблеток
Пропуск вспомогательных светло-оранжевых таблеток можно игнорировать. Однако пропущенные таблетки следует выбросить, чтобы случайно не продлить период приема вспомогательных таблеток.
Следующие рекомендации относятся только к пропуску розовых таблеток (таблетки 1–24 в упаковке).
Если опоздание в приеме розовой таблетки составило менее 24 часов, контрацептивная защита не снижается. Женщина должна принять пропущенную таблетку как можно скорее, а следующие принимать в обычное время.
Если опоздание в приеме розовой таблетки составило более 24 часов, контрацептивная защита может быть снижена. Чем больше таблеток пропущено, и чем ближе пропуск таблеток к фазе приема светло-оранжевых (вспомогательных) таблеток, тем выше вероятность беременности.
При этом необходимо помнить:
— прием препарата никогда не должен быть прерван более чем на 7 дней (необходимо обратить внимание на то, что рекомендуемый интервал приема светло-оранжевых (вспомогательные) таблеток составляет 4 дня);
— для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы требуется 7 дней непрерывного приема розовых таблеток.
Соответственно, если опоздание в приеме розовых таблеток составило более 24 часов, необходимо сделать следующее.
С 1-го по 7-й день. Необходимо принять последнюю пропущенную таблетку сразу, как только пациентка вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время. Кроме того, в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение 7 дней перед пропуском таблетки, следует учесть возможность наступления беременности.
С 8-го по 14-й день. Необходимо принять последнюю пропущенную таблетку сразу, как только пациентка вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время. При условии соблюдения режима приема таблеток в течение 7 дней, предшествующих первой пропущенной таблетке, нет необходимости в использовании дополнительных мер контрацепции. В противном случае, а также при пропуске двух и более таблеток, необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение последующих 7 дней.
С 15-го по 24-й день. Риск снижения контрацептивной надежности неизбежен из-за приближающейся фазы приема светло-оранжевых (вспомогательные) таблеток. В этом случае необходимо придерживаться следующих алгоритмов:
— если в течение 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, использовать дополнительные контрацептивные методы нет необходимости. При приеме пропущенных таблеток следует руководствоваться пунктами 1 или 2;
— если в течение 7 дней, предшествующих первой пропущенной таблетке, таблетки принимались неправильно, то в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив) и в этом случае следует руководствоваться пунктом 1 для приема пропущенных таблеток.
1. Принять пропущенную таблетку как можно скорее, как только женщина вспомнит об этом (даже если это означает прием двух таблеток одновременно). Следующие таблетки принимают в обычное время, пока не закончатся розовые таблетки в упаковке. Четыре светло-оранжевые (вспомогательные) таблетки следует выбросить и незамедлительно начать прием розовых таблеток из новой упаковки. Пока не закончатся розовые таблетки из второй упаковки, кровотечение «отмены» маловероятно, однако могут отмечаться «мажущие» выделения и/или «прорывные» кровотечения.
2. Прервать прием розовых таблеток из текущей упаковки, затем сделать перерыв на 4 или менее дней (включая дни пропуска таблеток), после чего начать прием препарата из новой упаковки. Если женщина пропустила прием розовых таблеток и во время приема светло-оранжевых (вспомогательные) таблеток кровотечение «отмены» не наступило, необходимо удостовериться в отсутствии беременности.
Для удобства данная информация представлена на упаковке в виде следующей схемы (рисунок 4)
Рисунок 4.
Допускается принимать не более двух таблеток в день.
Рекомендации при желудочно-кишечных расстройствах
При тяжелых желудочно-кишечных расстройствах всасывание препарата может быть неполным, поэтому следует принять дополнительные контрацептивные меры.
Если в течение 3–4 часов после приема розовой таблетки произойдет рвота или диарея, следует ориентироваться на рекомендации при пропуске таблеток. Если женщина не хочет менять свою обычную схему приема и переносить начало менструации на другой день недели, дополнительную розовую таблетку следует принять из другой упаковки.
Прекращение приема препарата Джес® Плюс
Прием препарата Джес® Плюс можно прекратить в любое время. Если женщина не планирует беременность, следует позаботиться о других методах контрацепции. Если планируется беременность, следует просто прекратить прием препарата Джес® Плюс, дождаться естественного менструального кровотечения, и уже потом пытаться забеременеть. Это поможет более точно рассчитать срок беременности и время родов.
Отсрочка начала менструальноподобного кровотечения
Чтобы отсрочить наступление кровотечения «отмены», следует пропустить прием 4 светло-оранжевых (вспомогательные) таблеток из текущей упаковки и начать прием розовых таблеток из следующей упаковки препарата Джес® Плюс. Если женщина приняла все 24 розовые таблетки из второй упаковки, в этом случае следует принять также и 4 светло-оранжевые таблетки. Только после этого можно начать прием таблеток из новой упаковки. Таким образом, цикл может быть продлен, по желанию, на любой срок, вплоть до того момента, пока не будут приняты все розовые таблетки из второй упаковки. Если женщина хочет, чтобы менструальноподобное кровотечение началось раньше, следует прекратить прием розовых таблеток из второй упаковки, выбросить ее и сделать перерыв в приеме всех таблеток не более чем на 4 дня, а затем начать прием таблеток из новой упаковки. В этом случае менструальноподобное кровотечение начнется примерно через 2–3 дня после приема последней розовой таблетки из второй упаковки. Во время приема препарата Джес® Плюс из второй упаковки могут отмечаться мажущие выделения и/или прорывные кровотечения в дни приема розовых таблеток.
Изменение дня начала менструальноподобного кровотечения
Если таблетки препарата принимаются в соответствии с рекомендациями, менструальноподобные кровотечения будут примерно в один и тот же день каждые 4 нед. Если женщина хочет изменить день начала менструальноподобного кровотечения, необходимо сократить период приема светло-оранжевых таблеток на столько, на сколько дней необходимо изменить начало менструальноподобного кровотечения. Например, если цикл обычно начинается в пятницу, а в будущем необходимо, чтобы он начинался во вторник (3 днями ранее), прием таблеток из следующей упаковки нужно начать на 3 дня раньше, чем обычно, т.е. не использовать 3 последние светло-оранжевые таблетки из текущей упаковки и начать прием розовых таблеток из следующей упаковки. Чем меньше светло-оранжевых таблеток пациентка примет, тем выше вероятность, что менструальноподобное кровотечение не наступит. Во время приема препарата Джес® Плюс из следующей упаковки могут отмечаться мажущие выделения и/или прорывные кровотечения.
Применение у отдельных групп пациенток
Девочки-подростки. Препарат Джес® Плюс показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пожилой возраст. Препарат Джес® Плюс не применяется после менопаузы.
Нарушения функции печени. Препарат противопоказан к применению у женщин с тяжелыми нарушениями функции печени (см. «Противопоказания» и «Фармакокинетика»).
Нарушения функции почек. Препарат противопоказан к применению у женщин с тяжелыми нарушениями функции почек и при острой почечной недостаточности (см. «Противопоказания» и «Фармакокинетика»).
Побочные действия
Наиболее распространенные побочные реакции, о которых сообщалось в связи с применением препарата Джес®, следующие: тошнота, боль в молочных железах, нерегулярные маточные кровотечения, кровотечения из половых путей неуточненного генеза (более чем у 3 % женщин, применяющих препарат по показаниям «Контрацепция» и «Контрацепция и лечение умеренной формы угрей (acne vulgaris)»); тошнота, боль в молочных железах, нерегулярные маточные кровотечения (более чем у 10% женщин, применяющих препарат по показанию «Контрацепция и лечение тяжелой формы предменструального синдрома»).
Серьезными побочными реакциями являются артериальная и венозная тромбоэмболия.
Ниже в таблице приведена частота побочных реакций, о которых сообщалось в ходе клинических исследований препаратов Джес® и Джес® Плюс по показанию «Контрацепция», а также по показаниям «Контрацепция и лечение умеренной формы угрей (acne vulgaris)» (N=3565) и «Контрацепция и лечение тяжелой формы предменструального синдрома» (N=289) для препарата Джес®. В пределах каждой группы, выделенной в зависимости от частоты возникновения, побочные реакции представлены в порядке уменьшения их тяжести. По частоте они разделяются как часто (≥1/100 и <1/10); нечасто (≥1/1000 и <1/100) и редко (≥1/10000 и <1/1000). Для дополнительных побочных реакций, выявленных только в процессе постмаркетинговых наблюдений, и для которых оценку частоты возникновения провести не представлялось возможным, указано «частота неизвестна».
| Системно-органные классы (версия MedDRA 12.1) | Часто | Нечасто | Редко | Частота неизвестна |
| Инфекционные и паразитарные заболевания | − | − | Кандидоз | − |
| Нарушения со стороны обмена веществ и питания | − | Повышение массы тела | Снижение массы тела, повышение аппетита, анорексия, гиперкалиемия, гипонатриемия | − |
| Нарушения психики | Перепады настроения | Снижение или потеря либидо2, сонливость, депрессия, подавленное настроение | Бессонница, аноргазмия | − |
| Нарушения со стороны нервной системы | Головная боль | Головокружение, парестезии | − | − |
| Нарушения со стороны сосудов | − | Мигрень, повышение АД | Обморок, носовые кровотечения, венозная или артериальная тромбоэмболия* | − |
| Нарушения со стороны сердца | − | − | Тахикардия | − |
| Нарушения со стороны органа зрения | − | − | Конъюнктивит, сухость слизистой оболочки глаз, нарушение зрения | − |
| Нарушения со стороны ЖКТ | Тошнота1 | Боли в животе, рвота гастрит, диарея, метеоризм, диспепсия | Вздутие живота, запор, сухость во рту | − |
| Нарушения со стороны печени и желчевыводящих путей | − | − | Боли в правом подреберье | − |
| Нарушения со стороны иммунной системы | − | − | Аллергическая реакция | Гиперчувствительность |
| Нарушения со стороны кожи и подкожных тканей | − | Акне, зуд, сыпь | Алопеция, гипертрихоз, экзема, сухость кожи, контактный дерматит, акнеформный дерматоз | Многоформная эритема |
| Нарушения со стороны скелетно-мышечной и соединительной ткани | − | Боль в спине, боль в конечности, судороги мышц | − | − |
| Нарушения со стороны половых органов и молочной железы | Боль в молочных железах1, болезненность молочных желез, ациклические кровянистые выделения/кровотечения из влагалища1, кровотечения из половых путей неуточненного генеза, отсутствие менструальноподобного кровотечения | Боли в области малого таза, приливы, фиброзно-кистозная мастопатия, кандидозный вульвагинит, выделения из влагалища, обильное менструальноподобное кровотечение, скудные менструальноподобные кровянистые выделения, редкие менструальноподобные кровотечения, болезненное менструальноподобное кровотечение, сухость слизистой оболочки влагалища, патологический результат теста по Папаниколау | Гиперплазия молочных желез, полип шейки матки, киста яичника, атрофия эндометрия | − |
| Нарушения со стороны крови и лимфатической системы | − | − | Анемия, тромбоцитемия | − |
| Общие расстройства | − | Астения, повышенное потоотделение, отеки генерализованные или периферические | Недомогание | − |
Нежелательные явления были классифицированы с использованием словаря MedDRA. Различные термины MedDRA, отражающие один и тот же симптом, были сгруппированы вместе и представлены в качестве единственной побочной реакции, во избежание ослабления или размытия истинного эффекта.
*Примерная частота по итогам эпидемиологических исследований, охватывающих группу КОК. Частота граничила с очень редкой. «Венозная или артериальная тромбоэмболия» включает в себя следующие нозологические единицы: окклюзия периферических глубоких вен, тромбоз и эмболия/окклюзия легочных сосудов, тромбоз, эмболия и инфаркт/инфаркт миокарда/церебральный инфаркт и геморрагический инсульт. Для венозной и артериальной тромбоэмболии, мигрени см. также «Противопоказания» и «Особые указания».
1Частота случаев в ходе исследований, оценивающих ПМС, была очень частой >10/100.
2Частота случаев в ходе исследований, оценивающих ПМС, была частой ≥1/100.
Для венозной и артериальной тромбоэмболии, мигрени — см. «Противопоказания» и «Особые указания».
Дополнительная информация
Ниже перечислены побочные реакции с очень редкой частотой возникновения или с отсроченными симптомами, которые, как полагают, могут быть связаны с приемом препаратов из группы КОК (см. «Противопоказания» и «Особые указания»).
Опухоли:
— у женщин, применяющих КОК, очень незначительно повышена частота выявления рака молочной железы. Поскольку рак молочной железы редко встречается у женщин моложе 40 лет, повышение частоты рака у женщин, применяющих КОК, незначительно по отношению к общему риску возникновения рака молочной железы. Причинно-следственная связь с применением КОК неизвестна;
— опухоли печени (доброкачественные и злокачественные).
Другие состояния:
— узловатая эритема;
— гипертриглицеридемия (повышенный риск панкреатита во время приема КОК);
— повышение артериального давления (АД);
— состояния, развивающиеся или ухудшающиеся во время приема КОК, но их связь не доказана: желтуха и/или зуд, связанный с холестазом; формирование камней в желчном пузыре; эпилепсия; порфирия; СКВ; гемолитико-уремический синдром; хорея Сиденгама; герпес во время беременности; потеря слуха, связанная с отосклерозом;
— у женщин с наследственным ангионевротическим отеком прием эстрогенов может вызывать или усугублять его симптомы;
— нарушения функции печени;
— изменения толерантности к глюкозе или влияние на периферическую инсулинорезистентность;
— болезнь Крона, язвенный колит;
— хлоазма;
— гиперчувствительность (включая такие симптомы как сыпь, крапивница).
Взаимодействие
Взаимодействие пероральных контрацептивов с другими лекарственными препаратами (индукторы ферментов) может привести к «прорывным» кровотечениям и/или снижению контрацептивной эффективности (см. «Взаимодействие»).
Взаимодействие
Влияние других лекарственных препаратов на препарат Джес® Плюс
Возможно взаимодействие с лекарственными препаратами, индуцирующими микросомальные ферменты печени, в результате чего может увеличиваться клиренс половых гормонов, что, в свою очередь, может приводить к прорывным маточным кровотечениям и/или снижению контрацептивного эффекта.
Индукция микросомальных ферментов печени может наблюдаться уже через несколько дней лечения. Максимальная индукция микросомальных ферментов печени обычно наблюдается в течение нескольких недель. После отмены препарата индукция микросомальных ферментов печени может сохраняться в течение 4 недель.
Краткосрочная терапия. Женщинам, которые получают лечение такими препаратами в дополнение к препарату Джес® Плюс, рекомендуется использовать барьерный метод контрацепции или выбрать иной негормональный метод контрацепции. Барьерный метод контрацепции следует использовать в течение всего периода приема сопутствующих препаратов, а также в течение 28 дней после их отмены. Если применение препарата-индуктора микросомальных ферментов печени необходимо продолжить после того как закончен прием розовых (содержащие гормоны) таблеток, следует пропустить прием светло-оранжевых (вспомогательные) таблеток и начинать прием таблеток препарата Джес® Плюс из новой упаковки.
Долгосрочная терапия. Женщинам, длительно принимающим препараты — индукторы микросомальных ферментов печени, рекомендуется использовать другой надежный негормональный метод контрацепции.
Вещества, увеличивающие клиренс препарата Джес® Плюс (ослабляющие эффективность путем индукции ферментов). Фенитоин, барбитураты, примидон, карбамазепин, рифампицин и возможно также окскарбазепин, топирамат, фелбамат, гризеофульвин, а также препараты, содержащие зверобой продырявленный.
Вещества с различным влиянием на клиренс препарата Джес® Плюс. При совместном применении с препаратом Джес® Плюс многие ингибиторы протеаз ВИЧ или вируса гепатита С и ненуклиозидные ингибиторы обратной транскриптазы могут как увеличивать, так и уменьшать концентрацию эстрогенов или прогестинов в плазме крови. В некоторых случаях такое влияние может быть клинически выражено.
Вещества, снижающие эффективность кальция левомефолата. Влияние на метаболизм фолатов — некоторые лекарственные препараты снижают концентрацию фолатов в плазме крови и уменьшают эффективность фолатов путем ингибирования фермента дигидрофолатредуктазы (в т.ч. метотрексат, триметоприм, сульфасалазин и триамтерен) или за счет уменьшения абсорбции фолатов (в т.ч. колестирамин), или за счет неизвестных механизмов (в т.ч. противоэпилептические препараты — карбамазепин, фенитоин, фенобарбитал, примидон и вальпроевая кислота).
Вещества, снижающие клиренс КОК (ингибиторы ферментов). Сильные и умеренные ингибиторы CYP3A4, такие как азольные антимикотики (в т.ч. итраконазол, вориконазол, флуконазол), верапамил, макролиды (в т.ч. кларитромицин, эритромицин), дилтиазем и грейпфрутовый сок, могут повышать плазменные концентрации эстрогена или прогестина, или их обоих.
Было показано, что эторикоксиб в дозах 60 и 120 мг/сут при совместном приеме с КОК, содержащими 0,035 мг этинилэстрадиола, повышает концентрации этинилэстрадиола в плазме крови в 1,4 и 1,6 раза соответственно.
Влияние КОК или кальция левомефолата на другие лекарственные препараты
КОК могут влиять на метаболизм других препаратов, что приводит к повышению (в т.ч. циклоспорин) или снижению (в т.ч. ламотриджин) их концентрации в плазме крови и тканях.
In vitro дроспиренон способен слабо или умеренно ингибировать ферменты CYP1A1, CYP2C9, CYP2C19 и CYP3A4.
На основании исследований взаимодействия in vivo у женщин-добровольцев, принимавших омепразол, симвастатин или мидазолам в качестве маркерных субстратов, можно заключить, что клинически значимое влияние 3 мг дроспиренона на метаболизм лекарственных препаратов, опосредованный ферментами цитохрома P450, маловероятно.
In vitro этинилэстрадиол является обратимым ингибитором CYP2C19, CYP1A1 и CYP1A2, а также необратимым ингибитором CYP3A4/5, CYP2C8 и CYP2J2. В клинических исследованиях назначение гормонального контрацептива, содержащего этинилэстрадиол, не приводило к какому-либо повышению или приводило лишь к слабому повышению концентраций субстратов CYP3A4 в плазме крови (в т.ч. мидазолам), в то время как плазменные концентрации субстратов CYP1A2 могут возрастать слабо (в т.ч. теофиллин) или умеренно (в т.ч. мелатонин и тизанидин).
Фолаты могут изменять фармакокинетику или фармакодинамику некоторых препаратов, влияющих на обмен фолатов, в т.ч. противоэпилептических препаратов (фенитоин), метотрексата или пириметамина, что может сопровождаться снижением (в основном обратимым, при условии увеличении дозы влияющего на обмен фолатов препарата) их терапевтического действия. Назначение фолатов на фоне лечения такими препаратами рекомендуется главным образом для снижения токсичности последних.
Фармакодинамические взаимодействия
Было показано, что совместное применение этинилэстрадиолсодержащих препаратов и ПППД, содержащих омбитасвир, паритапревир, дасабувир или их комбинацию, ассоциируется с повышением концентрации аланинаминотрансферазы (АЛТ) более чем в 20 раз по сравнению с верхней границей нормы у здоровых и инфицированных вирусом гепатита C женщин (см. «Противопоказания»).
Другие формы взаимодействия
У пациенток с ненарушенной функцией почек сочетанное применение дроспиренона и ингибиторов ангиотензинпревращающего фермента или нестероидных противовоспалительных препаратов не оказывает значимого эффекта на концентрацию калия в плазме крови. Тем не менее, сочетанное применение препарата Джес® Плюс с антагонистами альдостерона или калийсберегающими диуретиками не изучено. В таких случаях концентрацию калия в плазме крови необходимо контролировать в течение первого цикла приема.
Передозировка
О случаях передозировки препарата Джес® Плюс не сообщалось.
Симптомы, которые могут отмечаться при передозировке: тошнота, рвота и кровотечение «отмены». Последнее может возникать у девочек, не достигших возраста менархе, при приеме препарата по неосторожности.
Специфического антидота нет, следует проводить симптоматическое лечение.
Кальция левомефолат и его метаболиты идентичны фолатам, входящим в состав натуральных пищевых продуктов, ежедневное потребление которых не наносит вреда организму. Прием кальция левомефолата в дозе 17 мг/день (доза в 37 раз выше содержащейся в 1 таблетке препарата Джес® Плюс) в течение до 12 недель хорошо переносился пациентками.
Особые указания
Если какие-либо из состояний, заболеваний и факторов риска, указанных ниже, имеются в настоящее время, следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения препарата Джес®Плюс в каждом индивидуальном случае и обсудить его с женщиной до того, как она решит начать прием данного препарата.
Нарушения со стороны сердечно-сосудистой системы
Результаты эпидемиологических исследований указывают на наличие взаимосвязи между применением КОК и повышением частоты развития венозных и артериальных тромбозов и тромбоэмболий (таких как ТГВ, ТЭЛА, инфаркт миокарда, цереброваскулярные нарушения) при приеме КОК. Данные заболевания отмечаются редко.
Риск развития венозной тромбоэмболии (ВТЭ) максимален в первый год приема КОК. Повышенный риск присутствует после первоначального применения КОК или возобновления применения одного и того же или другого КОК (после перерыва между приемами препарата в 4 недели и более). Данные крупного проспективного исследования с участием 3 групп пациенток показывают, что этот повышенный риск присутствует преимущественно в течение первых 3 месяцев.
Общий риск развития ВТЭ у женщин, принимающих низкодозированные КОК (этинилэстрадиол — <0,05 мг), в 2–3 раза выше, чем у небеременных пациенток, которые не принимают КОК, тем не менее, этот риск остается более низким по сравнению с риском развития ВТЭ во время беременности и родов.
ВТЭ может оказаться жизнеугрожающей или привести к летальному исходу (в 1–2% случаев).
ВТЭ, проявляющаяся в виде ТГВ или ТЭЛА, может произойти при применении любых КОК.
Крайне редко при применении КОК возникает тромбоз других кровеносных сосудов, например печеночных, брыжеечных, почечных, мозговых вен и артерий или сосудов сетчатки глаза.
Симптомы ТГВ: односторонний отек нижней конечности или вдоль вены на нижней конечности, боль или дискомфорт в нижней конечности только в вертикальном положении или при ходьбе, локальное повышение температуры в пораженной нижней конечности, покраснение или изменение окраски кожных покровов на нижней конечности.
Симптомы ТЭЛА: затрудненное или учащенное дыхание; внезапный кашель, в т.ч. с кровохарканием; острая боль в грудной клетке, которая может усиливаться при глубоком вдохе; чувство тревоги; сильное головокружение; учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, одышка, кашель) являются неспецифическими и могут быть истолкованы неверно как признаки других более часто встречающихся и менее тяжелых состояний/заболеваний (например, инфекция дыхательных путей).
Артериальная тромбоэмболия может привести к инсульту, окклюзии сосудов или инфаркту миокарда.
Симптомы инсульта: внезапная слабость или потеря чувствительности лица, конечностей, особенно с одной стороны тела, внезапная спутанность сознания, проблемы с речью и пониманием; внезапная одно- или двухсторонняя потеря зрения; внезапное нарушение походки, головокружение, потеря равновесия или координации движений; внезапная, тяжелая или продолжительная головная боль без видимой причины; потеря сознания или обморок с приступом судорог или без него.
Другие признаки окклюзии сосудов: внезапная боль, отечность и слабое посинение конечностей, острый живот.
Симптомы инфаркта миокарда: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди или за грудиной, с иррадиацией в спину, челюсть, левую верхнюю конечность, область эпигастрия; холодный пот, тошнота, рвота или головокружение, сильная слабость, тревога или одышка; учащенное или нерегулярное сердцебиение.
Артериальная тромбоэмболия может оказаться жизнеугрожающей или привести к летальному исходу.
У женщин с сочетанием нескольких факторов риска или высокой выраженностью одного из них (в т.ч. осложненные заболевания клапанного аппарата сердца, неконтролируемая артериальная гипертензия, обширные хирургические вмешательства с длительной иммобилизацией) следует рассматривать возможность их взаимоусиления. В подобных случаях суммарное значение имеющихся факторов риска повышается. В этом случае прием препарата Джес® Плюс противопоказан (см. «Противопоказания»).
Риск развития тромбоза (венозный и/или артериальный), тромбоэмболии или цереброваскулярных нарушений повышается:
— с возрастом;
— у курящих (с увеличением количества сигарет или повышением возраста риск нарастает, особенно у женщин старше 35 лет);
при наличии:
— ожирения (индекс массы тела (ИМТ) >30 кг/м2);
— семейного анамнеза (в т.ч. венозная или артериальная тромбоэмболиия когда-либо у близких родственников или родителей в возрасте менее 50 лет). В случае наследственной или приобретенной предрасположенности женщина должна быть осмотрена соответствующим специалистом для решения вопроса о возможности приема препарата Джес® Плюс;
— длительной иммобилизации, обширного хирургического вмешательства, любой операции на нижних конечностях или обширной травмы. В этих ситуациях необходимо прекратить прием препарата Джес® Плюс (в случае планируемой операции, по крайней мере за 4 недедели до нее) и не возобновлять прием в течение 2 недель после окончания иммобилизации. Временная иммобилизация (например, авиаперелет длительностью более 4 часов) может также являться фактором риска развития ВТЭ, особенно при наличии других факторов риска;
— дислипопротеинемии;
— артериальной гипертензии;
— мигрени;
— заболеваний клапанов сердца;
— фибрилляции предсердий.
Применение любых комбинированных гормональных контрацептивов повышает риск развития ВТЭ. Применение препаратов, содержащих левоноргестрел, норгестимат или норэтистерон, вызывает наименьший риск развития ВТЭ. Применение других препаратов, таких как Джес® Плюс, может привести к двукратному увеличению риска. Выбор в пользу применения КОК с более высоким риском развития ВТЭ может быть сделан только после консультации пациентки, позволяющей убедиться, что она полностью понимает риск развития ВТЭ, связанный с применением препарата Джес® Плюс, влияние препарата на существующие у нее факторы риска и то, что риск развития ВТЭ максимален в течение первого года применения препарата. По некоторым данным повышенный риск отмечается при возобновлении применения КОК после перерыва длительностью 4 недели или более.
Примерно у 9–12 из 10000 женщин, принимающих КОК, содержащие дроспиренон, может развиться ВТЭ в течение года, тогда как для КОК, содержащих левоноргестрел, этот показатель составил около 6 из 10000 женщин.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии ВТЭ остается спорным.
Следует учитывать повышенный риск развития тромбоэмболий в послеродовом периоде.
Нарушения периферического кровообращения также могут отмечаться при сахарном диабете, СКВ, гемолитико-уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или язвенный колит) и СКА.
Увеличение частоты и тяжести мигрени во время применения препарата Джес®Плюс (что может предшествовать цереброваскулярным нарушениям) является основанием для немедленной отмены приема препарата.
К биохимическим показателям, указывающим на наследственную или приобретенную предрасположенность к венозному или артериальному тромбозу относят: резистентность к активированному протеину С, гипергомоцистеинемия, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт).
При оценке соотношения риска и пользы следует учитывать, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск развития тромбоза. Также следует учитывать, что риск развития тромбозов и тромбоэмболий при беременности выше, чем при приеме низкодозированных пероральных контрацептивов (этинилэстрадиол — <0,05 мг).
Опухоли
Наиболее существенным фактором риска развития рака шейки матки является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении КОК. Однако связь с приемом КОК не доказана. Обсуждается возможность взаимосвязи этих данных со скринингом заболеваний шейки матки и с особенностями полового поведения (более редкое применение барьерных методов контрацепции).
Метаанализ 54 эпидемиологических исследований показал, что имеется несколько повышенный относительный риск развития рака молочной железы, диагностированного у женщин, принимающих КОК в настоящее время (относительный риск — 1,24). Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема этих препаратов. В связи с тем, что рак молочной железы отмечается редко у женщин до 40 лет, увеличение числа диагнозов рака молочной железы у женщин, принимающих КОК в настоящее время или принимавших недавно, является незначительным по отношению к общему риску этого заболевания. Его связь с приемом КОК не доказана. Наблюдаемое повышение риска может быть следствием тщательного наблюдения и более ранней диагностики рака молочной железы у женщин, применяющих КОК, биологическим действием половых гормонов или сочетанием обоих факторов. У женщин, когда-либо применявших КОК, выявляются более ранние стадии рака молочной железы, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения КОК наблюдалось развитие доброкачественных, а в крайне редких случаях — злокачественных опухолей печени, которые у отдельных пациенток приводили к угрожающему жизни внутрибрюшному кровотечению. При появлении сильных болей в области живота, увеличении печени или признаках внутрибрюшного кровотечения, это следует учитывать при проведении дифференциального диагноза.
Другие состояния
Клинические исследования показали отсутствие влияния дроспиренона на концентрацию калия в плазме крови больных с почечной недостаточностью легкой и средней степени тяжести. Тем не менее, у больных с нарушением функции почек и исходной концентрацией калия на ВГН нельзя исключить риск развития гиперкалиемии на фоне приема ЛС, приводящих к задержке калия в организме.
У женщин с гипертриглицеридемией (или наличием этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема КОК.
Несмотря на то что небольшое повышение АД было описано у многих женщин, принимающих КОК, клинически значимые повышения отмечались редко. Тем не менее, если во время приема препарата Джес®Плюс развивается стойкое клинически значимое повышение АД, следует отменить этот препарат и начать лечение артериальной гипертензии. Прием препарата может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения АД.
Следующие состояния, как сообщалось, развиваются или ухудшаются как во время беременности, так и при приеме КОК, но их связь с приемом КОК не доказана: желтуха и/или зуд, связанные с холестазом; формирование камней в желчном пузыре; порфирия; СКВ; гемолитико-уремический синдром; хорея Сиденгама; герпес во время беременности; потеря слуха, связанная с отосклерозом.
Также описаны случаи ухудшения течения эндогенной депрессии, эпилепсии, болезни Крона и язвенного колита на фоне применения КОК.
У женщин с наследственными формами ангионевротического отека экзогенные эстрогены могут вызывать или ухудшать симптомы ангионевротического отека.
Острые или хронические нарушения функции печени могут потребовать прекращения приема препарата Джес® Плюс до тех пор, пока показатели функции печени не вернутся к норме.
Рецидив холестатической желтухи, развившейся впервые во время предшествующей беременности или предыдущего приема половых гормонов, требует прекращения приема препарата Джес®Плюс.
Хотя КОК могут оказывать влияние на инсулинорезистентность и толерантность к глюкозе, необходимости в коррекции дозы гипогликемических препаратов у пациенток с сахарным диабетом, применяющих низкодозированные пероральные контрацептивы (этинилэстрадиол — <0,05 мг), как правило, не возникает. Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема КОК.
Иногда может развиться хлоазма, особенно у женщин с наличием в анамнезе хлоазмы беременных. Женщины со склонностью к хлоазме во время приема препарата Джес® Плюс должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Фолаты могут маскировать нехватку витамина B12.
Лабораторные тесты
Прием препарата Джес®Плюс может влиять на результаты некоторых лабораторных тестов, включая показатели функции печени, почек, щитовидной железы, надпочечников, концентрацию транспортных белков в плазме, показатели углеводного обмена, параметры свертывания крови и фибринолиза. Изменения обычно не выходят за границы нормальных значений. Дроспиренон увеличивает активность ренина плазмы и концентрацию альдостерона, что связано с его антиминералокортикоидным эффектом.
Снижение эффективности
Контрацептивная эффективность препарата Джес® Плюс может быть снижена в следующих случаях: при пропуске розовых таблеток, желудочно-кишечных расстройствах во время приема розовых таблеток или в результате лекарственного взаимодействия.
Частота и выраженность менструальноподобных кровотечений
На фоне приема препарата Джес® Плюс в течение первых нескольких месяцев могут наблюдаться нерегулярные (ациклические) кровотечения из влагалища («мажущие» кровянистые выделения и/или «прорывные» маточные кровотечения). Следует применять средства гигиены и продолжать прием таблеток как обычно. Оценка любых нерегулярных кровотечений должна проводиться после периода адаптации, составляющего приблизительно 3 цикла приема препарата.
Если нерегулярные кровотечения повторяются или развиваются после предшествующих регулярных циклов, следует провести тщательное обследование для исключения злокачественных новообразований или беременности.
Отсутствие очередного менструальноподобного кровотечения
У некоторых женщин во время приема вспомогательных светло-оранжевых таблеток может не развиться кровотечение отмены. Если препарат Джес® Плюс принимался согласно рекомендациям, маловероятно, что женщина беременна. Тем не менее, при несоблюдении режима препарата Джес® Плюс и отсутствии двух подряд кровотечений отмены, прием препарата не может быть продолжен до исключения беременности.
Медицинские осмотры
Перед началом или возобновлением применения препарата необходимо ознакомиться с анамнезом жизни, семейным анамнезом женщины, провести тщательное физикальное обследование (включая измерение АД, частоты сердечных сокращений, определение ИМТ, обследование молочных желез), гинекологическое обследование, цитологическое исследование шейки матки (тест по Папаниколау), исключить беременность. При возобновлении приема препарата Джес® Плюс объем дополнительных исследований и частота контрольных осмотров определяются индивидуально, но не реже 1 раза в 6 мес.
Необходимо иметь ввиду, что препарат Джес® Плюс не предохраняет от ВИЧ-инфекции и других заболеваний, передающихся половым путем.
Состояния, требующие консультации врача:
— какие-либо изменения в здоровье, особенно возникновение состояний, перечисленных в разделах «Противопоказания» и С осторожностью;
— локальное уплотнение в молочной железе;
— одновременный прием других лекарственных препаратов (см. «Взаимодействие»);
— если ожидается длительная неподвижность (например, на нижнюю конечность наложен гипс), планируется госпитализация или операция (по крайней мере за 4 недели до предполагаемой операции);
— необычно сильное кровотечение из влагалища;
— пропущена таблетка в первую неделю приема упаковки и был половой контакт за 7 или менее дней до этого;
— отсутствие очередного менструальноподобного кровотечения 2 раза подряд или подозрение на беременность (не следует начинать прием таблеток из следующей упаковки до консультации с врачом).
Следует прекратить прием таблеток и немедленно проконсультироваться с врачом, если имеются возможные признаки тромбоза, инфаркта миокарда или инсульта: необычный кашель; необычно сильная боль за грудиной, отдающая в левую руку; неожиданно возникшая одышка, необычная, сильная и длительная головная боль или приступ мигрени; частичная или полная потеря зрения или двоение в глазах; нечленораздельная речь; внезапные изменения слуха, обоняния или вкуса; головокружение или обморок; слабость или потеря чувствительности в любой части тела; сильная боль в животе; сильная боль в нижней конечности или внезапно возникший отек любой из нижних конечностей.
Влияние на способность управления транспортными средствами и механизмами. Не сообщалось о случаях неблагоприятного влияния препарата Джес® Плюс на скорость психомоторных реакций; исследований по изучению влияния препарата на скорость психомоторных реакций не проводилось.
Форма выпуска
Набор таблеток, покрытых пленочной оболочкой, 3,000 мг + 0,020 мг + 0,451 мг и 0,451 мг. Таблетки, покрытые пленочной оболочкой. Набор: по 24 таблетки с комбинацией действующих веществ и 4 вспомогательные витаминные таблетки помещают в контурную ячейковую упаковку (блистер) из многослойного материала — PVC-PE-EVOH-PE-PCTFE и запечатывают фольгой алюминиевой. По 1 блистеру (набору) вклеивают непосредственно в картонную книжку-раскладушку. По 1 или 3 книжки-раскладушки с вклеенным блоком самоклеящихся наклеек для оформления календаря приема вместе с инструкцией по применению запечатывают в прозрачную пленку. На пленку наносится упаковочный стикер.
Производитель
Байер Веймар ГмбХ и Ко. КГ, Германия. Деберайнерштрассе 20, D-99427 Веймар, Германия/Bayer Weimar GmbH & Co. KG, Germany. Dobereinerstrasse 20, D-99427 Weimar, Germany.
Юридическое лицо, на имя которого выдано регистрационное удостоверение: Байер АГ. Кайзер-Вильгельм-Аллее, 1, 51373 г. Леверкузен, Германия/Bayer AG. Kaiser-Wilhelm-Allee, 1, 51373 Leverkusen, Germany.
За дополнительной информацией и с претензиями обращаться по адресу: 107113, Москва, 3-я Рыбинская ул., 18, стр. 2.
Тел.: +7 (495) 231-12-00; факс: (495) 231-12-02.
www.bayer.ru
Условия отпуска из аптек
По рецепту.
Условия хранения
При температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.

Джес®
МНН: Дроспиренон, Этинилэстрадиол
Производитель: Байер Веймар ГмбХ и Ко.КГ
Анатомо-терапевтическо-химическая классификация: Дроспиренон и эстроген
Номер регистрации в РК:
№ РК-ЛС-5№011639
Информация о регистрации в РК:
13.11.2017 — бессрочно
Номер регистрации в РБ:
9034/09/14/16/19
Информация о регистрации в РБ:
01.03.2019 — бессрочно
Информация о реестрах и регистрах
Информация по ценам и ограничения
Предельная цена закупа в РК:
174 KZT
- Скачать инструкцию медикамента
Торговое название
Джес
Международное непатентованное название
Нет
Лекарственная форма
Таблетки, покрытые пленочной оболочкой
Состав
Одна активная таблетка содержит
активные вещества: этинилэстрадиол 0,02 мг, дроспиренон 3 мг,
вспомогательные вещества: лактозы моногидрат, крахмал кукурузный, магния стеарат,
состав пленочной оболочки: гипромеллоза, тальк, титана диоксид (E171), железа (III) оксид красный (E172).
Одна таблетка плацебо содержит
вспомогательные вещества: целлюлоза микрокристаллическая, лактозы моногидрат, магния стеарат,
состав пленочной оболочки: гипромеллоза, тальк, титана диоксид (E171).
Описание
Активные таблетки, покрытые пленочной оболочкой:
таблетки, покрытые пленочной оболочкой светло-розового цвета, круглой формы, с двояковыпуклой поверхностью, с гравировкой «DS» в правильном шестиугольнике на одной стороне.
Таблетки плацебо, покрытые пленочной оболочкой:
таблетки, покрытые пленочной оболочкой белого цвета, круглой формы, с двояковыпуклой поверхностью, с гравировкой «DP» в правильном шестиугольнике на одной стороне.
Фармакотерапевтическая группа
Половые гормоны и модуляторы половой системы. Гормональные контрацептивы для системного применения. Прогестагены и эстрогены (фиксированные комбинации). Дроспиренон и эстрогены.
Код АТХ G03AA12
Фармакологические свойства
Фармакокинетика
Дроспиренон
Абсорбция
При пероральном приеме дроспиренон быстро и почти полностью абсорбируется. После однократного приёма внутрь максимальная концентрация дроспиренона в сыворотке, равная около 35 нг/мл, достигается примерно через 1-2 часа. Биодоступность колеблется от 76 до 85%.
По сравнению с приемом вещества натощак, прием пищи не влияет на биодоступность дроспиренона.
Распределение
После перорального приема наблюдается двухфазное снижение уровня дроспиренона в сыворотке, с периодами полувыведения, соответственно, 1,6±0,7 часа и 27,0±7,5 часа. Дроспиренон связывается с сывороточным альбумином и не связывается с глобулином, связывающим половые стероиды (ГСПС), или кортикостероид-связывающим глобулином (КСГ). Только 3-5% от общей концентрации вещества в сыворотке присутствует в качестве свободного стероида. Индуцированное этинилэстрадиолом повышение ГСПС не влияет на связывание дроспиренона с белками сыворотки.
Средний кажущийся объем распределения составляет 3,7±1,2 л/кг.
Метаболизм
После перорального приема дроспиренон экстенсивно метаболизируется. Основными метаболитами в плазме являются кислотная форма дроспиренона, которая образуется при открытии лактонового кольца и 4,5-дигидро-дроспиренон -3 – сульфат. Оба метаболита образуются без участия системы цитохрома Р450. Дроспиренон в минимальной степени метаболизируется с помощью фермента 3А4 системы цитохрома Р450 и показал способность ингибировать указанный фермент, также как и ферменты 1А1, 2С9 и 2С19.
Выведение из организма
Скорость метаболического клиренса дроспиренона в сыворотке составляет 1,5±0,2 мл/мин/кг. В неизмененном виде дроспиренон экскретируется только в следовых количествах. Метаболиты дроспиренона экскретируются с фекалиями и мочой в соотношении примерно 1,2:1,4.
Период полувыведения при экскреции метаболитов с мочой и фекалиями составляет примерно 40 часов.
Равновесная концентрация
Во время циклового лечения максимальная равновесная концентрация дроспиренона в сыворотке достигается между 7 и 14 днем лечения и составляет приблизительно 60 нг/мл. Отмечалось повышение концентрации дроспиренона в сыворотке примерно в 2-3 раза (за счет кумуляции), что обуславливалось соотношением периода полувыведения в терминальной фазе и интервала дозирования. Дальнейшее увеличение сывороточной концентрации дроспиренона отмечается между 1 и 6 циклами приёма, после чего увеличения концентрации не наблюдается.
Особые популяции пациенток
Влияние почечной недостаточности
Равновесные концентрации дроспиренона в сыворотке у женщин с легкой почечной недостаточностью (клиренс креатинина = 50-80 мл/мин) были сравнимы с соответствующими показателями у женщин с нормальной функцией почек (клиренс креатинина > 80 мл/мин). У женщин с умеренной почечной недостаточностью (клиренс креатинина = 30-50 мл/мин) сывороточный уровень дроспиренона был в среднем на 37% выше, чем у женщин с нормальной функцией почек. Лечение дроспиреноном хорошо переносилось во всех группах. Прием дроспиренона не оказывал клинически значимого влияния на концентрацию калия в сыворотке.
Влияние печеночной недостаточности
У женщин с умеренным нарушением функции печени (класс В по Чайлд-Пью) зависимость средней концентрации дроспиренона в сыворотке крови от времени была сравнима с этим показателем для женщин с нормальной функцией печени в течение фазы всасывания/распределения со сходными значениями максимальной концентрации. Снижение концентрации дроспиренона в сыворотке крови во время терминальной фазы распределения было практически в 1,8 раза больше у женщин со средней степенью печеночной недостаточности, чем у женщин с нормальной функцией печени, при этом отмечено снижение кажущегося клиренса при пероральном применении приблизительно на 50% по сравнению с таковым для женщин с нормальной функцией печени. Указанное снижение клиренса не вызвало каких-либо различий в концентрации калия в крови между двумя группами женщин. Даже при наличии сахарного диабета и одновременно проводимой терапии спиронолактоном (два фактора, которые могут приводить к гиперкалиемии) не отмечено повышение концентрации калия в сыворотке крови, превышающей верхнюю границу нормы. Можно сделать вывод, что дроспиренон хорошо переносится пациентками с легкой или умеренной печеночной недостаточностью (класс В по шкале Чайлд-Пью).
Этнические группы
Не выявлено клинически значимого влияния этнических факторов на фармакокинетику дроспиренона и этинилэстрадиола.
Этинилэстрадиол
АбсорбцияПосле приёма внутрь этинилэстрадиол всасывается быстро и полностью. Пик сывороточной концентрации после однократного приема внутрь достигается через 1-2 часа и составляет около примерно 33 пг/мл. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма первого пассажа составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других субъектов подобных изменений не отмечалось.
Распределение
Концентрация этинилэстрадиола в сыворотке снижается двухфазно, терминальная фаза характеризуется периодом полувыведения, составляющим приблизительно 24 часа. Этинилэстрадиол в значительной степени, но не специфически, связан с сывороточным альбумином (примерно 98,5%) и вызывает возрастание концентраций ГСПС в сыворотке. Кажущийся объем распределения составляет около 5 л/кг.
Метаболизм
Этинилэстрадиол подвергается пресистемному конъюгированию в слизистой тонкого кишечника и в печени. Этинилэстрадиол первично метаболизируется путем ароматического гидроксилирования, при этом образуются разнообразные гидроксилированные и метилированные метаболиты, представленные как в виде свободных метаболитов, так и в виде конъюгатов с глюкуроновой и серной кислотами. Этинилэстрадиол полностью метаболизируется. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Выведение из организма
Этинилэстрадиол практически не экскретируется в неизмененном виде. Метаболиты этинилэстрадиола экскретируются с мочой и желчью в соотношении 4:6. Период полувыведения для экскреции метаболитов составляет примерно 1 сутки.
Равновесная концентрация
Состояние равновесной концентрации достигается в течение второй половины цикла лечения, причем сывороточный уровень этинилэстрадиола увеличивается примерно в 1,4-2,1 раза.
Фармакодинамика
Индекс Перля для оценки «неудачи метода» составляет 0,41 (верхний двусторонний 95% доверительный интервал: 0,85).
Общий индекс Перля («неудачи метода» + погрешности со стороны пациентки): 0,80 (верхний двусторонний 95% доверительный интервал: 1,30).
Контрацептивный эффект Джес основан на взаимодействии различных факторов, к наиболее важным из которых относятся подавление овуляции и изменения в эндометрии.
В исследовании подавления овуляции в течение 3 циклов, производилось сравнение 3 мг дроспиренона/ 0,02 мг этинилэстрадиола при 24-дневной схеме приема и 21—дневной схеме приема, 24-дневная схема приема была связана с большим подавлением развития фолликулов. После намеренных ошибок в приеме дозы препарата в третьем цикле терапии большая часть женщин на 21-дневной схеме приема продемонстрировала активность яичников, включая овуляции, в сравнении с женщинами на 24-дневной схеме приема. В цикле «после терапии» активность яичников возвращалась к значениям «до терапии» у 91,8% женщин, использующим 24-дневную схему приема.
Джес представляет собой комбинированный оральный контрацептив с этинилэстрадиолом и прогестагеном, дроспиреноном. В терапевтической дозе дроспиренон также обладает антиандрогенными и антиминералокортикоидными свойствами. Он не демонстрирует эстрогенных, глюкокортикоидных и антиглюкокортикоидных эффектов. Это обеспечивает дроспиренону фармакологический профиль, очень близкий к профилю естественного гормона прогестерона.
Клинические исследования показывают, что умеренные антиминералокортикоидные свойства Джес приводят к умеренному антиминералокортикоидному эффекту.
Проведены два многоцентровых, двойных слепых, рандомизированных, плацебо-контролируемых исследования для оценки эффективности и безопасности Джес у женщин с умеренным акне.
Через шесть месяцев терапии в сравнении с плацебо, Джес продемонстрировал статистически значимое большее сокращение на 15,6% (49,3% против 33,7%) воспалительных поражений, на 18,5% (40,6% против 22,1%) невоспалительных поражений и на 16,5% (44,6% против 28,1%) общего числа поражений. Кроме того, на 11,8% большая доля субъектов (18,6% против 6,8%) достигла оценки «чисто» или «почти чисто» по шкале Статической глобальной оценки исследователя (ISGA).
Показания к применению
— оральная контрацепция
Способ применения и дозы
Таблетки Джес следует принимать внутрь по порядку, указанному на упаковке, каждый день примерно в одно и то же время с небольшим количеством воды. Принимают по одной таблетке в сутки непрерывно в течение 28 дней. Прием каждой следующей упаковки начинается на следующий день после приема последней таблетки из предыдущей упаковки. Менструальноподобное кровотечение обычно начинается на 2-3 день приема неактивных таблеток и может не закончиться до начала приема новой упаковки.
Как начать прием
— При отсутствии приема каких-либо гормональных контрацептивов в предыдущем месяце.
Прием начинается в первый день менструального цикла (т.е. в первый день менструального кровотечения). Допускается начало приема на 2-5 день менструального цикла, но в этом случае необходимо дополнительно использовать барьерный метод контрацепции в течение первых 7 дней приема таблеток из первой упаковки.
— При переходе c комбинированных гормональных контрацептивов (комбинированного орального контрацептива, вагинального кольца, трансдермального пластыря).
Предпочтительно начать прием на следующий день после приема последней гормонсодержащей таблетки из предыдущей упаковки, но ни в коем случае не позднее следующего дня после обычного 7-дневного перерыва в приеме (для препаратов, содержащих 21 таблетку) или после приема последней несодержащей гормона таблетки (для препаратов, содержащих 28 таблеток в упаковке). При переходе с вагинального кольца или трансдермального пластыря предпочтительно начать прием в день удаления кольца или пластыря, но ни в коем случае не позднее того дня, когда следующее кольцо или пластырь должны были быть применены.
— При переходе с контрацептивов, содержащих только гестагены («мини-пили», инъекционные формы, имплантант) или высвобождающей гестаген внутриматочной системы (ВМС).
Женщина может перейти с мини-пили на Джес в любой день (без перерыва), с имплантанта или ВМС с гестагеном — в день его удаления, с инъекционной формы – со дня, когда должна была быть сделана следующая инъекция. Во всех случаях необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток.
— После аборта в первом триместре беременности.
Женщина может начать прием препарата немедленно. При соблюдении этого условия женщина не нуждается в дополнительной контрацептивной защите.
— После родов или аборта во втором триместре беременности.
Женщине должно быть рекомендовано начать прием препарата на 21-28 день после родов или аборта во втором триместре беременности. Если прием начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если женщина уже жила половой жизнью, до начала приема должна быть исключена беременность или необходимо дождаться первой менструации.
Прием пропущенных таблеток
Пропущенные плацебо таблетки можно не учитывать. Тем не менее, их следует уничтожить, чтобы случайно не продлить период приема неактивных таблеток. Следующие рекомендации относятся только к пропуску активных таблеток.
Если опоздание в приеме активной таблетки составило менее 24 часов, контрацептивная защита не снижается. Женщина должна принять таблетку как можно скорее, следующая принимается в обычное время.
Если опоздание в приеме активной таблетки составило более 24 часов, контрацептивная защита может быть снижена. При этом можно руководствоваться следующими двумя основными правилами:
-
Прием препарата никогда не должен быть прерван, более чем на 7 дней (следует иметь ввиду, что интервал в приеме неактивных таблеток составляет 4 дня).
-
7 дней непрерывного приема таблеток требуется для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы.
Соответственно следующие советы могут быть даны, если опоздание в приеме таблеток составило более 12 часов (интервал с момента приема последней таблетки больше 36 часов):
-
С 1-го по 7-ой день:
Женщина должна срочно принять последнюю пропущенную таблетку (даже, если это означает прием двух таблеток одновременно). Следующую таблетку принимают в обычное время. Дополнительно должен быть использован барьерный метод контрацепции (например, презерватив) в течение следующих 7 дней. Если половой контакт имел место в течение недели перед пропуском таблеток, необходимо учитывать вероятность наступления беременности.
Чем больше таблеток пропущено, и чем ближе они к фазе приема плацебо таблеток, тем выше вероятность беременности.
-
С 8-го по 14-ый день:
Женщина должна срочно принять последнюю пропущенную таблетку (даже, если это означает прием двух таблеток одновременно). Следующую таблетку принимают в обычное время.
Если женщина принимала таблетки правильно в течение 7 дней, предшествующих первому пропуску таблеток, нет необходимости в использовании дополнительных контрацептивных мер. В противном случае, а также при пропуске более одной таблетки, необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение 7 дней.
-
С 15-го по 24-ый день:
В связи с приближающейся фазой приема плацебо таблеток риск снижения контрацептивной надежности неизбежен. Тем не менее, ослабление контрацептивной защиты все же можно предотвратить, скорректировав график приема таблеток. Следовательно, придерживаясь одной из двух предлагаемых ниже схем, можно обойтись без дополнительных мер предохранения при условии, что в течение 7 дней до того, как было пропущена первая таблетка, женщина принимала все таблетки правильно. В противном случае ей следует рекомендовать использовать первую из следующих схем и параллельно с этим применять дополнительные методы контрацепции в течение 7 дней.
1. Женщина должна срочно принять последнюю пропущенную таблетку, даже если это будет означать, что ей придется выпить две таблетки одновременно. Затем она продолжает принимать таблетки в обычное время до тех пор, пока не закончатся активные таблетки. Четыре плацебо таблетки следует выбросить и незамедлительно начать прием таблеток из следующей упаковки. Маловероятно, что кровотечение отмены у женщины наступит до того, как закончатся активные таблетки во второй упаковке, но могут отмечаться мажущие выделения и прорывные кровотечения во время приема таблеток.
2. Женщина может также прервать прием активных таблеток из текущей упаковки. Затем она должна сделать перерыв на 4 дня, включая день пропуска таблеток и затем начать прием новой упаковки.
Если женщина пропускала таблетки, и в период приема плацебо таблеток у неё нет кровотечения отмены, следует рассмотреть вероятность беременности.
Советы в случае желудочно-кишечных расстройств
При тяжелых желудочно-кишечных расстройствах всасывание препарата может быть неполным. В этом случае следует принять дополнительные меры контрацепции.
Если у женщины наблюдалась рвота в течение 3-4 часов после приема активных таблеток, необходимо ориентироваться на советы, касающиеся пропуска таблеток. Если женщина не хочет изменять нормальный режим приема препарата, она должна принять при необходимости дополнительную таблетку (несколько таблеток) из другой упаковки.
Изменение дня начала менструального цикла
Для того чтобы отсрочить наступление менструации, женщине следует продолжить прием таблеток из следующей упаковки Джес, пропустив прием плацебо таблеток из текущей упаковки. Таким образом, цикл может быть продлен, по желанию, на любой срок, пока не закончатся активные таблетки из второй упаковки. На фоне приема препарата из второй упаковки у женщины могут отмечаться мажущие выделения или прорывные маточные кровотечения. Регулярный прием таблеток затем возобновляется после окончания фазы приема плацебо таблеток.
Чтобы перенести наступление менструации на какой-либо другой день с того дня недели, в который при текущей схеме приема обычно начинается кровотечение отмены, можно порекомендовать сократить следующую фазу приема плацебо таблеток на желаемое количество дней. Чем короче этот интервал, тем выше риск того, что кровотечения отмены у женщины не наступит, а во время приема таблеток из второй упаковки у нее произойдет прорывное кровотечение, или будут отмечаться мажущие выделения (как и при отсрочке наступления менструации).
Побочные действия
Данные о побочных реакциях, представленных ниже, классифицированы в соответствии с медицинским словарем для регуляторной деятельности MedDRA, SOSc. Частота основана на данных клинических исследований. Наиболее подходящий термин MedDRA использовался для описания определенной реакции, ее синонимов и связанных заболеваний.
Часто (1/100, 1/10)
— эмоциональная лабильность
— головная боль
— тошнота
— мигрень
— боль в молочных железах, метроррагия*, аменорея
Нечасто (1/1 000, 1/100)
— депрессия, нервозность, сонливость
— головокружение, парестезия
— мигрень, варикозное расширение вен, артериальная гипертензия
— боли в животе, рвота, диспепсия, метеоризм, гастрит, диарея
— акне, зуд, кожная сыпь
— боли в спине, боли в конечностях, мышечные спазмы
— вагинальный кандидоз, тазовая боль, увеличение молочных желез, фиброзно-кистозная болезнь молочных желез, маточно/вагинальное кровотечение*, генитальные выделения, приливы, вагинит, нарушение менструального цикла, дисменорея, гипоменорея, меноррагия, сухость во влагалище, изменения в мазке по Папаниколау, снижение либидо
— астения, повышенное потоотделение, отеки (генерализованные отеки, периферические отеки, отек лица)
— прибавка массы тела
Редко (1/10 000, 1/1000)
— кандидоз
— анемия, тромбоцитопения
— аллергические реакции
— эндокринные нарушения
— повышенный аппетит, анорексия, гиперкалиемия, гипонатриемия
— аноргазмия, бессонница
— головокружение, тремор
— конъюнктивит, сухость глаз, нарушения со стороны глаз
— тахикардия
— флебит, сосудистые нарушения, носовое кровотечение, обморок, венозная тромбоэмболия, артериальная тромбоэмболия
— запоры, сухость во рту увеличение живота, гастроинтестинальные нарушения, ощущение переполнения желудочно- кишечного тракта, грыжа пищеводного отверстия, кандидоз в полости рта
— боли в желчном пузыре, холецистит
— хлоазма, экзема, алопеция, акнеформный дерматит, сухость кожи, узловая эритема, гипертрихоз, кожные нарушения, растяжки на коже, контактный дерматит фоточувствительный дерматит, кожные папулы
— диспареуния, вульвовагинит, посткоитальное кровотечение, кровотечение отмены, кисты молочной железы, гиперплазия молочной железы, новообразование молочной железы, полип шейки матки, атрофия эндометрия, кисты яичника, увеличение матки
— недомогание
— снижение массы тела
С неизвестной частотой (выявлены в процессе постмаркетинговых наблюдений)
— реакции гиперчувствительности
— мультиформная эритема
* нерегулярные кровотечения обычно прекращаются при продолжении терапии
Описание отдельных побочных реакций
Сообщалось о повышенном риске развития артериальных и венозных тромботических и тромбоэмболических нарушений, включая инфаркт миокарда, инсульт, транзиторные ишемические атаки, венозный тромбоз и тромбоэмболию легочной артерии у женщин, использующих комбинированные гормональные контрацептивы, о которых более детально описано в разделе «Особые указания».
Следующие побочные реакции отмечались у женщин, использующих оральные комбинированные контрацептивы, которые также описаны в разделе «Особые указания»:
— венозные тромбоэмболические нарушения
— артериальные тромбоэмболические нарушения
— артериальная гипертензия
— опухоли печени
— появление или ухудшение состояний, для которых взаимосвязь с приемом комбинированных пероральных контрацептивов не доказана: Болезнь Крона, язвенный колит, эпилепсия, фиброиды матки, порфирия, системная красная волчанка, гестационный герпес, хорея Сиденгама, гемолитико-уремический синдром, холестатическая желтуха
— хлоазма
— острое или хроническое нарушение функции печени может потребовать прекращения приема комбинированного перорального контрацептива, пока функциональные печеночные пробы не вернутся к норме
— у женщин с наследственным ангионевротическим отеком экзогенные эстрогены могут провоцировать или обострять симптомы данного заболевания
— частота диагноза рака молочной железы слегка повышена среди женщин, принимающих оральные контрацептивы. Поскольку рак молочной железы отмечается редко у женщин младше 40 лет, увеличение числа диагнозов является незначительным по отношению к общему риску развития этого заболевания. Его связь с приемом комбинированных пероральных контрацептивов не доказана. Дополнительную информацию см. в разделах «Противопоказания» и «Особые указания»
Противопоказания
Комбинированные пероральные контрацептивы не должны применяться при наличии какого-либо из состояний, перечисленных ниже. Если какие-либо из этих состояний развиваются впервые на фоне приема, препарат должен быть немедленно отменен.
— наличие или риск венозной тромбоэмболии
-
венозная тромбоэмболия в настоящее время (на антикоагулянтной терапии) или в анамнезе (например, тромбоз глубоких вен, или тромбоэмболия легочной артерии)
-
наследственно обусловленная или приобретенная предрасположенность к венозной тромбоэмболии (например, резистентность к активированному протеину С (включая фактор V Лейдена), дефицит антитромбина III, протеина С или протеина S
-
большие хирургические вмешательства с продолжительной иммобилизацией
-
высокий риск венозной тромбоэмболии вследствие наличия множественных факторов риска
— наличие или риск артериальной тромбоэмболии
-
артериальная тромбоэмболия в настоящее время или в анамнезе (например, инфаркт миокарда) или состояния, предшествующие артериальной тромбоэмболии (например, стенокардия)
-
цереброваскулярные нарушения — инсульт в настоящее время или в анамнезе или состояния, предшествующие цереброваскулярным нарушениям (например, транзиторные ишемические атаки)
-
наследственно обусловленная или приобретенная предрасположенность к артериальной тромбоэмболии (например, гипергомоцистеинемия и антифосфолипидные антитела (антитела к кардиолипину и волчаночный антикоагулянт)
-
мигрень с очаговыми неврологическими симптомами в анамнезе
-
высокий риск развития артериальной тромбоэмболии вследствие наличия множественных факторов риска, таких как:
— сахарный диабет с сосудистыми осложнениями
— выраженная артериальная гипертензия
— выраженная дислипопротеинемия
— тяжелые заболевания печени в настоящее время или в анамнезе (до нормализации печеночных тестов)
— тяжелая почечная недостаточность или острая почечная недостаточность
— опухоли печени (доброкачественные или злокачественные) в настоящее время или в анамнезе
— выявленные гормонозависимые злокачественные заболевания (например,
половых органов или молочных желез) или подозрение на них
— вагинальное кровотечение неясного генеза
— гиперчувствительность к любому из компонентов препарата
Лекарственные взаимодействия
Эффекты других препаратов на Джес
Возможно взаимодействие с лекарственными средствами, индуцирующими ферменты печени, что может способствовать к возрастанию клиренса половых гормонов и вести к прорывным кровотечениям и/или снижению контрацептивной эффективности препарата.
Во время приема таких препаратов, женщине следует дополнительно использовать барьерный метод контрацепции в дополнение к Джес или выбрать другой метод контрацепции. При этом барьерный метод контрацепции следует использовать в течение периода сопутствующего приема препаратов и в течение 28 дней после их отмены. Если период использования барьерного метода предохранения от нежелательной беременности заканчивается позже, чем гормонсодержащие таблетки (светло-розовые) в упаковке, неактивные белые таблетки следует пропустить и начать следующую упаковку Джес.
Вещества, повышающие клиренс половых гормонов (снижающие эффективность комбинированных гормональных контрацептивов вследствие индукции ферментов печени), например:
фенитоин, барбитураты, примидон, карбамазепин и рифампицин; также есть предположения в отношении окскарбазепина, топирамата, фелбамата, гризеофульвина и препаратов, содержащих зверобой.
Вещества с различными эффектами на клиренс комбинированных оральных контрацептивов
При сочетанном применении с комбинированными оральными контрацептивами многие ингибиторы ВИЧ/HCV-протеазы и ненуклеозидные ингибиторы обратной транскриптазы могут повышать или снижать концентрацию эстрогенов или прогестинов в плазме крови. Указанные изменения в некоторых случаях могут быть клинически значимыми.
Вещества, снижающие клиренс комбинированных оральных контрацептивов (ингибиторы ферментов)
Сильные и умеренные ингибиторы CYP3A4, такие как противогрибковые препараты (например, итраконазол, вориконазол, флуконазол), верапамил, макролиды (например, кларитромицин, эритромицин), дилтиазем и грейпфрутовый сок могут повышать концентрацию эстрогена или прогестина или обоих веществ в плазме крови.
Эторикоксиб в дозе от 60 до 120 мг/день повышает концентрацию этинилэстрадиола в плазме в 1,4 до 1,6 раза, соответственно при одновременном приеме с комбинированными гормональными контрацептивами, содержащими 0,035 мг этинилэстрадиола.
Влияние комбинированных оральных контрацептивов на другие препараты:
Комбинированные оральные контрацептивы могут влиять на метаболизм некоторых других препаратов, что приводит к повышению (например, циклоспорина) или уменьшению (например, ламотриджина) их концентрации в плазме крови и тканях. Исходя из результатов взаимодействий in vivo среди добровольных участниц, использовавших в качестве маркерных субстратов омепразол, симвастатин или мидазолам, клинически важное влияние дроспиренона в дозе 3 мг на метаболизм других лекарственных средств, опосредованных системой цитохрома Р450, маловероятно.
В клинических исследованиях назначение гормональных контрацептивов, содержащих этинилэстрадиол, не приводило к какому-либо повышению или хотя бы к слабому повышению концентраций изофермента субстратов CYP3A4 (например, мидазолам) в плазме крови, в то время как концентрации изофермента субстратов CYP1A2 в плазме крови могут повышаться в слабой степени (например, теофиллин) или в умеренной (например, мелатонин и тизанидин).
Другие формы взаимодействия
Имеется теоретическая возможность повышения сывороточного уровня калия у женщин, получающих гормонсодержащие таблетки Джес (светло- розовые) одновременно с другими препаратами, которые могут повышать сывороточный уровень калия. К этим препаратам относятся антагонисты рецепторов ангиотензина-II, калийсберегающие диуретики и антагонисты альдостерона. Однако при изучении взаимодействия между дроспиреноном (в комбинации с эстрадиолом) и ингибитором АПФ или индометацином каких-либо статистически значимых изменений уровней калия в сыворотке крови не определялось.
Помимо вышесказанного, при назначении сопутствующей терапии необходимо ознакомиться с разделом лекарственных взаимодействий каждого из назначаемых препаратов.
Особые указания
Решение о назначении Джес следует принимать в индивидуальном порядке с учетом имеющихся у женщины факторов риска, в частности развития венозной тромбоэмболии и оценки риска развития венозной тромбоэмболии на фоне приема Джес в сравнении с другими оральными контрацептивами.
Меры предосторожности и предупреждения
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, необходимо обсудить с женщиной целесообразность применения Джес.
В случае усиления или первого проявления любого из этих состояний или факторов риска женщина должна проконсультироваться со своим врачом, который может принять решение о необходимости отмены препарата.
При подозрении или подтверждении венозной тромбоэмболии (ВТЭ) или артериальной тромбоэмболии (АТЭ) следует прекратить прием комбинированных оральных контрацептивов (КОК). Если женщине назначена антикоагулянтная терапия, следует обеспечить адекватную контрацепцию альтернативный методом, учитывая тератогенный эффект антикоагулянтной терапии (кумаринами).
-
Циркуляторные нарушения
Риск венозной тромбоэмболии
Использование любых комбинированных оральных контрацептивов повышает риск развития ВТЭ у пациенток, по сравнению с женщинами, не использующих их.
Препараты, содержащие левоноргестрел, норгестимат и норэтистерон имеют наименьший риск развития ВТЭ.
Препараты подобно Джес могут в 2 раза повышать степень риска. Решение об использовании таких препаратов, чем любого другого с низким риском ВТЭ, должно быть принято только после совместного обсуждения с женщиной. Это необходимо для обеспечения гарантии того, что женщина осведомлена о рисках развития ВТЭ на фоне Джес и каким образом имеющиеся у нее факторы риска повлияют на указанный риск, а также о том, что риск ВТЭ максимален в первый год применения КОК.
Кроме того, имеются некоторые доказательства того, что повышение риска может отмечаться при возобновлении приема КОК после перерыва в приеме в течение 4 недель или более.
У женщин, не применяющих комбинированные гормональные контрацептивы и при отсутствии беременности, ВТЭ развивается с частотой 2 на 10 000 случаев на протяжении 1 года. Однако этот риск может значительно увеличиваться в зависимости от индивидуальных факторов риска каждой женщины (см. ниже).
Предполагается, что из 10 000 женщин, принимающих комбинированные гормональные контрацептивы, содержащих дроспиренон, в 9-12 случаях может развиться ВТЭ в течение 1 года, в сравнении с 6 случаями на 10 000 женщин, которые используют комбинированные гормональные контрацептивы, содержащие левоноргестрел.
В обоих случаях частота развития ВТЭ ниже, чем ожидаемая при беременности и в послеродовом периоде.
Венозная тромбоэмболия может привести к летальному исходу в 1-2% случаев.
У женщин, принимающих комбинированные пероральные контрацептивы, крайне редки случаи тромбоза других кровеносных сосудов, например печеночных, мезентериальных, почечных, церебральных артерий и вен, а также сосудов сетчатки.
Факторы риска развития венозной тромбоэмболии
Риск развития венозных тромбоэмболических осложнений на фоне приема комбинированных оральных контрацептивов может существенно повышаться, если у женщины имеются дополнительные факторы риска, особенно при наличии множественных факторов риска. Назначение Джес противопоказано, если у женщины имеются множественные факторы риска, которые обуславливают высокий риск развития венозного тромбоза.
Следует учитывать вероятность повышенного синергического риска тромбоза у женщин с комбинацией нескольких факторов риска или более высокой выраженностью одного из факторов риска. В таких случаях повышенный риск может быть выше, чем просто совокупный риск с учетом всех факторов. Комбинированные пероральные контрацептивы не следует назначать в случае отрицательной оценки соотношения риск/преимущество (см. раздел «Противопоказания»).
Симптомы венозной тромбоэмболии
Симптомы тромбоза глубоких вен включают следующее:
односторонний отек в ноге или вдоль вены на ноге, боль или дискомфорт в ноге только в вертикальном положении или при ходьбе, локальное повышение температуры в пораженной конечности, покраснение или изменение окраски кожных покровов на ноге.
Симптомы тромбоэмболии легочной артерии заключаются в следующем: внезапное начало необъяснимой одышки или учащенного дыхания, внезапная атака кашля, которая может сопровождаться кровохарканьем, острая боль в грудной клетке, которая может усиливаться при глубоком дыхании, чувство тревоги, сильное головокружение; учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, «одышка» и «кашель») являются неспецифическими и в этой связи могут быть ошибочно интерпретированы как признаки более частых и менее тяжелых нарушений (например, инфекции дыхательных путей).
Другие признаки окклюзии сосудов могут включать следующее:
внезапная боль, отек и посинение конечности.
При окклюзии сосудов глаз может отмечаться расплывчатое зрение, которое может прогрессировать до потери зрения. В некоторых случаях может происходить почти внезапная потеря зрения.
Риск артериальной тромбоэмболии
Данные эпидемиологических исследований свидетельствуют о повышенном риске развития АТЭ (инфаркт миокарда) или цереброваскулярных нарушений (например, транзиторные ишемические атаки, инсульт).
Артериальные тромбоэмболические процессы могут быть жизнеугрожающими или привести к летальному исходу.
Факторы риска развития АТЭ
Риск развития артериальных тромбоэмболических осложнений или цереброваскулярных нарушений на фоне приема комбинированных оральных контрацептивов повышается при наличии у женщины факторов риска.
Назначение Джес противопоказано, если у женщины имеются один значительный фактор или множественные факторы риска, которые обуславливают высокий риск развития артериального тромбоза.
Следует учитывать вероятность повышенного синергического риска тромбоза у женщин с комбинацией нескольких факторов риска или более высокой выраженностью одного из факторов риска.
В таких случаях повышенный риск может быть выше, чем просто совокупный риск с учетом всех факторов. Комбинированные пероральные контрацептивы не следует назначать в случае отрицательной оценки соотношения риск/преимущество (см. раздел «Противопоказания»).
Симптомы артериальной тромбоэмболии
Симптомами цереброваскулярных нарушений могут быть внезапная слабость или онемение лица, верхних и нижних конечностей, особенно с одной стороны тела, внезапная спутанность сознания, нарушение речи или трудности с восприятием; внезапное ухудшение зрения одного или обоих глаз, внезапное нарушение походки, головокружение, потеря равновесия или координации движений, внезапная тяжелая или продолжительная головная боль без видимой причины, потеря сознания или обморок с припадком или без него. Другими признаками окклюзии сосудов могут быть также внезапная боль, отек или слабая синюшность конечностей, симптомы «острого живота».
Симптомы инфаркта миокарда включают: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди, в руке или за грудиной, чувство дискомфорта с иррадиацией в спину, скулы, гортань, руку, желудок, чувство полноты или распирания в желудке, чувство удушья, холодный пот, тошнота, рвота или головокружение, сильная слабость, чувство тревоги, одышка, учащенное или нерегулярное сердцебиение.
Риск развития тромбоза (венозного и/или артериального), тромбоэмболических или цереброваскулярных нарушений повышается:
— с возрастом (старше 35 лет);
— у курящих (с увеличением количества сигарет или повышением возраста риск в дальнейшем повышается, особенно у женщин старше 35 лет, женщинам старше 35 лет, продолжающим курение, рекомендованы другие методы контрацепеции);
— при наличии семейного анамнеза (т.е. венозной или артериальной тромбоэмболии когда-либо у близких родственников или родителей в относительно молодом возрасте). Если наследственная предрасположенность известна или предполагается, женщине необходимо проконсультироваться с врачом для решения вопроса о возможности приема комбинированных пероральных контрацептивов.
-
при ожирении (индекс массы тела более чем 30 кг/м2). Особенно важно учитывать наличие других факторов риска;
-
при дислипопротеинемии;
-
при артериальной гипертензии;
-
при мигрени;
-
при заболеваниях клапанов сердца;
-
при фибрилляции предсердий;
— при длительной иммобилизации, серьезном хирургическом вмешательстве, любой операции на ногах или обширной травме. В этих ситуациях желательно прекратить использование комбинированных пероральных контрацептивов (в случае планируемой операции, по крайней мере, за четыре недели до нее) и не возобновлять прием в течение двух недель после окончания иммобилизации. Временная иммобилизация, включая перелеты на самолете длительностью более 4 часов, может повышать риск развития ВТЭ, в частности у женщин, имеющих другие факторы риска.
Для предотвращения незапланированной беременности необходимо использовать другой метод контрацепции.
Если отмена препарата Джес не была проведена заранее, следует рассмотреть необходимость назначения антитромботической терапии.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии венозных тромбоэмболий остается спорным. Следует учитывать повышенный риск развития тромбоэмболии во время беременности и, особенно в течение 6 недель послеродового периода.
Циркуляторные нарушения также могут отмечаться при опухолях, сахарном диабете, системной красной волчанке, гемолитическом уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или неспецифический язвенный колит) и серповидно-клеточной анемии.
Увеличение частоты и тяжести мигрени во время применения комбинированных пероральных контрацептивов (что может предшествовать цереброваскулярным нарушениям) может быть основанием для немедленного прекращения приема этих препаратов.
Биохимические параметры, которые могут быть показателями наследственной или приобретенной предрасположенности к венозному или артериальному тромбозу, включают резистентность к активированному протеину С, гипергомоцистеинемию, дефицит антитромбина-III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт).
При оценке соотношения риск/преимущество, врачу следует принять во внимание, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск развития тромбоза. Также следует учитывать, что риск тромбозов и тромбоэмболий при беременности выше, чем при приеме низкодозированных комбинированных пероральных контрацептивов (меньше 0,05 мг этинилэстрадиола).
-
Опухоли
Наиболее существенным фактором риска развития рака шейки матки является вирусная инфекция — персистирующая папиллома человека (HPV). Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении комбинированных пероральных контрацептивов, однако остаются противоречивыми данные о том, в какой степени это может быть связано с другими факторами, в том числе со скринингом шейки матки (выявление нарушений с помощью тестов, обследований или других процедур) и особенностями полового поведения, включая использование барьерных методов контрацепции.
Мета-анализ 54 эпидемиологических исследований продемонстрировал, что имеется несколько повышенный относительный риск (RR=1.24) развития рака молочной железы, диагностированного у женщин, которые на момент исследования использовали комбинированные пероральные контрацептивы. Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема этих препаратов. В связи с тем, что рак молочной железы отмечается редко у женщин младше 40 лет, увеличение числа диагнозов рака молочной железы у женщин, принимающих комбинированные пероральные контрацептивы в настоящее время или принимавших недавно, является незначительным по отношению к общему риску развития этого заболевания. Его связь с приемом комбинированных пероральных контрацептивов не доказана. Наблюдаемое повышение риска может быть следствием более ранней диагностики рака молочной железы у женщин, применяющих комбинированные пероральные контрацептивы, биологических эффектов комбинированных пероральных контрацептивов или сочетанием обоих факторов. У женщин, использовавших комбинированные пероральные контрацептивы, выявляется клинически менее выраженный рак молочной железы, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения комбинированных пероральных контрацептивов наблюдалось развитие доброкачественных опухолей печени и еще в более редких случаях развитие злокачественных опухолей печени. В отдельных случаях, опухоли печени могут приводить к жизнеугрожающим интраабдоминальным кровотечениям. В случае появления сильных болей в верхней области живота, увеличения печени или признаков интраабдоминального кровотечения следует учитывать опухоль печени при проведении дифференциального диагноза.
Злокачественные опухоли могут быть жизнеугрожающими или привести к летальному исходу.
-
Другие состояния
У женщин с почечной недостаточностью экскреция калия может быть замедлена. Клинические исследования показали отсутствие влияния дроспиренона на концентрацию калия в сыворотке крови у больных с легкой и умеренной почечной недостаточностью. Теоретический риск развития гиперкалиемии можно предположить только у больных с нарушением почечной функции при изначальной концентрации калия на верхней границе нормы и у тех, кто одновременно принимает лекарственные средства, приводящие к задержке калия в организме.
У женщин с гипертриглицеридемией (или наличия этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема комбинированных пероральных контрацептивов.
Хотя небольшое повышение артериального давления было описано у многих женщин, принимающих комбинированные пероральные контрацептивы, клинически значимые повышения отмечались редко. Тем не менее, если во время приема комбинированных пероральных контрацептивов развивается стойкое, клинически значимое повышение артериального давления, следует отменить эти препараты и начать лечение артериальной гипертензии. Прием комбинированных пероральных контрацептивов может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения артериального давления.
Следующие состояния, наблюдаемые при беременности, могут также появляться или ухудшаться при приеме комбинированных пероральных контрацептивов: желтуха и/или зуд, связанный с холестазом; формирование камней в желчном пузыре; порфирия; системная красная волчанка; гемолитический уремический синдром; хорея Сиденгама; герпес беременных; потеря слуха, связанная с отосклерозом. Однако взаимосвязь между развитием указанных состояний и приемом комбинированных пероральных контрацептивов не доказана.
У женщин с наследственным ангионевротическим отеком экзогенные эстрогены могут провоцировать или обострять симптомы данного заболевания.
При наличии острых или хронических нарушений функции печени необходимо решить вопрос о прекращении использования комбинированных пероральных контрацептивов, до тех пор, пока показатели функции печени не вернутся в норму. При развитии рецидивирующей холестатической желтухи, которая развивается впервые во время беременности или предыдущего приема половых гормонов следует прекратить прием комбинированных пероральных контрацептивов.
Хотя комбинированные пероральные контрацептивы могут оказывать влияние на резистентность к инсулину и толерантность к глюкозе, нет необходимости изменения терапевтического режима у больных сахарным диабетом, использующих низкодозированные комбинированные пероральные контрацептивы (<0,05 мг этинилэстрадиола). Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема комбинированных пероральных контрацептивов.
На фоне применения комбинированных пероральных контрацептивов наблюдались проявления болезни Крона и неспецифического язвенного колита.
Женщины со склонностью к хлоазме во время приема комбинированных пероральных контрацептивов должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Медицинские осмотры
Перед началом применения Джес, а также периодически в процессе применения препарата женщине рекомендуется пройти тщательное общемедицинское и гинекологическое обследование (включая измерение артериального давления, исследование молочных желез, органов брюшной полости и малого таза, в том числе цитологическое исследование цервикальной слизи), исключить беременность. Важно проводить периодические медицинские обследования, поскольку противопоказания (например, транзиторные ишемические атаки и другие) или факторы риска (например, наследственная предрасположенность к венозным или артериальным тромбозам) могут проявиться в процессе применения препарата.
Следует предупредить женщину, что препараты типа Джес не предохраняют от ВИЧ-инфекции (СПИД) и других заболеваний, передающихся половым путем!
Снижение эффективности
Эффективность комбинированных пероральных контрацептивных препаратов может быть снижена в следующих случаях: при пропуске активных таблеток (светло-розовых), при развитии рвоты и диареи в время приема светло-розовых таблеток или в результате лекарственного взаимодействия.
Лактоза
В одной таблетке светло-розового цвета препарата Джес содержится 46 мг лактозы, а в одной таблетке белого цвета содержится 50 мг лактозы.
У пациенток с редкими наследственными нарушениями, такими как непереносимость галактозы, дефицит лактазы Lapp или глюкозо-галактозная мальабсорбция, находящихся на безлактозной диете, следует учитывать количество лактозы, содержащейся в препарате.
Лабораторные тесты
Прием комбинированных пероральных контрацептивов может влиять на результаты некоторых лабораторных тестов, включая биохимические показатели функции печени, почек, щитовидной железы, надпочечников, уровень транспортных белков в плазме, показатели углеводного обмена, параметры коагуляции и фибринолиза. Изменения обычно не выходят за границы нормальных значений. Дроспиренон увеличивает активность ренина плазмы и альдостерона, что связано с его антиминералокортикоидным эффектом.
Влияние на менструальный цикл
На фоне приема комбинированных пероральных контрацептивов могут отмечаться нерегулярные кровотечения (мажущие кровянистые выделения или прорывные кровотечения), особенно в течение первых месяцев применения. Поэтому, оценка любых нерегулярных кровотечений должна проводиться только после периода адаптации, составляющего приблизительно три цикла.
Если нерегулярные кровотечения повторяются или развиваются после предшествующих регулярных циклов, следует провести тщательное обследование для исключения злокачественных новообразований или беременности.
У некоторых женщин во время перерыва в приеме гормонсодержащих таблеток (светло-розовых) может не развиться кровотечение отмены. Если комбинированные пероральные контрацептивы принимались согласно указаниям, маловероятно, что женщина беременна. Тем не менее, если до этого комбинированные пероральные контрацептивы принимались нерегулярно или, если отсутствуют подряд два кровотечения отмены, до продолжения приема препарата должна быть исключена беременность.
Беременность и лактация
Джес не назначается во время беременности. Если во время приема препарата выявляется беременность, необходимо сразу же отменить его прием. Однако обширные эпидемиологические исследования не выявили никакого повышенного риска дефектов развития у детей, рожденных женщинами, получавшими половые стероиды (в том числе комбинированные пероральные контрацептивы) до беременности или тератогенного действия, когда половые стероиды принимались по неосторожности в ранние сроки беременности.
Существующие данные о результатах приема препарата Джес во время беременности ограничены, что не позволяет сделать какие-то выводы о влиянии препарата на течение беременности, здоровье плода и новорожденного. Какие-либо значимые эпидемиологические данные по препарату Джес в настоящее время отсутствуют.
Следует учитывать повышенный риск развития ВТЭ при возобновлении приема Джесв послеродовый период.
Прием комбинированных пероральных контрацептивов может уменьшать количество грудного молока и изменять его состав, поэтому, их использование в целом не рекомендуется до прекращения грудного вскармливания. Небольшое количество половых стероидов и/или их метаболитов может выводиться с молоком.
Дополнительная информация для особых категорий пациентов
Дети и подростки
Препарат Джес показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пациенты пожилого возраста
Не применимо. Препарат Джес не показан после наступления менопаузы.
Пациенты с нарушениями со стороны функции печени
Препарат Джес противопоказан женщинам с тяжелыми заболеваниями печени до тех пор, пока показатели функции печени не придут в норму. См. также разделы «Противопоказания» и «Фармакологические свойства».
Пациенты с нарушениями со стороны функции почек
Препарат Джес противопоказан женщинам с тяжелой почечной недостаточностью или с острой почечной недостаточностью (cм. также разделы «Противопоказания» и «Фармакологические свойства»).
Доклинические данные о безопасности
Доклинические данные, полученные в ходе стандартных исследований токсичности при повторном введении доз, генотоксичности, канцерогенного потенциала и токсичности для репродуктивной системы, не указывают на наличие специфического риска для людей. Тем не менее, необходимо иметь в виду, что половые стероиды могут стимулировать рост некоторых гормонзависимых опухолей и тканей.
Особенности влияния лекарственного средства на способность управлять транспортным средством и потенциально опасными механизмами
Не выявлены.
Передозировка
О случаях передозировки Джес не сообщалось.
Симптомы (на основании суммарного опыта применения комбинированных оральных контрацептивов симптомы, которые могут отмечаться при передозировке активными таблетками):
тошнота, рвота и, у молодых девушек, незначительное влагалищное кровотечение.
Лечение: специфический антидот отсутствует; следует проводить симптоматическое лечение.
Форма выпуска и упаковка
По 28 таблеток (24 активных таблетки светло-розового цвета и 4 таблетки плацебо белого цвета) помещают в контурно-ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой.
1 контурно-ячейковая упаковка вклеена в книжку-раскладушку картонную.
По 1 книжке-раскладушке вместе с самоклеющимся календарем и инструкцией по применению на государственном и русском языках запечатаны в прозрачную пленку.
Условия хранения
Хранить при температуре не выше 30о С.
Хранить в недоступном для детей месте!
Срок хранения
5 лет
Нельзя применять по истечении срока годности.
Условия отпуска из аптек
По рецепту
Производитель
Байер Веймар ГмбХ и Ко. КГ, Германия
Доберейнерштрассе 20, 99427 Веймар, Германия
Владелец регистрационного удостоверения
Байер Фарма АГ, Берлин, Германия
Адрес организации, принимающей на территории Республики
Казахстан претензии от потребителей по качеству продукта (товара:)
ТОО «Байер КАЗ»
ул. Тимирязева, 42, бизнес-центр «Экспо-Сити», пав. 15
050057 Алматы, Республика Казахстан, тел. +7 727 258 80 40,
факс: +7 727 258 80 39, e-mail: kz.claims@bayer.com
| 238138521477976956_ru.doc | 190.5 кб |
| 935054771477978140_kz.doc | 224 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
«Центр экспертиз и испытаний в здравоохранении» МЗ РБ
Каждая активная таблетка покрытая пленочной оболочкой содержит:
Ядро таблетки:
Активные вещества:
Этинилэстрадиол (в виде бетадекс клатрата) 0,02 мг
Дроспиренон 3,00 мг
Вспомогательные вещества:
Лактозы моногидрат, крахмал кукурузный, магния стеарат
Оболочка таблетки:
Гипромеллоза, тальк, титана диоксид (Е 171), краситель железа оксид красный (Е 172).
Каждая таблетка плацебо покрытая пленочной оболочкой содержит:
Ядро таблетки:
Активные вещества: отсутствие
Вспомогательные вещества:
Целлюлоза микрокристаллическая, лактозы моногидрат, магния стеарат
Оболочка таблетки:
Гипромеллоза, тальк, титана диоксид (Е 171) .
Активные таблетки покрытые пленочной оболочкой: круглые двояковыпуклые таблетки покрытые пленочной оболочкой, светло-розового цвета. На одной стороне таблетки в правильном шестиграннике выгравировано «DS». Вид на изломе: ядро от белого до почти белого цвета, оболочка – светло-розовая.
Таблетки плацебо покрытые пленочной оболочкой: круглые двояковыпуклые таблетки покрытые пленочной оболочкой белого цвета. На одной стороне таблетки в правильном шестиграннике выгравировано «DP». Вид на изломе: ядро от белого до почти белого цвета, оболочка – белая.
Контрацептивное средство комбинированное (эстроген + гестаген)
Код ATX: G03AA12
Фармакодинамика
Контрацептивный эффект Джес основан на взаимодействии различных факторов, к наиболее важным из которых относятся подавление овуляции и изменение свойств цервикального секрета, в результате чего он становится малопроницаемым для сперматозоидов.
Индекс Перля для оценки эффективности метода составляет 0,41 (верхний двусторонний 95% доверительный интервал: 0,85).
Общий индекс Перля (эффективность метода + правильность использования метода): 0,80 (верхний двусторонний 95 % доверительный интервал: 1,30).
Контрацептивный эффект препарата Джес основан на взаимодействии разных факторов, наиболее важными из которых считаются подавление овуляции и изменения свойств эндометрия.
В исследовании подавления 3 циклов овуляции, в котором сравнивали дроспиренон 3 мг / этинилэстрадиол 0,020 мг в 24-дневном режиме и 21-дневном режиме, 24-дневный режим ассоциировался с большим подавлением развития фолликулов. После намеренно допущенных ошибок в дозировании во время третьего цикла лечения у большей части женщин с 21-дневным режимом наблюдалась активность яичников, включая прорывные овуляции, по сравнению с женщинами с 24-дневным режимом. Активность яичников возвращалась к уровням до лечения в течение цикла после лечения у 91,8 % женщин с 24-дневным режимом.
Джес является комбинированным оральным контрацептивом, содержащим этинилэстрадиол и прогестоген дроспиренон. В терапевтических дозах дроспиренон обладает антиандрогенными и слабыми антиминералкортикоидными свойствами. Он не обладает эстрогенной, глюкокортикоидной и антиглюкокортикоидной активностью.
Указанные свойства обеспечивают дроспиренону фармакологический профиль схожий с естественным прогестероном.
На основании данных клинических исследований имеются доказательства, что слабые антиминералкортикоидные свойства препарата Джес приводят к слабому антиминералкортикоидному воздействию.
Проведены два многоцентровых, двойных слепых, рандомизированых, плацебо-контролируемых исследования для оценки эффективности и безопасности Джес у женщин с умеренным акне.
Для оценки эффективности и безопасности препарата Джес у женщин с умеренными обыкновенными угрями (acne vulgaris) провели два многоцентровых двойных слепых рандомизированных плацебо-контролируемых исследования. Через 6 месяцев лечения препарат Джес, по сравнению с плацебо, продемонстрировал статистически значимый эффект снижения на 15,6 % (49,3 % против 33,7 %) количества воспалительных поражений, 18,5 % (40,6 % против 22,1 %) количества невоспалительных поражений и 16,5 % (44,6 % против 28,1 %) общего количества поражений. Помимо этого, больший процент испытуемых, 11,8 % (18,6 % против 6,8 %), был с «чистой» или «почти чистой» кожей по шкале ISGA (Investigator’s Stated Global Assessment).
Фармакокинетика
• Дроспиренон
Абсорбция
При пероральном приеме дроспиренон быстро и почти полностью абсорбируется. После однократного приёма внутрь максимальная концентрация дроспиренона в сыворотке, равная около 35 нг/мл, достигается примерно через 1-2 часа. Биодоступность колеблется
от 76 до 85%. По сравнению с приемом вещества на пустой желудок, прием пищи не влияет на биодоступность дроспиренона.
Распределение
После перорального приема наблюдается двухфазное снижение уровня препарата в сыворотке, с периодами полувыведения, соответственно, 1,6±0,7 часа и 27,0±7,5 часа.
Дроспиренон связывается с сывороточным альбумином и не связывается с глобулином, связывающим половые стероиды (ГСПС), или кортикостероид-связывающим глобулином (КСГ). Только 3-5% от общей концентрации вещества в сыворотке присутствует в качестве свободного стероида. Индуцированное этинилэстрадиолом повышение ГСПС не влияет на связывание дроспиренона белками сыворотки. Средний кажущийся объем распределения составляет 3,7±1,2 л/кг.
Метаболизм
После перорального приема дроспиренон экстенсивно метаболизируется. Большинство метаболитов в плазме представлены кислотными формами дроспиренона, образованными посредством открытия лактонового кольца 4,5-дигидро-дроспиренона-3-сульфата, образовавшегося путем восстановления и последующего сульфатирования.
Исследования in vitro демонстрируют способность дроспиренона ингибировать в слабой или умеренной степени ферменты цитохрома Р450: CYP1A1, CYP2C9, CYP2C19 и CYP3A4.
Выведение из организма
Скорость метаболического клиренса дроспиренона в сыворотке составляет 1,5±0,2 мл/мин/кг. В неизмененном виде дроспиренон экскретируется только в следовых количествах. Метаболиты дроспиренона экскретируются с фекалиями и мочой в соотношении примерно 1,2:1,4. Период полувыведения при экскреции метаболитов с мочой и фекалиями составляет примерно 40 часов.
Равновесная концентрация
Во время циклового лечения максимальная равновесная концентрация дроспиренона в сыворотке достигается между 7 и 14 днем лечения и составляет приблизительно 60 нг/мл. Отмечалось повышение концентрации дроспиренона в сыворотке примерно в 2-3 раза (за счет кумуляции), что обуславливалось соотношением периода полувыведения в терминальной фазе и интервала дозирования. Дальнейшее увеличение сывороточной концентрации дроспиренона отмечается между 1 и 6 циклами приёма, после чего увеличения концентрации не наблюдается.
Особые популяции пациенток
Влияние почечной недостаточности
Равновесные концентрации дроспиренона в сыворотке у женщин с легкой почечной недостаточностью (клиренс креатинина (Кл. кр.) = 50-80 мл/мин) были сравнимы с соответствующими показателями у женщин с нормальной функцией почек (Кл. кр. > 80 мл/мин). У женщин с умеренной почечной недостаточностью (Кл. кр. = 30-50 мл/мин) сывороточный уровень дроспиренона был в среднем на 37% выше, чем у женщин с нормальной функцией почек. Лечение дроспиреноном хорошо переносилось во всех группах. Прием дроспиренона не оказывал клинически значимого влияния на концентрацию калия в сыворотке. Фармакокинетика при тяжелой почечной недостаточности не изучалась.
Влияние печеночной недостаточности
У женщин с умеренными нарушениями функции печени (Чайлд-Пью В) средние профили концентрации дроспиренона в сыворотке относительно времени были сравнимы с профилями у женщин с нормальной функцией печени на фазах всасывания/распределения, с похожими значениями Сmax. Средний терминальный период полувыведения дроспиренона для добровольцев с умеренной печеночной недостаточностью был в 1,8 раза выше, чем у добровольцев с нормальной функцией печени.
В исследовании разовой дозы пероральный клиренс (CL/f) снижался приблизительно на 50% у субъектов с умеренной печеночной недостаточностью, по сравнению с пациентами с нормальной функцией печени. Наблюдаемое снижение дроспиренона у субъектов с умеренной печеночной недостаточностью не приводило к доступным для распознавания изменениям сывороточной концентрации калия. Даже в случаях диабета и сопутствующей терапии спиронолактоном (два предрасполагающих фактора для гиперкалиемии) не наблюдалось увеличения сывороточной концентрации калия выше верхнего предела нормы. Соответственно, можно вывести заключение, что дроспиренон хорошо переносится пациентами с печеночной недостаточностью от легкой до умеренной (Чайлд-Пью В).
Этническая принадлежность
Влияние этнических факторов на фармакокинетику дроспиренона и этинилэстрадиола изучалось после разового и многократного перорального приема молодыми, здоровыми женщинами из Японии и женщинами европеоидной расы. Не наблюдалось клинически значимых различий в фармакокинетике дроспиренона и этинилэстрадиола у женщин из Японии и женщин европеоидной расы.
• Этинилэстрадиол
Абсорбция
После перорального приема этинилэстрадиол быстро и полностью абсорбируется. Пик сывороточной концентрации после однократного приема внутрь достигается через 1-2 часа и составляет около 88-100 пг/мл. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма первого пассажа составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других субъектов подобных изменений не отмечалось.
Распределение
Концентрация этинилэстрадиола в сыворотке снижается двухфазно, терминальная фаза характеризуется периодом полувыведения, составляющим приблизительно 24 часа. Этинилэстрадиол весьма в значительной степени, но не специфически, связан с сывороточным альбумином (примерно 98,5%) и вызывает возрастание концентраций ГСПС в сыворотке. Кажущийся объем распределения составляет около 5 л/кг.
Метаболизм
Этинилэстрадиол подвергается значительному пресистемному метаболизму в кишечнике и в печени. Этинилэстрадиол первично метаболизируется путем ароматического гидроксилирования, при этом образуются разнообразные гидроксилированные и метилированные метаболиты, представленные как в виде свободных метаболитов, так и в виде конъюгатов с глюкуроновой и серной кислотами. Этинилэстрадиол полностью метаболизируется. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Исследования in vitro демонстрируют, что этинилэстрадиол является обратимым ингибитором CYP2C19, CYP1A1 и CYP1A2, а также необратимым ингибитором, CYP3A4/5, CYP2C8 и CYP2J2.
Выведение из организма
Этинилэстрадиол практически не экскретируется в неизмененном виде. Метаболиты этинилэстрадиола экскретируются с мочой и желчью в соотношении 4:6. Период полувыведения для экскреции метаболитов составляет примерно 1 сутки.
Равновесная концентрация
Состояние равновесной концентрации достигается в течение второй половины цикла лечения, причем сывороточный уровень этинилэстрадиола увеличивается примерно в 1,4-2,1 раза.
Доклинические данные по безопасности
Доклинические данные, полученные в ходе стандартных исследований на предмет выявления токсичности при многократном приеме доз препарата, а также генотоксичности, канцерогенного потенциала и токсичности для репродуктивной системы, не указывают на наличие особого риска для человека. Тем не менее, следует помнить, что половые стероиды могут способствовать росту некоторых гормонозависимых тканей и опухолей.
• Контрацепция
• Лечение умеренной формы акне у женщин в возрасте не моложе 14 лет, если пациентка намерена применять оральные контрацептивы для предупреждения беременности
• Лечение симптомов предменструального дисфорического расстройства (ПМДР), если пациентка намерена применять оральные контрацептивы для предупреждения беременности
Решение о назначении препарата Джес должно приниматься с учетом текущих индивидуальных факторов риска женщины, в том числе тех, которые связаны с риском развития ВТЭ. Также следует учитывать, насколько риск развития ВТЭ при приеме Джес сопоставим с риском развития ВТЭ при приеме других КОК.
Препарат Джес не должен применяться при наличии какого-либо из состояний, перечисленных ниже.
• Наличие или риск развития венозной тромбоэмболии (ВТЭ)
— Венозная тромбоэмболия – ВТЭ в настоящее время (прием антикоагулянтов) или в анамнезе (в том числе, тромбоз глубоких вен (ТГВ), тромбоэмболия легочной артерии (ТЭЛА).
— Выявленная наследственная или приобретенная предрасположенность к венозному тромбозу, такая как резистентность к активированному протеину С, (в том числе фактор V Ляйдена), дефицит антитромбина III, дефицит протеина С, дефицит протеина S.
— Обширное хирургическое вмешательство с продолжительной иммобилизацией (см. раздел «Особые указания и меры предосторожности»)
— Высокий риск венозного тромбоза вследствие наличия множественных факторов риска (см. раздел «Особые указания и меры предосторожности»)
• Наличие риска артериального тромбоза
— Артериальный тромбоз – артериальный тромбоз в настоящее время или в анамнезе (например, инфаркт миокарда), или продромальное состояние (например, стенокардия)
— Цереброваскулярное расстройство – апоплексия головного мозга в или в анамнезе, или продромальное состояние (например, преходящее нарушение мозгового кровообращения)
— Выявленная наследственная или приобретенная предрасположенность к артериальному тромбозу, такая как гипергомоцистеинемия и антифосфолипидные антитела (антифосфолипидные антитела, волчаночный антикоагулянт)
— Мигрень с очаговыми неврологическими симптомами в анамнезе.
— Высокий риск артериального тромбоза вследствие наличия множественных факторов риска (см. раздел «Особые указания и меры предосторожности»)
— Сахарный диабет с сосудистыми осложнениями
— Гипертоническая болезнь в тяжелой форме
— Дислипопротеинемия в тяжелой форме
• Печеночная недостаточность и тяжелые заболевания печени (до тех пор, пока печеночные тесты не придут в норму) в настоящее время или в анамнезе.
• Тяжелая почечная недостаточность, острая почечная недостаточность.
• Опухоли печени (доброкачественные или злокачественные) в настоящее время или в анамнезе.
• Выявленные гормонозависимые злокачественные заболевания (в том числе половых органов или молочных желез) или подозрение на них.
• Вагинальное кровотечение неясного генеза.
• Повышенная чувствительность к любому из компонентов препарата Джес.
Джес противопоказан для совместного приема с такими лекарственными средствами, как омбитасвир/ паритапревир/ ритонавир и дасабувир (см. раздел «Меры предосторожности» и «Взаимодействие с другими лекарственными средствами»).
Как принимать Джес
Таблетки следует принимать в порядке, указанном на упаковке, каждый день приблизительно в одно и то же время, с небольшим количеством воды. Таблетки принимают без перерыва в приеме. Следует принимать по одной таблетке в сутки последовательно в течение 28 дней. Каждую последующую упаковку следует начинать на следующий день после приема последней таблетки из предыдущей упаковки. Кровотечение отмены, как правило, начинается на 2-3 день после начала приема неактивных таблеток и может не завершиться до начала приема таблеток из следующей упаковки.
Как начинать прием Джес
• При отсутствии приема каких-либо гормональных контрацептивов в предыдущем месяце.
Прием Джес начинается в первый день менструального цикла (т.е. в первый день менструального кровотечения). Допускается начало приема на 2-5 день менструального цикла, но в этом случае рекомендуется дополнительно использовать барьерный метод контрацепции в течение первых 7 дней приема таблеток из первой упаковки.
• При переходе с других комбинированных пероральных контрацептивов, вагинального кольца или контрацептивного пластыря.
Предпочтительно начать прием Джес на следующий день после приема последней активной таблетки из предыдущей упаковки, но ни в коем случае не позднее следующего дня после обычного 7-дневного перерыва (для препаратов, содержащих 21 таблетку) или после приема последней неактивной таблетки (для препаратов, содержащих 28 таблеток в упаковке). Приём Джес следует начинать в день удаления
последнего кольца или пластыря из упаковки на цикл
, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
• При переходе с контрацептивов, содержащих только гестагены («мини-пили», инъекционные формы, имплант), или с высвобождающего гестаген внутриматочного контрацептива (Мирена).
Женщина может перейти с мини-пили на Джес в любой день (без перерыва), с импланта или внутриматочного контрацептива с гестагеном – в день его удаления, с инъекционного контрацептива – в день, когда должна быть сделана следующая инъекция. Во всех случаях необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток.
• После аборта в первом триместре беременности.
Женщина может начать прием препарата немедленно. При соблюдении этого условия женщина не нуждается в дополнительных мерах контрацепции.
• После родов или аборта во втором триместре беременности.
Рекомендуется начать прием препарата на 21-28 день после родов или аборта во втором триместре беременности. Если прием начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если женщина уже жила половой жизнью, до начала приема Джеса должна быть исключена беременность или необходимо дождаться первой менструации.
Как обращаться с упаковкой Джес
В упаковку Джес вклеен блистер, в котором содержится 24 активные таблетки и 4 таблетки плацебо (последний ряд). В упаковку также вложен самоклеющийся календарь приема, состоящий из 7 самоклеющихся полосок с отмеченными на них названиями дней недели. Выберите полоску, где первым указан тот день недели, в который вы начинаете прием таблеток. Например, если вы начинаете прием таблеток в среду, используйте полоску, которая начинается со «Ср.» (см. рис. 1).
Наклейте полоску вдоль верхней части упаковки, так чтобы обозначение первого дня находилось над той таблеткой, на которую направлена стрелка с надписью «Старт» (рис. 2).
Теперь вы будете видеть, в какой день недели следует принять каждую таблетку (рис. 3).
Прекращение приема Джес
Прекратить прием препарата можно в любое время. Если женщина отказывается от контрацепции, потому что планирует беременность, обычно рекомендуется подождать естественного менструального кровотечения и уже потом пытаться забеременеть. Это поможет рассчитать, когда ребенок должен появиться на свет.
Прием пропущенных таблеток
Пропуск неактивных таблеток можно игнорировать. Тем не менее, их следует выбросить, чтобы случайно не продлить период приема неактивных таблеток. Следующие рекомендации относятся только к пропуску активных таблеток:
• Если опоздание в приеме активных таблеток составило менее 24 часов, контрацептивная защита не снижается. Женщина должна принять пропущенную таблетку как можно скорее, а следующие принимать в обычное время.
• Если опоздание в приеме активных таблеток составило более 24 часов, контрацептивная защита может быть снижена. Чем больше таблеток пропущено, и чем ближе пропуск таблеток к фазе приема неактивных таблеток, тем выше вероятность беременности.
При этом можно руководствоваться следующими двумя основными правилами:
— Прием активных таблеток никогда не должен быть прерван, более чем на 7 дней (пожалуйста, обратите внимание на то, что рекомендуемый интервал приема неактивных таблеток составляет 4 дня).
— Для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы требуются 7 дней непрерывного приема таблеток.
Соответственно, если опоздание в приеме активных таблеток составило более 12 часов (интервал с момента приема последней активной таблетки больше 36 часов), можно рекомендовать следующее:
• С 1-го по 7-ой день:
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки она продолжает принимать в обычное время. Кроме того, в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение 7 дней перед пропуском таблетки, следует учесть возможность наступления беременности.
• С 8-го по 14-ый день
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки она продолжает принимать в обычное время.
При условии, что женщина принимала таблетки правильно в течение 7 дней, предшествующих первой пропущенной таблетке, нет необходимости в использовании дополнительных мер контрацепции. В противном случае, а также при пропуске двух и более таблеток необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение 7 дней.
• С 15-го по 24-ый день
Риск снижения надежности неизбежен из-за приближающейся фазы приема неактивных таблеток. Женщина должна строго придерживаться одного из двух следующих вариантов. При этом если в 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, нет необходимости использовать дополнительные контрацептивные методы. В противном случае ей необходимо использовать первую из следующих схем и дополнительно использовать барьерный метод контрацепции (например, презерватив) в течение 7 дней.
1. Женщина должна принять последнюю пропущенную таблетку как можно скорее, как только вспомнит (даже, если это означает, прием двух таблеток одновременно). Следующие таблетки принимают в обычное время, пока не закончатся активные таблетки в упаковке. Четыре неактивные таблетки следует выбросить и незамедлительно начать прием таблеток из следующей упаковки. Кровотечение отмены маловероятно, пока не закончатся активные таблетки во второй упаковке, но могут отмечаться мажущие выделения и прорывные кровотечения во время приема таблеток.
2. Женщина может также прервать прием таблеток из текущей упаковки. Затем она должна сделать перерыв не более 4 дней, включая дни пропуска таблеток, и затем начать прием препарата из новой упаковки.
Если женщина пропускала активные таблетки, и во время приема неактивных таблеток кровотечения отмены не наступило, необходимо исключить беременность.
Рекомендации при желудочно-кишечных расстройствах
При тяжелых желудочно-кишечных расстройствах всасывание может быть неполным, поэтому следует принять дополнительные контрацептивные меры.
Если в течение 4 часов после приема активной таблетки произойдет рвота, следует ориентироваться на рекомендации при пропуске таблеток. Если женщина не хочет менять свою обычную схему приема и переносить начало менструации на другой день недели, дополнительную активную таблетку следует принять из другой упаковки.
Как изменять менструальные циклы или как отсрочить наступление менструации
Чтобы отсрочить наступление менструации, женщине следует продолжить прием таблеток из следующей упаковки Джес, пропустив неактивные таблетки из текущей упаковки. Таким образом, цикл может быть продлен, по желанию, на любой срок, пока не закончатся активные таблетки из второй упаковки. На фоне приема препарата из второй упаковки у женщины могут отмечаться мажущие выделения или прорывные маточные кровотечения. Регулярный прием Джес затем возобновляется после окончания фазы приема неактивных таблеток.
Чтобы перенести начало менструации на другой день недели, женщине следует сократить следующую фазу приема неактивных таблеток на желаемое количество дней. Чем короче интервал, тем выше риск, что у нее не будет кровотечения отмены, и в дальнейшем будут мажущие выделения и прорывные кровотечения во время приема второй упаковки.
Дополнительная информация для особых категорий пациентов
Дети и подростки
Препарат Джес показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пациенты пожилого возраста
Применение Джес женщинами в постклимактерический период не иследовано, препарат не предназначен для использования в данной популяции.
Пациенты с нарушениями со стороны печени
Препарат Джес противопоказан женщинам с тяжелыми заболеваниями печени до тех пор, пока показатели функции печени не придут в норму. См. также раздел «Противопоказания ».
Пациенты с нарушениями со стороны почек
Препарат Джес противопоказан женщинам с тяжелой почечной недостаточностью или с острой почечной недостаточностью. См. также раздел «Противопоказания».
При использовании Джес отмечались следующие нежелательные реакции:
В следующей таблице нежелательные явления были кодифицированы с использованием словаря MedDRA (Медицинский Словарь Регуляторной Деятельности). Значения частоты возникновения основаны на данных клинических исследований. Наиболее подходящий термин MedDRA использовался для описания определенной реакции, ее синонимов и связанных заболеваний.
Нежелательные эффекты, связанные с применением Джес в качестве перорального контрацептива или в качестве перорального контрацептива и для лечения умеренного акне, согласно системно-органным классам MedDRA и терминам MedDRA:
|
Системно-органные классы (версия MedDRA 12.0) |
Частые (≥ 1/100 < 1/10) |
Нечастые (≥1/1000-<1/100) |
Редкие (≥ 1/10 000 < 1/1000) |
Неизвестно (нельзя установить, исходя из доступных данных) |
|
Инфекционные и паразитарные заболевания |
Кандидоз | |||
|
Нарушения со стороны крови и лимфатической системы |
Анемия Тромбоцитемия |
|||
|
Нарушения со стороны иммунной системы |
Аллергическая реакция | Реакции гиперчувствительности | ||
|
Нарушения со стороны обмена веществ и питания |
Повышенный аппетит Анорексия Гиперкалиемия Гипонатриемия |
|||
|
Психические расстройства |
Перепады настроения |
Депрессия Нервозность Сонливость |
Аноргазмия Бессонница |
|
|
Нарушения со стороны нервной системы |
Головная боль |
Головокружение Парестезия |
Вертиго Тремор |
|
|
Нарушения со стороны органа зрения |
Конъюнктивит Сухость глаз Заболевания глаз |
|||
|
Нарушения со стороны сердца |
Тахикардия | |||
|
Нарушения со стороны сосудов |
Мигрень Варикозная болезнь вен Гипертензия |
Флебит Болезнь сосудов Носовое кровотечение Синкопе |
||
|
Нарушения со стороны желудочно-кишечного тракта |
Тошнота |
Боль в животе Рвота Диспепсия Метеоризм Гастрит Диарея |
Увеличение живота Заболевание желудочно-кишечного тракта Ощущение переполнения желудочно-кишечного тракта Грыжа пищеводного отверстия Кандидоз в полости рта Запор Сухость во рту |
|
|
Нарушения со стороны печени и желчевыводящих путей |
Боль в желчном пузыре Холецистит |
|||
|
Нарушения со стороны кожи и подкожных тканей |
Акне Зуд Кожная сыпь |
Хлоазма Экзема Алопеция Акнеиформный дерматит Сухость кожи Узловатая эритема Гипертрихоз Болезнь кожи Растяжки на коже Контактный дерматит Фоточувствительный дерматит Кожные папулы |
Многоформная эритема | |
|
Нарушения со стороны скелетно-мышечной и соединительной ткани |
Боль в спине Боль в конечностях Мышечные спазмы |
|||
|
Нарушения со стороны репродуктивной системы и молочной железы |
Мастодиния Метроррагия* Аменорея |
Вагинальный кандидоз Тазовая боль Увеличение молочных желез Фиброзно-кистозная болезнь молочных желез Маточное/влагалищное кровотечение* Генитальные выделения Приливы Вагинит Нарушение менструального цикла Дисменорея Гипоменорея Меноррагия Сухость во влагалище Отклонения мазка Папаниколау Уменьшение либидо |
Диспареуния Вульвовагинит Посткоитальное кровотечение Кровотечение отмены Кисты молочной железы Гиперплазия молочной железы Новообразование молочной железы Полип шейки матки Атрофия эндометрия Кисты яичника Увеличение матки |
|
|
Осложнения общего характера и реакции в месте введения |
Астения Повышенное потоотделение Отек (отечная болезнь, периферический отек, отек лица) |
Лихорадка | ||
|
Лабораторные и инструментальные данные |
Увеличение массы тела | Уменьшение массы тела |
* Нерегулярное кровотечение обычно уходит при продолжении терапии
Ниже перечислены побочные реакции с очень редкой частотой возникновения или с отсроченными симптомами, которые, как полагают, могут быть связаны с приемом препаратов из группы пероральных комбинированных контрацептивов (см. также «Противопоказания» и «Меры предосторожности»).
• Венозная тромбоэмболия;
• Артериальная тромбоэмболия;
• Гипертензия;
• Опухоли печени;
• Возникновение или ухудшение заболеваний, для которых не была окончательно продемонстрирована связь с применением комбинированного перорального контрацептива: Болезнь Крона, язвенный колит, эпилепсия, фиброиды матки, порфирия, системная красная волчанка, гестационный герпес, хорея Сиденгама, гемолитико-уремический синдром, холестатическая желтуха;
• Хлоазма;
• Острое или хроническое нарушение функции печени может потребовать прекращения приема комбинированного перорального контрацептива, пока функциональные печеночные пробы не вернутся к норме.
• У женщин с наследственной ангиоэдемой экзогенно вводимые эстрогены могут вызывать или усиливать симптомы ангиоэдемы.
Частота диагноза рака молочной железы немного выше у принимающих пероральные контрацептивы. Так как рак молочной железы редко возникает у женщин моложе 40 лет, дополнительный риск является небольшим по сравнению с общим риском развития рака молочной железы. Причинно-следственная связь с применением комбинированного перорального контрацептива неизвестна. Дополнительную информацию см. в разделах «Противопоказания» и «Меры предосторожности»
Взаимодействие пероральных контрацептивов с другими лекарственными средствами (индукторы ферментов) может привести к прорывным кровотечениям и/или снижению контрацептивной эффективности (см. «Взаимодействие с другими лекарственными средствами»).
Если любой из нежелательных эффектов становится серьезным или если Вы заметили какие-нибудь нежелательные эффекты, не указанные в инструкции, пожалуйста, сообщите об этом Вашему доктору или фармацевту.
О серьезных нарушениях при передозировке не сообщалось. На основании суммарного опыта применения комбинированных пероральных контрацептивов симптомы, которые могут отмечаться при передозировке активными таблетками: тошнота, рвота и кровотечение отмены. Кровотечение отмены может возникать даже у молодых девушек до наступления менархе при случайном приеме препарата.
В случае передозировки следует обратиться к врачу.
Предупреждения
Если какие-либо из заболеваний/состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно соотнести потенциальный риск и ожидаемую пользу применения препарата в каждом индивидуальном случае и обсудить его с женщиной до того, как она решит начать прием препарата. В случае утяжеления, усиления или первого проявления любого из этих состояний или факторов риска, женщина должна проконсультироваться со своим врачом, который может принять решение о необходимости отмены препарата.
Предменструальное дисфорическое расстройство (ПМДР)
Препарат Джес также назначается женщинам для лечения симптомов предменструального дисфорического расстройства (ПМДР) при применении перорального препарата для контрацепции. Эффективность Джес, применяемого для лечения ПМДР на протяжении более трех менструальных циклов, не изучена.
Основные проявления ПМДР, согласно 4-ой редакции «Руководства по диагностике и статистике» (DSM-IV), следующие: выраженное подавленное состояние, беспокойство или напряженность, аффективная лабильность, постоянная гневливость или раздражительность. К другим проявлениям относятся снижение интереса к повседневной деятельности, трудности с концентрацией внимания, упадок сил, изменение аппетита или сна, ощущение потери контроля. Физические симптомы ПМДР следующие: чувствительность молочной железы, головная боль, суставная и мышечная боль, метеоризм и увеличение массы тела. Перечисленные симптомы регулярно появляются в указанном порядке на протяжении лютеинового цикла и проходят через несколько дней после начала менструации; данное расстройство заметно влияет на учебную или производственную деятельность, затрудняет обычную общественную активность и отношения с другими людьми. Диагноз ставится лечащим врачом на основании критериев DSM-IV, симптоматология оценивается проспективно на протяжении по
меньшей мере двух менструальных циклов. При постановке диагноза крайне важно исключить другие циклические расстройства настроения.
Эффективность Джес при лечении предменструального синдрома (ПМС) не изучалась.
Акне
Препарат Джес назначается для лечения умеренной формы обыкновенных угрей (acne vulgaris) у женщин в возрасте не менее 14 лет, не имеющих противопоказаний к терапии посредством оральной контрацепции, у которых имела место первая менструация. Применять Джес для лечения акне следует лишь в том случае, если пациентка желает применять средство оральной контрацепции для предупреждения беременности. Следующие предупреждения, относящиеся к использованию других комбинированных пероральных контрацептивов, следует учитывать и при применении Джес.
Заболевания сердечно-сосудистой системы
Риск развития венозной тромбоэмболии (ВТЭ)
Применение любого комбинированного гормонального контрацептива (КОК ) увеличивает риск развития венозной тромбоэмболии (ВТЭ) по сравнению с отсутствием применения. Препараты, которые содержат левоноргестрел, норгестимат или норэтистерон, связаны с наименьшим риском ВТЭ. Другие препараты, такие как Джес, могут быть связаны с увеличением этого риска вплоть до двухкратного значения. Решение о применении любого препарата, не являющегося препаратом с наименьшим риском ВТЭ, следует принимать только после обсуждения с пациенткой, чтобы удостовериться в том, что она понимает:
— риск развития ВТЭ при применении Джес
— как ее текущие факторы риска влияют на риск развития ВТЭ
— что риск развития ВТЭ является наибольшим в первый год применения.
Также имеются указания на то, что риск развития ВТЭ повышается при возобновлении применения КОК после перерыва между приемами в 4 недели и более.
Примерно у 2 из 10 000 женщин, которые не применяют КОК и не являются беременными, развивается ВТЭ в течение одного года. Однако у некоторых женщин этот риск может быть намного выше, в зависимости от фоновых факторов риска (см. ниже).
По оценкам,1 из 10 000 женщин, которые применяют дроспиренон-содержащие КОК, у 9-12 женщин разовьется ВТЭ в течение одного года; по сравнению с приблизительно 62 среди женщин, применяющих левоноргестрел-содержащие КОК.
В обоих случаях количество эпизодов ВТЭ в год ниже ожидаемого количества во время беременности или в послеродовой период.
ВТЭ может привести к летальному исходу в 1-2% случаев.
1 Эти значения частоты оценивались из совокупности данных эпидемиологического исследования, с использованием относительных рисков для различных продуктов, по сравнению с левоноргестрел-содержащими КОК
2 Средняя точка диапазона 5-7 на 10 000 пациенто-лет, на основании относительного риска для левоноргестрел-содержащих КОК, против отсутствия применения приблизительно 2,3-3,6
Крайне редко при использовании комбинированных пероральных контрацептивов возникает тромбоз других кровеносных сосудов, например, печеночных, брыжеечных, почечных, мозговых вен и артерий или сосудов сетчатки.
Симптомы тромбоза глубоких вен (ТГВ) могут включать в себя: односторонний отек нижней конечности или вдоль вены на ноге; боль или болезненность в ноге только в вертикальном положении или при ходьбе, повышение температуры в пораженной ноге, покраснение или изменение окраски кожных покровов на ноге.
Симптомы легочной эмболии (ЛЭ) могут включать в себя: внезапное развитие необъяснимой одышки или учащенное дыхание; внезапный кашель, при котором может появляться кровь; острая боль в груди, которая может увеличиваться при глубоких вдохах; чувство тревоги; тяжелое головокружение; высокая или нерегулярная частота сердечных сокращений. Некоторые из этих симптомов (например, «одышка», «кашель») являются неспецифическими и могут быть неверно интерпретированы как более распространенные или менее тяжелые явления (например, инфекции дыхательных путей).
Артериальная тромбоэмболия может привести к инсульту, окклюзии сосудов или инфаркту миокарда (ИМ). Симптомы острого нарушения мозгового кровообращения могут включать в себя внезапное онемение или слабость мышц лица, руки или ноги, особенно с одной стороны тела; внезапную спутанность сознания, проблемы с речью и пониманием речи; внезапное нарушение зрения на одном или обоих глазах; внезапные затруднения с передвижением, головокружение, потеря чувства равновесия или координации движений; внезапная, тяжелая или продолжительная головная боль без известной причины; потеря сознания или обморок с судорогами или без них. Другими признаками окклюзии сосуда могут являться: внезапная боль, отек и легкое посинение конечности; острый живот.
Симптомы ИМ могут включать в себя боль, ощущение дискомфорта, ощущение давления, тяжести, ощущение сдавления или переполнения в груди, руке или под грудиной; ощущение дискомфорта, иррадиирующее в спину, челюсть, горло, руку, живот; ощущение переполнения желудка, расстройства желудка или удушья; потливость, тошноту, рвоту или головокружение; слабость в конечностях, тревогу или одышку; высокую или нерегулярную частоту сердечных сокращений.
Артериальная тромбоэмболия может угрожать жизни или привести к летальному исходу. Следует рассматривать потенциальную возможность повышенного синергетического риска тромбоза у женщин с сочетанием факторов риска или с повышенной тяжестью отдельного фактора риска. Этот повышенный риск может быть выше простого совокупного риска вследствие этих факторов. В случае отрицательной оценки пользы и риска не следует назначать КОК. (см. раздел «Противопоказания»)
Риск развития тромбоза (венозного и/или артериального) и тромбоэмболии или инсульта повышается:
• с возрастом;
• при наличии ожирения (индекс массы тела более 30 кг/м2);
• при наличии семейного анамнеза (т.е. венозной или артериальной тромбоэмболии когда-либо у брата или сестры или у родителей в относительно молодом возрасте). В случае известной или предполагаемой наследственной предрасположенности женщина должна быть осмотрена специалистом для решения вопроса о возможности приема комбинированных пероральных контрацептивов;
• при наличии длительной иммобилизации, серьезного хирургического вмешательства, любой операции на ногах или обширной травмы. В этих ситуациях желательно прекратить использование комбинированных пероральных контрацептивов (в случае планируемой операции, по крайней мере, за четыре недели до нее) и не возобновлять прием в течение двух недель после окончания иммобилизации;
• у курящих (с увеличением количества сигарет и с возрастом риск увеличивается, особенно у женщин старше 35 лет);
• при дислипопротеинемии;
• при гипертензии;
• при мигрени;
• при наличии заболеваний клапанов сердца;
• при фибрилляции предсердий.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии венозной тромбоэмболии остается спорным.
Следует учитывать повышенный риск развития тромбоэмболий в послеродовом периоде (сведения относительно беременности и кормления грудью см. в разделе «Беременность и кормление грудью»).
В число других клинических состояний, которые были связаны с нежелательными циркуляторными событиями, входят сахарный диабет, системная эритематозная волчанка, гемолитико-уремический синдром, хроническая воспалительная болезнь кишечника (болезнь Крона или язвенный колит) и серповидно-клеточная анемия.
Увеличение частоты и тяжести мигрени во время применения комбинированных пероральных контрацептивов (что может предшествовать цереброваскулярным нарушениям) может быть основанием для немедленного прекращения приема этих препаратов.
Биохимические факторы, которые могут указывать на наследственную или приобретенную предрасположенность к венозному или артериальному тромбозу, включают в себя резистентность к активированному белку С (АРС), гипергомоцистеинемию, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антикардиолипиновые антитела, волчаночный антикоагулянт).
Приоценке соотношения риска и пользы, следует учитывать, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск тромбоза. Также следует учитывать, что риск тромбозов и тромбоэмболий при беременности выше, чем при приеме низкодозированных пероральных контрацептивов (< 0,05 мг этинилэстрадиола).
Опухоли
Наиболее существенным фактором риска развития рака шейки матки является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении комбинированных пероральных контрацептивов. Сохраняются противоречия относительно того, в какой степени эти находки связаны со скринингом на предмет патологии шейки матки или с особенностями полового поведения, например более редким применением барьерных методов контрацепции.
Мета-анализ 54 эпидемиологических исследований показал, что имеется несколько повышенный относительный риск (OP = 1,24) развития рака молочной железы, диагностированного у женщин, принимающих комбинированные пероральные контрацептивы в настоящее время. Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема КОК. В связи с тем, что рак молочной железы отмечается редко у женщин до 40 лет, увеличение числа диагнозов рака молочной железы у женщин, принимающих комбинированные пероральные контрацептивы в настоящее время или принимавших недавно, является незначительным по отношению к общему риску этого заболевания. Эти исследования не предоставляют свидетельств существования причинно-следственной связи. Наблюдаемое повышение риска может быть следствием более ранней диагностики рака молочной железы у женщин, применяющих комбинированные пероральные контрацептивы, биологическим действием пероральных контрацептивов или комбинацией обоих факторов. У женщин, использовавших комбинированные пероральные контрацептивы, выявляется клинически менее выраженный рак молочной железы, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения комбинированных пероральных контрацептивов наблюдалось развитие доброкачественных, а в крайне редких – злокачественных опухолей печени, которые в отдельных случаях приводили к угрожающему жизни внутрибрюшному кровотечению. В случае появления сильных болей в области живота, увеличения печени или признаков внутрибрюшного кровотечения это следует учитывать при проведении дифференциального диагноза у женщин, использующих КОК.
Опухоли могут угрожать жизни или привести к летальному исходу.
Другие состояния
Способность к экскреции калия может быть ограничена у пациентов с почечной недостаточностью. Клиническое исследование показало отсутствие влияния дроспиренона на концентрацию калия в сыворотке крови у больных с легкой и умеренной почечной недостаточностью. Существует теоретический риск развития гиперкалиемии у больных с нарушением почечной функции при изначальной концентрации калия на верхней границе нормы, одновременно принимающих лекарственные средства, приводящие к задержке калия в организме.
У женщин с гипертриглицеридемией (или наличием этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема комбинированных пероральных контрацептивов.
Хотя небольшое повышение артериального давления было описано у многих женщин, принимающих комбинированные пероральные контрацептивы, клинически значимые повышения отмечались редко. Антиминералокортикоидный эффект дроспиренона может препятствовать вызываемым этинилэстрадиолом повышениям артериального давления, наблюдаемым у нормотензивных женщин, использующих другие комбинированные пероральные контрацептивы. Тем не менее, если во время приема комбинированных пероральных контрацептивов развивается стойкое, клинически значимое повышение артериального давления, следует отменить эти препараты и начать лечение артериальной гипертензии. Прием комбинированных пероральных контрацептивов может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения артериального давления.
Следующие состояния, как было сообщено, развиваются или ухудшаются как во время беременности, так и при приеме комбинированных пероральных контрацептивов, но их связь с приемом комбинированных пероральных контрацептивов не доказана: желтуха и/или зуд, связанный с холестазом; формирование камней в желчном пузыре; порфирия; системная красная волчанка; гемолитический уремический синдром; хорея Сиденгама; герпес беременных; потеря слуха, связанная с отосклерозом.
У женщин с наследственным ангионевротическим отеком прием эстрогенов может вызывать или усугублять его симптомы.
Острые или хронические нарушения функции печени могут потребовать отмены комбинированных пероральных контрацептивов до тех пор, пока показатели функции печени не вернутся в норму. Рецидивирующая холестатическая желтуха, которая развивается впервые во время беременности или предыдущего приема половых гормонов, требует прекращения приема комбинированных пероральных контрацептивов. Хотя КОК могут оказывать влияние на периферическую резистентность к инсулину и толерантность к глюкозе, нет необходимости изменения терапевтического режима у больных сахарным диабетом, использующих низкодозированные КОК (содержащие < 0,05 мг этинилэстрадиола). Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема комбинированных пероральных контрацептивов.
С применением КОК были связаны болезнь Крона и язвенный колит.
Иногда может развиваться хлоазма, особенно у женщин с наличием в анамнезе хлоазмы беременных. Женщины со склонностью к хлоазме во время приема комбинированных пероральных контрацептивов должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Каждая светло-розовая таблетка лекарственного средства содержит 46 мг лактозы на таблетку; каждая белая таблетка содержит 50 мг. Пациенты с редкими наследственными проблемами непереносимости галактозы, дефицитом лактазы Лаппа или мальабсорбцией глюкозы-галактозы, находящиеся на безлактозной диете, должны учитывать это количество.
Повышение уровня АЛТ
В ходе клинических исследований на пациентах, получавших лечение от вирусных инфекций гепатита С (HCV), с использованием лекарственных средств, содержащих омбитавир/ паритапревир/ ритонавир и дасабувир с рибавирином или без него, уровень
трансаминазы (АЛТ) более чем в 5 раз превышал верхнюю границу нормы (ULN) значительно чаще у женщин, применяющих этинилэстрадиол-содержащие препараты, такие как комбинированные оральные контрацептивы (КОК) (см. разделы «Противопоказания» и «Взаимодействие с другими лекарственными средствами»).
Медицинский осмотр и консультация
Перед началом или возобновлением применения КОК необходимо ознакомиться с анамнезом женщины, провести тщательное обследование с учетом противопоказаний (раздел «Противопоказания») и особых указаний (раздел «Особые указания»), и эти действия следует проводить на регулярной основе. Регулярные медицинские осмотры также представляют значение в связи с противопоказаниями (например, транзиторная ишемическая атака и т.д.) или факторами риска (например, венозный или артериальный тромбоз в семейном анамнезе) могут впервые появиться во время применения КОК. Объем дополнительных исследований и частота контрольных осмотров должны соответствовать действующим рекомендациям по исследованиям и быть индивидуально подобраны для пациента, но обычно они включают в себя измерение артериального давления, исследование молочных желез, органов брюшной полости и малого таза, в том числе цитологическое исследование цервикальной слизи
Следует предупредить женщину, что комбинированные пероральные контрацептивы не предохраняют от ВИЧ-инфекции (СПИД) и других заболеваний, передающихся половым путем.
Снижение эффективности
Эффективность комбинированных пероральных контрацептивных препаратов может быть снижена в следующих случаях: при пропуске содержащих гормоны светло-розовых таблеток, покрытых пленочной оболочкой, (раздел «Прием пропущенных таблеток»), при желудочно-кишечных расстройствах (раздел «Рекомендации при желудочно-кишечных расстройствах») во время приема содержащих гормоны светло-розовых таблеток, покрытых пленочной оболочкой, или при одновременном приеме других препаратов (раздел «Взаимодействие с другими лекарственными средствами и другие формы взаимодействия »).
Недостаточный контроль менструального цикла
На фоне приема любых комбинированных пероральных контрацептивов могут отмечаться нерегулярные кровотечения (мажущие кровянистые выделения или прорывные кровотечения), особенно в течение первых месяцев применения. Диагностическое прояснение такого кровотечения между менструациями, соответственно, имеет значение только после фазы адаптации, составляющей приблизительно три цикла.
В случае стойкого нерегулярного кровотечения, или если нерегулярные кровотечения возникают у женщин с ранее регулярными циклами, следует определить негормональные причины и предпринять соответствующие диагностические меры для исключения злокачественного заболевания или беременности. Сюда также может входить кюретаж.
У некоторых женщин во время приема не содержащих гормоны белых таблеток, покрытых пленочной оболочкой, может не развиться кровотечение отмены. Если комбинированные пероральные контрацептивы принимались согласно указаниям в разделе «Способ применения и дозы», маловероятно, что женщина беременна. Тем не менее, если до этого комбинированные пероральные контрацептивы принимались нерегулярно или, если отсутствуют подряд два кровотечения отмены, до продолжения приема препарата должна быть исключена беременность.
Влияние других препаратов на комбинированные оральные контрацептивы
Влияние других лекарственных средств
Возможны взаимодействия с препаратами, являющимися индукторами микросомальных ферментов, которые могут привести к повышению клиренса половых гормонов и к прорывным кровотечениям и/или снижению контрацептивной эффективности.
Женщины, принимающие эти препараты, должны временно использовать барьерные методы контрацепции дополнительно к используемому КОК или выбрать другой метод контрацепции. Во время одновременного приема препаратов и в течение 28 дней после их отмены следует дополнительно использовать барьерный метод контрацепции. Если в течение этого периода заканчиваются содержащие гормоны светло-розовые таблетки, покрытые пленочной оболочкой, то следует пропустить прием не содержащих гормоны белых таблеток, покрытых пленочной оболочкой, из текущей упаковки и начать прием таблеток из следующей упаковки КОК.
Вещества, увеличивающие клиренс КОК (снижающие эффективность КОК через индукцию ферментов), например:
Фенитоин, барбитураты, примидон, карбамазепин, рифампицин; также есть предположения в отношении окскарбазепина, топирамата, фелбамата, гризеофульвина и препаратов, содержащих зверобой.
Вещества с различным действием на клиренс КОК, например:
При одновременном приеме с КОК многие ингибиторы протеазы ВИЧ/вируса гепатита С и ненуклеозидные ингибиторы обратной транскриптазы могут увеличивать или снижать плазменные концентрации эстрогена или прогестина. В некоторых случаях эти изменения могут иметь клиническое значение.
Вещества, снижающие клиренс КОК (ингибиторы ферментов)
Клиническая значимость потенциальных взаимодействий с ингибиторами ферментов, остается неизвестной.
Совместный прием КОК и сильных ингибиторов CYP3A4 может привести к увеличению плазменных концентраций эстрогена или прогестина, или обоих гормонов.
В исследовании действия многократных нарастающих доз комбинации дроспиренона (3 мг/день)/ этинилэстрадиола (0,02 мг/день), совместный прием с сильным ингибитором CYP3A4 кетоконазолом в течение 10 дней привел к увеличению AUC(0-24 часа) дроспиренона и этинилэстрадиола в 2,7 раз и 1,4 раза, соответственно.
Эторикоксиб в дозах 60-120 мг/день показывал увеличение плазменных концентраций этинилэстрадиола в 1,4-16 раз, соответственно, при совместном приеме с комбинированными гормональными контрацептивами, содержащими 0,035 мг этинилэстрадиола.
Действие КОК на другие препараты
Пероральные контрацептивы могут влиять на метаболизм других препаратов, что приводит к повышению (например, циклоспорин) или снижению (например, ламотриджин) их концентрации в плазме и тканях.
На основании исследований in vivo у женщин-добровольцев, принимающих омепразол, симвастатин или мидазолам в качестве маркеров, можно заключить, что клинически значимое влияние дроспиренона в дозе 3 мг на метаболизм других лекарственных препаратов, опосредованный цитохромом Р450, маловероятен.
Клинические данные показывают, что этинилэстрадиол ингибирует клиренс субстратов CYP1A2, что ведет к слабому (например, теофиллин) или умеренному (например, тизанидин) увеличению их концентраций в плазме.
Фармакодинамические взаимодействия
Сопутствующее применение лекарственных средств, содержащих омбитасвир/паритапревир/ритонавир и дасабувир, с рибавирином или без него, может увеличить риск повышения уровня АЛТ (см. разделы «Противопоказания» и «Меры предосторожности»).
Таким образом, принимающие Джес пациентки должны перейти на альтернативный метод контрацепции (например, контрацепция с приемом прогестагена или негормональные методы) до начала терапии с использованием указанной комбинированной лекарственной терапии. Прием Джес можно возобновить через 2 недели после завершения лечения с использованием указанной комбинированной лекарственной терапии.
Калий сыворотки
Имеется теоретическая возможность повышения сывороточного уровня калия у женщин, получающих содержащие гормоны светло-розовые таблетки Джес, покрытые пленочной оболочкой, одновременно с другими препаратами, которые могут увеличивать сывороточные уровни калия. К таким препаратам относятся антагонисты рецепторов ангиотензина-II, калийсберегающие диуретики и антагонисты альдостерона. Однако, в исследованиях, оценивающих взаимодействие дроспиренона с ингибиторами АПФ или индометацином, не было выявлено клинически или статистически значимых различий между сывороточной концентрацией калия.
Другие формы взаимодействия
Лабораторные анализы
Прием контрацептивных стероидов может влиять на результаты некоторых лабораторных тестов, включая биохимические параметры функции печени, щитовидной железы, надпочечников и почек, а также плазменные уровни транспортных белков, например, кортикостероид-связывающего глобулина и фракций липид/липопротеин, показатели углеводного обмена, а также параметры свертывания и фибринолиза. Однако эти изменения, как правило, остаются в диапазоне нормы. Дроспиренон увеличивает активность ренина плазмы и альдостерона плазмы, что связано с его антиминералокортикоидным эффектом.
Примечание. Для выявления возможных взаимодействий следует ознакомиться с инструкциями по применению соответствующих лекарственных препаратов
Джес нельзя применять во время беременности и в период кормления грудью. Если беременность выявляется или подозревается во время приема препарата Джес, препарат следует сразу же отменить и обратиться к врачу. Однако обширные эпидемиологические исследования не выявили никакого повышенного риска дефектов развития у детей, рожденных женщинами, получавшими половые стероиды (в том числе комбинированные пероральные контрацептивы) до беременности или тератогенного действия, когда половые стероиды принимались по неосторожности в ранние сроки беременности.
Таблетки покрытые пленочной оболочкой. По 28 таблеток (24 активных таблетки и 4 таблетки плацебо) в блистер. 1 блистер вклеен в книжку-раскладушку картонную. 1 или 3 книжки-раскладушки вместе с самоклеющимся календарем приема и инструкцией по применению запечатаны в прозрачную пленку.
Хранить при температуре не выше 30 °C.
Хранить в недоступном для детей месте.
5 лет. Не применять по истечении срока годности!
По рецепту.
Производитель
Байер Веймар ГмбХ и Ко.КГ,
Деберайнер штрассе 20, D-99427, Веймар, Германия
Bayer Weimar GmbH & Co.KG,
Dobereiner Str. 20, D-99427 Weimar, Germany
Дополнительную информацию можно получить по адресу:
220089, г. Минск, пр-т. Держинского 57, офис 54,
Тел: +375 17 202 24 61,
Факс: +375 17 202 24 60
Сайт bayerpharma.ru
Форма выпуска, состав и упаковка
таб., покр. пленочной оболочкой, 20 мкг+3 мг: 28 шт. в компл. с самоклеющимся календарем приема
Рег. №: 9034/09/14 от 28.03.2014 — Действующее
Таблетки, покрытые пленочной оболочкой (активные) светло-розового цвета, круглые, двояковыпуклые, с гравировкой «DS» в правильном шестиграннике на одной стороне таблетки; на изломе — ядро от белого до почти белого цвета и светло-розовая оболочка (24 шт. в блистере).
| 1 таб. | |
| этинилэстрадиол (в форме бетадекс клатрата) | 20 мкг |
| дроспиренон | 3 мг |
Вспомогательные вещества: лактозы моногидрат, крахмал кукурузный, магния стеарат.
Состав оболочки: гипромеллоза, тальк, титана диоксид (E171), краситель железа оксид красный (E172).
Таблетки, покрытые пленочной оболочкой (плацебо) белого цвета, круглые, двояковыпуклые, с гравировкой «DP» в правильном шестиграннике на одной стороне таблетки; на изломе — ядро от белого до почти белого цвета и белая оболочка (4 шт. в блистере).
Вспомогательные вещества: лактозы моногидрат, крахмал кукурузный, повидон, магния стеарат.
Состав оболочки: гипромеллоза, тальк, титана диоксид (E171).
28 шт. — блистеры (1) — книжки-раскладушки (1) в комплекте с самоклеющимся календарем приема — пленка прозрачная.
Описание лекарственного препарата ДЖЕС® основано на официально утвержденной инструкции по применению препарата и сделано в 2013 году. Дата обновления: 17.04.2014 г.
Фармакологическое действие
Препарат Джес — гормональный контрацептив с антиминералокортикоидными и антиандрогенными свойствами.
Контрацептивный эффект комбинированных пероральных контрацептивов основан на взаимодействии различных факторов, к наиболее важным из которых относятся подавление овуляции и изменение свойств цервикального секрета, в результате чего он становится малопроницаемым для сперматозоидов.
При правильном применении индекс Перля (число беременностей на 100 женщин в год) составляет менее 1. При пропуске таблеток или неправильном применении индекс Перля может возрастать.
У женщин, принимающих комбинированные пероральные контрацептивы, менструальный цикл становится более регулярным, реже наблюдаются болезненные менструации, уменьшается интенсивность кровотечения, что снижает риск развития анемии. Кроме того, по данным эпидемиологических исследований, при применении комбинированных пероральных контрацептивов снижается риск развития рака эндометрия и рака яичников.
Дроспиренон, содержащийся в препарате Джес, обладает антиминералокортикоидным действием. Предупреждает увеличение массы тела и появление отеков, связанных с вызываемой эстрогенами задержкой жидкости, что обеспечивает очень хорошую переносимость препарата. Дроспиренон оказывает положительное воздействие на предменструальный синдром (ПМС). Показана клиническая эффективность Джеса в облегчении симптомов тяжелой формы ПМС, таких как выраженные психоэмоциональные нарушения, нагрубание молочных желез, головная боль, боль в мышцах и суставах, увеличение массы тела и другие симптомы, ассоциированные с менструальным циклом.
Дроспиренон также обладает антиандрогенной активностью и способствует уменьшению акне, жирности кожи и волос. Это действие дроспиренона подобно действию естественного прогестерона, вырабатываемого организмом.
Дроспиренон не обладает андрогенной, эстрогенной, глюкокортикоидной и антиглюкокортикоидной активностью. Все это в сочетании с антиминералокортикоидным и антиандрогенным действием обеспечивает дроспиренону биохимический и фармакологический профиль, сходный с естественным прогестероном.
В сочетании с этинилэстрадиолом дроспиренон демонстрирует благоприятный эффект на липидный профиль, характеризующийся повышением ЛПВП.
Доклинические данные о безопасности
Доклинические данные, полученные в ходе стандартных исследований на предмет выявления токсичности при многократном приеме доз препарата, а также генотоксичности, канцерогенного потенциала и токсичности для репродуктивной системы, не указывают на наличие особого риска для человека. Тем не менее, следует помнить, что половые стероиды могут способствовать росту некоторых гормонозависимых тканей и опухолей.
Фармакокинетика
Дроспиренон
Всасывание
При приеме внутрь дроспиренон быстро и почти полностью абсорбируется. После однократного приема внутрь Cmax дроспиренона в сыворотке достигается примерно через 1-2 ч и составляет около 35 нг/мл. Биодоступность — 76-85%. По сравнению с приемом вещества натощак, прием пищи не влияет на биодоступность дроспиренона.
Распределение
Дроспиренон связывается с сывороточным альбумином и не связывается с глобулином, связывающим половые стероиды (ГСПС), или кортикостероид-связывающим глобулином (КСГ). Лишь 3-5% от общей концентрации вещества в сыворотке присутствует в качестве свободного стероида. Индуцированное этинилэстрадиолом повышение ГСПС не влияет на связывание дроспиренона белками сыворотки. Средний кажущийся Vd составляет 3.7±1.2 л/кг.
Во время циклового лечения Cssmax дроспиренона в сыворотке достигается между 7 и 14 днем лечения и составляет приблизительно 60 нг/мл. Отмечалось повышение концентрации дроспиренона в сыворотке примерно в 2-3 раза (за счет кумуляции), что обуславливалось соотношением T1/2 в терминальной фазе и интервала дозирования. Дальнейшее увеличение сывороточной концентрации дроспиренона отмечается между 1 и 6 циклами приема, после чего увеличения концентрации не наблюдается.
Метаболизм
После приема внутрь дроспиренон экстенсивно метаболизируется. Большинство метаболитов в плазме представлены кислотными формами дроспиренона.
Выведение
После приема внутрь наблюдается двухфазное снижение уровня дроспиренона в сыворотке, с T1/2, соответственно, 1.6±0.7 ч и 27±7.5 ч. Скорость метаболического клиренса дроспиренона в сыворотке составляет 1.5±0.2 мл/мин/кг. В неизмененном виде дроспиренон выводится только в следовых количествах. Метаболиты дроспиренона выводятся с калом и мочой в соотношении примерно 1.2:1.4. T1/2 — 40 ч.
Фармакокинетика в особых клинических случаях
Css дроспиренона в сыворотке у женщин с почечной недостаточностью легкой степени тяжести (КК 50-80 мл/мин) были сравнимы с соответствующими показателями у женщин с нормальной функцией почек (КК > 80 мл/мин). У женщин с почечной недостаточностью средней степени тяжести (КК 30-50 мл/мин) сывороточный уровень дроспиренона был в среднем на 37% выше, чем у женщин с нормальной функцией ночек. Лечение дроспиреноном хорошо переносилось во всех группах. Прием дроспиренона не оказывал клинически значимого влияния на концентрацию калия в сыворотке. Фармакокинетика при почечной недостаточности тяжелой степени не изучалась.
Дроспиренон хорошо переносится пациентками с легкой или умеренной печеночной недостаточностью (класс В по шкале Чайлд-Пью). Фармакокинетика при тяжелой печеночной недостаточности не изучалась.
Этинилэстрадиол
Всасывание
После приема внутрь этинилэстрадиол быстро и полностью абсорбируется. Cmax после однократного приема внутрь достигается через 1-2 ч и составляет около 88-100 пг/мл. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма при «первом прохождении» через печень составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других субъектов подобных изменений не отмечалось.
Распределение
Этинилэстрадиол в значительной степени, но не специфически, связан с сывороточным альбумином (примерно 98.5%) и вызывает возрастание концентраций ГСПС в сыворотке. Кажущийся Vd составляет около 5 л/кг. Css достигается в течение второй половины цикла лечения, причем сывороточный уровень этинилэстрадиола увеличивается примерно в 1.4-2.1 раза.
Метаболизм
Этинилэстрадиол подвергается пресистемному конъюгированию в слизистой оболочке тонкой кишки и в печени. Этинилэстрадиол первично метаболизируется путем ароматического гидроксилирования, при этом образуются разнообразные гидроксилированные и метилированные метаболиты, представленные как в виде свободных метаболитов, так и в виде конъюгатов с глюкуроновой и серной кислотами. Этинилэстрадиол полностью метаболизируется. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Выведение
Концентрация этинилэстрадиола в сыворотке снижается двухфазно, T1/2 терминальной фазы — 24 ч. Этинилэстрадиол практически не выводится в неизмененном виде. Метаболиты этинилэстрадиола выводятся с мочой и желчью в соотношении 4:6. T1/2 метаболитов — 24 ч.
Показания к применению
— контрацепция;
— контрацепция и лечение умеренной формы угрей (acne vulgaris);
— контрацепция и лечение тяжелой формы ПМС.
Реклама
Режим дозирования
Как принимать Джес
Таблетки следует принимать в порядке, указанном на упаковке, каждый день приблизительно в одно и то же время, запивая небольшим количеством воды. Таблетки принимают без перерыва в приеме. Следует принимать по 1 таб./сут последовательно в течение 28 дней. Каждую последующую упаковку следует начинать на следующий день после приема последней таблетки из предыдущей упаковки.
Кровотечение отмены, как правило, начинается на 2-3-й день после начала приема неактивных таблеток и может еще не завершиться до начала следующей упаковки.
Как начинать принимать Джес
При отсутствии приема каких-либо гормональных контрацептивов в предыдущем месяце
Прием препарата начинают в 1-й день менструального цикла (т.е. в 1-й день менструального кровотечения). Допускается начало приема на 2-5-й день менструального цикла, но в этом случае рекомендуется дополнительно использовать барьерный метод контрацепции в течение первых 7 дней приема таблеток из первой упаковки.
При переходе с других комбинированных пероральных контрацептивов, вагинального кольца или контрацептивного пластыря
Предпочтительно начать прием препарата на следующий день после приема последней активной таблетки из предыдущей упаковки, но ни в коем случае не позднее следующего дня после обычного 7-дневного перерыва (для препаратов, содержащих 21 таблетку) или после приема последней неактивной таблетки (для препаратов, содержащих 28 таблеток в упаковке). Прием препарата Джес следует начинать в день удаления вагинального кольца или пластыря, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
При переходе с контрацептивов, содержащих только гестагены («мини-пили», инъекционные формы, имплантат), или с высвобождающего гестаген внутриматочного контрацептива (Мирена)
Женщина может перейти с приема «мини-пили» на Джес в любой день (без перерыва), с имплантата или внутриматочного контрацептива с гестагеном — в день его удаления, с инъекционного контрацептива — в день, когда должна быть сделана следующая инъекция. Во всех случаях необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток.
После аборта в I триместре беременности
Женщина может начать прием препарата немедленно. При соблюдении этого условия женщина не нуждается в дополнительных мерах контрацепции.
После родов или аборта во II триместре беременности
Рекомендуется начать прием препарата на 21-28-й день после родов или аборта во II триместре беременности. Если прием начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если женщина уже жила половой жизнью, до начала приема Джеса должна быть исключена беременность или необходимо дождаться первой менструации.
Прием пропущенных таблеток
Пропуск неактивных таблеток можно игнорировать. Тем не менее, их следует выбросить, чтобы случайно не продлить период приема неактивных таблеток. Следующие рекомендации относятся только к пропуску активных таблеток.
Если опоздание в приеме препарата составило менее 12 ч, контрацептивная защита не снижается. Женщина должна принять пропущенную таблетку как можно скорее, а следующие таблетки принимать в обычное время.
Если опоздание в приеме таблеток составило более 12 ч, контрацептивная защита может быть снижена. Чем больше таблеток пропущено и чем ближе пропуск таблеток к фазе приема неактивных таблеток, тем выше вероятность беременности.
При этом можно руководствоваться следующими двумя основными правилами:
— прием препарата никогда не должен быть прерван более чем на 4 дня;
— для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы требуются 7 дней непрерывного приема таблеток.
Соответственно, если опоздание в приеме активных таблеток составило более 12 ч (интервал с момента приема последней активной таблетки больше 36 ч), можно рекомендовать следующее:
С 1-го по 7-й день
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки она продолжает принимать в обычное время. Кроме того, в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение 7 дней перед пропуском таблетки, следует учесть возможность наступления беременности.
С 8-го по 14-й день
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки она продолжает принимать в обычное время.
При условии, что женщина принимала таблетки правильно в течение 7 дней, предшествующих первой пропущенной таблетке, нет необходимости в использовании дополнительных мер контрацепции. В противном случае, а также при пропуске двух и более таблеток необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение 7 дней.
С 15-го по 24-й день
Риск снижения надежности неизбежен из-за приближающейся фазы приема неактивных таблеток. Женщина должна строго придерживаться одного из двух следующих вариантов. При этом если в течение 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, нет необходимости использовать дополнительные контрацептивные методы. В противном случае необходимо использовать первую из следующих схем и дополнительно использовать барьерный метод контрацепции (например, презерватив) в течение 7 дней.
1. Женщина должна принять последнюю пропущенную таблетку как можно скорее, как только вспомнит (даже если это означает прием двух таблеток одновременно). Следующие таблетки принимают в обычное время, пока не закончатся активные таблетки в упаковке. Четыре неактивные таблетки следует выбросить и незамедлительно начать прием таблеток из следующей упаковки. Кровотечение отмены маловероятно, пока не закончатся активные таблетки во второй упаковке, но могут отмечаться мажущие выделения и прорывные кровотечения во время приема таблеток.
2. Женщина может также прервать прием таблеток из текущей упаковки. Затем она должна сделать перерыв не более 4 дней, включая дни пропуска таблеток, и затем начать прием препарата из новой упаковки.
Если женщина пропускала активные таблетки, и во время приема неактивных таблеток кровотечения отмены не наступило, необходимо исключить беременность.
Рекомендации при желудочно-кишечных расстройствах
При тяжелых желудочно-кишечных расстройствах всасывание может быть неполным, поэтому следует принять дополнительные контрацептивные меры.
Если в течение 4 ч после приема активной таблетки произойдет рвота, следует ориентироваться на рекомендации при пропуске таблеток. Если женщина не хочет менять свою обычную схему приема и переносить начало менструации на другой день недели, дополнительную активную таблетку следует принять из другой упаковки.
Как изменить менструальные циклы или как отсрочить наступление менструации
Чтобы отсрочить наступление менструации, женщине следует продолжить прием таблеток из следующей упаковки Джес, пропустив неактивные таблетки из текущей упаковки. Таким образом, цикл может быть продлен, по желанию, на любой срок, пока не закончатся активные таблетки из второй упаковки. На фоне приема препарата из второй упаковки у женщины могут отмечаться мажущие выделения или прорывные маточные кровотечения. Регулярный прием Джес затем возобновляется после окончания фазы приема неактивных таблеток.
Чтобы перенести начало менструации на другой день недели, женщине следует сократить следующую фазу приема неактивных таблеток на желаемое количество дней. Чем короче интервал, тем выше риск, что у нее не будет кровотечения отмены, и в дальнейшем будут мажущие выделения и прорывные кровотечения во время приема второй упаковки.
Дополнительная информация для особых категорий пациентов
Дети и подростки: препарат Джес показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пациенты пожилого возраста: после наступления менопаузы препарат Джес не показан.
Препарат Джес противопоказан женщинам с тяжелыми заболеваниями печени до тех пор, пока показатели функции печени не нормализуются.
Препарат Джес противопоказан женщинам с почечной недостаточностью тяжелой степени или с острой почечной недостаточностью.
Побочные действия
Сообщалось о следующих наиболее распространенных побочных реакциях у женщин, применяющих Джес по показаниям контрацепция и контрацепция и лечение умеренной формы угрей (acne vulgaris): >3% — тошнота, боль в молочных железах, нерегулярные маточные кровотечения, кровотечения из половых путей неуточненного генеза. У пациенток, применяющих Джес по показанию контрацепция и лечение тяжелой формы предменструального синдрома, сообщалось о следующих наиболее распространенных побочных реакциях (>10%): тошнота, боль в молочных железах, нерегулярные маточные кровотечения.
Серьезными побочными реакциями являются артериальная и венозная тромбоэмболия.
Ниже приведена частота нежелательных реакций, о которых сообщаюсь в ходе клинических исследований препарата Джес по показаниям контрацепция и контрацепция и лечение умеренной формы угрей (acne vulgaris) (n=3565), а также по показанию контрацепция и лечение тяжелой формы предменструального синдрома (n=289). В пределах каждой группы, выделенной в зависимости от частоты возникновения нежелательной реакции, нежелательные реакции представлены в порядке уменьшения их тяжести. По частоте они разделяются на частые (≥1/100 и <1/10), нечастые (≥1/1000 и <1/100) и редкие (≥1/10 000 и < 1/1000). Для дополнительных нежелательных реакций, выявленных только в процессе постмаркетинговых наблюдений, и для которых оценку частоты возникновения провести не представлялось возможным, указано «частота неизвестна».
Со стороны нервной системы: часто — мигрень.
Психические расстройства: часто — перепады настроения, депрессия/подавленное настроение; нечасто — уменьшение или потеря либидо2.
Со стороны сердечно-сосудистой системы: редко — венозная или артериальная тромбоэмболия (примерная частота по итогам эпидемиологических исследований, охватывающих группу комбинированных пероральных контрацептивов. Частота граничила с очень редкой. Термин включает в себя следующие нозологические единицы: окклюзия периферических глубоких вен, тромбоз и эмболия/окклюзия легочных сосудов, тромбоз, эмболия и инфаркт, инфаркт миокарда, церебральный инфаркт и инсульт).
Со стороны пищеварительной системы: часто — тошнота1.
Со стороны кожи и ее придатков: частота неизвестна — многоформная эритема.
Со стороны половой системы: часто — боль в молочных железах1, нерегулярные маточные кровотечения1, кровотечения из половых путей неуточненного генеза.
Нежелательные явления были кодифицированы с использованием словаря MedDRA (Медицинский Словарь Регуляторной Деятельности). Различные термины MedDRA, отражающие один и тот же симптом, были сгруппированы вместе и представлены в качестве единственной побочной реакции, во избежание ослабления или размытия истинного эффекта.
1 — Частота случаев в ходе исследований, оценивающих предменструальный синдром, была очень частой > 10/100.
2 — Частота случаев в ходе исследований, оценивающих предменструальный синдром, была частой ≥1/100.
Дополнительная информация
Ниже перечислены побочные реакции с очень редкой частотой возникновения, которые, как полагают, могут быть связаны с приемом препаратов из группы пероральных комбинированных препаратов.
Опухоли
— частота диагностирования рака молочной железы у женщин, принимающих комбинированные пероральные контрацептивы, несколько повышена. В связи с тем, что рак молочной железы отмечается редко у женщин до 40 лет, увеличение числа диагнозов рака молочной железы у женщин, принимающих комбинированные пероральные контрацептивы, является незначительным по отношению к общему риску этого заболевания;
— опухоли печени (доброкачественные и злокачественные).
Другие состояния
— узловатая эритема;
— женщины с гипертриглицеридемией (повышенный риск панкреатита во время приема комбинированных пероральных контрацептивов);
— артериальная гипертензия;
— состояния, развивающиеся или ухудшающиеся во время приема комбинированных пероральных контрацептивов, но их связь не доказана: желтуха и/или зуд, связанный с холестазом, формирование камней в желчном пузыре, порфирия, системная красная волчанка, гемолитический уремический синдром, хорея Сиденхема, герпес беременных, потеря слуха, связанная с отосклерозом;
— у женщин с наследственным ангионевротическим отеком прием эстрогенов может вызывать или усугублять его симптомы;
— нарушения функции печени;
— изменения в толерантности к глюкозе или влияние на резистентность к инсулину;
— болезнь Крона, неспецифический язвенный колит;
— хлоазма;
— гиперчувствительность (включая такие симптомы как сыпь, крапивница).
Противопоказания к применению
Препарат Джес не должен применяться при наличии какого-либо из состояний, перечисленных ниже. Если какие-либо из этих состояний развиваются впервые на фоне приема, препарат следует немедленно отменить:
— тромбозы (венозные и артериальные) и тромбоэмболии в настоящее время или в анамнезе (в т.ч. тромбоз глубоких вен, тромбоэмболия легочной артерии, инфаркт миокарда), цереброваскулярные нарушения;
— состояния, предшествующие тромбозу (в т.ч. транзиторные ишемические атаки, стенокардия) в настоящее время или в анамнезе;
— мигрень с очаговыми неврологическими симптомами в настоящее время или в анамнезе;
— сахарный диабет с сосудистыми осложнениями;
— множественные или выраженные факторы риска венозного или артериального тромбоза (в т.ч. осложненные поражения клапанного аппарата сердца; фибрилляция предсердий; заболевания сосудов головного мозга или коронарных артерий; неконтролируемая артериальная гипертензия; серьезное хирургическое вмешательство с длительной иммобилизацией; курение в возрасте старше 35 лет);
— панкреатит с выраженной гипертриглицеридемией в настоящее время или в анамнезе;
— печеночная недостаточность и тяжелые заболевания печени (до тех пор, пока печеночные тесты не нормализуются);
— опухоли печени (доброкачественные или злокачественные) в настоящее время или в анамнезе;
— тяжелая почечная недостаточность, острая почечная недостаточность;
— надпочечниковая недостаточность;
— выявленные гормонозависимые злокачественные заболевания (в т.ч. половых органов или молочных желез) или подозрение на них;
— вагинальное кровотечение неясного генеза;
— беременность или подозрение на нее;
— период грудного вскармливания;
— повышенная чувствительность к любому из компонентов препарата Джес.
С осторожностью
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения комбинированных пероральных контрацептивов в каждом индивидуальном случае:
— факторы риска развития тромбоза и тромбоэмболии (курение; тромбозы, инфаркт миокарда или нарушение мозгового кровообращения в молодом возрасте у кого-либо из ближайших родственников; ожирение; дислипопротеинемия; артериальная гипертензия; мигрень; заболевания клапанов сердца; нарушение сердечного ритма; длительная иммобилизация; серьезные хирургические вмешательства; обширная травма);
— другие заболевания, при которых могут отмечаться нарушения периферического кровообращения (сахарный диабет; системная красная волчанка; гемолитический уремический синдром; болезнь Крона и неспецифический язвенный колит; серповидно-клеточная анемия; флебит поверхностных вен);
— наследственный ангионевротический отек;
— гипертриглицеридемия;
— заболевания печени;
— заболевания, впервые возникшие или усугубившиеся во время беременности или на фоне предыдущего приема половых гормонов (например, желтуха, холестаз, холелитиаз, отосклероз с ухудшением слуха, порфирия, герпес беременных, хорея Сиденхема);
— послеродовый период.
Применение при беременности и кормлении грудью
Джес не назначают при беременности и в период грудного вскармливания.
Если беременность выявляется во время приема препарата Джес, препарат следует сразу же отменить. Однако обширные эпидемиологические исследования не выявили никакого повышенного риска дефектов развития у детей, рожденных женщинами, получавшими половые стероиды (в т.ч. комбинированные пероральные контрацептивы) до беременности, или тератогенного действия, когда половые стероиды принимались по неосторожности в ранние сроки беременности.
Существующие данные о результатах приема препарата Джес при беременности ограничены, что не позволяет сделать какие-то выводы о влиянии препарата на течение беременности, здоровье новорожденного и плода. Какие-либо значимые эпидемиологические данные по препарату Джес в настоящее время отсутствуют.
Прием комбинированных пероральных контрацептивов может уменьшать количество грудного молока и изменять его состав, поэтому, их использование не рекомендуется до прекращения грудного вскармливания. Небольшое количество половых стероидов и/или их метаболитов может выводиться с грудным молоком.
Применение при нарушениях функции печени
Препарат противопоказан при:
— печеночной недостаточности и тяжелых заболеваниях печени (до тех пор пока печеночные тесты не нормализуются);
— опухолях печени (доброкачественные или злокачественные) в настоящее время или в анамнезе.
Особые указания
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения комбинированных пероральных контрацептивов в каждом индивидуальном случае и обсудить его с женщиной до того, как она решит начать прием препарата. В случае утяжеления, усиления или первого проявления любого из этих состояний или факторов риска, женщина должна проконсультироваться со своим врачом, который может принять решение о необходимости отмены препарата.
Заболевания сердечно-сосудистой системы
Результаты эпидемиологических исследований указывают на наличие взаимосвязи между применением комбинированных пероральных контрацептивов и повышением частоты развития венозных и артериальных тромбозов и тромбоэмболии (таких как тромбоз глубоких вен, тромбоэмболия легочной артерии, инфаркт миокарда, цереброваскулярные заболевания) при приеме комбинированных пероральных контрацептивов. Данные заболевания отмечаются редко.
Риск развития венозной тромбоэмболии (ВТЭ) максимален в первый год приема таких препаратов. Повышенный риск присутствует после первоначального использования пероральных контрацептивов или возобновления использования одного и того же или разных комбинированных пероральных контрацептивов (после перерыва между приемами препарата в 4 недели и более). Данные крупного проспективного исследования с участием 3 групп пациентов показывают, что этот повышенный риск присутствует преимущественно в течение первых 3 месяцев.
Общий риск ВТЭ у пациенток, принимающих низкодозированные комбинированные пероральные контрацептивы (< 50 мкг этинилэстрадиола), в 2-3 раза выше, чем у небеременных пациенток, которые не принимают комбинированные пероральные контрацептивы, тем не менее, этот риск остается более низким по сравнению с риском ВТЭ при беременности и родах. ВТЭ может угрожать жизни или привести к летальному исходу (в 1-2% случаев).
ВТЭ, проявляющаяся как тромбоз глубоких вен, или эмболия легочной артерии, может произойти при использовании любых комбинированных пероральных контрацептивов.
Крайне редко при использовании комбинированных пероральных контрацептивов возникает тромбоз других кровеносных сосудов, например, печеночных, брыжеечных, почечных, мозговых вен и артерий или сосудов сетчатки. Единое мнение относительно связи между возникновением этих событий и применением комбинированных пероральных контрацептивов отсутствует.
Симптомы тромбоза глубоких вен (ТГВ) включают: односторонний отек нижней конечности или вдоль вены на ноге, боль или дискомфорт в ноге только в вертикальном положении или при ходьбе, локальное повышение температуры в пораженной ноге, покраснение или изменение окраски кожных покровов на ноге.
Симптомы тромбоэмболии легочной артерии (ТЭЛА) следующие: затрудненное или учащенное дыхание; внезапный кашель, в т.ч. с кровохарканием; острая боль в грудной клетке, которая может усиливаться при глубоком вдохе; чувство тревоги; сильное головокружение; учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, одышка, кашель) являются неспецифическими и могут быть истолкованы неверно как симптомы других более или менее тяжелых событий (например, инфекция дыхательных путей).
Артериальная тромбоэмболия может привести к инсульту, окклюзии сосудов или инфаркту миокарда. Симптомы инсульта: внезапная слабость или потеря чувствительности лица, руки или ноги, особенно с одной стороны тела, внезапная спутанность сознания, проблемы с речью и пониманием; внезапная одно- или двухсторонняя потеря зрения; внезапное нарушение походки, головокружение, потеря равновесия или координации движений; внезапная, тяжелая или продолжительная головная боль без видимой причины; потеря сознания или обморок с эпилептическим припадком или без него. Другие признаки окклюзии сосудов: внезапная боль, отечность и слабое посинение конечностей, острый живот.
Симптомы инфаркта миокарда включают: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди, в руке или за грудиной; дискомфорт с иррадиацией в спину, скулу, гортань, руку, желудок; холодный пот, тошнота, рвота или головокружение, сильная слабость, тревога или одышка; учащенное или нерегулярное сердцебиение.
Артериальная тромбоэмболия может угрожать жизни или привести к летальному исходу.
Риск развития тромбоза (венозного и/или артериального) и тромбоэмболии повышается:
— с возрастом;
— у курящих (с увеличением количества сигарет или повышением возраста риск нарастает, особенно у женщин старше 35 лет);
— при ожирении (индекс массы тела более чем 30 кг/м2);
— при наличии семейного анамнеза (например, венозной или артериальной тромбоэмболии когда-либо у близких родственников или родителей в относительно молодом возрасте). В случае наследственной или приобретенной предрасположенности, женщина должна быть осмотрена соответствующим специалистом для решения вопроса о возможности приема комбинированных пероральных контрацептивов;
— при длительной иммобилизации, серьезного хирургического вмешательства, любой операции на ногах или обширной травмы. В этих ситуациях желательно прекратить использование комбинированных пероральных контрацептивов (в случае планируемой операции, по крайней мере, за четыре недели до нее) и не возобновлять прием в течение двух недель после окончания иммобилизации;
— при дислипопротеинемии;
— при артериальной гипертензии;
— при мигрени;
— при заболеваниях клапанов сердца;
— при фибрилляции предсердий.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии венозной тромбоэмболии остается спорным. Следует учитывать повышенный риск развития тромбоэмболии в послеродовом периоде.
Нарушения периферического кровообращения также могут отмечаться при сахарном диабете, системной красной волчанке, гемолитическом уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или неспецифический язвенный колит) и серповидно-клеточной анемии.
Увеличение частоты и тяжести мигрени во время применения комбинированных пероральных контрацептивов (что может предшествовать цереброваскулярным нарушениям) может быть основанием для немедленного прекращения приема этих препаратов.
К биохимическим показателям, указывающим на наследственную или приобретенную предрасположенность к венозному или артериальному тромбозу, относятся: резистентность к активированному белку С, гипергомоцистеинемия, недостаток антитромбина III, дефицит белка С, дефицит белка S, антифосфолипидные антитела (антикардиолипиновые антитела, антикоагулянт волчанки).
При оценке соотношения риска и пользы, следует учитывать, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск тромбоза. Также следует учитывать, что риск тромбозов и тромбоэмболии при беременности выше, чем при приеме низкодозированных пероральных контрацептивов (< 50 мкг этинилэстрадиола).
Опухоли
Наиболее существенным фактором риска развития рака шейки матки, является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении комбинированных пероральных контрацептивов. Связь с приемом комбинированных пероральных контрацептивов не доказана. Сохраняются противоречия относительно того, в какой степени эти находки связаны со скринингом на предмет патологии шейки матки или с особенностями полового поведения (более редкое применение барьерных методов контрацепции).
Мета-анализ 54 эпидемиологических исследований показал, что имеется несколько повышенный относительный риск развития рака молочной железы, диагностированного у женщин, принимающих комбинированные пероральные контрацептивы в настоящее время (относительный риск 1.24). Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема этих препаратов. В связи с тем, что рак молочной железы отмечается редко у женщин до 40 лет, увеличение числа диагнозов рака молочной железы у женщин, принимающих комбинированные пероральные контрацептивы в настоящее время или принимавших недавно, является незначительным по отношению к общему риску этого заболевания. Наблюдаемое повышение риска может быть следствием более ранней диагностики рака молочной железы у женщин, применяющих комбинированные пероральные контрацептивы, биологическим действием пероральных контрацептивов или комбинацией обоих факторов. У женщин, использовавших комбинированные пероральные контрацептивы, выявляется клинически менее выраженный рак молочной железы, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения комбинированных пероральных контрацептивов наблюдалось развитие доброкачественных, а в крайне редких — злокачественных опухолей печени, которые в отдельных случаях приводили к угрожающему жизни внутрибрюшному кровотечению. В случае появлении сильных болей в области живота, увеличения печени или признаков внутрибрюшного кровотечения это следует учитывать при проведении дифференциального диагноза.
Опухоли могут угрожать жизни или привести к летальному исходу.
Другие состояния
Клинические исследования показали отсутствие влияния дроспиренона на концентрацию калия в сыворотке крови у больных с легкой и умеренной почечной недостаточностью. Существует теоретический риск развития гиперкалиемии у больных с нарушением почечной функции при изначальной концентрации калия на верхней границе нормы (ВГН), одновременно принимающих лекарственные средства, приводящие к задержке калия в организме. Тем не менее, у женщин с повышенным риском развития гиперкалиемии рекомендуется определять концентрацию калия в плазме во время первого цикла приема препарата Джес.
У женщин с гипертриглицеридемией (или наличия этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема комбинированных пероральных контрацептивов.
Хотя небольшое повышение АД было описано у многих женщин, принимающих комбинированные пероральные контрацептивы, клинически значимые повышения отмечались редко. Тем не менее, если во время приема комбинированных пероральных контрацептивов развивается стойкое, клинически значимое повышение АД, следует отменить эти препараты и начать лечение артериальной гипертензии. Прием комбинированных пероральных контрацептивов может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения АД.
Следующие состояния, как было сообщено, развиваются или ухудшаются как во время беременности, так и при приеме комбинированных пероральных контрацептивов, но их связь с приемом комбинированных пероральных контрацептивов не доказана: желтуха и/или зуд, связанный с холестазом; формирование камней в желчном пузыре; порфирия; системная красная волчанка; гемолитический уремический синдром; хорея Сиденхема; герпес беременных; потеря слуха, связанная с отосклерозом. Также описаны случаи болезни Крона и неспецифического язвенного колита на фоне применения комбинированных пероральных контрацептивов.
У женщин с наследственными формами ангионевротического отека экзогенные эстрогены могут вызывать или ухудшать симптомы ангионевротического отека.
Острые или хронические нарушения функции печени могут потребовать отмены комбинированных пероральных контрацептивов до тех пор, пока показатели функции печени не вернутся к норме. Рецидивирующая холестатическая желтуха, которая развивается впервые во время беременности или предыдущего приема половых гормонов, требует прекращения приема комбинированных пероральных контрацептивов.
Хотя комбинированные пероральные контрацептивы могут оказывать влияние на резистентность к инсулину и толерантность к глюкозе, нет необходимости изменения терапевтического режима у больных сахарным диабетом, использующих низкодозированные комбинированные пероральные контрацептивы (<50 мкг этинилэстрадиола). Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема комбинированных пероральных контрацептивов.
Иногда может развиваться хлоазма, особенно у женщин с наличием в анамнезе хлоазмы беременных. Женщины со склонностью к хлоазме во время приема комбинированных пероральных контрацептивов должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Лабораторные тесты
Прием комбинированных пероральных контрацептивов может влиять на результаты некоторых лабораторных тестов, включая показатели функции печени, почек, щитовидной железы, надпочечников, уровень транспортных белков в плазме, показатели углеводного обмена, параметры коагуляции и фибринолиза. Изменения обычно не выходят за границы нормальных значений.
Дроспиренон увеличивает активность ренина плазмы и альдостерона, что связано с его антиминералокортикоидным эффектом.
Медицинские осмотры
Перед началом или возобновлением применения препарата Джес необходимо ознакомиться с анамнезом жизни, семейным анамнезом женщины, провести тщательное общемедицинское (включая измерение АД, ЧСС, определение индекса массы тела) и гинекологическое обследование (включая исследование молочных желез и цитологическое исследование цервикальной слизи), исключить беременность. Объем дополнительных исследований и частота контрольных осмотров определяется индивидуально. Обычно контрольные обследования следует проводить не реже 1 раза в год.
Следует предупредить женщину, что комбинированные пероральные контрацептивы не предохраняют от ВИЧ-инфекции (СПИД) и других заболеваний, передающихся половым путем.
Снижение эффективности
Эффективность комбинированных пероральных контрацептивных препаратов может быть снижена при пропуске активных таблеток (светло-розовых), при рвоте и диарее или в результате лекарственного взаимодействия.
Недостаточный контроль менструального цикла
На фоне приема комбинированных пероральных контрацептивов могут отмечаться нерегулярные кровотечения (мажущие кровянистые выделения или прорывные кровотечения), особенно в течение первых месяцев применения. Поэтому оценка любых нерегулярных кровотечений должна проводиться только после периода адаптации, составляющего приблизительно три цикла.
Если нерегулярные кровотечения повторяются или развиваются после предшествующих регулярных циклов, следует провести тщательное обследование для исключения злокачественных новообразований или беременности.
У некоторых женщин во время перерыва в приеме активных таблеток (светло-розовых) может не развиться кровотечение отмены. Если комбинированные пероральные контрацептивы принимались согласно указаниям, маловероятно, что женщина беременна. Тем не менее, если до этого комбинированные пероральные контрацептивы принимались нерегулярно или, если отсутствуют подряд два кровотечения отмены, до продолжения приема препарата должна быть исключена беременность.
Влияние на способность к вождению автотранспорта и управлению механизмами
Не выявлено.
Передозировка
О серьезных нарушениях при передозировке не сообщалось. На основании суммарного опыта применения комбинированных оральных контрацептивов симптомы, которые могут отмечаться при передозировке активными таблетками: тошнота, рвота, мажущие кровянистые выделения из влагалища или метроррагия.
Специфического антидота нет, следует проводить симптоматическое лечение.
Лекарственное взаимодействие
Взаимодействие пероральных контрацептивов с другими лекарственными средствами может привести к прорывным кровотечениям и/или снижению контрацептивной надежности. Женщины, принимающие эти препараты, должны временно использовать барьерные методы контрацепции дополнительно к препарату Джес, или выбрать другой метод контрацепции.
Влияние на печеночный метаболизм
Применение препаратов, индуцирующих микросомальные ферменты печени, может привести к возрастанию клиренса половых гормонов. К таким лекарственным средствам относятся фенитоин, барбитураты, примидон, карбамазепин, рифампицин; также есть предположения в отношении окскарбазепина, топирамата, фелбамата, гризеофульвина и препаратов, содержащих зверобой.
Ингибиторы ВИЧ-протеазы (например, ритонавир) и ненуклеозидные ингибиторы обратной транскриптазы (например, невирапин) и их комбинации также потенциально могут влиять на печеночный метаболизм.
Влияние на кишечно-печеночную циркуляцию.
По данным отдельных исследований, некоторые антибиотики (например, пенициллины и тетрациклин) могут снижать кишечно-печеночную циркуляцию эстрогенов, тем самым, понижая концентрацию этинилэстрадиола.
Во время приема препаратов, влияющих на микросомальные ферменты, и в течение 28 дней после их отмены следует дополнительно использовать барьерный метод контрацепции.
Во время приема антибиотиков (таких как ампициллины и тетрациклины) и в течение 7 дней после их отмены следует дополнительно использовать барьерный метод контрацепции. Если в течение этих 7 дней использования барьерного метода контрацепции заканчиваются активные (светло-розовые) таблетки, то следует пропустить прием таблеток плацебо (белых) из текущей упаковки и начать прием таблеток из следующей упаковки Джес.
Основные метаболиты дроспиренона образуются в плазме без участия системы цитохрома Р450. Поэтому маловероятно влияние ингибиторов системы цитохрома Р450 на метаболизм дроспиренона.
Пероральные комбинированные контрацептивы могут влиять на метаболизм других препаратов, что приводит к повышению (например, циклоспорин) или снижению (например, ламотриджин) их концентрации в плазме и тканях.
На основании исследований взаимодействия in vitro, а также исследовании in vivo у женщин-добровольцев, принимающих омепразол, симвастатин и мидазолам в качестве маркеров, можно заключить, что влияние дроспиренона в дозе 3 мг на метаболизм других лекарственных субстанций маловероятно.
Имеется теоретическая возможность повышения сывороточного уровня калия у женщин, получающих Джес одновременно с другими препаратами, которые могут увеличивать сывороточный уровень калия. К этим препаратам относятся ингибиторы АПФ, антагонисты рецепторов ангиотензина II, некоторые противовоспалительные препараты, калийсберегающие диуретики и антагонисты альдостерона. Однако в исследованиях, оценивающих взаимодействие дроспиренона с ингибиторами АПФ или индометацином, не было выявлено достоверного различия между сывороточной концентрацией калия в сравнении с плацебо. Тем не менее, у женщин, принимающих препараты, которые могут увеличивать сывороточный уровень калия, рекомендуется определять концентрацию калия сыворотки во время первого цикла приема препарат Джес.
Для выявления возможного взаимодействия следует ознакомиться с инструкциями по применению соответствующих лекарственных препаратов.
Контакты для обращений
БАЙЕР ВР ООО, представительство, (Республика Беларусь)
220089 Минск, пр-т Дзержинского, д. 57, офис 54, этаж 14
Тел.: (375-17) 239-54-39
Факс: (375-17) 336-12-36
E-mail: office.belarus@bayer.com