Stop Demodex – гель акарицидный, применяемый в офтальмологии для борьбы с демодекозом век. Эффективен при демодекозных блефаритах, высыпаниях на лице, вызванных инфицированием кожи продуктами жизнедеятельности клеща. Имеет мягкое бактериостатическое, восстанавливающее и тонизирующее действие, снимает отечность и зуд, устраняет ощущение дискомфорта, а также усталости.
Состав и форма выпуска
Stop Demodex – гелеобразная масса, текучая жидкая, содержит:
- Активные вещества: метронидазол, экстракт ромашки лекарственной сверхкритический СО2, гиалуроновая к-та.
- Дополнительные элементы: глицерин, экстракт мяты перечной.
Упаковка. Флаконы белые пластиковые с системой-дозатором по 30 мл в пачке картонной с инструкцией.
Фармакологические свойства
Действие геля Стоп Демодекс обусловлено свойствами включенных в состав его веществ:
Экстракт мяты перечной — оказывает легкое антисептическое, обезболивающее, освежающее и успокаивающие действие. Усиливает капиллярное кровообращение, действует на дермальные и слизистые нейрорецептры.
Метронидазол – противопротозойное и антибактериальное вещество.
Глицерин – удерживает на коже влагу, предохраняя ее от пересушивания, придает коже эластичность и мягкость.
Сверхкритический СО2 экстракт ромашки, является противовоспалительным, антисептическим, смягчающим, антигистаминным, успокаивающим средством.
Гиалуроновая кислота – это, способный удерживать воду, эластичный биополимер. Она оказывает регенерирующее, заживляющее, бактерицидное, противовирусное действие. Усиливает активность других компонентов препарат.
При нанесении, гель хорошо впитывается, без закупоривания пор кожи, не нарушает процессов жизнедеятельности клеток кожи.
Показания к применению
- Поражение демодекозом (клещами Demodex) век, кожи лица, слухового прохода, раковин ушей.
- Угревая сыпь — вторичное инфицирование бактериальной флорой.
Способ применения и дозы
Эффект геля усиливается при предварительной обработке мест нанесения спиртовыми настойками лекарственных растений (календулы, эвкалипта, аралии).
Способ обработки:
- Небольшой ватный тампон смачивают в настойке, отжимают и протирают края сомкнутых век.
- Процедуру повторяют спустя 15 минут после высыхания раствора.
- Гель наносят вдоль ресничной линии ближе к краю, избегая попадания средства в глаза. После 30 минут его воздействия, остатки удаляют салфеткой.
Гель применяют утром и вечером после умывания с мылом на протяжении 1,5 месяца. Обязательна обработка гелем слухового прохода. Если присутствует зуд, также обрабатывают брови, лоб, подбородок и крылья носа.
Противопоказания
Реакции гиперчувствительности у лиц с индивидуальной непереносимостью составляющих средства.
Побочные действия
Развитие аллергических реакций.
Передозировка
Случаи передозировки неизвестны.
Лекарственные взаимодействия
Не описаны.
Особые указания
Перед применением геля Стоп Демодекс стоит провести тест на возникновение аллергической реакции. Для этого препарат наносят на внутреннюю поверхность локтя ближе к сгибу и оставляют на 20-30 минут. Если место нанесение покраснеет, отечет и станет зудеть, применят препарат на лице НЕЛЬЗЯ!
Для лучшего эффекта в борьбе с демодекозом рекомендуется комплексное применение всей линейки лечебной косметики Стоп Демодекс, плюс капли для приема внутрь Stop Demodex, которые восстанавливают работу ЖКТ, пораженную сопутствующими демодекозу заболеваниями.
Хранят гель Стоп Демодекс при комнатной температуре. Берегут от детей.
Срок годности указан на упаковке.
Цена препарата Stop Demodex
Стоимость препарата «Stop Demodex» в аптеках Москвы начинается от 200 руб.
Аналоги Stop Demodex
Блефарогель |

Дексодем фито |

Демазол |

Демалан |
Обратившись в «Московскую Глазную Клинику», Вы сможете пройти обследование на самом современном диагностическом оборудовании, а по его результатам – получить индивидуальные рекомендации ведущих специалистов по лечению выявленных патологий.
Клиника работает семь дней в неделю без выходных, с 9 до 21 ч. Записаться на прием и задать специалистам все интересующие Вас вопросы можно по телефонам 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.

Запишитесь на прием к врачу офтальмологу
Заполните форму и получите скидку 15 % на диагностику!
Витаминные глазные капли
Чтобы улучшить зрение, не обязательно употреблять серьезные лекарственные средства, иногда бывает достаточно пропить курс витаминов и минералов. Капли, содержащие комплекс минеральных веществ и витаминов, можно использовать как для профилактики, так и для лечения различных офтальмологических отклонений.
Основными показаниями для назначения витаминов для глаз являются:
- Работа, сопровождающаяся напряжением зрения, включая компьютер, бумаги, книги. При этом общая продолжительность должна превышать пять часов в сутки.
- Пациенты любого возраста с нарушением рефракции (близорукость, астигматизм, дальнозоркость), дистрофией роговицы.
- Пациентам старше 40-45 лет, у которых появились признаки пресбиопии.
- Людям с катарактой, диабетической ретинопатией, глаукомой и другими заболеваниями глаз.
Виды витаминных капель для глаз
Существуют различные витаминные комплексы, которые нужно закапывать в конъюнктивальный мешок, при этом действие их может несколько различаться. Например, для профилактики компьютерного синдрома или усталости глаз отлично подходят капли под названием Таурин, Тауфон, Рибофлавин, Витамин А.
В частности, Рибофлавин содержит в своем составе витамин В2, благотворно влияющий на сетчатку глаза и защищающий ее от чрезмерного напряжения. Этот витамин способствует улучшению проведения нервного импульса по фоторецепторам и волокнам зрительного нерва. кроме того, Рибофлавин подходит и для лечения заболеваний глаз воспалительной природы.
Витамин А, который содержится в разных комбинациях в глазных каплях, например в препарате Вита-пос, используют для защиты роговицы. Так как состояние этой оболочки глазного яблока очень важно для нормальной работы оптической системы, витамин А применяют для лечения синдрома сухого глаза, дистрофических и воспалительных изменений роговицы.
Витаминные капли от катаракты
Пациентам пожилого возраста вне зависимости от состояния зрения можно использовать витаминные капли, чтобы поддержать органы оптической системы, восстановить из работоспособность, а также улучшить общее самочувствие.
Специальные капли для пожилых пациентов обычно комбинированные (Тауфон, Квинакс, Катахром, Витофакол, Вита-йодурол) чаще всего направлены на замедление процессов помутнения хрусталика (развития катаракты). В составе этих комплексов имеются витамины В и С, аминокислоты, различные антиоксиданты.
При использовании таких капель активируются обменные процессы и замедляется естественное старение хрусталика. Если помимо инстилляции капель для глаз обогатить свой рацион продуктами с высоким содержанием витаминов Е и С, омега-3 жирных кислот, то эффективность профилактики и лечения возрастет. Помимо этого, использование витаминных капель подходит пациентам с хроническими офтальмологическими заболеваниями (например, глаукома) и травмой глазного яблока.
Если регулярно употреблять таблетки или капсулы с витаминами и минералами, а также закапывать такие капли в глаза, то можно даже в пожилом возрасте восстановить зрение, замедлить процессы старения и улучшить работоспособность.
Витаминные капли для детей
Детский организм растет и развивается очень быстро, поэтому так важно, чтобы маленькие пациенты получали достаточное количество витаминов и минералов на протяжении всего периода взросления.
Офтальмологические заболевания у детей не являются редкостью, поэтому большинство родителей стараются сохранить зрение ребенка всеми возможными способами. Для этого можно использовать специальные капли для глаз, содержащие активные витамины и минеральные компоненты. Среди наиболее распространенных капель для детей следует перечислить Фокус-форте, Лютеин-комплекс детский, Стрикс, Мертилен-форте, Миртикам, Пиковит, Витрум Кидс.
Следует отметить, что капли для глаз можно использовать только после предварительной консультации врача.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Заслуживают внимания и другие теории развития воспаления в коже при демодекозе. Бацилла (Bacilluss oleronius), найденная на поверхности клеща, в результате своей жизнедеятельности способна повышать активность самих клещей, а также стимулировать другие микроорганизмы (стрептококки, стафилококки, Propionibacterium acnes, грибы рода Malassezia) [16], вырабатывать провоспалительные белки 62-Da и 83-Da, запуская каскад иммунных реакций [17].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
Другим модифицированным методом диагностики является проведение поверхностной биопсии («скотч-проба») [44]. На обезжиренное покровное стекло наносят каплю клея цианокрилата (БФ-6, сульфакрилат), затем приклеивают к пораженной поверхности на 1 минуту. Во втором варианте используют скотч, размером 1 см2, который после снятия приклеивается к покровному стеклу. При удалении покровного стекла или скотча на их поверхности остается слой эпидермиса, содержимое сальных желез с имеющимися там клещами. Затем наносится раствор щелочи, накрывается поверх покровным стеклом и рассматривается под микроскопом на малом увеличении. В сравнении с прямым микроскопическим исследованием данный метод позволяет диагностировать демодекоз в большем числе случаев [46]. Преимущество метода — это проведение процедуры на любом участке кожного покрова, а также простота применения. Травматизация эпителия, трудность получения материала с крыльев носа, неполная стерильность получаемых препаратов являются недостатками метода [45].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
- Baima B., Sticherling M. Demodicidosis revisited // Acta Derm Venereol. 2002; 82: 3–6. [PubMed: 12013194].
- Акбулатова Л. Х. Морфология двух форм клеща Demodex folliculorum hominis и его роль в заболеваниях кожи человека. Автореф дис. канд. мед. наук. Ташкент, 1968.
- Бутов Ю. С., Акилов О. Е. Факторы успешной колонизации клещами Demodex spp. кожи человека // Вестн. последипломн. мед. образ. 2002; 1: 87.
- Верхогляд И. В. Современные представления о демодекозе // Лечащий Врач. 2011; 5.
- Сюч Н. И. Лабораторная диагностика чесотки и демодекоза. Учебное пособие. М.: РМАПО, 2003. 25 с.
- Елистратова Л. Л. Клинико-микробиологические особенности акнеподобных дерматозов, осложненных демодекозом. Автореф. дис. канд. мед. наук. СПб, 2013. 20 с.
- Lacey N., Kavanagh K., Tseng S. C. Under the lash: Demodex mites in human diseases // Biochem (Lond). 2009. 31, 2–6.
- Gutierrez Y. Diagnostic Pathology of Parasitic Infections with Clinical Correlations, 2 nd ed. New York, NY: Oxford University Press; 2000.
- Ozdemir M. H., Aksoy U., Sonmez E., Akisu C., Yorulmaz C., Hilal A. Prevalence of Demodex in health personnel working in the autopsy room // Am J Forensic Med Pathol. 2005. 26, 18–23.
- Адаскевич В. П. Акне и розацеа. СПб: Ольга, 2000. С. 97, 112–113.
- Bohdanowicz D., Raszeja-Kotelba B. Demodex in the pathogenesis of certain skin diseases // Post Dermatol Alergol. 2001. 18, 51–53.
- Whitfeld M., Gunasingam N., Leow L. J., Shirato K., Preda V. Staphylococcus epidermidis: a possible role in the pustules of rosacea // J Am Acad Dermatol. 2011. 64, 49–52.
- Бутов Ю. С., Акилов О. Е. Роль иммунных нарушений в патогенезе демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 3, с. 65–68.
- Wolf R., Ophir J., Avigad J., Lengy J., Krakowski A. The hair follicle mites (Demodex spp.). Could they be vectors of pathogenic microorganisms? // Acta Derm. Venereol. 1988; 68: 535–537. [PubMed: 2467494].
- Clifford C. W., Fulk G. W. // J Med Entomol. 1990. Vol 27, № 4, p. 467–470.
- O’Reilly N., Bergin D., Reeves E. P., McElvaney N. G., Kavanagh K. Demodex-associated bacterial proteins induce neutrophil activation // Br J Dermatol. 2012; 166: 753–760. [PubMed: 22098186].
- Li J., O’Reilly N., Sheha H., Katz R., Raju V. K., Kavanagh K., Tseng S. C. Correlation between ocular Demodex infestation and serum immunoreactivity to Bacillus proteins in patients with Facial rosacea // Ophthalmology. 2010; 117: 870–877.
- Данилова А. А., Федоров С. М. Паразитарные болезни кожи. Демодекоз // Русский медицинский жернал. 2001. Т. 8, № 6, с. 249–254.
- Коган Б. Г. Клинико-иммунопатологические особенности, диагностика и лечение демодикоза. Автореф. дис. канд. мед. наук. К., 1995, 23 с.
- Кошевенко Ю. Н. Кожа человека. Руководство для врачей и студентов. М.: Изд-во «Медицина», 2008. 753 с.
- Peric M., Lehmann B., Vashina G., Dombrowski Y., Koglin S., Meurer M. et al. UV-B-triggered induction of vitamin D3 metabolism differentially affects antimicrobial peptide expression in keratinocytes // J Allergy Clin Immunol. 2010; 125: 746–749. [PubMed].
- Persi A., Rebora A. Metronidazole in the treatment of rosacea // Arch Dermatol. 1985; 121: 307–308.
- Nakagawa T., Sasaki M., Fujita K., Nishimoto M., Takaiwa T. Demodex folliculitis on the trunk of a patient with mycosis fungoides // Clin Exp Dermatol. 1996; 21: 148–150. [PubMed: 8759206].
- Gothe R. Demodicosis of dogs — a factorial disease? // Berl Munch TierarztlWochenschr. 1989; 102: 293–297. [PubMed: 2679540].
- Kaya S., Selimoglu M. A., Kaya O. A., Ozgen U. Prevalence of Demodex folliculorum and Demodex brevis in childhood malnutrition and malignancy // PediatrInt. 2013. 55 (1): 85–9. [PubMed].
- Boge-Rasmussen T., Christensen J. D., Gluud B., Kristensen G., Norn M. S. Demodexfolliculorum hominis (Simon): Incidence in a normomaterial and in patients under systemic treatment with erythromycin or glucocorticoid // Acta Derm Venereol. 1982; 62: 454–456. [PubMed: 6183907].
- Bosch R. J., Fernandez F., Sunchez P. et al. Abstract of the 19-th World Congress of Dermatology. Sydney. 1997. P. 4101.
- Кусая Н. В. Особенности иммунного и цитокинового статуса у пациентов с демодекозом кожи. Автореф. дис. канд. мед. наук. Владивосток, 2009. 22 с.
- Сюч Н. И. Паразитарные болезни кожи. Демодекоз: этиология, патогенез, клиника, лаборатоная диагностика // Consilium medicum. 2004. T. 6, № 3, c. 191–194.
- Юцковская Я. А., Кусая Н. В., Ключник С. Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum // Клинич. дерматол. и венерол. 2010. № 3, с. 60–63.
- Rufli T., Buchner S. A. T-cell subsets in acne rosacea lesions and the possible role of Demodex folliculorum // Dermatologica. 1984; 169: 1–5.
- Akilov O. E., Mamcuoglu K. Y. Immune response in demodicosis // Eur Acad Dermatol Venereol. 2004; 18: 440–444. [PubMed: 15196158].
- El-Bassiouni S. O., Ahmed J. A., Younis A. I., Ismail M. A., Saadawi A. N., Bassiouni S. O. A study on Demodex folliculorum mite density and immune response in patient with facial dermatoses // J Egypt Soc Parasitol. 2005; 35: 899–910. [PubMed: 16333898].
- Бутов Ю. С., Акилов О. Е. Клинические особенности и вопросы классификации демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 2, с. 53–58.
- Whiting D. A. Diagnostic and predictive value of horizontal sections of scalp biopsy specimen in male pattern androgenetic alopecia // J Am Acad Dermatol. 1993; 28: 755–63. [PubMed: 8496421].
- Akilov O. E., Butov Y. S., Mamcuoglu K. Y. A clinic-pathological approach to the classification of human demodicosis // J Dtsch Dermatol Ges. 2005. 3, 607–614.
- Березнюк Л. Г., Сакович В. К., Татаринова В. В. // Офтальмологический журнал. 1995. № 3. С. 186–187.
- Парпаров А. Б., Величко М. А., Жилина Г. С. // Офтальмологический журнал. 1988. № 5. С. 278–279.
- Kheirkhah A., Casas V., Li W., Raju V. K., Tseng S. C. Corneal manifestations of ocular Demodex infestation // Am J Ophthalmol. 2007; 143: 743–749.
- Mahé Y. F. Inflammatory perifollicular fibrosis and alopecia // Int J Dermatol. 1998; 37: 416–417. [PubMed: 9646123].
- Hom M. M., Mastrota K. M., Schachter S. E. Demodex // Optom Vis Sci. 2013, Jul; 90 (7): e198–205. [PubMed: 23748846].
- Kheirkhah A., Blanco G., Casas V., Tseng S. C. Fluorescein dye improves microscopic evaluation and counting of demodex in blepharitis with cylindrical dandruff // Cornea. 2007, Jul; 26 (6): 697–700. [PubMed: 17592319].
- Азнабаев М. Т., Мальханов В. Б., Гумерова Е. И. Демодекоз глаз. Уч.-метод. пос. Уфа, 2002. 8 с.
- Crawford G. H., Pelle M. T., James W. D. Rosacea: Etiology, pathogenesis, and subtype classification // J Am Acad Dermatol. 2004; 51: 327–344. [PubMed: 15337973].
- Сирмайс Н. С., Абесадзе Г. А., Устинов М. В. Демодекоз: патогенетические аспекты при различных дерматозах лица. Метод пособие. М., 2013. 26 с.
- Askin U., Seçkin D. Comparison of the two techniques for measurement of the density of Demodex folliculorum: standardized skin surface biopsy and direct microscopic examination // Br J Dermatol. 2010, May; 162 (5): 1124–1126. [PubMed: 20199545].
- Камакина М. В. Акне у взрослых. Автореф. дис. канд. мед. наук. М., 2002. 27 с.
- Karaman U., Celik T., Calik S., Sener S., Aydin N. E., Daldal U. N. Demodex spp. in hairy skin biopsy specimens // Turkiye Parazitol Derg. 2008; 32 (4): 343–345. [PubMed: 19156609].
- Segal R., Mimouni D., Feuerman H., Pagovitz O., David M. Dermoscopy as a diagnostic tool in demodicidosis // Int J Dermatol. 2010; 49 (9): 1018–1023. [PubMed: 20931672].
- Maier T., Sattler E., Braun-Falco M., Ruzicka T., Berking C. High-definition optical coherence tomography for the in vivo detection of demodex mites // Dermatology. 2012; 225 (3): 271–276. [PubMed: 23257730].
- Митрошина Е. В. Оптический имиджинг в приложении к исследованию нейробиологических систем мозга Электронное учебно-методическое пособие. Нижний Новгород: Нижегородский госуниверситет, 2012. 40 с.
- Франкенберг А. А., Шевченко В. А., Кривко С. В., Шляхова В. К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза // Червень. 2007. № 2, с. 10–12.
- Patrizi A., Neri I., Chieregato C. Demodicosis in immunocompetent young children: report of eight cases // Dermatology. 1997; 195: 239–242.
- Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996; 88–95.
- Тодор Г. Ю., Завгородняя В. П., Чеибер З. Т. и др. // Офтальмологический журнал. 1990. № 7, с. 443–445.
- Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea // Ophthalmology. 1996; 103 (11): 1880–1883.
- Beridze L. R., Katsitadze A. G., Katsitadze T. G. Cryotherapy in treatment of skin demodecosis // Georgian Med News. 2009. [PubMed: 19556638].
- Forton F., Seys B. Density of Demodex folliculorum in rosacea: a case-control study using standardized skin-surface biopsy // Br J Dermatol. 1993; 128 (6): 650–659.
- Коган Б. Г. Современные аспекты патогенеза и клинического течения демодикоза // Украинский журнал дерматологии, венерологии, косметологии. 2002, № 6.
- Fulk G. W., Clifford C. // J Am Optom Assoc. 1990. Vol. 61, № 8. P. 637–639.
- Junk A. K., Lucask A., Kampik A. // Klin. Monatbl. Augenheilkd. 1998. Vol. 213. P. 48–50.
- Сирмайс Н. С., Устинов М. В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа // Вестник дерматологии и венерологии. 2011, № 6, с. 85–90.
- Forton F. M. N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link // JEADV. 2012. 26, 19–28.
- Полунин Г. С., Сафонова Т. Н., Федоров А. А., Полунина Е. Г., Пимениди М. К., Забегайло А. О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза // Бюллетень СО РАМН. 2009, № 4 (138), с. 123–126.
- Махмудов А. В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Автореф дис. канд. мед. наук. М., 2012.
- Wang T. T., Nestel F. P., Bourdeau V., Nagai Y., Wang Q., Liao J. et al. Cutting edge: 1,25-dihydroxyvitamin D3 is a direct inducer of antimicrobial peptide gene expression // J Immunol. 2004; 173: 2909–2912. [PubMed].
- Schauber J., Gallo R. L. The vitamin D pathway: a new target for control of the skin’s immune response? // Exp Dermatol. 2008; 17: 633–639. [PubMed].
- Акилов О. Е. Клиническая оценка взаимосвязи нарушения иммунной системы и особенности HLA-гистиотипа у больных демодекозом кожи. Автореф. дис. канд. мед. наук. М., 2002.
- Батыршина С. В., Гордеева А. М., Богданова М. А., Булгакова Д. Р. Эффективность геля скинорен в наружной терапии больных угревой болезнью и розацеа // Вестн. дерматол. и венерол. 2005; 4: 44–46.
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева1
ГБОУ ДПО РМАПО МЗ РФ, Москва
1 Контактная информация: agrevtseva@mail.ru
Eye demodicosis
Aznabaev M., Malhanov V., Gumerova E.
Aznabaev M., Malhanov V., Gumerova E.
Authors discuss questions of demodectic eye affections. They reveal information about pathogens, methods of laboratory diagnostics, pathogenesis, microscopic examination, clinical picture and treatment.
Число больных с заболеваниями век и конъюнктивы демодекозной этиологии среди обратившихся в глазные кабинеты поликлиник до настоящего времени остается довольно значительным. При блефаритах и блефароконъюнктивитах Demodex обнаружен у 39–88 % больных, при множественных халязионах, эписклеритах и краевых кератитах – в 64–75% случаев [3, 5, 16, 17, 23]. Актуальность изучения проблемы демодекоза объясняется не только высокой частотой его распространения, но и тем, что существующие методы его лечения не всегда эффективны.
Демодекоз – поражение кожи, вызываемое условно–патогенным паразитом– клещом рода Demodex. Демодекс относится к типу Arthropoda, классу Arachnida, отряду Acariformes, подотряду Trombidiformes, роду Demodex, семейству Demodecidae [4]. Описано 143 вида демодекозных клещей, которые паразитируют на коже различных животных и человека, причем каждый вид и подвид Demodex строго специфичен для своего хозяина (у собак–D.canis, у кошек–D.cfti, у крупнорогатого скота–D.bovis и т.д.) [4].
У человека существует два подвида демодекса, каждый из которых характеризуется своими морфологическими особенностями и местами паразитирования. D.folliculorum обитает в волосяных фолликулах, а D.brevis–в железах, сальных мейбомиевых и Цейса [1, 31].
Клещ D.folliculorum имеет удлиненное тело и достигает размеров 0,27–048 і 0,048–0,064 мм, D.brevis в 2 раза меньше (0,16–0,176 і 0,048 мм) [9, 16, 22].
Скорость передвижения демодекса по поверхности кожи – 8–16 мм/час. Он питается секретом сальных желез, на 60% состоящим из ненасыщенных жирных кислот, и цитоплазмой эпителиальных клеток [30, 37].
Размножение клещей D.folliculorum прекращается вне организма хозяина. При t°+30°, +40° они проявляют максимальную активность, и поэтому обострение демодекоза чаще происходит весной–летом, в период максимальной температуры воздуха, после принятия горячей ванны, длительного нахождения в жарком помещении и т.п. Долгое время они живут в растительном масле, вазелине, косметическом креме. Деготь, креазол, карболовая кислота, хлороформ, эфир убивают их моментально, 96° спирт – через 3–4 мин., 10° спиртовый раствор салициловой кислоты – через 1 мин. [9].
Лабораторная диагностика демодекоза глаз крайне проста, не требует специальной подготовки, возможна в присутствии больного в кабинете врача, осуществляется путем выявления клещей на удаленных ресницах. Материал для исследования помещают на предметное стекло, заливают 10–20% раствором едкой щелочи, бензином, керосином или глицерином, покрывают предметным стеклом и микроскопируют.
Паразитоносительство встречается в 39% случаев: до 11 лет – 3%, 11–20 лет – у 12–29%, 21–40 лет – 30 %, 41–60 лет – 50%, после 60 лет – у 68–100% с одинаковой частотой у мужчин и женщин [5, 16, 17, 23]. По другим данным, на удаленных ресницах клещи обнаружили в возрасте 0–25 лет – у 29% обследованных, 26–50 лет – 53%, 51–90 лет – 67% [24]. Клещи выявлены в фолликулах кожи век в 84% случаев, причем в возрасте старше 70 лет – в 100% [41]. В фолликулах с воспалением демодекс обнаруживали чаще, чем без воспаления (соответственно в 42% и 10% случаев). Степень инвазированности коррелирует с выраженностью паразитарно–аллергического воспаления [22] и наличием жирной себореи [25].
В ресничных фоликулах век D.folliculorum встречается реже (39%), чем на коже лица [9]. Клещей чаще выявляли на коже нижних век (13%), чем на верхних (8%). 1–2 клеща на 16 ресницах (по 4 ресницы с каждого века) являются обычным состоянием, не требующим лечения, больные при этом жалоб не предъявляют [29, 35]. Считается нормальной численность клещей 0–1, патологической – 3–4 клеща и более на 6 ресницах [37]. Максимально на одной реснице обнаруживали 8, а в препарате – 38 клещей [17].
В результате длительно существующего симбиоза между клещами и хозяином складывается стабильное равновесие (бессимптомное носительство), при котором воздействие паразита уравновешивается механизмами неспецифической резистентности здорового хозяина–носителя [9, 14, 30]. Под влиянием экзо– и эндогенных факторов симбиоз нарушается и возникают клинические проявления офтальмодемодекоза [1, 3, 14, 10, 28, 36]. К экзогенным факторам относятся: обострение демодекоза в теплое время года и воздействие высоких температур, инсоляции, вызывающие усиленное салоотделение; загрязнение окружающей среды; неблагоприятные бытовые и профессиональные условия. Свои особенности имеет патогенез демодекоза, связанный с его обострением после операций на глазном яблоке [5].
К эндогенным факторам относятся изменения неспецифической резистентности организма больного в результате заболевания нервной, сосудистой и эндокринной (например, сахарный диабет) систем, желудочно–кишечного тракта и печени, нарушений в обменных процессах, сенсибилизации организма и снижения иммунитета, наличия некорригированной аметропии и очагов хронической фокальной инфекции [11, 25]. В составе микрофлоры больных демодекозом положительные находки бактерий отмечаются чаще, чем у здоровых людей [15, 28, 30, 35], так как демодекс способствует их распространению и размножению, усилению патогенности [7, 18, 35]. В патогенности этого заболевания определенное значение имеют вызываемый демодексом застой кожного секрета и сала и вместе с этим длительная ирритация нервно–рецепторного аппарата сально–волосяных фолликулов, приводящая к дистрофическим изменениям в тканях. Развитие воспаления при демодекозе относится к гиперсенсибилизации IV типа, которая также предрасполагает к аллергическим реакциям на другие антигены, особенно бактериальные [36]. Действие демодекса на конъюнктиву, роговицу и другие оболочки глаза токсико–аллергическое.
Клинико–микроскопические исследования обнаруживают полости волосяных фолликулов кожи век растянутыми, гиперплазию и гиперкератоз, легкий хронический перифоликулит [31, 44]. При хроническом пролиферативном воспалении мейбомиевой железы (халязион), вызванной демодексом, внутренней стенкой гранулемы является полуразрушенная клещем эпителиальная выстилка, наружной – соединительнотканная капсула, инфильтрированная эозинофилами, гистиоцитами и макрофагами [32].
Классификация глазного демодекоза включает бессимптомное носительство демодекса, стертые его формы, демодекозный блефароконъюнктивит (неосложненный, осложненный), эписклерит, кератит, иридоциклит [9, 14]. Глазной демодекоз может протекать как изолировано, так и в сочетании с демодекозом кожи лица и других участков тела. У 15% больных демодекозом кожи обнаружено поражение глаз, у 60% демодекозный блефарит сочетается с демодекозом кожи лица [20, 23], основными элементами которого являются эритема, телеангиэктазии, мелкие папулы и пустулы, крупнопластинчатое шелушение [1]. Демодекс, не являясь причиной розацеа, отягощает его течение, находя благоприятные условия для своего развития [6, 37]. Больные предъявляют жалобы на усталость глаз, зуд ресничного края век и бровей, усиливающийся при действии тепла, пощипывание, жжение, чувство инородного тела или песка в глазах, «ползания мурашек», тяжесть век и вязкое клейкое, «едкое» отделяемое по утрам, скопление пенистого отделяемого в углах глаз в течение дня [20, 22, 23].
При демодекозном блефароконъюнктивите заболевание протекает по типу сухой или жирной себореи, сопровождается дисфункцей желез мейбомиевых, сальных и Цейса, пара– и гиперкератозом, приводящим к мелкопластинчатому шелушению век (чешуйки и корочки сероватого цвета между ресницами). Кожа краев век слегка гиперемирована, устья мейбомиевых желез расширены, при надавливании и массаже век из них выделяется густое или сливко– или медообразное отделяемое, заметны инфаркты и конкременты мейбомиевых желез. Отмечаются дистрофические изменения ресниц: шейки луковиц ресниц истончены, их стержни имеют чешуйчатые неровности, шероховатости, участки депигментации, муфтообразные утолщения у корня, состоящие из липидов и кератина [5, 16]. Заметны мелкие гнойнички по свободному краю век и множественные папиломы на коже между ресницами, телеангиэктазии.
Может быть скудное, чаще пенистое, слизистое отделяемое из конъюнктивальной полости, легкая гиперемия и шероховатость конъюнктивы век, разрыхленность нижних переходных складок, слабая фолликулярная или папиллярная гипертрофия [3, 10, 14]. В результате нарушения секреторной функции мейбомиевых желез уменьшается липидный слой прекорнеальной слезной пленки, усиливается ее испаряемость, что ведет к развитию синдрома «сухого глаза» [8]. При этом в поверхностных слоях роговицы отмечают трофические нарушения и снижение ее чувствительности. Эписклериты и кератиты наблюдаются у 1,9–20% больных демодекозом глаз [14]. Кроме того, демодекс отягощает течение кератита при другой его этиологии [9].
Для демодекоза характерно редкое вовлечение в воспалительный процесс сосудистой оболочки. При этом передний увеит имеет вялое безболезненное течение с формированием на задней поверхности роговицы необильных, но иногда очень крупных плоских преципитатов. Радужка мало изменяется, зрачки подвижные, задних синехий почти никогда не образуется [14, 27, 38 ].
Лечение демодекоза длительное, 4–6 недель, проводится одновременно с лечением демодекоза лица у дерматолога. К местным акарицидным этиотропным препаратам относятся: 1–2% желтая ртутная мазь и цинкихтиоловая мазь. Применение желтой ртутной мази в связи с кератотоксичностью не превышает 4 недели, она противопоказана при беременности [35]. В дерматологии применяются препараты серы, деготь, ихтиол, бензил–бензоат, 1% перметрин, амитразол, 1% линдан, 10% кротамитон (Юракс) [10, 30, 33, 39]. Главной проблемой акрицидных препаратов является их токсичность [30]. При лечении демодекоза глаза используются также антихолинэстеразные средства (холиномиметики), применяемые для лечения глаукомы: физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен. Они парализуют мускулатуру клещей благодаря мускарино– и никотиноподобному действию [16, 38]. Смазывание краев век 4% гелем пилокарпина или обработка их тонким банничком, смоченным 1,5–3% р–ром карбохола [19, 25, 38] также парализует мускулатуру клещей [34]
Хорошие результаты получены при применении мази или геля 2% метронидазола (Клион, Метрогил), обладающего действием на неспецифическую резистентность организма и влияющего на клеточно–опосредованный иммунитет [13, 20, 21, 33, 37, 42, 43]. Есть предположение об антипаразитарном действии и метронидазола [2, 13]. Метронидазол применяется преимущественно местно (0,75–1–2% гель) [37, 38, 42, 43]. Системное его использование рекомендуется при осложненном или рецидивирующем демодекозе (2 раза в день по 0,25 в течение 10 дней или два двухнедельных курса с трехнедельным интервалом) [11, 20, 21]. Любая мазь ввиду вязкости мазевой основы затрудняет передвижение и размножение клещей. Мази кортикостероидов снижают местный иммунитет и ведут к повышению их численности [35]. В случае присоединения вторичной инфекции необходима местная антибактериальная терапия [5, 20].
Симптоматическое лечение включает: глазные капли цинка сульфата в борной кислоте, щелочные капли, десенсибилизирующие средства, короткие курсы кортикоидсодержащих капель (дексон, софрадекс, эубетал), пренацид (при выраженном аллергическом компоненте), препараты искусственной слезы при синдроме «сухого» глаза, обработку краев век р–ром димексида, водным настоем пижмы, спиртовой настойкой полыни [3, 5, 12, 21], массаж век при дисфункции мейбомиевых желез, Д’Арсонваль, магнитотерапию, электрофорез на веки с димедролом, цинка сульфатом, 2% CaCl2, 3%KI [9,14]. Важное значение имеет проведение системной терапии сопутствующих заболеваний желудочно–кишечного тракта и печени, коррекция иммунологических и обменных нарушений, санация очагов хронической инфекции, лечение себореи, оптическая коррекция аметропии.
После основного курса лечения – втирание репейного масла в края век 1,5–3 месяца для стимуляции роста ресниц [19]. Период ремиссии длится от 3 месяцев до года, в зависимости от типа кожи, возраста, наличия сопутствующей соматической патологии [20]. У 10 % лечившихся больных отмечаются рецидивы, чаще из–за неполного курса лечения [12].
Литература
1. Акбулатова Л.Х. // Вестник дерматологии и венерологии. – 1966. – №12.– С. 57–61.
2. Бабаянц Р.С., Ильинская А.В., Громова С.А. // Вестник дерматологии. –1983. – №1. – С.13–17.
3. Березнюк Л.Г., Сакович В.К., Татаринова В.В. // Офтальмологический журнал.– 1995. – №3. – С.186–187.
4. Василевич Ф.И., Ларионов С.В. Демодекоз животных. – М., 2001. –254 с.
5. Васильева А.М., Чемоданова Л.Е. // Офтальмологический журнал. – 1979. №1.– С. 40–42.
6. Глухенький Б.Т., Сницаренко О.В. // Врачебное дело. – 1984. – №2. – С.94–96.
7. Жаксиликова Р.Д. // Бюллетень АН Казахстана. – 1992. – № 4. – С.84–88.
8. Завьялова Н.А., Васильева А.М., Кочетова Л.Е. // Офтальмологический журнал. – 1988. – №5. – С.271–275.
9. Зацепина Н.Д., Майчук Ю.Ф., Семенова Г.Я. Поражение глаз при демодикозе: метод. Рекомендации. – М.,1983. – 17с.
10. Ильин И.И., Лоскутов И.А. // Вестник дерматологии и венерологии. – 1992. – №2.– С.50–52.
11. Колущинская Р.Ф., Колущинская П,В., Ковалева Н.А. и др. // Материалы юбилейной научно–практической конференции: 75–летний юбилей Омской клинической офтальмологической больницы. Сб. статей. Омск. – 1997. – Вып. 3. – С.142–144.
12. Кукса В.Д. // Офтальмологический журнал. – 1976. – №3. – С.163–166.
13. Липец М.Е., Прокофьева Н.М., Шибаева Л.Н., Разина Л.Г. // Вестник дерматологии и венерологии. – 1984. – №1. – С.63–66.
14. Майчук Ю.Ф. Паразитарные заболевания глаз. – М., Мед. – 1988. – С 221–244.
15. Москаленко ЮА., Пархоменко М.Б. // Вестник дерматологии и венерологии. – 1983. – № 3. – С.10–12.
16. Парпаров А,Б., Величко М.А., Жилина Г.С. // Офтальмологический журнал.– 1988. – №5. – С.278–279.
17. Примаков Ф.Д. // Офтальмологический журнал. – 1987. – №3. – С.120–121.
18. Солнцева В.К, Быков А.С.,ВоробьевА.А.,Матюшкина А.П., Корн М.Я. // Медицинская паразитология и паразитарные болезни. – 2001. – №2. – С.23–25.
19. Сомов Е.Е., Кононов В.И., Прозорнов Л.П. // Офтальмологический журнал. – 2001. – № 4.– С.70–72.
20. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. // Офтальмологический журнал. –1990. – №7. – С.443–445.
21. Хамаганова И.В. // Вестник дерматологии и венерологии. – 1992. – №5. –С.36–38.
22. Чуистова И.П., Шеремет Н.А., ЯрмакТ.Д. // Офтальмологический журнал.– 1985. – №3. – С.174–176.
23. Чуистова И.П., Шеремет Н.А., ЯрмакТ.Д. // Офтальмологический журнал.– 1985. – №4. – С.250–252.
24. Эфрон Н. Глаз.–1999. – №2. – С.19–27.
25. Basta–Jzbajasjac A., Marinovjac T., Dobrjac I., Bolanjaca– Bumber S., Senjacar // J. Acta Med Croatica. – 1992. – Vol. 46, N 2. – P.119–23.
26. Borgmann R. J. // Int. J. Technol.Assess. Health. Care. – 1992. – Vol. 8, N4. –P.566–572
27. Browing D.J., Proia A.D. // J.Ophthalm.–1986. – Vol.31. – P.145–158
28. Clifford GW, Fulk GW. // J. Med. Entomol. – 1990. – Vol.27, N 4. – 467–470.
29. Coston T.O. In: Fracunfelder F.T., Rou F.H., Hrsg. Current ocular theraty. – 1980. – Philadelphia, london, Toronto: W.B. Saunders company.
30. Demler M., de Kaspar H.M. // J. Ophthalmol. – 1997. – Vol. 94, N3. – P. 191–193.
31. English FP, Nutting WB. // Am. J. Ophthalmol. –1981.– Vol. 91, N3. – P. 362–72.
32. Farina M.C., Regena L., Martin L. // Br. J. Dermatol. – 1998. –Vol.138. – P. 901–903.
33. Forton E., Seys B., Marchal J.L., Song A.M. // Br. J. Dermatol. –1998. – Vol. 138. – P.461–466.
34. Fulk G.W., Murphy B., Robins M.D. // Optom. Vis. Sci. –1996. – Vol.73, N12. – P. 742–745.
35. Fulk G.W., Clifford C. // J Am Optom Assoc.– 1990. – Vol. 61, N8. – P. 637–639.
36. Hoang–Xuan., Rodriguez A., Zaltas M.M. Rice B.F., Foster C.F. // Ophthalmology. – 1990. – Vol. 97, N11. – P. 1468–1475.
37. Hoekzema R., Hulsebosch H.J., Bos J.D. // Br. J. Dermatol. – 1995. – Vol. 133, N2. – P. 294–299.
38. Huismans H. // Klin Monatsbl Augenheilkd. – 1988. – Vol.193, N3. – P. 304–306.
39. Junk A.K., Lucask A., Kampik A. // Klin. Monatbl. Augenheilkd. – 1998. – Vol. 213. – P. 48–50.
40. Kright A., Virkers C.F.H. // Br. J. Dermatol. – 1975. – Vol. 93. – P. 577–580
41. Norn M.S. Acta Ophthalmol. (Copenh) 1982. – Vol. 60, N4. – P. 575–583.
42. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. // Eur. J. Dermatol. –1998. – Vol. 8, N3. – P.191–192.
43. Patrizi A., Neri I., Chieregato C., Misciali M. // Dermatology – 1997. – Vol. 195, N30. – P.239–242.
44. Roth A.M. Ann. // Ophthalmol. – 1979. – Vol. 11, N1. – P.37–40.
Внешний вид упаковки может отличаться от фотографии
Средняя цена в аптеках
416 ₽
Среди
4290
аптек,
подключенных к Ютеке в вашем регионе
Оплата и способы получения
в Москве
Оплата и способы получения
в Москве
Самовывоз
Сегодня бесплатно из 2806 аптек
Завтра или позже бесплатно из 4290 аптек
Оплата картой или наличными в аптеке
Доставка
Конкретный срок и стоимость доставки зависят от вашего адреса
За 2 часа или завтра, от 149 ₽
Оплата онлайн или курьеру
Информация о товаре
Дозировка:
3 мг/мл+1 мг/мл
Форма выпуска:
капли глазные
Количество в упаковке:
1 шт.
Страна:
Румыния
Страна производства может отличаться, проверяйте при получении заказа
Инструкция на Слезин 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Состав
Состав на 1 мл препарата:
Действующие вещества:
Гипромеллоза —
3,00 мг; декстран-70 – 1,00 мг;
Вспомогательные
вещества:
Глицерол – 2,00
мг; борная кислота – 3,00 мг; натрия тетрабората декагидрат – 0,35 мг, калия
хлорид – 1,20 мг; натрия хлорид – 6,20 мг; динатрия эдетата дигидрат – 0,50 мг,
бензалкония хлорид – 0,075 мг; 1 М раствор натрия гидроксида или 1 М раствор хлористоводородной кислоты – до pH 7,4 ± 01; вода очищенная – до 1 мл = 1,00645 г
Описание
Прозрачный,
бесцветный раствор.
Фармакодинамика
Лекарственный препарат Слезин –
искусственная слеза. Содержит водорастворимую полимерную систему, которая,
взаимодействуя с естественной слезной жидкостью глаза, улучшает увлажнение
роговицы, обеспечивая гидрофильность поверхности роговицы за счет обычных
процессов адсорбции на границе раздела пленки слезной жидкости и поверхности
роговицы. Препарат физиологически смешивается с пленкой слезной жидкости,
повышая ее стабильность на поверхности роговицы.
Уменьшает симптомы раздражения,
связанные с синдромом сухого глаза, и защищает роговицу от высыхания.
После
однократного закапывания действие препарата сохраняется в течение 90 мин.
Фармакокинетика
При местном
применении системная абсорбция — низкая.
Слезин: Показания
Способ применения и дозы
Местно.
По 1-2 капли
закапывать в конъюнктивальный мешок по мере необходимости.
Применение при беременности и кормлении грудью
Беременность
Сведения о применении препарата
Слезин в период беременности отсутствуют. Однако, действующие вещества
препарата Слезин – декстран-70 и гипромеллоза – действуют как дополнительная
защита передней поверхности глазного яблока и не проявляют фармакологической
активности. Не ожидается абсорбции компонентов препарата в системный кровоток,
что исключает возможность их влияния на репродуктивную функцию или развитие
плода. Применение лекарственного препарата Слезин в период беременности
возможно.
Период грудного вскармливания
Неизвестно,
проникают ли декстран-70, гипромеллоза или другие компоненты препарата в
грудное молоко. Несмотря на это, прекращение грудного вскармливания не является
необходимым. Применение препарата Слезин в период грудного вскармливания возможно.
Слезин: Противопоказания
Повышенная чувствительность к гипромеллозе,
декстрану или любому из компонентов препарата.
Детский возраст
до 18 лет (данные об эффективности и безопасности препарата у детей
отсутствуют).
Слезин: Побочные действия
Общий профиль
нежелательных явлений
Наиболее часто в ходе клинических
исследований отмечалось затуманивание зрения.
Приведенные ниже нежелательные
явления классифицированы в соответствии со следующей частотой встречаемости:
очень часто (>1/10), часто (от >1/100 до <1/10), нечасто (от >1/1
000 до <1/100), редко (от >1/10 000 до <1/1 000), очень редко (<1/10
000), с неизвестной частотой (частота не может быть определена на основании
имеющихся данных). В каждой группе нежелательных явлений перечисление ведется в
порядке убывания серьезности.
Нарушения со стороны
иммунной системы: С неизвестной частотой:
гиперчувствительность.
Нарушения со стороны
нервной системы: Нечасто: головная боль.
Нарушения со стороны
органа зрения: Очень часто: затуманивание зрения.
Часто: остаточные явления синдрома «сухого» глаза, нарушения со стороны век,
необычные ощущения в глазу, чувство инородного тела, дискомфорт в глазу.
Нечасто: зуд глаза, раздражение глаз, конъюнктивальная инъекция, фотофобия,
гипестезия глаза. С неизвестной частотой: эритема век, отек конъюнктивы, боль в
глазу, выделения из глаз, корочки на краях век, слезотечение.
Общие
расстройства и нарушения в месте введения: Нечасто:
дискомфортные ощущения на коже.
Передозировка
На основании
имеющихся данных не отмечено случаев передозировки препарата. На основании
характеристик препарата Слезин в случае его передозировки при местном
применении или при случайном проглатывании содержимого одного флакона
токсические эффекты маловероятны. В случае инстилляции в конъюнктивальную
полость избыточного количества препарата необходимо промыть глаза теплой водой.
Взаимодействие
Не ожидается
клинически значимых взаимодействий препарата с другими лекарственными
средствами, несмотря на то, что исследования лекарственного взаимодействия не проводились.
Особые указания
Препарат Слезин предназначен только
для местного применения в офтальмологии при синдроме «сухого» глаза,
характеризующемся дискомфортом, сухостью, жжением, чувством инородного тела,
раздражением, вызванным кондиционером, мерцанием длительно работающего
телевизора или монитором компьютера, пылью, дымом, ультрафиолетовыми лучами,
сухим жаром, ветром и т.д.
Препарат Слезин не следует
применять для инъекций!
Если пациенты ощущают головную
боль, боль в глазах, изменение зрения, раздражение глаз, постоянную красноту,
или если состояние ухудшается или продолжается в течение более 72 часов, они
должны прекратить применение препарата и проконсультироваться с лечащим врачом.
Препарат Слезин содержит
бензалкония хлорид, который может вызвать раздражение глаз и изменять цвет
мягких контактных линз. Следует избегать контакта с мягкими контактными линзами.
При ношении контактных линз перед
закапыванием препарата их следует снять и снова установить не ранее, чем через
15 минут после применения препарата.
Влияние на фертильность
Так как декстран и гипромеллоза
являются фармакологически инертными веществами, не ожидается влияния препарата
Слезин на мужскую и женскую фертильность.
Влияние на способность
управлять транспортными средствами, механизмами
Временное
затуманивание зрения или другие нарушения зрения после применения препарата
могут повлиять на способность управлять транспортными средствами и механизмами.
Если затуманивание зрения возникает после закапывания препарата, то перед
управлением транспортными средствами и механизмами пациент должен дождаться
восстановления четкости зрения.
Форма выпуска
Капли глазные 3 мг/мл + 1 мг/мл.
По 15 мл
препарата в белый полимерный флакон-капельницу закрытый полимерной крышкой с
предохранительным кольцом. По одному флакону-капельнице вместе с инструкцией по
применению в картонной пачке.
Условия отпуска
Производитель
К.О. Ромфарм Компани С.Р.Л.
Ул. Ероилор № 1 А, Отопень, Румыния
Претензии по качеству
препарата направлять по адресу
Представитель производителя в РФ
ООО «Ромфарма», Россия, 121596, г.
Москва, ул. Горбунова, д. 2, строение 204,
Тел./факс: (495)
269-00-39.
Основные сведения
Действующее вещество (МНН)
Гипромеллоза + Декстран
Дозировка или размер
3 мг/мл+1 мг/мл
Форма выпуска
капли глазные
Первичная упаковка
флакон-капельница пластиковая «Drop Tainer»
Производитель
C.O. Rompharm Company
Условия хранения
В защищенном от света месте, при температуре не выше 25 °C
Представлено описание активных веществ лекарственного препарата. Описание препарата основано на официально утвержденной инструкции по применению от компании-производителя. Приведенное описание носит исключительно информационный характер и не может быть использовано для принятия решения о возможности применения конкретного лекарственного препарата.
Сертификаты Слезин 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Цены в аптеках на Слезин 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Планета Здоровья
от 293 ₽
Аптека Apteka.ru
от 399 ₽
История стоимости Слезин 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Указана средняя стоимость товара в аптеках региона Москва и МО за период и разница по сравнению с предыдущим периодом
Цены Слезин и наличие в аптеках в Москве
3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
| Список аптек | Адрес | Часы работы | Цена |
|---|---|---|---|
| ПроАптека. Здравсити №11 |
Вертолетчиков ул, 9к2, Москва |
09:00-21:00 Пн-Вс |
249 ₽ |
| Планета Здоровья |
Свободы ул, 9, Мирный (п Мирный) мкр, Люберцы, МО |
08:00-22:00 Пн-Вс |
293 ₽ |
| Планета здоровья |
Ракетостроителей пр, 1, Долгопрудный, МО |
Круглосуточно |
314 ₽ |
| Апрель |
20 Января ул, 1Б, Можайск, МО |
08:00-20:00 Пн-Вс |
316 ₽ |
| Мицар-Н |
Медынская ул, 6Б, Москва |
08:00-22:00 Пн-Пт, 09:00-21:00 Сб-Вс |
330 ₽ |
| Магнит аптека |
Наро-Фоминское ш, 9 с 1, Одинцово г, Кубинка, МО |
09:00-21:00 Пн-Вс |
332 ₽ |
| Вита Экспресс |
Новинки ул, 1, Москва |
08:00-22:00 Пн-Вс |
351 ₽ |
| Росаптека |
Пятницкая ул, 12, Отрадное п, Красногорск, МО |
09:00-22:00 Пн-Вс |
358 ₽ |
| Wer.ru |
Дмитровское ш, 73с1, Москва (ТЦ МетрМолл, правая галерея, 1 этаж) |
09:00-21:00 Пн-Вс |
362 ₽ |
| Аптека 77 плюс |
Ворошилова ул, 136аСерпухов, МО |
08:00-21:00 Пн-Вс |
369 ₽ |
| Аптека 77 плюс Партнер |
Баженова ул, 4/1, Жуковский, МО |
08:00-21:00 Пн-Вс |
369 ₽ |
| Скан-Фо |
Центральная ул, 2А/3, Алабушево с, Солнечногорск, МО |
09:00-21:00 Пн-Вс |
369 ₽ |
| Целитель |
Первомайская ул, 31, Пушкино г, Ивантеевка, МО |
08:00-20:00 Пн-Вс |
369 ₽ |
| Надежда-Фарм
РусФарм |
Парковая ул, 36, Долгопрудный, МО |
10:00-22:00 Пн-Вс |
387 ₽ |
| Алоэ |
Академика Волгина ул, 8А, Москва |
09:00-21:00 Пн-Вс |
391 ₽ |
| Народная аптека |
Олимпийский пр, 20, Мытищи, МО |
09:00-21:00 Пн-Сб |
391 ₽ |
| ПроАптека. Марфарм |
1-й Котляковский пер, 2Ак3, Москва |
08:00-23:00 Пн-Вс |
395 ₽ |
| 36,6 |
Краснобогатырская ул, 13, Москва |
09:00-21:00 Пн-Вс |
396 ₽ |
| ГорЗдрав |
28-й кв-л, 2к1, Сосенское п, Москва |
08:30-22:00 Пн-Вс |
396 ₽ |
| Горздрав |
Шоссейная ул, 7, Купавна мкр, Балашиха, МО |
Круглосуточно |
396 ₽ |
Считает, что товар отличный
Слезин
3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Достоинства: Цена, эффект, удобный флакон
Недостатки: Маленький срок годности
Комментарий: Слезин — Отличные капли для устранения сухости глаз по приемлемой цене. Очень порадовало, что у них обычный флакон без всяких наворотов, врач прописала мне до этого визмед, капать его невозможно, потому что нет заострённого кончика, при следующем походе в аптеку пожаловалась на это и попросила там мне посоветовать какой-то заменитель — порекомендовали Слезин. Увлажняет глаза отлично, капать очень удобно, и цена порадовала. Капаю я 3 раза в день, флакона на месяц хватает с лихвой ( даже остаётся и жаль, что после месяца нельзя использовать, но за такую цену и эффект на это даже не стоит обращать внимание), врач потом на приеме мой выбор одобрила
Считает, что товар отличный
Слезин
3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
капли Rompharm «»Слезин»» покупала периодически, так как работа связана с восьмичасовым сидением перед компьютером, соответственно усталость глаз обеспечена. Сейчас нахожусь в декрете, за компьютером бываю не так часто, поэтому подобных проблем с глазами нет, однако и сейчас иногда пользуюсь этими каплями.
Главное не забывать использовать их регулярно. У меня бывает так, что как только пропадает усталость в глазах, ощущение сухости, то я сразу забываю про капли и через некоторое время симптомы возвращаются.
Капли не вызывают дискомфорта или жжения при использовании, это тоже плюс. В целом хорошие капельки, рекомендую всем, кто много времени проводит за компьютером.
Популярные товары в Ютеке
Купить Слезин, 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт. в Москве с доставкой в аптеку или домой, сделав заказ через Ютеку
Цена Слезин, 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт. в Москве от 249 руб. на сайте и в приложении
Подробная инструкция по применению Слезин, 3 мг/мл+1 мг/мл, капли глазные, 15 мл, 1 шт.
Информация на сайте не является призывом или рекомендацией к самолечению и не заменяет консультацию специалиста (врача), которая обязательна перед назначением и/или применением любого лекарственного препарата.
Дистанционная торговля лекарственными препаратами осуществляется исключительно аптечными организациями, имеющими действующую лицензию на фармацевтическую деятельность, а также разрешение на дистанционную торговлю лекарственными препаратами. Дистанционная торговля рецептурными лекарственными препаратами, наркотическими и психотропными, а также спиртосодержащими лекарственными препаратами запрещена действующим законодательством РФ и не осуществляется.
Демодекоз — одно из самых неприятных заболеваний глаз. Его вызывают условно-патогенные паразиты, клещи рода Demodex. У каждого второго человека они живут в небольшом количестве на коже лица, фолликулах ресниц и в сальных железах века, но при наступлении благоприятных условий клещи начинают быстро размножаться и вызывают такое заболевание, как офтальмодемодекоз, провоцируя появление раздражения и дискомфорта в глазах.

1
Диагностика и лечение демодекоза

2
Диагностика и лечение демодекоза
Симптомы демодекоза
Демодекоз проявляются в 2-х формах: кожная форма заболевания и демодекоз век.
При кожной форме демодекоза появляется воспаление на коже лица, особенно страдают подбородок, щеки и надбровные дуги. Намного реже поражается кожа груди и спины. Основным симптом кожной формы демодекоза является воспаление сальных желез и волосяных фолликулов, что приводит к образованию угревой сыпи, покраснению кожи и образованию корочек.
Симптомы демодекоза глаз могут быть следующими:
- зуд и жжение у основания ресниц;
- склеивание ресниц по утрам;
- быстрая усталость глаз;
- синдром «сухого глаза»;
- желтоватая слизь в глазах;
- ощущение инородного тела в глазу.
Симптомы могут усиливаться по утрам, а также после принятия горячей ванны, посещения бани или сауны, пребывания на солнце.
При обнаружении подобных симптомов необходимо срочно проконсультироваться с врачом-дерматологом (в случае кожной формы заболевания) или врачом-офтальмологом (в случае демодекоза глаз): заболевание заразно и быстро распространяется на соседние участки.
1
Диагностика и лечение демодекоза

2
Диагностика и лечение демодекоза

На чем основывается диагностика демодекоза глаз
Опытный врач-офтальмолог проводит специальные лабораторные исследования на выявление клеща Demodex, а также обязательно обращает внимание на видимые характерные признаки демодекоза глаз:
- покраснение по краям век;
- гнойнички между ресницами;
- липкие, с желтоватым налетом и чешуйками ресницы;
- расширенные капилляры век и сетчатки глаз;
- истончение и частое выпадение ресниц.
Причины демодекоза глаз
Это заболевание может появиться в результате внутренних факторов:
- снижение иммунитета после болезни;
- хронические микробные и вирусные заболевания;
- появление в организме очагов инфекции, например, недолеченный кариес;
- заболевания рефракции глаз;
- гормональные нарушения;
- себорейный дерматит;
- угревая болезнь;
- нарушения в работе нервной и сердечно-сосудистой систем;
- болезни печени и желудочно-кишечного тракта.
Внешние факторы также могут спровоцировать появление демодекоза глаз:
- офтальмологические операции в прошлом;
- грязный, пыльный воздух;
- высокая температура воздуха;
- неправильный образ жизни, злоупотребление алкоголем.
Отсутствие лечения демодекоза может привести к кератиту, блефароконъюнктивиту, блефариту и ухудшению зрения. А дефицит слезной жидкости опасен развитием вторичной инфекции.
Как передается демодекоз глаз?
Демодекозом глаз можно заразиться в быту — при использовании общих с больным предметов гигиены, полотенец, постельного белья, косметики.
Для исключения повторного заражения необходимо ежедневно менять наволочку, полотенце (или пользоваться бумажными полотенцами), выкинуть зараженные косметические средства.
Для обработки каждого века необходимо пользоваться отдельной (каждый раз новой) ватной палочкой.

1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза

Лечение демодекоза глаз
Следует иметь в виду, что демодекоз глаз вызван паразитами, и само по себе заболевание не пройдет. Его обязательно необходимо лечить в течение длительного периода. Если выполнять не все указания врача, то демодекоз быстро переходит в хроническую форму, которая труднее поддается лечению. Коварство заболевания в том, что через некоторое время внешние признаки заболевания пропадают, но может возникнуть повторное самозаражение.
Поэтому лечение демодекоза достаточно длительное и включает в себя ряд мер, среди которых следующие:
- соблюдение правил личной гигиены, дезинфекция постельного белья;
- обработка век специальными средствами, очистка кожи от корочек и налета;
- обработка основания ресниц с помощью капель или бактерицидного геля;
- регулярное нанесение на веки назначенной врачом лечебной мази;
- регулярный массаж век и удаление появившихся выделений вместе с клещами;
- использование физиотерапевтических методов — магнитотерапии, электрофореза и т.д.;
- соблюдение диеты с исключением сладостей, острой и соленой пищи;
- повышение иммунитета, устранение очагов хронической инфекции.
Медикаментозное лечение демодекоза глаз
Лечение демодекоза заключается в проведении процедур дважды в день. Сначала осуществляют спиртовую обработку век настоем календулы или эвкалипта. Также рекомендуется намыливать основание ресниц дегтярным мылом, которое обладает антисептическим действием.
Эффективна обработка краев век 3% глазными каплями Карбохол несколько раз в неделю (это способствует сокращению круговой глазной мышцы и выходу содержимого желез вместе с клещами).
По указанию врача можно дважды в день применять гель для глаз Stopdemodex или Блефарогель.
При появлении воспаления в глазах вам понадобятся такие антибактериальные капли, как Дексагентамицин, Левомицетин, Ципрофлоксацин и т.д.
Не оставляйте демодекоз глаз без внимания и не занимайтесь самолечением! Только доктор, проведя соответствующее обследование, может назначить лечение, которое окажется наиболее эффективным против клещей. Офтальмолог предложит вам и и последующую профилактику заболевания.
-
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Содержание
- Причины возникновения демодекоза век у человека
- Симптомы при демодекозе
- Диагностика заболевания
- Как избавиться от демодекоза век у человека
- Профилактические мероприятия, предупреждающие демодекоз
- Лечение демодекоза глаз в многопрофильной клинике «Международный Центр Охраны Здоровья»
От 80% до 90% информации о внешнем мире человек получает с помощью зрительного аппарата. Он представляет собой сложную систему, состоящую из роговицы, хрусталика, стекловидного тела влаги передней камеры, окружающих оболочек. Офтальмологические патологии не являются редкостью, они разнообразны по видам, симптоматике. Самую распространенную группу составляют воспалительные заболевания, в их числе – демодекоз.
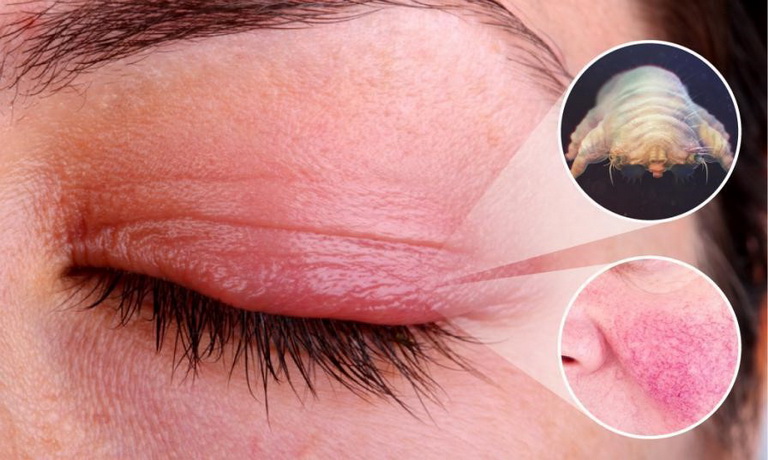
Демодекоз век (демодекозный блефарит) — это воспаление конъюнктивы, века либо иного участка глаза. Возникает оно в результате интоксикации продуктами жизнедеятельности демодекса – глазного клеща. Микроскопический паразит обитает в сальных железах, волосяных фолликулах, на веках, ресницах, бровях. В норме он даже полезен, поскольку питается омертвевшими клетками и избыточными липидами на коже. Клещи демодекс есть у каждого, они нормально сосуществуют с человеком. Но как только появляется провоцирующий фактор, микроорганизмы начинают активно размножаться.
Сдать анализ на демодекоз в Москве и получить консультацию врача-офтальмолога можно в «Международном Центре Охраны Здоровья» Медведева.
Причины возникновения демодекоза век у человека
Интересный факт – болезнь развивается не у всех носителей ресничного клеща. Симптомы зачастую характерны для людей с:
- ослабленной иммунной системой;
- нарушениями обмена веществ;
- хроническими заболеваниями желудочно-кишечного тракта.
Провоцирующими факторами могут стать:
- злоупотребление спиртным или кофе;
- нервное напряжение, стрессы;
- продолжительное пребывание на солнце;
- посещение бани, сауны;
- большие нагрузки на зрение при астигматизме или дальнозоркости.
Активизации Demodex Folliculorum и Demodex Brevis также способствует применение косметических средств с содержанием гормонов. Косметика сама по себе может стать рассадником микроорганизмов железницы из рода Demodex. Например, попадание микроскопических паразитов в емкость с кремом приводит к постоянному самозаражению. Наиболее предрасположены к такой патологии люди с чувствительной кожей.
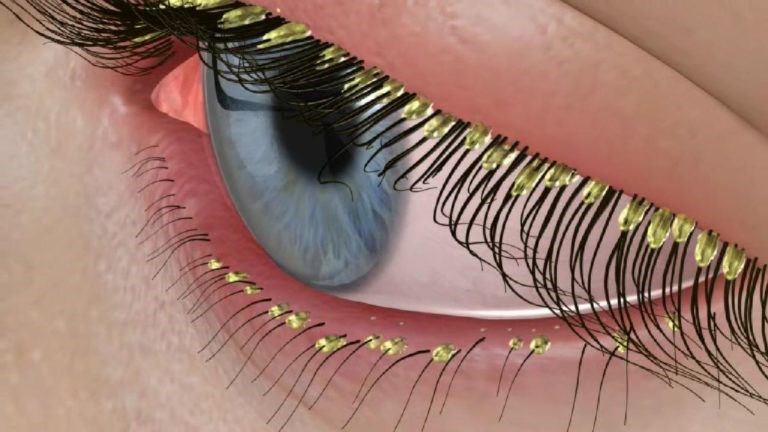
Симптомы при демодекозе
Клинические проявления возникают после проникновения глазного клеща в зону волосяных фолликулов. По мере того, как их число растет, более выраженными становятся такие симптомы:
- воспаленные ресничные фолликулы;
- красные высыпания дерматологического характера;
- чрезмерное выпадение ресниц;
- отеки, гнойные выделения, жжение, ощущение инородного предмета в глазах;
- зуд, болезненные ощущения, шелушения, небольшие гнойники.
В сложных ситуациях на лице больного возникает угревая сыпь. В некоторых случаях развивается насморк, не сопровождаемый прочими признаками, характерными для простуды.
Патология может протекать изолированно или сочетаться с блефаритом, конъюнктивитом, кератитом, демодекозными уплотнениями на лице и иных участках тела.
Диагностика заболевания
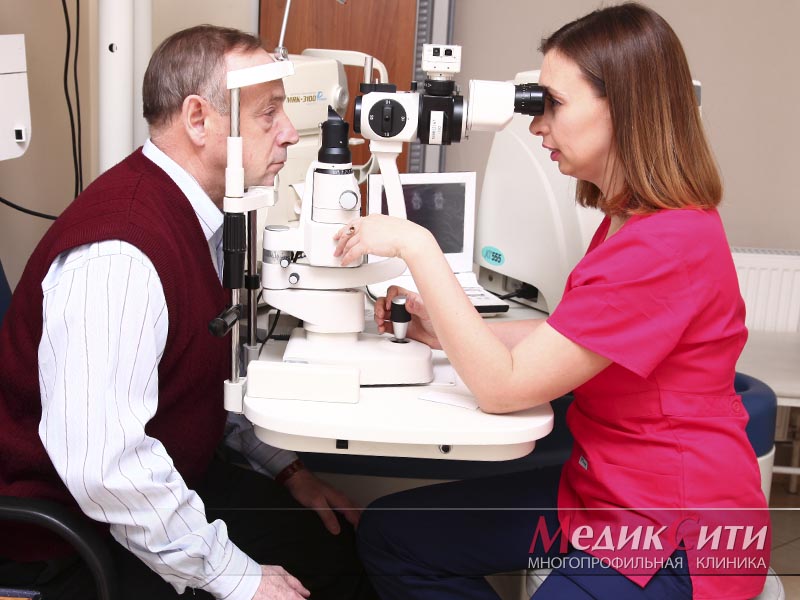
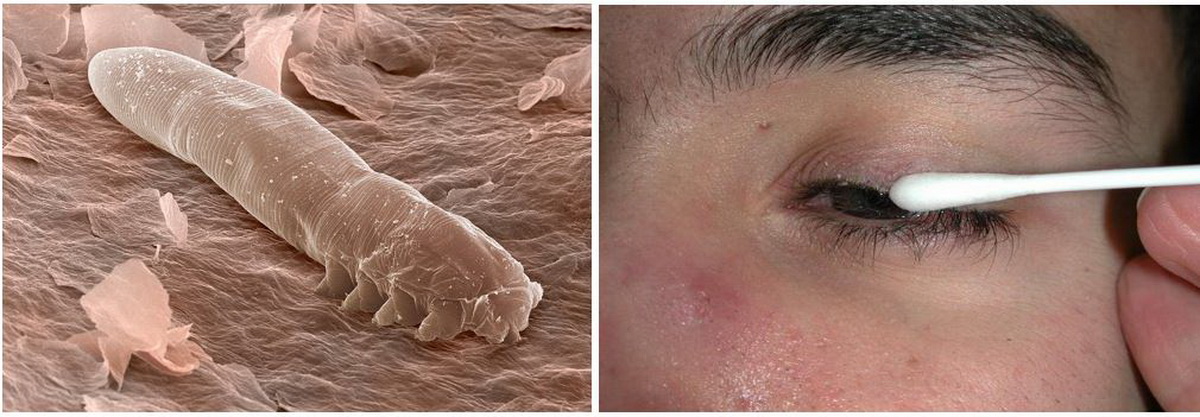
Постановка точного диагноза не вызывает трудностей и не требует подготовительных мероприятий. Для этого пациент сдает соскоб на демодекоз. Тест можно пройти в лаборатории медучреждения по месту прописки, в диспансере. Но бюджетные организации не всегда располагают нужным материалом для обследования.
Процедура биомикроскопии глаза заключается в отборе ресничек и волосков бровей без повреждения волосяных фолликулов, исследовании их под микроскопом, подсчете паразитов, личинок, яиц. Их число в норме составляет 0–1, наличие 3–4 и более микроорганизмов на 6 ресницах свидетельствуют об отклонении.
Перед сеансом не рекомендуется пользоваться косметикой, кремами, глазными каплями, если пациент прибегает к ним в связи с наличием нарушений функционирования зрительного аппарата.
Как избавиться от демодекоза век у человека
Если у больного присутствуют кожные высыпания в сочетании с сильным зудом, покраснениями, следует обратиться к узкопрофильным специалистам:
- При локализации паразита на веках и повреждении ресничных луковиц, восстановлением занимается врач-офтальмолог.
- При очагах воспаления на волосяном покрове – трихолог.
- При поражении кожных покровов обращаться стоит к дерматологу.
Лечение демодекоза обычно проходит без особых проблем, но на выздоровление может уйти до 6 месяцев. Начало терапии состоит в купировании канала инфекции, нормализации защитных функций эпидермиса.
Восстановление должно быть комплексным. Для этого доктор собирает подробный анамнез. Исходя из полученной информации, он назначает подходящий вариант терапии. Обычно она состоит в:
- приеме иммуномодуляторов, витаминных комплексов;
- назначении медикаментов для восстановления работы ЖКТ;
- использовании противогельминтных лекарств широкого спектра действия;
- назначении антигистаминных препаратов, снижающих раздражение;
- постоянной обработке проблемных зон лечебными составами, мазями.

Назначаемые докторами мази и гели снижают количество взрослых особей и препятствуют их последующему размножению, исключают увеличение областей локализации. Нередко в качестве дополнения к лечению выписывают средства Demodex-complex, состоящие из мыла, крема, тоника.
Чтобы повысить эффективность борьбы и профилактики с заболеванием, можно использовать лечебный шампунь «Демазол». Входящие в состав растительные компоненты – пижма, ромашка, вербена, череда, березовый деготь – эффективны при дерматитах различной этиологии. Они способствуют гибели глазных клещей, личинок и яиц паразитов. Средство защищено патентами РФ: №2611347, №2611346, №2192860. Патенты РФ на имя Медведева И.Б.
Профилактические мероприятия, предупреждающие демодекоз
При первичном заражении этой болезнью профилактика должна быть направлена на общее повышение иммунитета.
Огромное значение имеет соблюдение гигиены, чередование зрительных нагрузок с периодами отдыха, постоянные визиты к офтальмологу для профилактического осмотра.
Если заболевание носит хронический характер, профилактика должна быть ориентирована на исключение самозаражения:
- Для протирания глаз необходимо применять одноразовые салфетки.
- Подвергать обработке антисептическими растворами очки.
- Минимизировать контакты с лицом, не касаться глаз без надобности.
- Обрабатывать лицо лосьонами с содержанием спирта.
- Дезинфицировать бритвенные станки.
- После массажа век умываться.
- Как можно чаще менять постельное белье либо перед сном класть на подушку одноразовую салфетку из ткани, либо проглаживать бельё горячим утюгом.
Вся косметика, инструменты для ее нанесения, линзы должны быть продезинфицированы либо утилизированы. При соблюдении этих правил вылеченная патология не возникнет снова и не распространится на остальные участки кожи.
Лечение демодекоза глаз в многопрофильной клинике «Международный Центр Охраны Здоровья»
Квалифицированные дерматокосметологи нашей клиники выполняют осмотр, берут анализ на демодекс (ресницы, кожа), с помощью новейшего лабораторного оборудования ставят диагноз в течение суток. Такой подход позволяет быстро выбрать методы лечения. В нашей аптеке также можно приобрести лечебный шампунь «Демазол». Он выполнен на основе экстрактов череды, ромашки, дегтя березового, вербены, пижмы. Эти целебные растения благотворно воздействуют на кожу головы и волосы. Средство не нарушает естественного роста волос, делает их блестящими, шелковистыми и объемными.
Наши врачи проходят подготовку в России и за границей. Оказывая платные услуги, мы можем отправлять наш персонал на обучение современным стандартам медицины. Узнать цены на лечение при демодекозе можно, позвонив по нашему номеру.



