Описание препарата Ульгастран (таблетки, 1 г) основано на официальной инструкции, утверждено компанией-производителем в 2003 году
Дата согласования: 31.07.2003
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав и форма выпускa
- Фармакологическое действие
- Характеристика
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Условия хранения
- Срок годности
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Состав и форма выпускa
1 таблетка содержит сукральфата 1 г, а также вспомогательные вещества: стеарата магния
0,01 г, поливинилпирролидона К-25 0,04 г; в контурной ячейковой упаковке 10 табл., в коробке 5 упаковок.
Фармакологическое действие
Фармакологическое действие
—
антацидное, противоязвенное.
Характеристика
Таблетки белого цвета, круглые, плоские.
Фармакодинамика
Защищает слизистую оболочку желудка в кислой среде. Связывает желчные кислоты и пепсин. Оказывает болеутоляющее действие, ускоряет заживление язв.
Фармакокинетика
При приеме внутрь всасывание из ЖКТ составляет 1–2%, всосавшийся сульфат дисахарозы выводится почками.
Показания
Язвенная болезнь желудка и двенадцатиперстной кишки; воспаление слизистой оболочки ЖКТ, обусловленное рефлюкс-эзофагитом; профилактика образования стрессовых язв и рецидивов язвенной болезни желудка и двенадцатиперстной кишки.
Противопоказания
Гиперчувствительность, почечная недостаточность, уремия, проведение диализа, гипофосфатемия, беременность, детский возраст до 4 лет.
Применение при беременности и кормлении грудью
При беременности возможно только в случае крайней необходимости (исследования не проведены). С осторожностью при кормлении грудью (не установлено, проникает ли в грудное молоко).
Способ применения и дозы
Внутрь, натощак, запивая большим количеством воды, по 1 г перед завтраком, обедом, ужином и на ночь.
Побочные действия
Со стороны нервной системы и органов чувств: головокружение, сонливость, головная боль.
Со стороны органов ЖКТ: запор или диарея, сухость во рту, рвота, метеоризм, дискомфорт в животе, изжога.
Взаимодействие
Понижает всасывание тетрациклинов, фенитоина, теофиллина, дигоксина, фторхинолонов, циметидина, ранитидина (при совместном назначении необходимо соблюдать перерыв 2 ч). Может тормозить абсорбцию варфарина (необходима осторожность при совместном применении). Снижает противогрибковое действие кетоконазола. Антацидные средства уменьшают защитное действие Ульгастрана.
Условия хранения
В сухом, защищенном от света месте, при комнатной температуре.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Содержание:
- Лучшие средства от гастрита
- Нексиум
- Панзинорм
- Гастрофарм
- Мотилиум
- Викалин
- Облепиховое масло
- Де-Нол
- Ранитидин
- Омепразол
- Ренни
- Нольпаза
- Эзолонг
- Что такое гастрит
- Что такое хронический гастрит
- Методы лечения гастрита
- Как выбрать лекарство от гастрита
- Вопрос-ответ
- В каких случаях нужна помощь скорой?
- Возможно ли самостоятельно принимать лекарства?
- Возможно ли восстановление без диеты?
Гастрит сопровождается воспалительным процессом слизистой оболочки желудка. Проявляется болезненными ощущениями, приступами тошноты или рвоты, тяжестью, изжогой, метеоризмом, расстройством кишечника. Повышается или снижается кислотность, чаще всего такие проявления наблюдаются после приема пищи. Нарушается выработка ферментов, необходимых для переваривания пищи, появляется тяжесть и дискомфорт в области эпигастрии. Чтобы поставить правильный диагноз, проводятся обследования. Самый действенный метод диагностики – эзофагогастродуоденоскопия, которая показывает изменения в слизистой, очаги изъязвления, гипертрофию и прочие признаки гастрита. Лечение должно назначаться врачом после предварительного обследования. Самостоятельно использовать какие-либо препараты не рекомендуется.
Лучшие средства от гастрита
Для лечения гастрита используются препараты в разных формах выпуска и с разными активными веществами. Схема терапии составляется гастроэнтерологом после получения результатов анализов.
Нексиум
Активным веществом в составе является эзомепразол. Его применяют для лечения болезней желудочно-кишечного тракта, которые связаны с повышением выработки соляной кислоты. После пройденного курса лечения уменьшается секреция агрессивных желез пищеварительной системы, которые активизируются при развитии гастрита и язвенного заболевания. Благодаря этому препарату, язвы заживают быстрее, устраняются симптомы гастрита и рефлюкс-эзофагита.
Разрешается к применению детям с одного года для уменьшения проявлений гастроэзофагеального рефлюксного заболевания. Нужно быть осторожными при использовании людям с тяжелой недостаточностью функций почек.
Панзинорм
В схеме комплексного лечения гастрита, при котором кислотность понижена, назначается Панзинорм. Форма выпуска – капсулы. В составе содержится активное вещество – панкреатин. Благодаря этому элементу, улучшается функция переработки пищи за счет активности ферментов. Назначается для лечения воспалительного и дистрофического заболевания пищеварительной системы. Применяется для взрослых и детей. Не назначается для уменьшения проявлений острого панкреатита. Не рекомендуется принимать параллельно с антацидами – Алмагелем, Ренни, Гасталом.
Гастрофарм
Это гастропротекторный препарат, способствует восстановлению слизистой оболочки желудка и кишечника. В составе содержит лактобактерии, которые вырабатывают молочную кислоту. Эта молочная кислота принимает непосредственное участие в регенерации тканей слизистой оболочки. Нередко Гастрофарм входит в схему лечения заболеваний органов пищеварительной системы.
Показано применять Гастрофарм для лечения гастрита в острой и хронической форме, также применяется в составе комплексной терапии язвенного заболевания желудка и двенадцатиперстной кишки. Выпускают в форме таблеток. Их проглатывают, разжевывают либо растворяют в воде. Можно использовать детям с трехлетнего возраста. Противопоказания к использованию отсутствуют.
Мотилиум
Активное вещество в составе Мотилиума – домперидон. С его помощью восстанавливается моторика желудка и кишечника. Это средство экстренной помощи при вздутии и метеоризме. Также препарат помогает уменьшить выраженность симптоматики при хроническом гастрите. Избавляет от тяжести и дискомфорта в желудке, купирует приступы тошноты и рвоты. Лекарственное средство выпускают в форме таблеток. Их принимают до еды. Для детей есть форма выпуска суспензия.
Не разрешается применять в период гестации и лактации, а также людям с аллергической реакцией на домперидон. Не принимать параллельно с Эритромицином и Кетоконазолом. Запрещен к приему, если в анамнезе хроническая недостаточность сердечной функции и при наличии желудочного кровотечения.
Викалин
Выпускают в форме таблеток. Приобрести можно по рецепту гастроэнтеролога. Викалин оказывает комбинированное действие, благодаря тому, что в состав входят растительные компоненты и висмут. Активными веществами в составе являются:
- субнитрат висмута;
- корневище аира;
- кора крушины;
- карбонат магния;
- гидрокарбонат натрия;
- рутозид.
Оказывает быстрое антацидное действие, уменьшает выработку соляной кислоты. Присутствует спазмолитический, вяжущий и послабляющий эффект. Способствует регенерации поврежденных участков эпителия пищевода. Назначается для лечения язвенного заболевания желудка и кишечника, гиперацидного гастрита и диспепсии. Запрещено использовать детям до 18 лет, беременным и кормящим женщинам. Не разрешается принимать при гипоацидном гастрите, при недостаточности функции почек, при аппендиците и энтероколите. Негативными реакциями являются аллергия и расстройство кишечника.
Облепиховое масло
Это натуральный препарат, обладает выраженным эффектом при лечении гастрита, язвенного заболевания. Помогает восстановить желудочно-кишечный тракт после перенесенного хирургического вмешательства. Форма выпуска – капсулы. Благодаря им, заживление слизистой оболочки происходит быстрее. Состав натуральный, поэтому противопоказаний мало. Среди них: детский возраст, наличие холецистита или гепатита. Дозировки и продолжительность курса лечения определяются врачом.
Де-Нол
Это таблетки, приобрести их можно в аптеке по рецепту лечащего врача. Это гастропротекторный препарат, в составе содержит активное вещество под названием цитат висмута. После растворения в желудке это вещество создает тонкую защитную пленку на поверхности эпителиального слоя желудка и кишечника. Оказывает антимикробное действие, ликвидирует клетки Хеликобактер Пилори, который вызывает гастрит и язвенное заболевания.
Де-Нол оказывает вяжущий и противовоспалительный эффект. Способствует заживлению поврежденных участков слизистой оболочки, защищает эпителий от негативного влияния соляной кислоты. Назначается для лечения язвенного заболевания, диспепсии, гиперацидного гастрита, неспецифического язвенного колита. Среди противопоказаний в инструкции можно выделить:
- тяжелые формы нарушения почечной функции, недостаточность функции почек;
- гестацию;
- лактацию.
Среди негативных реакций выделяют дискомфортные ощущения в области эпигастрии, приступы головных болей, высыпания на поверхности эпидермиса.
Ранитидин
Форма выпуска – таблетки и растворы для внутримышечного и внутривенного введения. Приобрести можно по рецепту доктора. В состав входит активное вещество – ранитидин. Этот компонент уменьшает функции пищеварительных желез, которые вырабатывают соляную кислоту в избытке. Так кислотность снижается, желудочный сок не оказывает агрессивное воздействие на стенки слизистой оболочки. Назначается для лечения язвенного заболевания, гиперантацидного гастрита, изжоги, рефлюкс-эзофагита, диспепсии.
Не назначается в таких случаях:
- индивидуальная непереносимость ранитидина;
- детский возраст;
- период вынашивания ребенка;
- тяжелые болезни печени;
- недостаточность почечной функции.
Негативные реакции после приема:
- расстройство кишечника;
- повышенный метеоризм и вздутие;
- приступ головной боли;
- слабость.
Омепразол
Форма выпуска – капсулы, раствор для внутривенных или внутримышечных инъекций. Приобрести можно по рецепту гастроэнтеролога. Этот препарат уменьшает избыточную выработку соляной кислоты. В составе содержится активное вещество омепразол. Благодаря уменьшению количества желудочного сока, слизистая не страдает от его агрессивного воздействия. Омепразол назначается для лечения:
- гиперантацидного гастрита;
- язвенных поражений;
- рефлюкс-эзофагита;
- комплексной терапии при Хеликобактер Пилори.
Не разрешается использовать в таких случаях:
- индивидуальная непереносимость Омепразола;
- период гестации и грудного вскармливания;
- детский возраст до 18 лет.
Негативными реакциями после приема являются:
- нарушение функций системы пищеварения;
- слабость;
- приступы головной боли и головокружения.
Ренни
Это таблетированное средство, которое нужно рассасывать в полости рта. Приобрести можно без рецепта. Это антацидный препарат, который уменьшает выработку соляной кислоты. В составе содержит карбонат магния и карбонат кальция. Успокаивает раздраженную слизистую оболочку, способствует ее регенерации. Применяется в таких случаях:
- чтобы избавиться от приступов изжоги при гиперантацидном гастрите;
- для устранения деспептических проявлений;
- в составе комплексной терапии язвенного заболевания.
Не используется в таких случаях:
- при аллергической реакции на активные вещества;
- при тяжелых поражениях почек;
- при избытке кальция в крови;
- при дефиците фосфора в крови;
- при мочекаменном заболевании;
- в детском возрасте;
- при непереносимости галактозы и лактозы.
Нольпаза
Форма выпуска – таблетки и лиофилизат для внутривенных инъекций. Содержит в составе активное вещество – пантопразол. Уменьшает секрецию желез желудка, которые вырабатывают кислоту. Применяется для лечения:
- гастроэзофагеальной рефлюксной болезни, эрозивно-язвенного рефлюкс-эзофагита;
- изжоги;
- язвенного заболевания желудка и двенадцатиперстной кишки, эрозивного гастрита;
- синдрома Золлингера-Эллисона.
Не разрешается использовать в таких случаях:
- при наличии гиперчувствительности к пантопразолу, бензидамолу;
- в детском возрасте;
- при непереносимости фруктозы.
Среди побочных действий можно выделить тромбоцитопению, бессонницу, приступы головных болей, расстройство кишечника, метеоризм, боли в эпигастрии, высыпания на коже.
Эзолонг
В составе содержится активное вещество под названием эзопразол. Форма выпуска – капсулы и таблетки. Обладает выраженным действием при лечении гастрита, способствует регенерации слизистой оболочки, уменьшает выраженность воспалительного процесса, устраняет негативное воздействие соляной кислоты на поверхность эпителия желудка. Назначается для лечения гастрита, язвенного заболевания, рефлюкс-эзофагита.
Не рекомендуется использовать во время беременности и лактации, при индивидуальной непереносимости, при желудочном кровотечении. Дозировки и продолжительность курса лечения назначаются доктором после предварительного обследования.
Что такое гастрит
При остром гастрите резко воспаляется слизистая оболочка пищевода и пищеварительного тракта. Вызывают такие изменения негативные экзогенные или эндогенные факторы. При прохождении эзофагогастродуоденоскопии обнаруживается покраснение, очаги воспаления на слизистой, изъязвления. Встречаются островки с небольшими, мелкими разрывами, участки кровотечения.
Причиной развития острого гастрита являются различные раздражители. Они негативно воздействуют на поверхность слизистой оболочки, которая защищает ткани желудка. Среди таких раздражающих средств нередко выделяют аспирин либо нестероидные противовоспалительные средства, токсины, спиртные напитки. Возбудителем воспаления также становится бактерия Хеликобактер Пилори. Эта бактерия может долгое время находиться в желудке, ничем себя не проявляя. При появлении благоприятных условий она активизируется и начинает размножаться.
Среди других причин гастрита можно выделить:
- курение, злоупотребление спиртными напитками;
- неправильное питание – употребление слишком горячих или холодных продуктов, частые переедания, употребление жареных и жирных блюд в большом количестве;
- аутоиммунные заболевания;
- перенесенные инфекционные заболевания;
- негативное влияние токсинов извне;
- частые стрессы.
При развитии острого гастрита появляются такие симптомы:
- расстройство кишечника;
- метеоризм и сильное вздутие;
- боли в эпигастральном отделе;
- приступы тошноты и рвоты;
- потеря веса на фоне ухудшения аппетита и плохой переработки пищи;
- гипертермия, слабость, симптомы интоксикации.
При ярко выраженной клинической картине необходимо как можно раньше посетить врача. Диагноз острый гастрит ставится на основании жалоб пациента и после прохождения эзофагогастродуоденоскопии. Также нужно сдать анализ крови на Хеликобактер Пилори, пройти ультразвуковое исследование.
Что такое хронический гастрит
Хронический гастрит – это продолжительный, но неярко выраженный воспалительный процесс на слизистой оболочке желудка. В таком случае эпителий повреждается постепенно. Он истончается, нормальные клетки начинают разрушаться. Во многих случаях при хроническом гастрите яркая клиническая картина отсутствует. При продолжительном разрушении слизистой оболочки нарушается работа желез, которые вырабатывают соляную кислоту. Так возникает расстройство пищеварительной системы. Параллельно ухудшается способность тканей поглощать витамин В12, а это чревато развитием анемии.
Независимо от формы развития заболевания, важно вовремя проходить курс лечения, чтобы исключить риск развития осложнений. Для этого используются таблетки и другие препараты, благодаря которым устраняется симптоматика воспалительного процесса, слизистая восстанавливается и становится защищенной от негативного влияния различных факторов.
Методы лечения гастрита
Лечением гастрита, независимо от его формы, занимается гастроэнтеролог. Чтобы поставить правильный диагноз, проводятся дополнительные обследования. После того, как поставлен диагноз, назначается схема лечения.
Особенности терапии зависят от того, какая форма гастрита диагностирована. Очень важным этапом в лечении является избавление от раздражителя. Чтобы уменьшить выработку соляной кислоты в желудке, применяются антацидные препараты, антагонисты гистаминовых рецепторов. Также применяется курс лечения ингибиторами протонной помпы. Чтобы снять тошноту, назначаются соответствующие препараты с домперидоном либо церукалом в составе.
Чтобы нейтрализовать активность Хеликобактер Пилори, применяется курс антибактериальных препаратов. Дополнительно назначаются препараты висмута. При удалении раздражителя воспалительный процесс удается ликвидировать в течение двух недель.
Чтобы остановить дальнейшее прогрессирование патологических процессов при хроническом гастрите, применяются антибактериальные препараты, антациды. Чтобы восстановить количество витамина В12, используются инъекционные лекарства. Важно регулярно проходить обследования, чтобы исключить риск развития предраковых изменений.
В большинстве случаев используются консервативные методы терапии. Очень важно параллельно с прохождением курса лекарственных средств придерживаться диеты. Нужно отказаться от употребления слишком горячих и холодных блюд, жареных, жирных, соленых, острых, кислых продуктов. Следует исключить употребление спиртных напитков. Рацион должен быть правильным, диетическим. Для достижения ремиссии, важно придерживаться всех врачебных рекомендаций, соблюдать все дозировки лекарств.
В схему лечения входят:
- антибиотики – Тетрациклин, Метронидазол, их нужно принимать около двух недель;
- антацидные препараты – используются, чтобы нейтрализовать количество соляной кислоты, также они обладают обволакивающим действием и защищают слизистую оболочку от повреждений;
- ингибиторы протоновой помпы – Омез, Нольпаза, Эзолонг.
Заниматься самостоятельным лечением нельзя, поскольку только врач может в каждом конкретном случае определить дозировки и продолжительность курса терапии.
Как выбрать лекарство от гастрита
При выборе лекарственных средств врач должен обязательно учитывать возможные противопоказания и индивидуальную непереносимость действующих веществ.
Также учитывается возрастная категория, степень развития симптомов, общее состояние пациента, выраженность патологических изменений в слизистой желудка.
Вопрос-ответ
В каких случаях нужна помощь скорой?
Необходимо незамедлительно вызывать скорую помощь, если появляются такие опасные симптомы:
- приступ рвоты с кровью, черный стул;
- постоянные приступы рвоты и резкая потеря массы тела;
- сильная слабость, приступы головокружений и обмороки;
- высокая температура тела.
Возможно ли самостоятельно принимать лекарства?
Самостоятельное лечение гастрита недопустимо, поскольку невозможно самостоятельно определить степень поражения тканей. Также только врач может подобрать оптимальные средства, которые облегчат состояние, уменьшат симптоматику и активизируют процессы заживления тканей слизистой оболочки.
Возможно ли восстановление без диеты?
При лечении гастрита соблюдение определенного рациона является обязательным. Поскольку чтобы активизировать процессы регенерации, уменьшить выработку соляной кислоты и защитить слизистую от разрушений, необходимо правильно питаться. Нужно исключить потенциальные раздражители — алкоголь, жирные и жареные продукты, слишком горячие или холодные блюда. Благодаря комплексному подходу, терапия будет успешной.
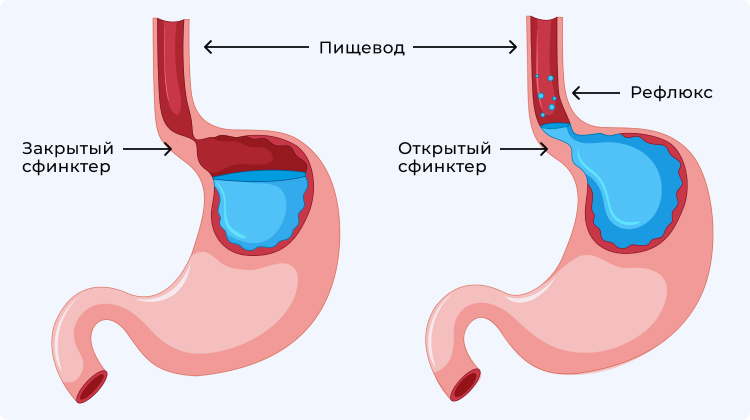
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором количество рефлюкса желудочного сока в пищевод превышает нормальный предел и вызывает или не вызывает симптомов повреждения слизистой оболочки пищевода. Это означает, что ГЭРБ не может вызывать недомогание пациента до тех пор, пока болезнь не обострится.
Патофизиология
В нормальных условиях (у здорового человека) содержимое желудочного сока с повышенной кислотностью периодически попадает в пищевод, но внутренние защитные механизмы либо снижают количество выделяемой кислоты до минимума, либо удаляют кислоту, которая быстро удаляется путем «очищения» пищевода. Поэтому симптомы кислотного раздражения пищевода не ощущаются или минимальны.
Механизмы, которые защищают пищевод от желудочной кислоты, включают нижний сфинктер пищевода (сфинктер) и нормальную перистальтику пищевода (моторику). Когда эти механизмы нарушаются, возникает рефлюкс и возникают симптомы ГЭРБ.
Этиология: новый подход
Согласно преобладающей теории (с 1935 г.), ГЭРБ возникает, когда кислый желудочный сок выливается из желудка в пищевод, химически и механически повреждая слизистую оболочку пищевода, вызывая ее ожоги, раздражение, эрозии и, в конечном итоге, более серьезные последствия. Однако эта традиционная теория химического и механического раздражения слизистой оболочки пищевода не может полностью объяснить многие вещи, связанные с началом, симптомами и течением ГЭРБ.
В настоящее время появились сообщения о том, что ГЭРБ может быть иммунным воспалительным заболеванием, вызванным иммунными реакциями, а не прямым химическим повреждением слизистой оболочки пищевода желудочным соком. Гипотеза об этиологии иммунной ГЭРБ подтверждается одним из клинических исследований, проведенных в США. Результаты исследования были опубликованы в журнале American Medical Ассоциация.
Предварительные данные этого исследования показали, что Т-лимфоцитарный эзофагит, гиперплазия базальных клеток и клеток селезенки наблюдались у пациентов с тяжелой ГЭРБ, эффективно лечившихся ингибиторами протонной помпы (ИПП) после отмены ИПП, но с устойчивыми поверхностными клетками.
По словам руководителя исследования из Далласского медицинского центра ветеранов д-ра. Керри Данбар, это открытие предполагает, что патогенез рефлюксной болезни может быть связан больше с медиаторами воспаления и цитокинами, чем с химическим повреждением слизистой оболочки пищевода.
Воспалительная иммунная теория ГРЭБ могла бы легче и лучше объяснить не только начало и течение типичных симптомов этого заболевания, но и патофизиологию осложнений этойпатологии — метаплазию пищевода и слизистой оболочки Барретта.
Недавние экспериментальные исследования на крысах также предполагают, что ГЭРБ более связана с иммунным, а не химическим кислотным поражением слизистой оболочки пищевода. Считается, что рефлюкс и химическое кислотное раздражение только инициируют иммунные воспалительные реакции в слизистой оболочке пищевода и, следовательно, играют менее важную роль.
Если иммуно-воспалительная теория этиопатогенеза ГЭРБ окажется верной, возможно, потребуется пересмотреть существующий режим лечения и профилактики рецидивов ГЭРБ. Не исключено, что расположение и роль антисекреторных препаратов (ИПП, блокаторы H2) могут измениться.
Предполагается, что иммунная теория рефлюксной болезни может более подробно объяснить причины и сущность не только типичных, но и недавно описанных атипичных форм (так называемых подтипов) ГЭРБ.
Исследователи предполагают, что ИПП и блокаторы H2 могут оставаться наиболее важными препаратами для лечения ГЭРБ, но схема лечения этого заболевания также должна включать препараты, влияющие на каскад иммунно-воспалительного ответа, особенно для более тяжелых и рефрактерных форм ГЭРБ.
Лечение гастроэзофагеальной рефлюксной болезни
Согласно действующим руководствам, ГЭРБ лечится поэтапно. Цель лечения: контролировать симптомы заболевания, лечить эзофагит, предотвращать рецидивы эзофагита и осложнения заболевания.
Лечение ГЭРБ состоит из следующих этапов:
- Изменение образа жизни и контроль секреции желудочного сока (антациды, PSI, H2B).
- При необходимости применяется хирургическое лечение, проводится корректирующая антирефлюксная операция.
Немедикаментозные меры предполагают следующее:
- Уменьшение лишнего веса;
- Отказ от определенных напитков и продуктов (алкоголь, шоколад, цитрусовые, помидоры), мяты, кофе, лука, чеснока;
- Частое питание через равные промежутки времени;
- Сон минимум через 3 часа после еды, с поднятой головой (~ 20 см);
- Ограничение приседаний, наклонов туловища и т. д.
Медикаментозное лечение
Для лечения ГЭРБ используются несколько групп препаратов:
- антисекреторный (PSI, H2A);
- прокинетики (гидроксид алюминия и др.);
- антациды (гидроксид алюминия, гидроксид магния).
Антациды
До 1980-х годов антациды были стандартным средством лечения легкой формы ГЭРБ. Они по-прежнему используются для уменьшения симптомов легкого рефлюкса. Антациды принимают после каждого приема пищи и перед сном.
Антациды также полезны при побочных эффектах: они облегчают запор (алюминиевые антациды: ALternaGEL, Amphojel), могут усиливать жидкий стул (магниевые антациды: Phillips Milk of Magnesia). Гидроксид алюминия увеличивает pH содержимого желудка до >4 и подавляет протеолитическую активность пепсина, уменьшает симптомы расстройства желудка. Антациды не снижают частоту рефлюкса, но снижают кислотность текучего содержимого.
Гидроксид магния подавляет симптомы ацидоза, улучшает пищеварение. Антациды гидроксида магния осмотически задерживают жидкости в кишечнике, что растягивает стенки кишечника, стимулирует перистальтику кишечника и смягчает стул (слабительный эффект). При взаимодействии с соляной кислотой желудочного сока гидроксид магния превращается в хлорид магния.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают действовать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких препаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.
Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Антисекреторные препараты, блокаторы Н2-рецепторов
Это лечение первой линии при ГЭРБ легкой и средней степени тяжести и эзофагите I-II степени. В клинической практике обычно используются четыре блокатора H2: ранитидин, фамотидин, циметидин и низатидин. Они более эффективны в подавлении нестимулированной секреции желудочного сока с пищей и поэтому рекомендуются «натощак» или на ночь.
Н2-блокаторы эффективны при лечении легкого эзофагита (70-80% пациентов выздоравливают), а также в антирецессивном лечении и профилактике рецидивов. Эффективность блокаторов H2 снижается при длительном применении, что приводит к тахифилаксии. Блокатор H2 рекомендуется для пациентов, страдающих ночными симптомами рефлюкса, особенно в виске Барретта.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Прокинетики
Прокинетики эффективны только при лечении легкой формыГЭРБ. Если ГЭРБ протекает тяжелее, помимо прокинетиков обычно назначают препараты, угнетающие секрецию желудочного сока.
Из прокинетиков в Европейских клиниках назначают метоклопрамид (10 мг/день перорально) — это наиболее часто назначаемая схема у взрослых с ГЭРБ. Длительное лечение прокинетиками может быть опасным, с серьезными, даже со смертельным исходом, осложнениями.
[dcb id=9583]
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию
Дуодено-гастральный рефлюкс (ДГР) — одно из самых распространенных заболеваний верхних отделов желудочно-кишечный тракт (ЖКТ). По статистическим данным разных источников, патологическое нарушение занимает 60–90% от всех патологий пищеварительной системы. Кроме этого, в последние годы отмечается всплеск числа заболевших.
Пациентам с гастральным рефлюксом довольно часто диагностируется хронический гастрит, включая рефлюкс-гастрит С, язвенную болезнь желудка (ЯБЖ), щелочной гастрит, функциональная диспепсия, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), пищевод Барретта, рак желудка и ряд многих других заболеваний.
Дуодено-гастральный рефлюкс способен спровоцировать тяжелый гастрит и эзофагит, стать пусковым фактором метаплазии желудка и пищевода, на фоне чего может развиться плоскоклеточный рак пищевода. Есть данные исследований, где доказано развитие поражения дыхательной системы на фоне ДГР желудка, при этом появляются боли в грудной клетке, не взаимосвязанные с коронарными процессами. У части пациентов гастральный рефлюкс может стать причиной рецидивирующего катарального фарингита и пароксизмального ларингоспазма. Однако у 1/3 больных диагностируется «чистый» ДГР, при котором выставляется изолированный диагноз.
Таким образом, в результате заболевания течение многих функциональных и органических расстройств ЖКТ может осложняться, поэтому крайне важно своевременно диагностировать болезнь, клинически правильно интерпретировать результаты и проводить адекватное лечение.
Определение заболевания
Гастральный рефлюкс — это патологическое нарушение ЖКТ, характеризующееся спонтанным и повторяющимся обратным током желчи (регургитацией) из двенадцатиперстной кишки в желудок.
Этиология — основные причины возникновения
Выделяют несколько факторов, при воздействии которых может развиваться ДГР.
Анатомические особенности:
- врожденные и приобретенные патологии пищевода деструктивного генеза;
- грыжи диафрагмы;
- нарушения мышечного тонуса непосредственного нижнего пищеводного сфинктера;
- несостоятельность соединительных тканей.
Расстройства, при которых нарушается противорефлюксный барьер:
- злоупотребление кофеинсодержащими и алкогольными напитками;
- употребление пищи с чрезмерным содержанием жира и специй;
- прием в больших дозировках медикаментозных средств, например, барбитуратов, НПВС, гормонов, морфина;
- высокая активность симпатической системы;
- глистные инвазии;
- повышенное внутрибрюшной давление;
- травмы и опухоли, сдавливающие двенадцатиперстную кишку;
- проведение хирургических операций (повреждение сфинктерных мышц привратника, удаление желчного пузыря и пр.)
Кроме основных причин, на формирование рефлюкса влияет ожирение, малоподвижный образ жизни, а также пристрастие к курению.
Определение основной причины патологии, а также своевременная диагностика необходимы для назначения эффективного лечения.
Симптомы заболевания
Гастральный рефлюкс проявляется двумя ключевыми синдромами — болевым и диспепсическим.
Болевой синдром характеризуется разлитыми, без четкой локализации болями в эпигастрии, для которых свойственна спастичность (приступообразность). Преимущественно связаны с приемом пищи, первые проявления возникают через 30–40 минут. Характер болевого синдрома у каждого пациента индивидуален, в основном отмечаются ощущения средней и высокой интенсивности.
Диспепсический синдром включает в себя такие проявления, как:
- отрыжка резким кислым содержимым, воздухом;
- срыгивание кислым содержимым или непереваренной пищей;
- изжога, не зависящая от общей кислотности желудочного сока;
- чувство горечи во рту;
- желтый налет на языке;
- изменение характера стула с преимущественной склонностью к диарее;
- метеоризм;
- рвота, при которой по мере прогрессирования патологии наблюдаются не только пищевые комки, но и желчное содержимое.
В ряде случаев отмечается синдром раздраженного кишечника, у части больных может быть охриплость голоса, боли в области шеи, сухой, малопродуктивный кашель, нарушения сердечного ритма.
Задайте вопрос специалисту
Наши врачи ответят на любые интересующие вас вопросы
Патогенез заболевания
Желчь в составе рефлюкса поступает из двенадцатиперстной кишки в вышележащие отделы ретроградным током. Элементы дуоденального содержимого (наиболее агрессивны желчные кислоты, менее — трипсин и лизолецитин) повреждают слизистую оболочку, образуются изменения поверхностного эпителия по дистрофическому и некробиотическому типу, что в свою очередь ведет к возникновению рефлюкс-гастрита С. При наличии инфекции Helicobacter pylori повреждающий эффект от рефлюксата на желудок возрастает в несколько раз. При ДГР происходит заброс в вышележащие отделы ЖКТ, что провоцирует нарушения пищеварения, затрагивается мембранное и полостное пищеварение, нарушается всасывание ингредиентов с микроэлементами и витаминами, может возникнуть водный дисбаланс.
Признаками негативного воздействия гастрального рефлюкса являются атрофия, метаплазия и дисплазия. Данные проявления представляют большую угрозу для развития рака. Помимо этого, желчь в комплексе с панкреатическим соком разрушает слизистый барьер, в результате чего усиливается диффузия водородных ионов. Итогом данных процессов могут быть эрозии и язвы слизистой желудка.
Классификация и стадии развития
По типологии течения деструктивных процессов различают 4 разновидности болезни:
- поверхностный — для него характерно поражение только клеток слизистых структур;
- катаральный — присутствуют активные признаки воспаления;
- эрозивный — при этой форме происходит формирование очагов атрофии на слизистой с дальнейшим образованием эрозий и язв;
- билиарный — нарушается отток желчи из желчного пузыря в двенадцатиперстную кишку.
Гастропатия имеет 3 степени развития:
- 1 степень. Отличается незначительной регургитацией желчного содержимого, поэтому патпроцессы со стороны желудка незначительные.
- 2 степень. Характеризуется увеличенным количеством забрасываемой желчи, что вызывает воспалительные изменения в слизистой желудка, развивается и прогрессирует гастрит.
- 3 степень. Имеет выраженный симптомокомплекс, на первый план выходит болевой и диспепсический синдромы.
Возможные осложнения
При отсутствии лечения, некорректной медикаментозной терапии или тяжелом течении патологии, дуодено-гастральный рефлюкс может привести к развитию разнообразных осложнений, многие из которых являются угрожающими для здоровья и жизни. Наиболее часто диагностируются:
- эрозии слизистой желудка;
- гастроэзофагеальная рефлюксная болезнь;
- токсикоз-химический гастрит С;
- стеноз просвета пищевода;
- язвенная болезнь желудка;
- перерождение эпителиальной желудочной ткани.
Также существует риск появления аденокарциномы и других новообразований желудка.
Диагностика заболевания
Консультативный прием
На приеме врач детально собирает анамнез, после чего проводит визуальный осмотр, в процессе которого могут быть выявлены такие симптомы, как бледность кожи, пожелтение склер, желтоватый налет на языке и пр. После этого доктор выполняет пальпацию живота для выявления болевого синдрома, гиперестезии кожи. Также обязательно проводится аускультация области желудка и кишечника, что позволяет услышать специфические шумы при усиленной перистальтике.
К.м.н., Заслуженный врач РФ, врач гастроэнтеролог, гепатолог
Стаж
более 31 лет
Лякишева
Римма Владимировна
Врач гастроэнтеролог
Стаж
более 8 лет
Петриченко
Ольга Вадимовна
Врач гастроэнтеролог
Стаж
более 18 лет
Тумасова
Анна Валерьевна
Врач гастроэнтеролог
Стаж
более 5 лет
Брынина
Вероника Юрьевна
Д.м.н., профессор, врач-гастроэнтеролог
Стаж
более 36 лет
Кашкина
Елена Игоревна
Инструментальная диагностика
Диагностировать ДГР можно только на основании комплекса лабораторных и инструментальных методов. Выставить окончательный диагноз только на основании анамнеза и осмотра не предоставляется возможным вследствие массивного дифференциально-диагностического поиска и огромного количества патологий пищеварительного тракта, имеющих аналогичную симптоматику. Поэтому после осмотра назначается:
- рентгенография желудка и двенадцатиперстной кишки — подтверждением диагноза является регургитация бария в направлении от двенадцатиперстной кишки к желудку;
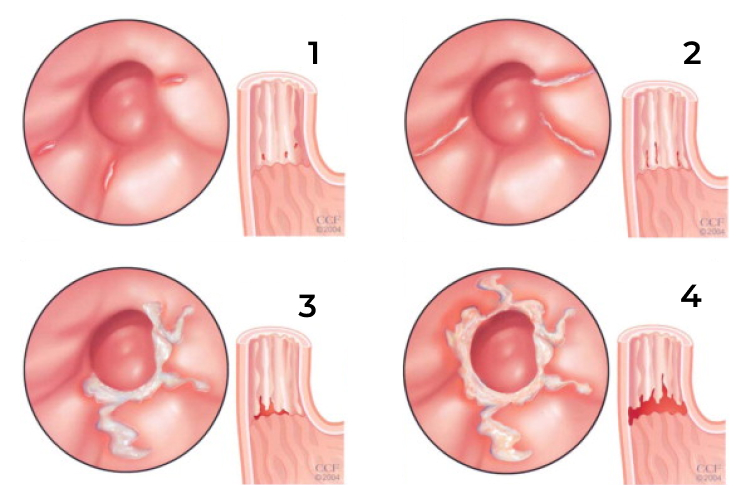
- ФГДС — наблюдается очаговый отек и гиперемия слизистой желудка, его внутреннее содержимое желтоватого цвета, привратник зияет;
- УЗИ — эхография с водной нагрузкой — выявляется ретроградный поток раствора от привратника к телу желудка, отмечаются пузырьки газа на эхогенных зонах;
- фиброоптическая спектрофотометрия — при помощи нее возможно оценить спектр абсорбционного билирубина.
Также в ходе обследования берется биопсия — соответствующий образец соскоба тканей для выявления новообразований в органах.
- Гастроскопия (ФГС, ФГДС, ЭГДС)
- УЗИ брюшной полости
Лабораторные исследования
Не менее важны для диагностики и лабораторные исследования, а именно:
- pH-метрия — позволяет определить профиль непосредственно внутрижелудочной рН, а также конкретную высоту рефлюкса;
- билиметрия — дает возможность выявить желчные кислоты, для этого берется соскоб с языка;
- биохимический и клинический анализ крови;
- Копрограмма.
После получения результатов пациент повторно приходит на прием к врачу для выставления точного диагноза и определения тактики лечения.
Лечение
С учетом первопричины болезни, степени ее выраженности, а также скорости прогрессирования, гастроэнтеролог назначает рациональную схему воздействия на патпроцесс и этиологический фактор. Лечебная тактика может включать как медикаментозную терапию (консервативную), так оперативное лечение.
Медикаментозная терапия
Терапевтическая схема включает такие группы препаратов, как:
- селективные прокинетики, ускоряющие выведение желудочного содержимого далее в тонкий кишечник, что препятствует регургитации (например, Мотилиум, Ондансетрон);
- невсасывающиеся антациды, обладающие адсорбирующим, обволакивающим и гастропротективным эффектом, быстро купируют боль (Маалокс, Альмагель, Фосфалюгель);
- ингибиторы протеиновой помпы с антисекреторным действием (например, Рабепразол, Эзомепразол);
- гастропротекторы, участвующие в образовании защитного слоя слизистой и инактивирующие желчные кислоты (Вентер, Ульгастран, Ребапимид);
- желчепоглощающие адсорбенты (Смекта, Полисорб, Лактофильтрум);
- урсофальк — изменяет свойства желчных кислот, в результате чего они становятся растворимыми и менее токсичными.
Выбор конкретного препарата, дозировку и длительность курса определяет только врач с учетом специфики патологии.
Физиопроцедуры
Физиотерапия подразумевает комплекс лечебных упражнений для укрепления брюшного пресса, а также использование аппаратных методов, позволяющих восстановить мышечную ткань и слизистую желудка.
При лечении ДГР назначаются:
- динамические токи — ускоряют регенеративные процессы на слизистой, нормализуют трофику тканей, восстанавливают мышечный тонус желудка;
- ультразвук — позволяет ликвидировать неприятные ощущения, снизить интенсивность воспалительного процесса;
- УВЧ — дает возможность снизить кислотность сока, а также регулирует процесс его выработки.
При выраженной болезненности назначается микроволновая терапия. Процедура способствует устранению воспаления, снижает выработку желудочного сока, нормализует моторику.
Диетотерапия
Комплексное лечение ДГР включает лечебное меню. Диета базируется на соблюдении ряда элементарных правил:
- прием пищи небольшими порциями, при этом промежутки между едой не должны превышать 3 часов;
- включение в меню вареных блюд, кисломолочной продукции, продуктов с повышенным содержанием клетчатки, а также нежирные сорта мяса;
- тотальное исключение копченостей и соленостей;
- отказ от свежих фруктов в период обострения заболевания;
- минимальное употребление или полное исключение кофе, алкоголя и любых газированных напитков.
После приема пищи необходимо некоторое время быть в вертикальном положении, сразу ложиться запрещено. Также целесообразно исключить интенсивные физнагрузки в течение 2 часов после еды.
Хирургические методы лечения
К хирургическому лечению прибегают в ситуациях, когда консервативная тактика не принесла положительного эффекта. Оперативное вмешательство проводится в нескольких направлениях:
- пилоропликация — назначается при зиянии привратника;
- если выявлены причины ХНДП, которые привели к гастрольному рефлексу, то осуществляется рассечение связки Трейца с последующим формованием дуоденоеюнального анастомоза. При выраженном спаечном процессе показан дуоденолиз.
При всех методиках применяется лапароскопический доступ с формированием 3–4 небольших отверстий в брюшной стенке.
Прогноз и профилактика
Профилактические мероприятия основаны в первую очередь на регулярном и рациональном питании, а также лечении хронических патологий пищеварительного тракта.
Любой прием лекарственных препаратов должен осуществляться только по рекомендации врача с соблюдением дозировок, кратности и длительности курса. Отсутствие самолечения — немаловажная профилактическая мера по предотвращению гастрального рефлюкса.
Ранняя диагностика гастропатии, адекватная лечебная терапия способствуют доброкачественному течению заболевания с благоприятным прогнозом. Запущенные случаи могут привести к тяжелым осложнениям, снижающим качество жизни, в ряде случаев вероятен летальный исход. К таким состояниям относится токсикоз-химический гастрит С, аденокарцинома и пр.
Заключение
Гастральный рефлюкс — одна из самых распространенных гастропатий, которая проявляется забросом содержимого ДПК в желудок. Ведущими клиническими симптомами выступают болевой и диспепсический синдромы. Может протекать как самостоятельное заболевание, так и в сочетании с другими расстройствами ЖКТ. При отсутствии терапии или неправильно подобранной медикаментозной схемы может осложняться опасными нарушениями, вплоть до малигнизации, поэтому крайне важно при первых симптомах сразу обращаться за помощью к врачу.
Список использованной литературы
- Гастроэнтерология. Национальное руководство /2020.-714
- Мазуренко Н.Н., Заблодский А.Н., Товсташов А.Л., Матющенко О.В. Дуоденогастральный рефлюкс и Helicobacter pylori: морфологическая оценка у детей. Доказательная гастроэнтерология. 2016;5(3):3‑9.
- Волков В.С., Колесникова И.Ю. Дуоденогастральный рефлюкс и язвенная болезнь двенадцатиперстной кишки – расставим точки над «I» // Верхневолжский медицинский журнал. – 2010. – Т. 8. – вып. 1. – С. 26–29.
- Бабак О.Я. Желчный рефлюкс: современные взгляды на патогенез и лечение // Сучасна гастроентерологія. (Украина) – 2003. – № 1. – (11).
- Циммерман Я.С. Гастроэнтерология: руководство. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 816 с.
- Руководство по внутренней медицине / под ред. Г.П. Арутюнова, А.И. Мартынова, А.А. Спасского. — М.: ГЭОТАР-Медиа, 2015. — 800 с.